Introducción
La determinación de la presión en el circuito arterial pulmonar (PAP) forma parte de las mediciones que posibilitan el diagnóstico y el seguimiento de diversas enfermedades cardíacas, respiratorias o sistémicas. Básicamente hay 2 procedimientos: uno invasivo y directo, la cateterización de la arteria pulmonar, y otro no invasivo e indirecto, la ecocardiografía, que permite la evaluación incruenta de la PAP1. Una parte muy importante de las enfermedades respiratorias que cursan con hipoxemia crónica producen una elevación mantenida de la PAP, que con el tiempo puede llegar a ocasionar insuficiencia cardíaca2-6. La enfermedad pulmonar obstructiva crónica (EPOC) es una de las causas más comunes de hipertensión pulmonar y se ha estimado que alrededor de un 40% de estos pacientes pueden llegar a presentarla7. La hipertensión pulmonar en pacientes con EPOC es un claro indicador de mal pronóstico y por ello es importante el diagnóstico precoz de dicha complicación.
La hipertensión arterial pulmonar (HAP) se define como la presencia de una PAP media superior a 25 mmHg en reposo o a 30 mmHg durante el ejercicio8. En nuestro medio los valores de referencia del circuito menor se determinaron mediante cateterización de la arteria pulmonar en una muestra de 57 individuos sanos y se cifraron en un valor promedio ± desviación estándar de 12,3 ± 3,6 mmHg9, aunque la medición cruenta no se utiliza de forma habitual. Por otra parte, la ecocardiografía, al utilizar la regurgitación a través de la válvula tricuspídea, no es un método muy útil en la evaluación de la hipertensión pulmonar secundaria a enfermedad respiratoria, ya que estos pacientes presentan una mala ventana ecográfica que se atribuye a la hiperinsuflación pulmonar10,11.
Ranganathan y Sivaciyan12 publicaron un método indirecto e incruento para medir la PAP, fundamentado en el cálculo del flujo sanguíneo yugular mediante ecocardiograma Doppler transcutáneo. Posteriormente Matsuyama et al13 y Burgess y Bright-Thomas14 utilizaron este método para evaluar la hipertensión pulmonar en pacientes con EPOC. El procedimiento es sencillo, portátil e incruento, y en teoría está al alcance de equipos humanos poco entrenados, aunque requiere la comprobación en cada centro y por cada grupo médico, puesto que en la ecografía hay un importante componente subjetivo.
El objetivo de nuestro trabajo ha sido validar este procedimiento, que se fundamenta en el análisis de las curvas de velocidad en el tronco venoso braquiocefálico derecho, en un grupo de voluntarios sanos para, posteriormente, utilizar la técnica en la determinación incruenta de la PAP en pacientes con enfermedades respiratorias crónicas. Al mismo tiempo, nos propusimos evaluar la factibilidad de esta técnica en una consulta ambulatoria por neumólogos entrenados.
Material y métodos
Se seleccionó a 23 individuos sanos de ambos sexos (6 varones y 17 mujeres), de entre 20 y 50 años de edad. Se entendió por persona sana aquélla sin antecedentes médicos de interés y que no recibía medicación vasoactiva, con electrocardiograma, espirometría y radiografía torácica dentro de los márgenes de referencia. Se excluyó a las mujeres embarazadas debido a las modificaciones de la circulación sistémica y pulmonar durante la gestación. No se excluyó el tabaquismo.
El procedimiento seguido para la determinación de la PAP consistió en una exploración mediante ecografía Doppler de la circulación venosa en la región laterocervical del cuello, estando los sujetos en reposo y respirando aire ambiente. Para controlar la variabilidad de la medida, la determinación se efectuó en ambos lados del cuello. La técnica fue realizada por un neumólogo entrenado después de un curso de formación en ecografía vascular, de aproximadamente 15 días de duración, sin necesidad de conocimientos técnicamente complejos.
Se utilizó un ecógrafo Hitachi EUB 5000 Plus High Vision (Tokio, Japón), provisto de una sonda de 3,5 MHz (modelo L-54-M), y el examen se efectuó con el sujeto en decúbito supino y con el cuello hiperextendido y lateralizado hacia el lado contrario al que se estaba explorando, con el objeto de obtener una óptima exposición de la vena yugular y de la fosa supraclavicular explorada. Una vez en esta posición, la vena yugular interna derecha se localiza en modo B y se sigue hasta superar en 1 cm la unión con la vena subclavia derecha, en el tronco venoso braquiocefálico derecho. En el lado izquierdo se localizó del mismo modo la vena subclavia izquierda. Usando una vista transversal, la vena yugular interna es el vaso más superficial situado inmediatamente por encima de la arteria carótida común, y ambas se hallan adyacentes a la glándula tiroides. Deben identificarse siempre ambas estructuras vasculares (arterial más profunda y venosa más superficial) utilizando las características típicas de sus ondas de velocidad. El punto de interés se localiza en una vista transversal desde la fosa supraclavicular en su zona más medial entre las inserciones del músculo esternocleidomastoideo y con el puntero de la sonda dirigido hacia el hombro contralateral. Utilizando la Doppler color se sigue el trayecto de la vena yugular interna hasta localizar el punto deseado en el tronco venoso braquiocefálico derecho, o bien en la vena subclavia izquierda directamente cuando se mide el lado izquierdo. Usando la Doppler de onda pulsada (PW), se sitúa el volumen de muestra (sample volume) en el centro del vaso, manteniendo la mínima apertura del ángulo que permita una óptima visualización de la curva de velocidades. Se recogen las señales en un ángulo próximo a los 60º y con la mínima ganancia que permita visualizar la onda, sin ruido ni imágenes en espejo. Se pide al individuo que contenga la respiración durante cortos espacios de tiempo para obtener ondas de velocidades lo más homogéneas posible. Posteriormente se le pide que realice una inspiración máxima y contenga la respiración, y se registra un mínimo de 5 ciclos morfológicamente idénticos. Se sitúa el cursor de medida (caliper) en la máxima velocidad de la curva sistólica venosa (sf) y en la máxima velocidad de la curva diastólica venosa (df), y se realiza el cociente df/sf, tras lo cual se procede a la estimación de la PAP a través de dicha relación de velocidades.
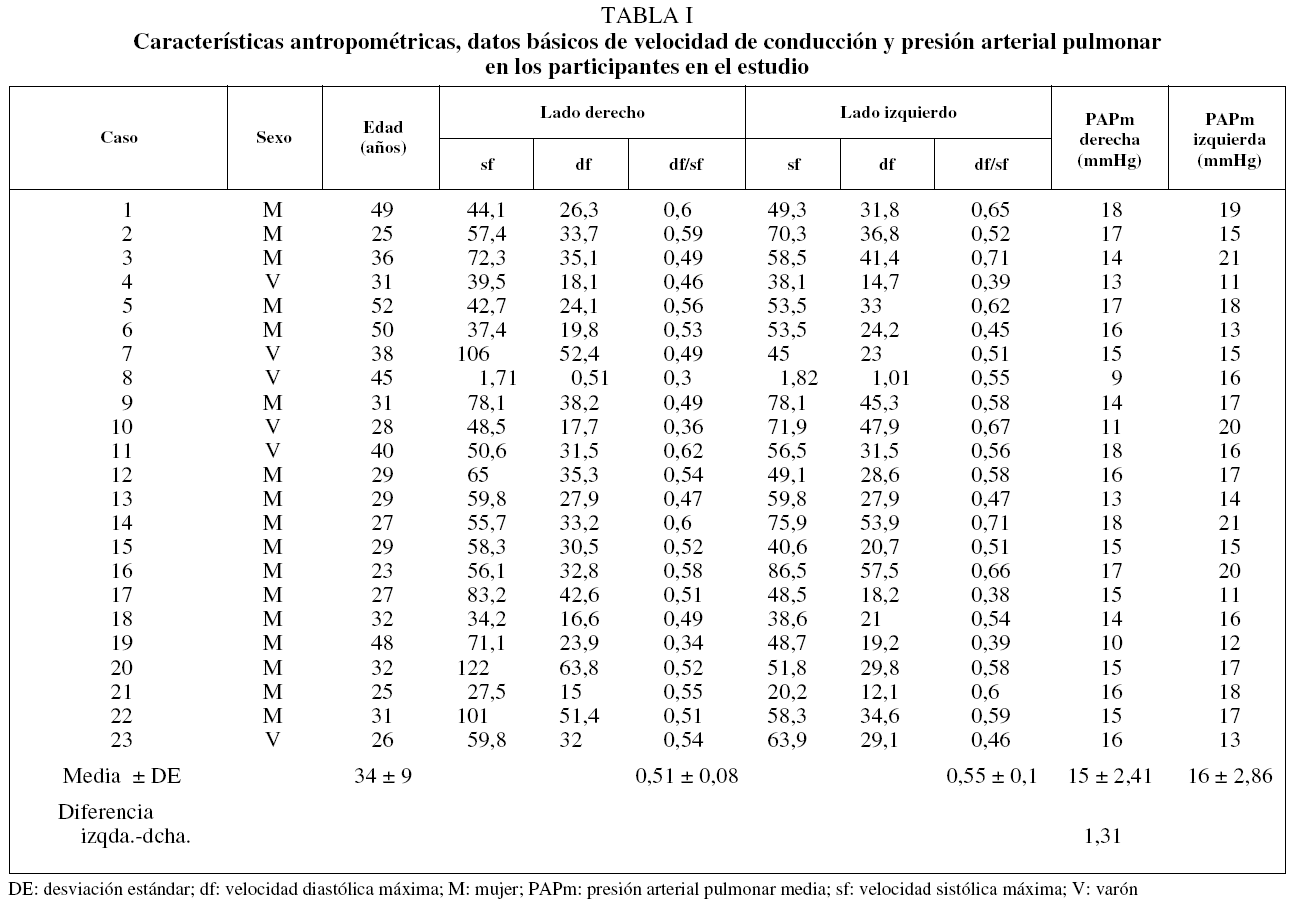
En la tabla I se recogen las determinaciones básicas efectuadas, con las velocidades sistólica y diastólica de ambos lados derecho e izquierdo y su cociente. Se incluyen también los datos antropométricos y el hábito tabáquico. Para la medida de la PAP se aplicó la siguiente ecuación: PAP media = 0,06 + [(df/sf) / 0,034], deducida de los datos publicados en el trabajo de Matsuyama et al13. Los valores indicados en la tabla I son la media de 3 determinaciones técnicamente satisfactorias en cada individuo y con una variación inferior a 3 mmHg entre las mediciones.
El análisis estadístico se llevó a cabo mediante análisis de la variancia (ANOVA) para realizar las diferentes comparaciones (lado en que se toma la medida, sexo y hábito tabáquico) de los valores obtenidos en los distintos grupos de individuos.
Resultados
La relación de velocidades medias obtenidas fue de 0,51 ± 0,08 y de 0,55 ± 0,09 para los lados derecho e izquierdo, lo que equivale a una PAP media de 15 ± 2,4 y 16 ± 2,8 mmHg, respectivamente. Los rangos de las determinaciones están comprendidos entre 8 y 18 mmHg para el lado derecho y entre 11 y 21 mmHg para el izquierdo. En la tabla I se muestran los resultados individuales de la PAP, expresados como valores medios ± desviación estándar, tanto para el lado derecho como para el izquierdo, en todos los voluntarios. La diferencia entre ambas PAP, derecha e izquierda, fue de 1,3 ± 3,1 mmHg (p = 0,10).
La determinación de las curvas se realizó correctamente según la descripción previa de la técnica y fue posible en todos los casos, salvo en un sujeto, en el que sólo pudo estimarse la presión pulmonar en el lado derecho.
En sujetos fumadores, la PAP media estimada en el lado derecho fue de 14 ± 2,5 mmHg, con valores comprendidos entre 9 y 17 mmHg, y en el lado izquierdo de 16 ± 2,8 mmHg, con valores comprendidos entre 11 y 19 mmHg. Para los no fumadores la PAP media en el lado derecho fue de 15 ± 2,4 mmHg, con valores comprendidos entre 8 y 18 mmHg, y en el lado izquierdo de 16 ± 2,9 mmHg, con valores comprendidos entre 11 y 21 mmHg (tabla II). Las diferencias entre fumadores y no fumadores no fueron estadísticamente significativas (p = 0,31).
Los valores promedio de la PAP para el sexo masculino fueron de 14 ± 3,4 mmHg en el lado derecho (rango: 9-18 mmHg) y 15 ± 2,8 mmHg en el izquierdo (rango: 11-20 mmHg), y para el sexo femenino, de 15 ± 1,8 mmHg en el lado derecho (rango: 10-18 mmHg) y 17 ± 2,9 mmHg en el izquierdo (rango: 11 y 21 mmHg), sin que hubiera una diferencia estadísticamente significativa entre sexos (p = 0,12).
Discusión
La aportación más importante de nuestro trabajo es la posibilidad de estimar de manera sencilla, incruenta y no invasiva la PAP en individuos sanos. Los datos observados y su comparación con valores de referencia obtenidos en nuestro medio, mediante técnicas cruentas, nos permiten suponer que podemos extender la utilización de este procedimiento a la determinación de la PAP en pacientes con enfermedades respiratorias crónicas.
La PAP puede obtenerse de forma cruenta mediante un cateterismo derecho, o bien de forma no invasiva, mediante ecografía cardíaca transtorácica por medición de la regurgitación en la válvula tricuspídea. Los principales problemas en la estimación de la PAP con estos métodos radican en que usando el cateterismo cardíaco hay que introducir un catéter en el circuito venoso y progresar con él hasta alcanzar la arteria pulmonar, por lo que es un método invasivo y no está exento de complicaciones15-17. Por otro lado, la determinación mediante ecocardiografía se ve dificultada por la mala ventana transtorácica que presentan los pacientes con EPOC debido a la hiperinsuflación pulmonar causada por su enfermedad de base10,11. Sin embargo, la bibliografía reciente recoge una técnica, la ecografía Doppler transcutánea, que se propone como una alternativa a los métodos antes citados y que, según han demostrado varios autores12-14,18-20, muestra una buena correlación con el procedimiento de referencia (cateterismo cardíaco).
La ecografía Doppler transcutánea, al ser un procedimiento no invasivo, presenta ciertas ventajas, tales como evitar la introducción de catéteres en una situación en que podrían desarrollarse arritmias cardíacas, neumotórax u otras complicaciones15-17,21. Además, es un procedimiento fácil e intuitivo, a diferencia de la ecocardiografía, que es de práctica difícil, especialmente en pacientes con enfermedades respiratorias y también en sujetos en que no es posible observar la regurgitación tricuspídea.
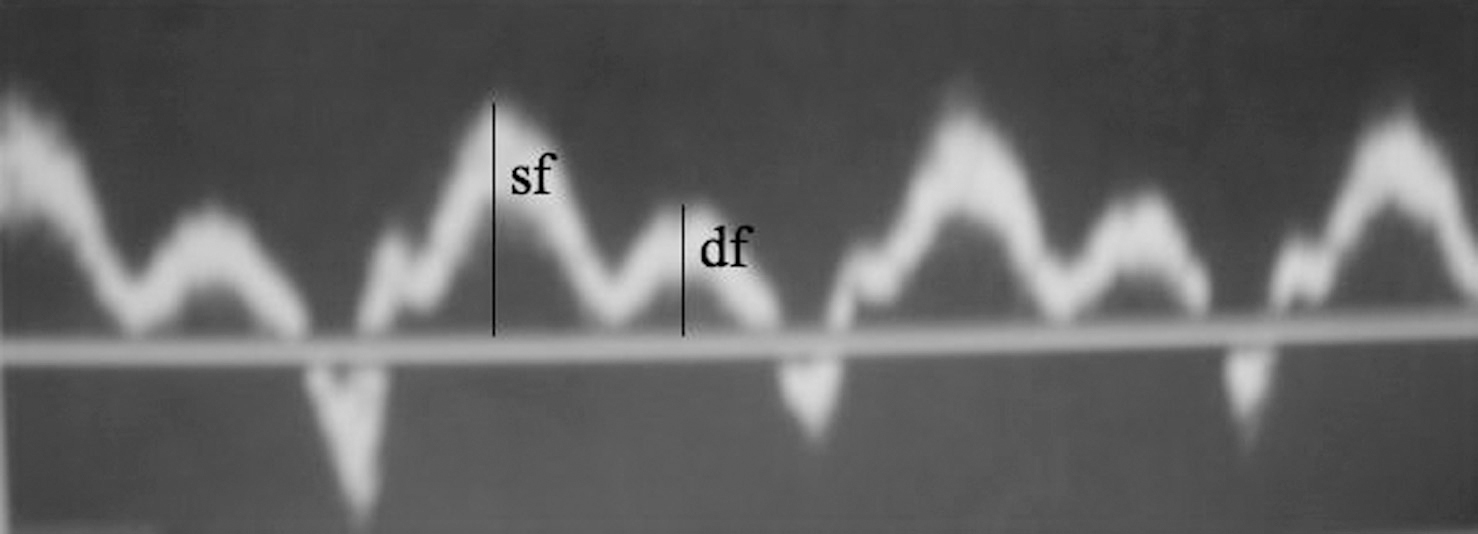
La estimación de la PAP puede llevarse a cabo teniendo en cuenta las curvas de velocidad del flujo venoso yugular, de manera que el mismo flujo muestra 2 picos, uno en la sístole y otro durante la diástole. El flujo sistólico se inicia tras la relajación de las aurículas (seno X), pero se mantiene mayormente con el descenso del flujo tras la sístole ventricular (seno X'). Este descenso de la presión en la aurícula está producido por la contracción ventricular, y el flujo diastólico se produce cuando se abre la válvula triuspídea. El pico sistólico generalmente es dominante en los sujetos sanos (fig. 1) y corresponde al seno X' del pulso de presión de la aurícula derecha. La velocidad del flujo diastólico corresponde al flujo desde la aurícula derecha hasta el ventrículo derecho a través de la apertura de la válvula tricuspídea (seno Y); el cociente entre las 2 velocidades pico permite estimar la presión en la arteria pulmonar.
Fig. 1. Curvas de velocidad del flujo venoso yugular. sf: velocidad sistólica máxima; df: velocidad diastólica máxima.
La técnica es de realización sencilla y permite estimar la PAP en ambos lados (derecho e izquierdo). Sin embargo, por la disposición anatómica de los vasos en la zona cervical, que sigue una distribución diferente en el lado derecho respecto al izquierdo, debido a la existencia del tronco braquiocefálico en el primero, resulta más fácil la localización del punto de interés en el lado derecho, ya que hay una mejor visualización de las curvas de velocidades. Los resultados hallados no muestran diferencias significativas al comparar ambas determinaciones en el lado derecho y en el izquierdo, y la PAP puede estimarse realizando únicamente la determinación en el lado derecho, reservando el otro lado si se diera el caso de una anomalía anatómica en esta zona. Por otra parte, el único problema en nuestro trabajo se produjo en una determinación en el lado izquierdo.
Teniendo en cuenta que los valores de PAP en sujetos sanos por cateterismo cardíaco están comprendidos entre 10 y 15 mmHg, y que en nuestro ámbito se obtuvieron valores en dicho margen de referencia (12,3 mmHg), los valores de PAP estimados por el procedimiento descrito (PAP media de 15 mmHg) se encuentran en el intervalo de confianza para la población sana, lo que permite proponer dicha técnica como un método apropiado para la estimación de la PAP. Sin embargo, el estudio no permite evaluar la sensibilidad, especificidad y concordancia estadística con los valores de la PAP de una población sana, y debe ampliarse el estudio para demostrar su capacidad diagnóstica en pacientes afectados de HAP.
Es conocido el efecto del hábito tabáquico sobre el endotelio vascular22. Por este motivo se compararon los valores de PAP entre fumadores y no fumadores. En nuestra muestra de personas catalogadas como "sanas", las diferencias de valores de PAP entre uno y otro grupo no fueron estadísticamente significativas, lo que puede explicarse por el reducido consumo de tabaco en todos los individuos del estudio. Tampoco los valores determinados para uno y otro sexo mostraron diferencias valorables, ni se observó una relación estadísticamente significativa entre la magnitud del tabaquismo o el sexo y el valor de la PAP.
La ecografía Doppler transcutánea es, asimismo, una técnica fácil de realizar y puede considerarse una alternativa viable a los procedimientos indicados anteriormente. Sin embargo, no está exenta de algunas limitaciones, que deben tomarse en consideración para minimizar o evitar errores. En primer lugar, deben cuestionarse los resultados obtenidos en situaciones de taquicardia o arritmia al ser, en estos casos, inestable la presión venosa; en segundo lugar, en pacientes con hipertensión pulmonar moderada (25-35 mmHg) las velocidades sistólica y diastólica son semejantes y la relación de velocidades está sujeta a una mayor variabilidad. Por ser todavía una técnica en fase de establecimiento clínico, son necesarias, además, una cuidadosa preparación del protocolo de medida y la colaboración del paciente para la correcta realización de la medida. Su fácil implantación, junto con su carácter no invasivo, la convierte en una posibilidad atractiva para valorar la reactividad vascular en ensayos de vasodilatadores23-25 con fármacos (inhalados, vía oral, intravenosa) que potencialmente podrían aplicarse al tratamiento de la HAP y así realizar un mejor seguimiento de su eficacia a lo largo del tiempo.
En conclusión, la medición de la PAP con ecografía Doppler transcutánea, por su sencillez de instrumentación y realización, así como por su carácter no invasivo, puede realizarse en una consulta de neumología. Evita los problemas que dificultan la aplicación de la ecocardiografía en los pacientes con EPOC por mala ventana transtorácica debido al atrapamiento aéreo y ofrece posibilidades para convertirse en una exploración alternativa a otras técnicas.
Agradecimientos
A la empresa Hitachi por la cesión del equipo Hitachi EUB 5000 Plus High Vision (Tokio, Japón) dotado de sonda de 3,5 MHz (modelo L-54-M), que permitió la realización del presente trabajo.
Estudio financiado en parte por la Red Respira, Instituto de Salud Carlos III-SEPAR.
Correspondencia: Dra. I. Blanco Vich.
Departamento de Neumología. Hospital de la Santa Creu i de Sant Pau.
Sant Antoni M.ª Claret, 167. 08025 Barcelona. España.
Correo electrónico: isabeldoctora@yahoo.es
Recibido: 21-3-2006; aceptado para su publicación: 27-6-2006.