A pesar de que los carcinomas malignos constituyen la mayoría de las neoplasias pulmonares, una amplia variedad de tumores raros aparecen de forma esporádica en el pulmón. Entre éstos, los tumores miofibroblásticos inflamatorios (TMI) se han descrito habitualmente como lesiones únicas, bien definidas, de aspecto benigno1, que aparecen con mayor frecuencia en la edad pediátrica2–4. Mediante la descripción de 2 casos de presentación radiológica atípica, discutimos su amplia gama de presentación radiológica y su ocasional comportamiento agresivo.
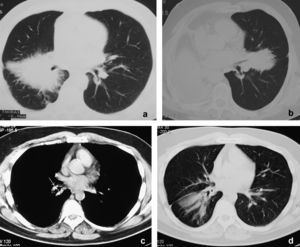
En la figura 1a se muestra el estudio inicial de tomografía computarizada (TAC) torácica de un varón de 51 años con neumonías recurrentes. Se observa una masa hiliar derecha espiculada que produce una discreta compresión extrínseca sobre los bronquios del lóbulo medio y del lóbulo inferior izquierdo. Había adenopatías paratraqueales derechas bajas (no mostradas). La punción aspirativa con aguja fina transtorácica guiada por TAC demostró únicamente la presencia de células inflamatorias. Se llevó a cabo una neumonectomía, con el posterior diagnóstico patológico de TMI. Nueve meses después se detectó una recurrencia pulmonar contralateral, que se controló con corticoides (fig. 1b). En una larga serie de TMI torácicos, Agrons et al1 describen que sólo el 20% de éstos presentan bordes espiculados. El compromiso bronquial secundario a una lesión del parénquima pulmonar ocurre en el 10% de los casos, y la presencia de adenopatías en sólo el 7%. En otra serie4 de 23 pacientes no se describe ningún caso con adenopatías mediastínicas. El diagnóstico diferencial de una masa espiculada es amplio. En el adulto, se debe descartar en primer lugar una neoplasia primaria o una metástasis. En un niño, una lesión de estas características representa de forma más probable un TMI, en especial si no hay otros signos de malignidad1. Desde el punto de vista radiológico, una lesión espiculada con aporte arterial puede ser indistinguible de un secuestro pulmonar intralobular1.
Caso 1: tomografía computarizada de tórax (a) con contraste que muestra una masa espiculada de gran tamaño alrededor del bronquio intermediario; 9 meses después (b) se detecta una masa espiculada contralateral que entra en contacto con el bronquio de la língula. El paciente fue tratado con prednisona. Caso 2: la tomografía computarizada torácica (c) muestra una lesión endobronquial con calcificaciones puntiformes en el bronquio lobular inferior (flecha), que produce una atelectasia parcial postobstructiva del lóbulo inferior derecho (d).
En la figura 1c se muestran unos cortes axiales de TAC de un varón de 30 años con historia de tos y expectoración de 5 meses. En el bronquio del lóbulo inferior derecho se observa una lesión endobronquial parcialmente calcificada que produce una atelectasia lobular parcial con bronquiectasias. La biopsia demostró una reacción inflamatoria inespecífica. Tras realizar una lobectomía del lóbulo inferior derecho se obtuvo el diagnóstico de TMI (fig. 1d). Los TMI torácicos endobronquiales son extremadamente infrecuentes1, no así la presencia de calcio intralesional, que puede ocurrir hasta en un 15% de las lesiones del parénquima. El TMI endobronquial puede simular un tumor carcinoide, carcinoma adenoide quístico o carcinoma mucoepidermoide. La presencia de calcificaciones en una lesión pulmonar orienta a granuloma o hamartoma1.
Algunos autores postulan que el TMI es un proceso no neoplásico resultado de la proliferación descontrolada de células inflamatorias2,5. La causa de esta desregulación es desconocida, pero ciertas publicaciones concluyen que se trata de una respuesta inmunitaria secundaria a infección, traumatismo o cirugía previa5. De hecho, hay antecedentes recientes de neumonía o infección del aparato respiratorio inferior en aproximadamente un 20-30% de los pacientes1,4, asociación que encontramos en nuestros 2 casos. El TMI presenta en ocasiones un comportamiento agresivo que hace difícil distinguirlo radiológicamente de una neoplasia maligna1,2. Sobre esta base, otros autores defienden que el TMI es un fibrosarcoma de bajo grado con una reacción inflamatoria heterogénea asociada2,5. La última clasificación de tumores pulmonares de la Organización Mundial de la Salud ubica esta entidad dentro de los tumores mesenquimales5 y la denomina “tumor miofibroblástico pulmonar”. El TMI también se conoce como seudotumor inflamatorio o granuloma de células plasmáticas1–6.
Debido a su baja frecuencia y a su amplio espectro de manifestaciones radiológicas, los TMIs son difíciles de diagnosticar. La punción aspirativa con aguja fina y la biopsia con aguja gruesa muestran habitualmente hallazgos inespecíficos que no permiten diagnosticar la enfermedad ni descartar malignidad6, por lo que la lesión suele resecarse. La resección quirúrgica completa es el tratamiento de elección no sólo para excluir malignidad, sino también para la curación completa3,4. Cuando se consigue, la supervivencia a los 5 años es superior al 90%4.
Los autores agradecen la gentil colaboración del Dr. John Gaona, del Servicio de Anatomía Patológica del Hospital General Universitario de Valencia.