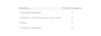
La confusión existente entre los conceptos de rehabilitación respiratoria (RR) y fisioterapia respiratoria (FR) es casi una constante en el mundo sanitario. Por esta razón, parece necesario desde un principio aclarar el significado actual de ambos términos. En 1974 el comité de RR del American College of Chest Physicians definió la RR como "un arte…"1. Fueron necesarios casi 20 años más para que otro grupo de expertos la describiera como “un servicio…”2. Pero la publicación reciente de un documento conjunto de la American Thoracic Society y la European Respiratory Society (ATS/ERS) aporta probablemente la definición más amplia y adecuada a nuestros tiempos: "La rehabilitación es una intervención multidisciplinaria y global, que ha demostrado ser eficaz desde la perspectiva de la medicina basada en la evidencia para los pacientes con enfermedades respiratorias crónicas, que a menudo han disminuido las actividades de la vida diaria. La RR debe formar parte de un tratamiento individualizado del paciente, dirigido a reducir los síntomas, optimizar la capacidad funcional, incrementar la participación y reducir los costes sanitarios a través de la estabilización o reversión de las manifestaciones sistémicas de la enfermedad"3. El citado documento especifica que "los programas de RR deben contemplar la evaluación del paciente, el entrenamiento al ejercicio, la educación (que incluye la fisioterapia), la intervención nutricional y el apoyo psicosocial" (tabla I). La FR, por lo tanto, es sólo uno de los componentes de un programa de RR. Incluye, a su vez, una serie de técnicas cuyo objetivo general es mejorar la ventilación regional, el intercambio de gases, la función de los músculos respiratorios, la disnea, la tolerancia al ejercicio y la calidad de vida relacionada con la salud (CVRS)4. La FR engloba 3 grupos de técnicas dirigidas a: permeabilizar la vía aérea, fomentar la relajación y reeducación respiratoria. En concreto, las técnicas de FR se centran en: mejorar el aclaramiento mucociliar, optimizar la función respiratoria (mediante el incremento de la eficacia del trabajo de los músculos respiratorios y la mejora de la movilidad de la caja torácica)4 (tabla II).
Técnicas de fisioterapia respiratoria
| Permeabilización de la vía aérea | Relajación | Reeducación respiratoria |
| Efecto gravedadDrenaje posturalEjercicio con débito inspiratorio controladoOndas de choquePercusiónVibración/sacudidasFlúterCompresión del gasTos dirigidaPresiones manuales torácicasCiclo activo respiratorioEspiración forzadaAumento de flujo espiratorioEspiración lenta total con glotis abierta en lateralizaciónDrenaje autógenoPresión positivaPresión espiratoria positiva (PEP)Presión positiva continua (CPAP)Bipresión positiva (BiPAP) | Técnica de JacobsonEntrenamiento autógeno de ShultzRelajación dinámica de CaycedoEutonía de AlexanderTécnicas orientales (yoga, zen) | Ventilación lenta controladaRespiración con labios fruncidosVentilación dirigidaMovilizaciones torácicasControl ventilatorio en las actividades de la vida diaria |
Tomada de Güell y De Lucas4, capítulo 18.
Hasta ahora el ordenamiento jurídico español no recogía explícitamente la RR como prestación sanitaria del Sistema Nacional de Salud. La promulgación, en el mes de septiembre de 2006, del Real Decreto5 que establece la cartera de servicios comunes del Sistema Nacional de Salud abre nuevas perspectivas en el tratamiento rehabilitador de las enfermedades respiratorias, al incluir la FR dentro de la cartera de servicios de atención primaria, aunque cabe destacar que no menciona la RR. El objetivo de este trabajo es presentar la demostrada utilidad de la RR y poner de manifiesto las posibilidades abiertas por la nueva ordenación legal sanitaria relacionada con la RR y, más específicamente, con la FR.
Beneficios probados de la rehabilitación respiratoriaDesde hace poco tiempo puede afirmarse con seguridad que los programas de RR que incluyen el entrenamiento muscular mejoran la disnea, la capacidad de esfuerzo y la CVRS tanto en la enfermedad pulmonar obstructiva crónica (EPOC)6-9 como en otras enfermedades respiratorias10. Sin embargo, no todos los componentes de la RR producen los mismos beneficios6-9 (tablas III y IV).
Niveles de evidencia de la eficacia de la rehabilitación respiratoria según la American Thoracic Society7
| Componente | Nivel de evidencia |
| Entrenamiento de piernas | A |
| Entrenamiento de brazos | A |
| Entrenamiento de músculos respiratorios | B |
| Educación, fisioterapia | B |
| Apoyo psicosocial | C |
| Beneficios | |
| Disnea | A |
| Calidad de vida relacionada con la salud | A |
| Recursos económicos | B |
| Supervivencia | C |
A: evidencia alta; B: evidencia moderada; C: evidencia débil.
Niveles de evidencia de la eficacia de la rehabilitación respiratoria según la British Thoracic Society8
| Beneficio | Nivel de evidencia |
| Capacidad funcional | A |
| Calidad de vida relacionada con la salud | A |
| Disnea | A |
| Ventajas económicas | A |
A: evidencia alta.
La educación de los pacientes sobre aspectos clave de su enfermedad ha demostrado proporcionar escasos beneficios a los participantes en un programa de RR (nivel C de evidencia7), posiblemente por el escaso número de estudios disponibles relacionados y bien diseñados. Mientras que en pacientes asmáticos la educación aislada ha demostrado tener un impacto beneficioso sobre la CVRS y la capacidad de esfuerzo11, no parece ser el caso en los pacientes con EPOC12-16. Sin embargo, la educación añadida al entrenamiento puede producir un incremento significativo tanto de la capacidad de esfuerzo como de la CVRS17. En la declaración ATS/ERS3 se aconseja poner el acento del componente educacional de la RR en las habilidades de autocuidado, sobre todo en el manejo de las agudizaciones, tanto para su detección como para su tratamiento.
La FR tiene también un grado muy bajo de fortaleza de las evidencias (nivel C7) debido a la escasez de estudios y a lo controvertido de sus resultados18. Son pocos los estudios que han demostrado beneficios de la fisioterapia añadida al entrenamiento19, o aisladamente20, sobre la capacidad de esfuerzo y la CVRS. La declaración ATS/ERS3 apoya el uso de las técnicas de fisioterapia en pacientes debidamente seleccionados.
El apoyo psicosocial tiene un papel controvertido dentro de los programas de RR, con un nivel C de fortaleza7, pese a que los pacientes con EPOC muestran una alta incidencia de depresión y ansiedad21. Varios estudios demuestran el beneficio de las técnicas de relajación sobre la disnea y la ansiedad22,23. Sin embargo, otros autores24-26 concluyen que los programas de apoyo psicoemocional no producen beneficios sobre la capacidad de esfuerzo, la ansiedad, la depresión o la CVRS. Por otro lado, pocos estudios han analizado el impacto de la RR en las alteraciones emocionales cuando no se realiza una intervención específica. Algunos señalan que la RR reduce la depresión y la ansiedad3,27-29, mientras que otros no muestran diferencias12. La declaración ATS/ERS3 propone que la ansiedad y la depresión son síntomas que deben evaluarse en pacientes que participen en un programa de RR, a los que además debe dárseles un apoyo adecuado.
El entrenamiento muscular de las extremidades inferiores es el principal determinante del éxito de los programas de RR, con un grado de fortaleza A. Estudios recientes han demostrado que el entrenamiento de las extremidades inferiores consigue mejorar la disnea, la capacidad de esfuerzo y la CVRS3,7-9, además de producir cambios estructurales y funcionales del músculo30. Esta mejoría puede alcanzarse tanto con un entrenamiento de alta intensidad31 como de baja intensidad32,33. No queda tan claro el beneficio del entrenamiento de otros grupos musculares. No se puede negar que la actividad desarrollada por las extremidades superiores tiene importantes consecuencias metabólicas y ventilatorias, pero hay pocos estudios que hayan analizado los beneficios del entrenamiento específico de los brazos. Algunos de ellos han demostrado una mejoría significativa en la fuerza y la resistencia de sus grupos musculares3,8,9,34, sin poder atribuirse beneficios más generales, como sobre la capacidad funcional o la CVRS. La declaración ATS/ERS3 indica que debe utilizarse el entrenamiento tanto de las extremidades superiores como de las extremidades inferiores, combinando el entrenamiento de fuerza con el de resistencia y utilizando con preferencia la técnica de entrenamiento a intervalos. La eficacia del entrenamiento específico de los músculos respiratorios sigue sujeta a controversia en la actualidad y con un nivel B de fortaleza. Pese a ello, los hallazgos de 3 metaánalisis35-37 y de algunos recientes estudios aleatorizados y con grupo control38,39 indican que, cuando se asegura una adecuada presión en la boca, dicho entrenamiento puede mejorar la fuerza y la resistencia musculares respiratorias. Además, algunas investigaciones demuestran una mejoría de la CVRS y la capacidad de esfuerzo cuando se combina el entrenamiento específico de los músculos respiratorios con un entrenamiento general40. La declaración ATS/ERS señala que el entrenamiento específico de los músculos respiratorios debería añadirse a un entrenamiento general cuando los pacientes presentan debilidad muscular respiratoria3.
El soporte nutricional y la terapia ocupacional son 2 componentes de la RR que deberían contemplarse también dentro del programa. En los pacientes con EPOC la desnutrición se acompaña de una mayor alteración pulmonar y una menor capacidad física. La desnutrición en pacientes con afectación moderada-grave alcanza a una tercera parte de los pacientes ambulatorios y entre el 32 y el 63% de los afectados de EPOC incluidos en rehabilitación. Tanto el sobrepeso como la desnutrición representan un problema para el paciente con EPOC. Aunque las recomendaciones nutricionales están basadas sólo en la opinión de expertos, cabe recordar que la reducción del índice de masa corporal en estos pacientes es un factor independiente de riesgo de mortalidad (evidencia A)7.
Conseguir la transformación de las mejorías fisiológicas en beneficios relevantes para los pacientes es un aspecto primordial del éxito de la RR. La terapia ocupacional facilita dicha transformación. Para reducir la disnea provocada por las actividades de la vida diaria, el terapeuta ocupacional enseña al paciente la manera de simplificar las actividades cotidianas, con una mayor eficiencia y un menor gasto energético. A pesar de que existe poca investigación en este campo, las recomendaciones recientes incluyen las técnicas de conservación de la energía y simplificación del trabajo entre los temas a abordar en la educación4.
Una crítica constante a la RR es el hecho de que los beneficios alcanzados se pierden de forma progresiva una vez que el paciente finaliza el tratamiento. La gravedad de la obstrucción bronquial13,20,41-43 y la intensidad, duración o ubicación de los programas12,20,41-53 no parecen influir en el mantenimiento de los resultados (tablas V y VI). Sin embargo, la evolución de la enfermedad, la existencia de comorbilidad44 y, sobre todo, la aplicación o no de técnicas de mantenimiento sí influyen. Diversos estudios han demostrado que aplicando una medida simple para el mantenimiento al acabar el programa41,42,46,54 se consigue prolongar tanto la capacidad de esfuerzo como la CVRS, aunque no mucho más allá de 1-2 años. Lo que parece claro es que, cuanto menos intensa es la estrategia de mantenimiento, menos eficaz resulta. Recientemente Foglio et al45 han demostrado que la repetición periódica del programa únicamente consigue la disminución de las exacerbaciones.
Estudios en los que se relaciona el grado de obstrucción bronquial con el mantenimiento de los resultados a largo plazo
| Autores, año | FEV1 (l)* | Mantenimiento (meses) |
| Ries et al13, 1995 | 1,21 ±0,55 | 12 |
| Grosbois et al42, 1999 | 1,33 ±0,7 | 18 |
| Güell et al20, 2000 | 1,20 ±0,5 | 24 |
| Troosters et al41, 2000 | 1,20 ±0,5 | 18 |
| Finnerty et al43, 2001 | 0,99 ± 0,36 | 6 |
FEV1: volumen espiratorio forzado en el primer segundo.
En general, los programas de RR se han diseñado para su realización en el medio hospitalario, ya sea con el paciente hospitalizado o en régimen ambulatorio. Los programas diseñados para ser realizados con el paciente hospitalizado son escasos y en su mayor parte proceden de EE.UU. y Canadá. Los beneficios alcanzados por estos programas son poco discutibles3,7-9. Diversos estudios aleatorizados y con grupo control publicados recientemente han demostrado que un programa de RR realizado en el domicilio produce una mejoría significativa de la CVRS y capacidad de esfuerzo47-53. Parece incluso que estos beneficios se mantienen más tiempo que con los programas llevados a cabo en el hospital. Algunos programas domiciliarios incluyen un entrenamiento intensivo utilizando ergómetros y con una supervisión continua en el domicilio47-49. Otros, sin embargo, son programas más simples, sin utilización de aparatos ni supervisión directa, y también alcanzan beneficios similares50-54.
La realidad actualA pesar del beneficio comentado, sólo algunos países de nuestro entorno incluyen expresamente en su sistema de salud la RR como una prestación con financiación pública. Por otra parte, hay indicios de que incluso en los países con mayor tradición la oferta de programas de RR muestra variaciones territoriales importantes y que, como consecuencia probable, sólo una pequeña proporción de los pacientes que se beneficiarían de la RR tienen acceso a ella. Por ejemplo, en el Reino Unido, sólo entre el 40 y el 60% de los hospitales tienen algún programa de RR, de los cuales únicamente alrededor de la mitad recibe financiación pública55,56. En atención primaria la oferta de programas de RR no es bien conocida, pues depende de los Primary Care Trusts, sin que exista una planificación centralizada57. Un estudio reciente estima que sólo un 1,5% de los pacientes diagnosticados de EPOC tiene acceso a RR en el Reino Unido56. Estos resultados son semejantes a los obtenidos en Canadá, donde alrededor de un 40% de los hospitales ofrece RR, hay territorios donde no existe ningún programa de RR y se estima que sólo un 1,2% de los pacientes con EPOC recibe RR58. En EE.UU. la RR aún no tiene cobertura explícita por parte de los diferentes sistemas de financiación pública de la salud, a pesar de los esfuerzos de sociedades científicas y profesionales. Actualmente está en curso una propuesta legislativa para su inclusión59,60. Mejores perspectivas se observan en Francia, donde la RR está financiada por la seguridad social61. Se realiza en algunos hospitales, en régimen de hospitalización total o parcial, de forma ambulatoria y, más raramente, a domicilio. A pesar de eso, el Ministerio de Salud y Solidaridad, en su programa de acciones dirigidas a la EPOC para el período 2005-201062, reconoce que la RR no está aún suficientemente extendida. En Italia la RR está reconocida como prestación ambulatoria63. Se realiza tanto en instalaciones de hospitalización como extrahospitalarias, aunque existen considerables diferencias en la distribución territorial64.
En nuestro país, según nuestro conocimiento, hasta ahora sólo Andalucía, con el Decreto 137/2002 de Apoyo a las Familias Andaluzas, incluía específicamente la RR, tanto ambulatoria como domiciliaria, dentro de la cartera de servicios de atención primaria65,66. Por otra parte, a partir del establecimiento, en el año 2000, del Concierto Marco para la Rehabilitación por parte del INSALUD (Carrasco CMR 2000), algunas comunidades autónomas habían venido concertando servicios de rehabilitación que incluyen la RR, tanto ambulatoria como domiciliaria.
En Cataluña la rehabilitación, tanto en el ámbito hospitalario como en el extrahospitalario, la hacen equipos multidisciplinarios, que actúan bajo la responsabilidad de un médico rehabilitador. Dependen de hospitales de la Red Hospitalaria de Utilización Pública, de hospitales y servicios de rehabilitación de soporte a la atención primaria del Institut Catalá de la Salut, de empresas públicas y consorcios y de proveedores de servicios contratados específicamente para hacer rehabilitación. Algunos hospitales tienen programa de RR, que en algún caso incluye la atención domiciliaria. En junio de 2005 se presentó al Parlamento de Cataluña el Plan de Rehabilitación, que incluyó explícitamente la RR para enfermedades pulmonares crónicas en la cartera de servicios del Servei Catalá de la Salut67. Recientemente ha sido objeto de contratación mediante concurso, junto al resto de procesos de rehabilitación física. El plan distingue entre la FR y el entrenamiento muscular, con indicaciones y circuitos de derivación específicos. La FR podrá derivarse a servicios de rehabilitación desde la atención primaria para las indicaciones más frecuentes (EPOC, bronquiectasias), tanto en régimen ambulatorio como domiciliario. Otras afecciones, como la fibrosis quística y las enfermedades neuromusculares, requerirán una indicación desde la atención especializada. Para el entrenamiento muscular, debido a la complejidad de la evaluación inicial del paciente y a la posibilidad de que algunos requieran oxigenoterapia o reciban ventilación mecánica a domicilio, se ha decidido que la indicación se haga desde determinados hospitales, tanto para el régimen ambulatorio como para el domiciliario.
ComentarioLa RR disminuye la disnea, aumenta la capacidad de esfuerzo y, en definitiva, mejora la CVRS de los pacientes con EPOC y otras enfermedades respiratorias. Estos beneficios pueden obtenerse tanto si se realiza en el entorno hospitalario, el más habitual, como en el domicilio del paciente. La evidencia disponible acerca de la eficacia y de los beneficios de la RR ha llevado a las sociedades científicas y profesionales a recomendarla, especialmente como parte del tratamiento de la EPOC3,68-70. De hecho, el reciente consenso ATS/ERS recomienda facilitar la RR a todos los pacientes que la precisen3.
Sin embargo, estudios realizados en diversos países indican que aún no se está ofreciendo en todos los hospitales con capacidad para desarrollar programas de RR. Más aún, el grado de implantación de la RR en entornos comunitarios es prácticamente desconocido al haber pocos estudios específicos. La carencia da lugar a que la gran mayoría de los pacientes que potencialmente se beneficiarían de la RR no puedan acceder a ella y, además, a desigualdades territoriales. De otro lado, en algunos países avanzados, como EE.UU. y el Reino Unido, la financiación pública de la RR es aún precaria. Las razones de esta penuria generalizada hay que buscarlas, posiblemente, en un cierto desconocimiento de los beneficios de la RR por los profesionales implicados en el tratamiento de enfermedades respiratorias y las propias Administraciones, en parte debido a que la evidencia disponible es todavía relativamente reciente.
En España no hay estudios acerca de la distribución y las características de los programas de RR o del porcentaje de pacientes que la reciben71. Sin embargo, no hay razones para pensar que la situación sea esencialmente diferente de la de aquellos países donde sí se dispone de información. De ser así, cabe pensar que hay diferencias relevantes en la oferta real de RR, tanto entre las comunidades autónomas como dentro de ellas, y que la mayor parte de pacientes posibles candidatos no tiene acceso a ella. En este sentido, la inclusión de la FR en atención primaria por el reciente Real Decreto que establece la cartera de servicios del Sistema Nacional de Salud supone un avance significativo. Sin embargo, también plantea incertidumbre acerca del alcance real de la prestación, ya que la FR es sólo uno de los componentes de la RR. Produce asimismo preocupación la posibilidad de que esta FR acabe aplicándose al margen o en lugar de verdaderos programas de RR, con lo que los posibles beneficios quedarían muy limitados.
Por tanto, si se quiere evitar graves desigualdades de acceso a la RR y promover una atención de calidad, es necesaria una actuación conjunta de las Administraciones y las sociedades científicas, y una mayor concienciación de los profesionales para promover y garantizar el desarrollo ordenado y beneficioso de la RR. Entre otras acciones posibles, parece útil promover el conocimiento de la RR en la formación de pre y posgrado de las profesiones relacionadas (neumólogos, rehabilitadores, fisioterapeutas, médicos de familia, enfermería) y realizar un mapa de la oferta de programas de RR en España. Finalmente, la inclusión de la RR en los planes de salud y en planes específicos para el tratamiento integral de la EPOC y otras enfermedades respiratorias de las diferentes comunidades autónomas debe contribuir a extender la RR. Ésta es posiblemente la intervención que puede mejorar más la calidad de vida de la población afectada, junto con las medidas para estimular el abandono del hábito tabáquico y promover el buen uso de los fármacos. Se dispone ya de pruebas que demuestran suficientemente la utilidad de la RR y se conoce cuál es el camino a seguir. Para el mayor beneficio de los pacientes con enfermedades respiratorias y de la sociedad, parece pues que es el momento oportuno de impulsar esta importante ampliación de la neumología.