La hipertensión arterial pulmonar (HAP) es una enfermedad poco frecuente que puede tener un componente familiar. En este caso se ha comprobado que un porcentaje superior al 50% se asocia a mutaciones en el gen que codifica el receptor tipo 2 de las proteínas morfogenéticas del hueso (BMPR2), un receptor de la superfamilia del factor transformador del crecimiento beta. Algunos estudios en pacientes con HAP idiopática también muestran porcentajes variables de mutaciones en este gen. El objetivo de nuestro trabajo ha sido conocer la frecuencia de estas mutaciones en nuestros pacientes con HAP idiopática.
Pacientes y métodosLOS pacientes con HAP idiopática seguidos en nuestra unidad de HAP durante el año 2006 constituyeron la población de estudio. Se excluyó la existencia de familiares con diagnóstico de esta enfermedad o síntomas que pudieran hacer pensar en ella. El diagnóstico de HAP fue acorde con el protocolo utilizado en la unidad. En todos los casos se realizó estudio hemodinámico y se incluyó a pacientes con presión arterial pulmonar media mayor de 25mmHg. Se efectuó extracción del ADN de los leucocitos periféricos y se amplificó mediante la técnica de reacción en cadena de la polimerasa. Se utilizaron 17 parejas de cebadores para los 13 exones que componen el gen. Mediante técnica de conformación de hebra simple y electroforesis posterior se detectaron los fragmentos anómalos, para posteriormente proceder a la secuenciación del gen mediante un lector automático.
ResultadosSe estudió a 8 pacientes (4 mujeres). En 5 de ellos no se encontraron alteraciones, pero 3 mostraron patrones anómalos en la electroforesis y en la secuenciación se observaron mutaciones. En uno de los casos se presentaron 2 patrones anómalos en la electroforesis, pero sólo fue posible secuenciar uno de ellos por la baja concentración del ADN recogido.
ConclusionesLa presencia de mutaciones en el gen que codifica BMPR2 no es infrecuente en pacientes con HAP idiopática, lo que probablemente indique un papel importante de esta familia de factores de crecimiento en la patogenia de la enfermedad y, por tanto, podría tener implicaciones terapéuticas.
Pulmonary arterial hypertension (PAH) is a rare disease that can have a familial component. It has been shown that more than 50% of cases of familial PAH are associated with mutations in the gene encoding bone morphogenetic protein receptor 2 (BMPR2), which acts as a receptor for members of the transforming growth factor β superfamily. Some studies in patients with idiopathic PAH have also shown varying percentages of mutations in this gene. The aim of this study was to determine the frequency of these mutations in a group of patients with idiopathic PAH.
Patients and methodsThe study population included patients with idiopathic PAH who were seen during 2006 in our unit specialized in this entity. Patients were excluded if they had relatives who had been diagnosed with PAH or who had symptoms that led to suspicion of the disease. Diagnosis was obtained according to the protocol used in our unit. A hemodynamic study was carried out in all cases and patients were included if they had a mean pulmonary arterial pressure of greater than 25mm Hg. DNA was extracted from peripheral leukocytes and amplified by polymerase chain reaction. Seventeen primer pairs were used for the 13 exons that make up the gene. Using the single strand conformational polymorphism (SSCP) technique we detected anomalous DNA fragments for subsequent sequencing.
ResultsThe study included 8 patients (4 women). In 5 patients, no abnormalities were observed, whereas in the remaining 3, anomalous electrophoresis patterns were obtained in the SSCP and sequencing revealed mutations. In 1 case, 2 different electrophoresis patterns were observed by SSCP, but it was only possible to sequence 1 of them due to the low concentration of DNA obtained.
ConclusionsThe presence of mutations in the gene encoding BMPR2 is not infrequent in patients with idiopathic PAH, suggesting that this family of growth factors may be important in the pathogenesis of the disease and could have therapeutic implications.
La hipertensión arterial pulmonar (HAP) es una enfermedad poco frecuente, con una incidencia estimada en torno a 1-2 casos por millón de habitantes/año. Sin tratamiento, la esperanza de vida media no llega a los 3 años desde el diagnóstico, aunque varía en función de la clase funcional y la capacidad de esfuerzo1,2. Puede presentarse asociada a otras enfermedades, como el síndrome de inmunodeficiencia adquirida, la colagenosis o la hipertensión portal, a la ingesta de fármacos, o bien aparecer sin causa aparente. El concepto inicial de enfermedad vasoconstrictora ha cambiado a medida que se han ido desvelando algunos aspectos de su patogenia, lo que ha hecho que actualmente se considere que se trata de una enfermedad fundamentalmente proliferativa3. En 1954 Dresdale et al4 reconocieron la posibilidad de cierta tendencia familiar en algunos pacientes con HAP, y 30 años después se demostró que esta forma familiar se transmitía de manera autosómica dominante, aunque con reducida penetrancia5, y que no presentaba diferencias clínicas con respecto a las formas idiopáticas, salvo un inicio algo más temprano. En el año 2000, dos grupos demostraron simultáneamente que la anomalía que daba lugar a la enfermedad se encontraba en un gen situado en el cromosoma 2q33 que codifica el receptor tipo 2 de las proteínas morfogenéticas del hueso (BMPR2)6,7. Desde entonces ha habido una intensa investigación en torno a este gen8. Aproximadamente un 70% de los pacientes con HAP familiar son portadores de alguna mutación, de las que se han descrito más de 140 hasta el momento9. Se han realizado algunos estudios para conocer la incidencia de estas mutaciones en casos idiopáticos y se han encontrado variaciones importantes, con cifras que oscilan entre el 10 y el 25%. El estudio más amplio incluyó a un grupo de 99 pacientes en Alemania10. De ellos, 11 presentaron alguna mutación. Existen también algunos pequeños estudios sobre HAP asociada. Se ha encontrado un 6% de casos en pacientes con cardiopatías congénitas11 y en HAP asociada a la ingesta de fármacos anorexígenos12; sin embargo, no ha aparecido ninguna mutación en pacientes con esclerodermia o síndrome de inmunodeficiencia adquirida13,14.
El objetivo del presente estudio ha sido conocer la incidencia de alguna de las mutaciones descritas en el gen que codifica BMPR2 en nuestros pacientes con HAP idiopática.
Pacientes y métodosSe incluyó en este estudio a los pacientes con diagnóstico de HAP idiopática seguidos en nuestra unidad durante el primer cuatrimestre de 2006. En todos los casos el diagnóstico se estableció sobre la base de la sospecha clínica inicial con un ecocardiograma que demostró cifras elevadas de presión arterial pulmonar y, posteriormente, un estudio hemodinámico con test vasodilatador (realizado con prostaciclina en los primeros pacientes y después con óxido nítrico), que confirmó el diagnóstico inicial. Se consideró patológica una presión arterial pulmonar media superior a 25 mmHg. Para excluir posibles enfermedades asociadas a la HAP se realizaron, siguiendo nuestro protocolo habitual, una detallada historia clínica; analítica, que incluyó anticuerpos antinucleares, enzimas hepáticas y hormonas tiroideas; estudio completo de coagulación, serología para el virus de la inmunodeficiencia humana, angiotomografía axial computarizada y pruebas funcionales respiratorias. En todos los casos se efectuó la prueba de 6 min de marcha para evaluar la capacidad de esfuerzo. Se descartó a los pacientes que hubieran consumido algún fármaco con relación probada o probable con un aumento de la presión arterial pulmonar. Antes de la inclusión de los pacientes en el estudio se realizó una encuesta dirigida para comprobar que ningún familiar de primer o segundo grados había sido diagnosticado de la enfermedad ni presentaba síntomas que la hicieran sospechar. En caso de duda, se excluyó del estudio al paciente. Todos los pacientes dieron su autorización por escrito tras haberles informado detenidamente de los objetivos del estudio. El comité de ética local dio su aprobación para la realización del estudio.
Extracción y procesamiento de las muestrasTodas las muestras se obtuvieron en nuestro laboratorio. Se recogieron 10 ml de sangre con ácido edético y posteriormente se procedió a la extracción del ADN (DNA Isolation Mammalian Blood Kit, Roche, Basilea, Suiza). Se conservó hasta su análisis a 4 °C.
El gen que codifica BMPR2 consta de 13 exones. Para conseguir copias de todos ellos se utilizó la técnica de reacción en cadena de la polimerasa (PCR), con 17 parejas de cebadores (tabla I). De forma resumida, en esta técnica se requiere el uso de 2 cebadores que son oligonucleótidos complementarios de las secuencias situadas en los 2 extremos de los fragmentos de ADN de interés. Cada uno de estos cebadores, en presencia de ADN polimerasa, inicia la síntesis de la cadena complementaria a la que se ha unido, uno en un sentido y otro en el contrario (forward y reverse). Mediante ciclos repetidos de desnaturalización de la doble hebra de ADN por calor, la hibridación (unión) de cada uno de los cebadores a su hebra correspondiente y la acción de la ADN polimerasa se consigue la amplificación del fragmento de ADN. Las condiciones de amplificación fueron a 55 °C y 1,5 nM de Cl2Mg, excepto para el exón 2, en que se realizó a 60 °C. Los resultados de la amplificación se visualizaron en un gel de agarosa al 2% con bromuro de etidio. Los fragmentos se analizaron mediante la técnica de polimorfismos de conformación de hebra simple (SSCP). Brevemente, cuando un fragmento de ADN de doble hebra se desnaturaliza mediante calor y, posteriormente, se enfría de manera brusca, las hebras quedan separadas. Si se somete a una electroforesis en gel de poliacrilamida cada hebra se renaturaliza adoptando una conformación específica que condiciona la migración electroforética. Una mínima variación en la secuencia (una mutación puntual) dará lugar a un cambio de conformación y, por tanto, a una migración diferente. La eficacia de esta técnica para detectar mutaciones varía entre un 75 y un 98% en función del número de pares de bases15. Las mutaciones puntuales afectan a un codón, es decir, un triplete de bases. Si se producen en una zona codificante del gen, pueden suceder varias cosas: que el nuevo triplete codifique para el mismo aminoácido, con lo que sería una mutación silenciosa que no alteraría la proteína; que se codifique un aminoácido distinto, es decir, una mutación de sentido erróneo (missense), en la que el nuevo aminoácido sea químicamente muy similar al original y no se altere la función de la proteína, o sea lo bastante diferente para dar lugar a una proteína estructuralmente inestable o con una función biológica alterada. En otros casos la mutación puede transformar un codón codificante en alguno de los tripletes que significan señal de parada de la traducción genética, con lo que se detiene la lectura por parte del ARN mensajero y la proteína sale incompleta y, por tanto, malfuncionante (mutación sin sentido, nonsense). Cuando el resultado final de estas posibles mutaciones es una síntesis disminuida de la proteína, se produce lo que se denomina "haploinsuficiencia".
Cebadores utilizados para la amplificación de los fragmentos de ADN
| Exón | Forward | Reverse |
| 1A1B23456789101112A12B12C12D13 | CCAGTCAAGGAAGAGGATTTGTATGAAAGCTCTGCAGCTAGGTCTGAAGTCATTCGGATAAGACAAAGCCCCATGAAATGTCTTTGGTACATTTCCTTTGATGCAAAAACAGTCTCCCAGAATTTGGCTTTCGGTAGGAGCTTCATCAGCCATACATGGAATCCTAGCCTATTTGCATCTGAAGTGGCAGCATGTTTTTCAGGAAGGGCATTTTATAGGGCCTGAAGGGGATGAAAAATTTGAGCATGTTCCGTAATCCTCAGAGGTGTTAAATTTGGAGAGAACCACAAATGTTGCACAGTCAGCAGCAAGCACAAATCAAACTCACAGTGTTAACTCCCATGCTTCCTGAGACATTGGTTTGACC | AGCAGGATGGTCCATGGTAGGGACGCATGGCGAAGGGCAATTATTACCCAGGCTGGTCTCATGCAAATCTTTGGAGAAAGGAAATAATCCAGTGGCATGGAAATGCCTAGAATAGGCCTTGACATACAGGCATAAGCCACCACAAGCCCAGGAGTTTTACTCAGCCACCTGGCCAGTAGATGTTTTTGCATCCTGCTGCTAATAATGTGTTTGATTTGTGGCATTAGGCTTCTTTGTTGGGTCTCAGTTTCGGTCTAGCTTGTTGGTTTCCAATGAGGTTCTGCTGCATTGATGAATTAGGCCTCTGTGCTCTTCAGGTGTGAGCCACTGTGCTCTATTTAAAGCAAGTCTTTGTTGC |
Una vez separadas las 2 hebras del ADN por calor, para poder sintetizar cadenas complementarias en las regiones de interés se necesitan estos cebadores (primers), que se unen a cada una de las hebras en su región correspondiente y, mediante enfriamiento a unos 55 °C, en presencia de ADN polimerasa se inicia la síntesis de una nueva hebra desde el punto en que se ha unido el cebador. Como son 2 hebras, se necesitan 2 cebadores; uno dirigirá la síntesis en un sentido (forward) y el otro en sentido contrario (reverse).
En los fragmentos en los que se detectó una movilidad electroforética anormal en comparación con controles, se identificaron las mutaciones mediante secuenciación utilizando el método enzimático de Sanger. Este método implica la síntesis de una cadena de ADN mediante una ADN polimerasa a partir de un molde de ADN previamente desnaturalizado. Con posterioridad se incuba a 37 °C con dideoxinucleótidos (ddNTP), lo que interrumpe la síntesis de ADN al incorporarlos, dado que carecen del grupo hidroxilo en el extremo 3', necesario para la elongación de la cadena. Se utilizaron 4 ddNTP distintos, con lo que se obtuvo gran cantidad de fragmentos de ADN de diferente tamaño, que se separaron mediante electroforesis en gel de poliacrilamida. La secuenciación se realizó mediante un secuenciador automático, estando cada uno de los ddNTP marcado con un fluorocromo diferente, y la lectura se efectuó desde los extremos 5' a 3' mediante un lector láser (Abi Prism 310, Applied Biosystems, California, EE.UU.).
Dado el tipo de estudio (descriptivo y cualitativo), no se llevó a cabo análisis estadístico
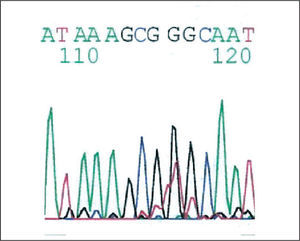
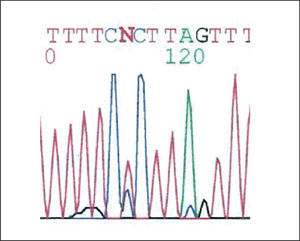
ResultadosOcho pacientes (4 mujeres; edad media al inicio de los síntomas: 63 años) cumplieron los requisitos exigidos. Todos ellos se encontraban en tratamiento con bosentán, a dosis de 125 mg/12 h. Cinco pacientes mostraron patrones normales en todos los fragmentos analizados. Se encontró algún tipo de mutación en los 3 restantes (38%), cuyas características se recogen en la tabla II. En la tabla III pueden verse las características y localización de estas mutaciones. En todos los casos eran mutaciones tipo cambio de sentido (missense), es decir, un cambio en una base que da lugar a un triplete diferente que codifica un aminoácido también distinto, lo que significa una proteína cuya función está alterada. En el caso 2 hubo patrones diferentes en los exones 6 y 12D (figs. 1 y 2). La secuenciación mostró un cambio de una guanina por una timina, lo que en la proteína supone un cambio en posición 269 de una alanina por una valina. En el caso 6 se observó un cambio en el exón 1B de una citosina por una timina, que da lugar a un cambio en posición 10 de la secuencia proteica de una treonina por un triptófano. El caso 8 presentaba 2 alteraciones, una en el exón 3 y otra en el exón 12A. La primera corresponde a una zona no codificante a 54 pares de bases del inicio del exón con un cambio en la secuencia de una timina por una citosina (fig. 3). En este caso se probaron diversos programas informáticos para comprobar que no se tratara de un cambio en el sitio de corte y un empalme intrón-exón, siendo los resultados negativos. En el exón 12A se observó un cambio en la conformación del exón en la electroforesis (desdoblamiento en la banda inferior). Dada la baja concentración de ADN obtenido, no pudo realizarse la secuenciación.
Características de los 3 pacientes con mutaciones en BMPR2
| Caso | Sexo | Edad de inicio (años)* | PAPm (mmHg) | CF | Tratamiento |
| 2 | V | 62 | 60 | III | Bosentán |
| 6 | M | 72 | 36 | II | Bosentán |
| 8 | V | 65 | 40 | II | Bosentán |
CF: clase funcional; M: mujer; PAPm: presión arterial pulmonar media; V: varón.
En nuestro estudio ha podido demostrarse la presencia de 3 casos con alguna mutación en el gen que codifica BMPR2 sobre un total de 8 pacientes con HAP idiopática. Por supuesto, dado el tamaño de la muestra, no pueden extraerse conclusiones sobre la prevalencia de este tipo de mutaciones en esta enfermedad, pero sí parece evidente que no son infrecuentes y que posiblemente puedan tener algún papel en su desarrollo. El método utilizado por nosotros, mediante amplificación por PCR y posteriormente SSCP, ha demostrado una alta sensibilidad para detectar la mayoría de las variaciones en la secuencia de una hebra de ADN. El tamaño del fragmento a analizar condiciona un poco los resultados, dado que, si es grande, un pequeño cambio en la conformación puede no llegar a variar la movilidad electroforética y, por el contrario, fragmentos pequeños pueden adoptar distintas conformaciones para una misma secuencia de nucleótidos. Recientemente se ha publicado la posible existencia de otro tipo de alteraciones genéticas no detectables por secuenciación16, por lo que el porcentaje de portadores de mutaciones en este gen con HAP idiopática posiblemente sea mayor que el referido en los estudios publicados hasta el momento. Se han identificado más de 140 mutaciones en el gen en pacientes con HAP. Todos los estudios experimentales apuntan a un mecanismo de haploinsuficiencia –es decir, síntesis disminuida de la proteína hasta unas cifras que no consiguen mantener las funciones normales de la misma17– como causante de la enfermedad.
El BMPR2 probablemente tiene un papel importante en el desarrollo de HAP. La demostración de sus mutaciones posiblemente constituya el mayor avance realizado en el conocimiento de la patogenia de esta enfermedad. Los ligandos de este receptor (las proteínas con las que interactúa) están representados por una familia de factores de crecimiento llamados BMP (proteínas morfogenéticas del hueso). Para que se produzca la señal de transducción es necesaria la participación de 2 receptores, BMPR2 y BMPR1, produciéndose una fosforilación de este último18. Este cambio de conformación activa un tipo de proteínas que se encuentran en el citoplasma, denominadas Smad, las cuales son factores de transcripción nuclear. Ellas son las responsables de todas las señales de la familia del factor transformador del crecimiento beta (TGF-β). Actuando sobre sus genes de respuesta dan lugar a la síntesis de otras proteínas que interrumpen el crecimiento celular y favorecen la apoptosis19. Un hecho interesante es el efecto pleiotrópico que muestran las BMP. Esto quiere decir que van a producir distintos efectos en función del microambiente (presencia de una clase u otra de citocinas), tipo celular o ligando sobre el que actúen. Por ejemplo, a diferencia de lo que sucede en las arterias pulmonares, en las células musculares cardíacas parecen inhibir la apoptosis20. Un paso más para conocer las diversas interrelaciones entre factores de crecimiento vascular pulmonar ha sido la demostración del incremento de angiopoyetina-1, un potente estimulante de la proliferación de células musculares arteriales, en pacientes con HAP no familiar, lo que se asoció, a su vez, a una disminución intensa de la expresión de BMPR1, receptor que, como hemos comentado, es imprescindible para la vía de las BMP21. La angiopoyetina da lugar a una inhibición de la síntesis de BMPR1 y, por tanto, a la vía que implica también a BMPR2. Esto apunta de nuevo a la importancia de esta familia de factores de crecimiento en la patogenia de la HAP, independientemente de su desencadenante, y, por supuesto, facilita el diseño de tratamientos específicos de diana. Una cuestión interesante sería saber si las señales de activación de BMPR2 tienen algún efecto en las células endoteliales. El grupo de Stewart22 en Toronto, que ha estudiado esta cuestión, observó un notable aumento de la apoptosis (casi 3 veces más) de estas células al inhibir la expresión de BMPR2 en algo más del 50% mediante transfección genética. Es decir, parece haber un efecto opuesto a través de esta señal en las células musculares lisas por un lado y en las células endoteliales por otro en las arteriolas pulmonares. Las mutaciones en BMPR2, al actuar sobre las células endoteliales, tendrían el efecto de favorecer el recambio celular a través del incremento de apoptosis, lo que posteriormente daría lugar a células resistentes con mayor potencial proliferativo. Algunos factores de crecimiento vascular, como el factor de crecimiento del endotelio vascular, han demostrado prevenir la aparición de HAP, posiblemente por disminuir la apoptosis endotelial23. La inhibición de este factor asociado a hipoxia da lugar a HAP grave24. A pesar de que en algunos casos se ha observado que las células endoteliales de las lesiones plexiformes mostraban una expansión monoclonal25, no pudo demostrarse que BMPR2 iniciara este proceso26.
Por supuesto, no todas las HAP pueden atribuirse a algún tipo de mutaciones en alguno de los genes de la superfamilia del TGF-β. Los porcentajes publicados de pacientes con HAP idiopática que presentan alguna mutación en el gen que codifica BMPR2 son bastante dispares. El primer estudio, que incluyó a 50 pacientes británicos, franceses y estadounidenses sin ninguna relación de parentesco, encontró que 13 portaban alguna mutación, es decir, un 26%27. En este estudio se incluyó a 150 controles sanos, en ninguno de los cuales se hallaron mutaciones. En otro estudio en población japonesa, sobre un total de 30 pacientes, aparecieron 12 casos con mutaciones (40%)28, un porcentaje muy similar al nuestro. Un trabajo realizado en Finlandia, con una población genéticamente homogénea, encontró sólo 3 casos sobre un total de 26 pacientes analizados (12%)29. En población alemana se realizó el estudio que ha incluido a más pacientes, un total de 99, y se observaron 11 casos con alguna mutación10. Como ya hemos comentado, se ha descrito la posibilidad de que haya mutaciones producidas por reordenamiento genético que no se detectarían mediante las técnicas de secuenciación de las zonas codificantes16. En un estudio europeo realizado en pacientes con HAP tanto idiopática como familiar, en el que se incluyeron algunos casos españoles, utilizando un método de ligazón múltiple que permite de forma rápida estudiar genes completos se encontraron, sobre un total de 126 pacientes, 6 mutaciones que habían pasado inadvertidas con métodos de secuenciación, los cuales habían detectado otras 20 mutaciones. Esto supuso pasar de un 16 a un 21% de casos con alguna mutación30. Dicho estudio también probó de forma concluyente que la haploinsuficiencia (disminución de la síntesis de una proteína, en este caso BMPR2) es el mecanismo genético más importante por el que estas mutaciones predisponen a la aparición de HAP. Analizando tejido pulmonar ha podido comprobarse que los pacientes con HAP idiopática presentan disminución de la expresión de BMPR2, pero si hay alguna mutación en el gen la disminución es mucho más acentuada31. En los casos con HAP asociada la disminución, aunque significativa respecto a los controles, fue mucho menor.
Nuestro estudio supone una pequeña aportación a las evidencias, cada vez mayores, de la importancia de la familia de las BMP en la patogenia de la HAP. Dado el tamaño de la muestra, el porcentaje de pacientes con mutaciones en BMPR2, en sí mismo, no es representativo de lo que puede suceder en todas las HAP esporádicas, pero el hecho de encontrar 3 casos sobre 8, tras una selección muy cuidadosa de los pacientes para evitar factores de confusión, sí parece apuntar a una prevalencia no desdeñable de este tipo de mutaciones. Nuestros pacientes pertenecían a la misma región geográfica, Galicia, 2 de ellos con todos sus antepasados conocidos de esta comunidad, lo que podría significar un sesgo, al igual que sucedió en la serie japonesa, que encontró un porcentaje de mutaciones similar al nuestro. Aunque es difícil conocer las cifras exactas, el número de pacientes con HAP en nuestra comunidad no parece superior al que se calcula en los países de nuestro entorno: 1-2 casos nuevos por millón de habitantes/año. Tampoco hemos detectado en nuestra zona de influencia familias con HAP.
En conclusión, las mutaciones en el gen que codifica BMPR2 no son raras en pacientes con HAP idiopática, lo que apunta a una base genética en algunos de estos pacientes y apoya la importancia que la familia del TGF-β tiene en la patogenia de esta enfermedad
AgradecimientoQueremos dar las gracias a los pacientes que participaron en este estudio.
Este trabajo ha sido posible gracias al apoyo económico de Laboratorios Actelion.