Dentro de las neumopatías intersticiales idiopáticas, la bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial (BR-EPI) y la neumonía intersticial descamativa (NID) forman un subgrupo de enfermedades raras que comparten una relación clara con el hábito tabáquico. Se han publicado pocas series con un número importante de pacientes.
En este trabajo se describen las características de 19 casos (12 con NID y 7 con BR-EPI) recogidos en nuestro país. Se detallan las características clínicas, radiológicas y evolutivas, incluidos los tratamientos empleados y sus resultados. Excepto 2 pacientes con NID, todos eran o habían sido fumadores. Tos y disnea fueron los síntomas de inicio más frecuentes, sin diferencias entre las 2 enfermedades. La alteración radiológica predominante en la NID fue el patrón en vidrio deslustrado, y en la BR-EPI, la presencia de nódulos pulmonares. La mayor parte de los pacientes recibieron tratamiento con esteroides. El pronóstico en general fue bueno, y falleció únicamente un paciente con NID.
Among the idiopathic interstitial lung diseases, respiratory bronchiolitis-associated interstitial lung disease (RB-ILD) and desquamative interstitial pneumonia (DIP) make up a subgroup of rare diseases that are clearly smoking related.
Few large case series have been published. We describe 19 cases registered in Spain: 12 patients with DIP and 7 with RB-ILD. Clinical and radiologic features are described along with clinical course, treatments applied, and outcomes. With the exception of 2 patients with DIP, all were smokers or ex-smokers. Cough and dyspnea were the most common symptoms at onset in both diseases. The most frequent radiologic findings were ground-glass opacity in DIP and pulmonary nodules in BR-ILD. Most patients were treated with corticosteroids. Outcomes were good in general; only 1 patient, with DIP, died.
En 1965 Liebow et al1 describieron a 18 pacientes con una enfermedad intersticial que consideraron claramente diferenciada de la neumonía intersticial usual. Dichos pacientes mostraban de forma característica unas células en los espacios alveolares que inicialmente se creyó que eran neumocitos tipo II, por lo que se denominó neumonía intersticial descamativa (NID). Al año siguiente, Gaensler et al2 publicaron los datos de seguimiento de 12 pacientes con NID. En los años setenta se pudo confirmar que las células "descamadas" eran macrófagos3, pero el nombre NID ha persistido hasta la actualidad. En 1987 Myers et al4 describieron 6 casos con intenso hábito tabáquico y afectación intersticial en las imágenes radiológicas. La histología mostraba abundantes macrófagos en los bronquiolos terminales, junto con engrosamiento de los septos alveolares. Esta enfermedad se denominó bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial (BR-EPI). Varias pequeñas series publicadas posteriormente5 confirmaron los datos de Myers et al. Se ha apuntado que la NID y la BR-EPI son diferentes tipos de respuesta al humo del tabaco6,7. Ambas son extraordinariamente infrecuentes. Es difícil dar cifras exactas sobre la BR-EPI8. Recientemente se ha publicado la serie más numerosa que aporta abundantes datos clínicos9, aunque no permite sacar conclusiones en cuanto a incidencia. Respecto a la NID, se estima que podría suponer en torno al 3% de todas las enfermedades intersticiales pulmonares. En el consenso de la American Thoracic Society-European Respiratory Society publicado en 200210 se expusieron 9 áreas de incertidumbre en relación con la NID, siendo la primera su incidencia y prevalencia. En un intento de aportar algunos datos más sobre este grupo de infrecuentes enfermedades, tratamos de realizar un registro de casos diagnosticados en nuestro país y analizar sus características.
Observaciones clínicasEl objetivo de nuestro estudio ha sido recoger el máximo número posible de casos diagnosticados de NID en España. Para la recogida de datos se utilizó un cuestionario que incluía la edad, posibles antecedentes de exposición ambiental o farmacológica, historial de hábito tabáquico, enfermedades concomitantes, síntomas de inicio, exploración física, fecha del diagnóstico (biopsia pulmonar abierta o por videotoracoscopia), datos analíticos, incluidos los de autoinmuinidad, radiología predefiniendo 7 tipos de afectación en la tomografía computarizada (TC) de alta resolución, pruebas de función respiratoria y situación gasométrica, resultados del lavado broncoalveolar, biopsia transbronquial, biopsia pulmonar, tratamiento instaurado, tiempo de seguimiento, evolución clínica, radiológica, analítica y funcional, cambios terapéuticos y, en caso de fallecimiento, causa y tiempo desde el diagnóstico. Sólo se incluyó a pacientes con biopsia pulmonar cuyo diagnóstico final fuera NID o BR-EPI.
Se trata de un estudio descriptivo con un número pequeño de casos, lo que limita notablemente los cálculos estadísticos. Las variables cuantitativas se expresan como media ± desviación estándar. Realizamos comparaciones entre NID y BR-EPI. Para las variables continuas se usó el test de Wilcoxon y para las variables categóricas, el test exacto de Fisher.
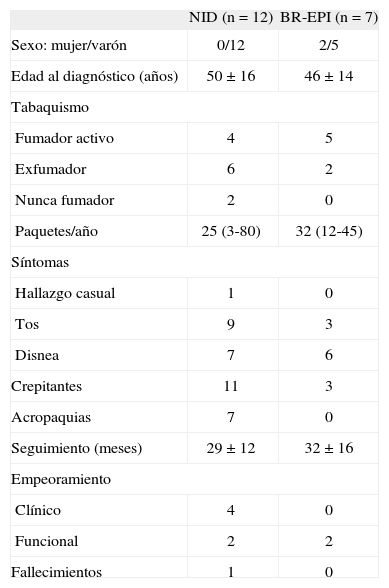
Características clínicasEl registro se compone de 19 pacientes (12 con diagnóstico de NID y 7 con BR-EPI), cuyas características pueden verse en la tabla I. La edad media ± desviación estándar fue ligeramente superior en los pacientes diagnosticados de NID (50 ± 16 frente a 46 ±14 años). Únicamente en 2 casos diagnosticados de NID no había antecedentes de tabaquismo. La cantidad de tabaco consumido fue ligeramente mayor en los pacientes con BR-EPI (32 ±16 frente a 25 ±25 paquetes/año). Dos pacientes diagnosticados de BR-EPI estaban infectados por el virus de la inmunodeficiencia humana y recibían tratamiento con antirretrovirales desde hacía más de 2 años. Uno de los casos también presentaba serología positiva para el virus de la hepatitis C. Ambos habían consumido drogas por vía parenteral. Un paciente con NID trabajaba en una metalurgia. Otro diagnosticado de BR-EPI trabajaba con silicona. El resto de los pacientes carecía de exposiciones ambientales relevantes. Tampoco habían seguido tratamiento con fármacos potencialmente lesivos para el aparato respiratorio.
Características de los pacientes
| NID (n = 12) | BR-EPI (n = 7) | |
| Sexo: mujer/varón | 0/12 | 2/5 |
| Edad al diagnóstico (años) | 50 ±16 | 46 ±14 |
| Tabaquismo | ||
| Fumador activo | 4 | 5 |
| Exfumador | 6 | 2 |
| Nunca fumador | 2 | 0 |
| Paquetes/año | 25 (3-80) | 32 (12-45) |
| Síntomas | ||
| Hallazgo casual | 1 | 0 |
| Tos | 9 | 3 |
| Disnea | 7 | 6 |
| Crepitantes | 11 | 3 |
| Acropaquias | 7 | 0 |
| Seguimiento (meses) | 29 ±12 | 32 ±16 |
| Empeoramiento | ||
| Clínico | 4 | 0 |
| Funcional | 2 | 2 |
| Fallecimientos | 1 | 0 |
Los datos se expresan como número de pacientes, media ± desviación estándar o media (extremos). BR-EPI: bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial; NID: neumonía intersticial descamativa.
Datos de seguimiento clínico en 18 pacientes (11 con NID) y de seguimiento funcional en 14 pacientes (9 con NID). Véase texto para más explicaciones.
Los síntomas más frecuentes al inicio fueron disnea (n = 13) y tos (n = 12). Un paciente diagnosticado de NID estaba asintomático, siendo la enfermedad un hallazgo casual. Lo más frecuente en la auscultación pulmonar fue la presencia de crepitantes (n = 14). Sólo uno de los pacientes con NID mostró auscultación normal. Presentaban acropaquias 7 de los 12 pacientes con NID y ninguno del grupo BR-EPI.
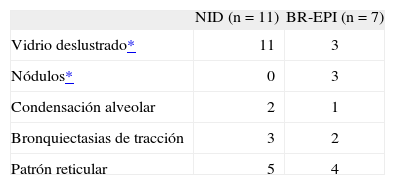
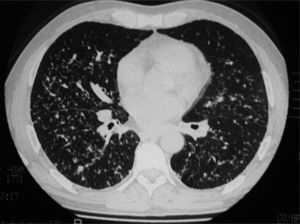
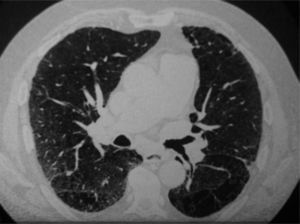
Datos radiológicosLa radiografía de tórax no detectó alteraciones en 3 casos (2 con NID y uno con BR-EPI). En los demás permitió apreciar algún tipo de alteración. Lo más frecuente fue la aparición de un patrón intersticial difuso (n = 7). En 5 pacientes se observó un patrón alveolointersticial y en 2 sólo alveolar. No disponemos de los datos de un paciente con BR-EPI. La alteración más habitual observada en la TC fue la presencia de imágenes en vidrio deslustrado. Trece pacientes mostraron esta anomalía, que apareció en todos los casos con NID, salvo en uno, y en 3 pacientes con BR-EPI (p = 0,047). Tres casos diagnosticados de BR-EPI mostraron nódulos pulmonares (fig. 1), hallazgo que no sucedió en ningún paciente con NID (p = 0,043). Nueve pacientes (5 con NID y 4 con BR-EPI) presentaron afectación intersticial difusa. Un caso con BR-EPI mostró un patrón en panal de abeja. En 3 pacientes con NID y en 2 con BR-EPI había bronquiectasias por tracción (fig. 2). En un paciente con NID no pudieron obtenerse las imágenes de la TC (tabla II).
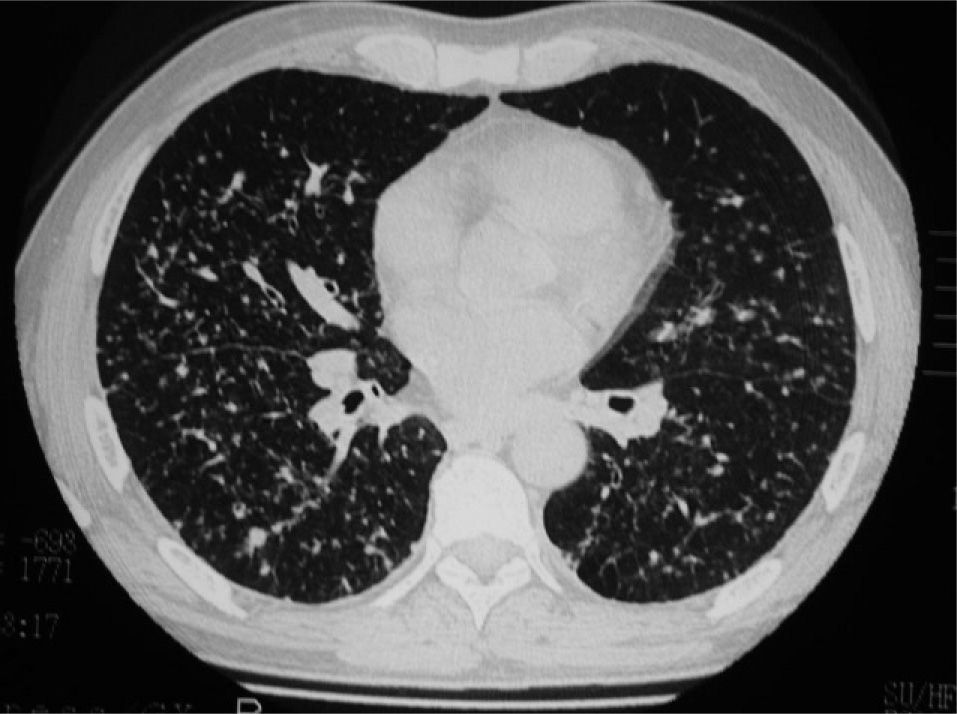
Varón de 51 años con bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial, fumador en el momento del diagnóstico de 35 paquetes/año. En la tomografía computarizada de alta resolución se observan signos de enfermedad intersticial difusa, siendo la lesión predominante un patrón micronodular. Hay nódulos con diferentes grados de atenuación.
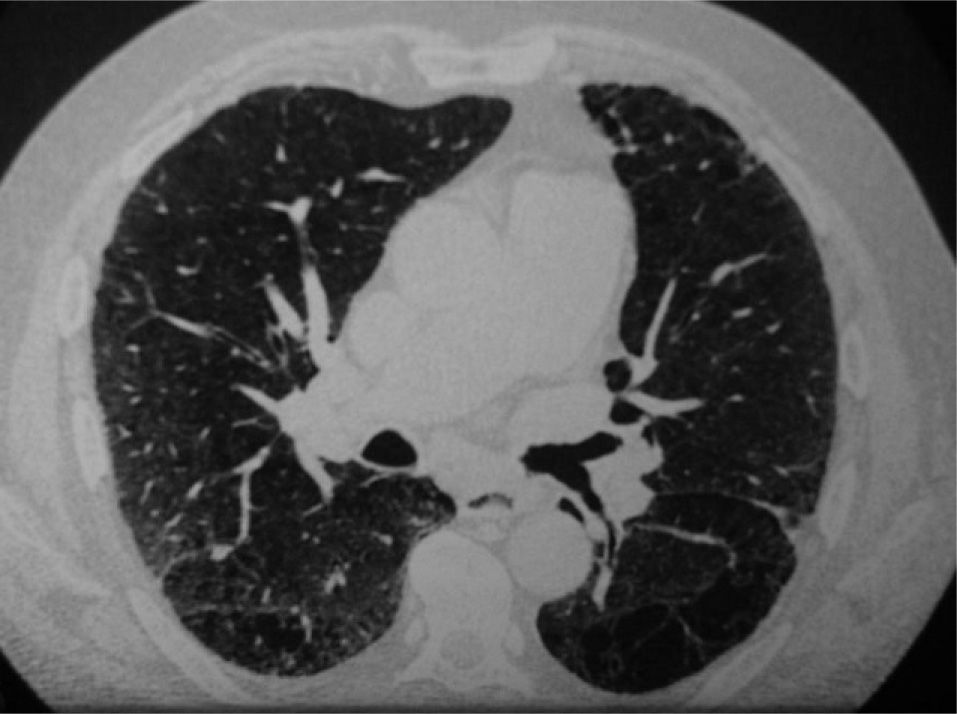
Varón de 59 años, fumador muy importante. En la tomografía computarizada de alta resolución se observaban áreas de enfisema paraseptal y centrolobulillar que afectaban a la mitad superior de ambos pulmones. En este corte se aprecian signos de enfermedad intersticial con áreas de vidrio deslustrado y con algunas bronquiectasias por tracción. La biopsia mostró datos indicativos de neumonía intersticial descamativa.
Hallazgos en la tomografía computarizada de tórax
| NID (n = 11) | BR-EPI (n = 7) | |
| Vidrio deslustrado* | 11 | 3 |
| Nódulos* | 0 | 3 |
| Condensación alveolar | 2 | 1 |
| Bronquiectasias de tracción | 3 | 2 |
| Patrón reticular | 5 | 4 |
BR-EPI: bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial; NID: neumonía intersticial descamativa.
No disponemos de los datos de la tomografía computarizada en un paciente con NID.
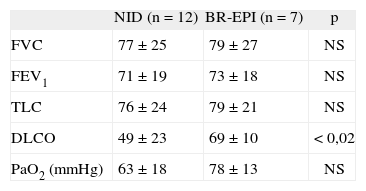
No hubo diferencias significativas en la exploración funcional respiratoria, que en general mostró un patrón mixto con disminución leve de los volúmenes pulmonares y disminución más acentuada de la difusión de monóxido de carbono (disponible en 17 pacientes) (tabla III). Sólo 4 pacientes (2 en cada grupo) mostraron volúmenes normales. La difusión de monóxido de carbono estuvo reducida en todos, salvo 2 pacientes (uno de cada grupo), de manera más marcada en los pacientes con NID (p < 0,02). En general, hubo más alteración en el intercambio de gases en los pacientes con NID. Cuatro pacientes con esta enfermedad presentaron insuficiencia respiratoria en el momento del diagnóstico.
Función pulmonar en el momento del diagnóstico
| NID (n = 12) | BR-EPI (n = 7) | p | |
| FVC | 77 ±25 | 79 ± 27 | NS |
| FEV1 | 71 ± 19 | 73 ±18 | NS |
| TLC | 76 ±24 | 79 ± 21 | NS |
| DLCO | 49 ±23 | 69 ±10 | < 0,02 |
| PaO2 (mmHg) | 63 ±18 | 78 ±13 | NS |
Valores de los datos de función pulmonar en porcentaje sobre los valores de referencia. BR-EPI: bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial; DLCO: capacidad de difusión del monóxido de carbono; FEV1: volumen espiratorio forzado en el primer segundo; FVC: capacidad vital forzada; NID: neumonía intersticial descamativa; PaO2: presión arterial de oxígeno; TLC: capacidad pulmonar total.
Se realizó broncoscopia a 15 pacientes, en 12 de los cuales no fue diagnóstica. En 3 pacientes la biopsia transbronquial mostró hallazgos indicativos de NID, lo que se confirmó posteriormente en la biopsia pulmonar. Disponemos de los datos del lavado broncoalveolar de 13 pacientes (9 con NID). Hubo un intenso predominio de macrófagos (el 55-98% del total de células recogidas), en la mayor parte de los casos hiperpigmentados, siendo variable la proporción entre linfocitos y neutrófilos. Dos casos con NID y uno con BR-EPI tenían un porcentaje de eosinófilos superior al 10%. No hubo diferencia en la distribución celular entre las 2 enfermedades.
TratamientoEl tratamiento inicial consistió en esteroides orales en 9 pacientes con NID y 4 con BR-EPI. En otros 2 casos con NID, ambos con importante afectación intersticial, se prescribieron prednisona y azatioprina. Un paciente fue tratado sólo con azatioprina. Ningún paciente con BR-EPID recibió tratamiento con inmunodepresores. En 3 casos la única medida terapéutica aconsejada fue dejar de fumar.
EvoluciónEl seguimiento medio fue de 23 meses (rango: 1-69). Sólo 4 pacientes con NID mostraron datos de empeoramiento sintomático. Uno de ellos falleció por insuficiencia respiratoria a los 40 meses del diagnóstico. Disponemos de los datos de la TC al final del período de seguimiento en 13 pacientes (8 con NID). En 5 pacientes no se apreciaron cambios (3 con BR-EPI y 2 con NID). En un paciente con NID se observó la desaparición completa de las alteraciones. En 3 casos se produjo mejoría y en 2 aumentó la extensión del vidrio deslustrado a pesar del tratamiento esteroideo. Uno de estos pacientes mostró cierto grado de afectación en panal de abeja. Sólo un paciente con BR-EPI mostró empeoramiento de las lesiones. En cuanto a las pruebas de función respiratoria, pudieron recogerse datos evolutivos de 14 pacientes (9 con NID). Se observó mejoría en 8 casos (6 con NID). En 4 pacientes (2 de cada grupo) empeoró la función pulmonar; uno de los que presentaban NID siguió fumando de forma importante y otro con BR-EPI había sido un fumador de más de 50 paquetes/año y también presentaba en la TC un enfisema, que posiblemente influyó en el deterioro de la función pulmonar. No hubo correlación clara entre las variaciones en las pruebas funcionales y la TC (figs. 1 y 2).
DiscusiónLa NID y la BR-EPI son 2 enfermedades infrecuentes que, junto con la histiocitosis de células de Langerhans, podrían agruparse como enfermedades intersticiales asociadas al tabaco. Hay también algunos casos de NID asociada a enfermedades del tejido conectivo5 y al menos un caso de BR-EPI en la serie de Moon et al11 (un varón no fumador que trabajaba de soldador). Una asociación peculiar apareció en un varón fumador que tras haber sido tatuado en la espalda desarrolló una NID que acabó siendo fatal12. En nuestra serie únicamente 2 pacientes con NID no habían fumado nunca. Uno de ellos trabajaba en una metalurgia. Es de destacar la presencia en el grupo de BR-EPI de 2 casos con infección por el virus de la inmunodeficiencia humana6,9. En las 2 series más amplias ninguno de los pacientes presentaba esta infección. Probablemente el hecho de tener un intenso hábito tabáquico fuera el factor causal, sin que pueda asignarse un papel claro a la infección por el virus. Se ha publicado un caso en un paciente que nunca había fumado, con un trasplante renal y coinfección simultánea por Aspergillus fumigatus y citomegalovirus13. La edad en el momento del diagnóstico es muy similar a la referida en las series previas, ligeramente mayor en el caso de la NID. La mediana se sitúa en la quinta década de la vida.
Los síntomas de inicio más frecuentes en ambas enfermedades fueron la tos y la disnea. Esta última suele ser la más frecuentemente referida en la literatura médica en ambas enfermedades, con porcentajes que pueden alcanzar el 94% en el caso de la BR-EPI9 y el 87% en la NID8. En nuestros pacientes con NID la tos fue el síntoma más referido (75%). Otro hecho diferencial notable fue la presencia de acropaquias en el 58% de los pacientes con NID, una cifra superior a la habitualmente reseñada. Ninguno de los pacientes con BR-EPI las presentó, algo que sucedió en el 42% de los pacientes de Ryu et al8 y en el 69% de los casos de Portnoy et al9.
El hallazgo radiológico más típico fue la presencia de vidrio deslustrado. Aunque se observó en ambas enfermedades, apareció de forma más característica en los pacientes con NID. Este hallazgo no se describió en la radiografía simple en ninguno de los pacientes, lo que indica la importancia de realizar una TC torácica. En nuestra serie la radiografía de tórax no detectó ninguna anormalidad en 3 casos (17%), cifra muy parecida a la referida en otras series5,8. El patrón en vidrio deslustrado no es infrecuente en fumadores. En un estudio realizado en individuos sanos se observó que un 20% de los que fumaban presentaban esta alteración en la TC, algo que no sucedió en los que nunca habían sido fumadores14. La evolución radiológica fue variable, en general mejor en el caso de la NID, aunque sólo en uno de los 8 pacientes de los que disponemos de datos se observó la desaparición completa de las lesiones. Recientemente se ha publicado una pequeña serie japonesa de pacientes con BR-EPI donde el abandono del hábito tabáquico se relacionó con mejoría de los hallazgos radiológicos15. Nuestra serie no permite extraer datos similares por su tamaño, pero no parece que en la evolución radiológica hubiera una clara influencia del hecho de dejar de fumar, opinión similar a la de otros autores8,9,16. El consumo acumulado de cigarrillos sí parece tener relación con la extensión de las lesiones observadas en la TC en el momento del diagnóstico17. Uno de los pacientes con mala evolución funcional presentaba enfisema centroacinar en la TC. Inicialmente se había postulado que los micronódulos observados en la bronquiolitis respiratoria eran predecesores de la aparición de enfisema, algo que se comprobó que al menos sucedía en algunos casos18.
De todos modos, hay muchas voces discrepantes que opinan que la evolución más probable es a fibrosis17,19. En 13 pacientes se realizó lavado broncoalveolar. Al igual que en el resto de series publicadas, se observó un claro aumento de macrófagos hiperpigmentados, hallazgo habitual en fumadores. Sin embargo, no hay datos claramente específicos que ayuden al diagnóstico diferencial con otras enfermedades intersticiales. Tampoco hubo diferencias entre los pacientes con NID y BR-EPI.
Es difícil extraer conclusiones respecto al efecto del tratamiento. La mayor parte de los pacientes lo recibieron, en general sólo esteroides orales. Se observó un claro beneficio en algunos de los casos con NID, pero esto fue mucho menos aparente en los que tenían BREPI. Al menos la mitad de los pacientes con NID presentaron mejoría en la TC, aunque en 2 se observó progresión de la enfermedad. Es remarcable que al final del período de seguimiento sólo un paciente presentaba una TC normal. Hay una importante discrepancia entre la apreciación subjetiva de los pacientes y los datos funcionales y de imagen. De los 16 pacientes de nuestra serie con seguimiento de al menos 9 meses, 12 (75%) refirieron mejoría sintomática, entre ellos todos los diagnosticados de BR-EPI, aunque sólo 7 (45%) tuvieron cambios positivos en las pruebas de función respiratoria. Estos datos son contrarios a los encontrados en la serie de Ryu et al8, donde se observó un mayor porcentaje de mejoría objetiva (el 33% en los pacientes con NID y un 64% en los pacientes con BR-EPI) que subjetiva (el 24 y el 55%, respectivamente)8. En general, el comportamiento de ambas enfermedades fue muy benigno en lo que se refiere al pronóstico. Sólo se produjo un fallecimiento en uno de los casos con NID. Esto difiere un poco de la serie de Ryu et al8, donde se contabilizaron 5 muertes (26%). La supervivencia estimada a los 10 años está próxima al 70%7. Ninguno de los pacientes con BR-EPI falleció durante el período de seguimiento, lo que apunta a la benignidad de esta enfermedad. Se ha calculado una supervivencia a los 7 años de al menos un 75%9.
Obviamente, esta serie de 19 pacientes no permite sacar conclusiones respecto a la incidencia de la enfermedad en nuestro país. Nuestros hallazgos son bastante similares a los de las otras series publicadas, con algunos pequeños matices. Parece evidente la importancia del tabaco como factor etiológico, aunque la recurrencia de la NID en el pulmón trasplantado20 obliga a plantearse la posibilidad de una patogenia sistémica en algunos casos. El curso clínico suele ser benigno, sobre todo en el caso de la BR-EPI, y a pesar de no estar claro el impacto del abandono del tabaco, debe insistirse en que los pacientes con cualquiera de estas 2 entidades dejen de fumar. Parece poco probable que una BR-EPI se transforme en NID. El tratamiento con esteroides suele ser bastante efectivo, pero en muchos casos se mantienen las alteraciones en la TC torácica y algunos pacientes pueden fallecer debido a progresión de la enfermedad. Sería interesante contar con series mayores, dado que las pocas que se han publicado incluyen a un número pequeño de pacientes y, en general, proceden de centros de referencia, lo que por definición supone un sesgo importante.
ApéndiceTambién han aportado casos de NID y BR-EPI incluidos en el estudio: Isabel Mir (Hospital Sant Llátzer, Palma de Mallorca) y Estrella Fernández Fabrellas (Hospital Dr. Peset, Valencia).