La evaluación de la obstrucción de las vías aéreas es fundamental en el manejo del asma y la EPOC. Habitualmente se cuantifica mediante espirometría utilizando la caída del FEV1 y la relación FEV1/FVC comparados con valores de referencia1. La disminución del flujo espiratorio secundario a la obstrucción de vías aéreas de pequeño calibre genera una forma cóncava en la curva de flujo volumen espiratoria (CFVE) en exhalación forzada2. La práctica habitual de la observación directa implica cierta variabilidad. Como alternativa y previa obtención de maniobras de alta calidad1, pueden medirse objetivamente las propiedades gráficas de dicha curva, método poco difundido en la bibliografía y en la práctica usual3. La información agregada por este método busca aumentar la sensibilidad para el diagnóstico de obstrucción, sobre todo en pacientes con normalidad de los parámetros espirométricos tradicionales.
Nos proponemos en este trabajo describir las diferentes técnicas de medición de obstrucción bronquial por métodos de análisis gráfico de curvilinealidad.
Se realizó una revisión no sistemática de la bibliografía a través de la base de datos Pubmed utilizando los términos «concavidad», «curvilinealidad» y «espirometría». Posteriormente se realizaron técnicas de búsqueda prospectiva y retrospectiva. Se seleccionaron trabajos que evaluaron la capacidad diagnóstica y pronóstica de métodos de análisis de curvilinealidad.
Se obtuvieron 13 artículos que describen 4 métodos de evaluación de obstrucción mediante el análisis de la CFVE.
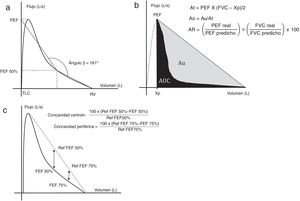
El ángulo beta (Aβ) fue creado3 con el objetivo de cuantificar el nivel de concavidad de la curva flujo/volumen espiratoria. Para ello se trazan dos rectas: una desde el punto de volumen residual hasta la CFVE al 50% del volumen espirado y otra desde el último punto mencionado hasta la extrapolación del pico flujo espiratorio en el eje de ordenadas, punto correspondiente a la capacidad pulmonar total (fig. 1a). El Aβ se mide a nivel de la intersección entre estas dos rectas.
a)Medición del ángulo β. b)Método de área bajo la curva. c)Concavidad central y periférica. Desarrollo de cada método en el texto.
Ao: área obstructiva; AR: área del rectángulo; At: área del triángulo; Au: área comprendida entre la hipotenusa del triángulo y la curva de espiración forzada espiratoria; AUC: área bajo la curva; FEF 50%: flujo espiratorio forzado al 50% de la capacidad vital; FEF 75%: flujo espiratorio forzado al 75% de la capacidad vital; L/s: litros por segundo; PEF: pico flujo espiratorio; Ref: referencia; RV: volumen residual; TLC: capacidad pulmonar total; Xp: extrapolación del PEF en las abscisas.
Gráficos adaptados de Dominelli et al.5, Lee et al.11 y Johns et al.15.
En pacientes adultos, el Aβ ha permitido cuantificar obstrucción en pacientes con asma4 o con EPOC3,5. Se han descrito sus valores de referencia en pacientes pediátricos6. En un estudio se observó una especificidad del 91% para distinguir pacientes con asma atópica de controles sanos7. En pacientes con sibilancias y obstrucción espirométrica se observó un Aβ medido por score Z menor que en pacientes sanos8.
Se ha observado una mejoría del Aβ en asmáticos adultos luego de tratamiento con corticoides inhalados9 y broncodilatadores4. Un estudio realizado en pacientes pediátricos y adultos10 ha demostrado correlación significativa (r=−0,959) con la estimación visual de concavidad por expertos.
El grado de obstrucción puede ser estimado por el área bajo la curva (AUC)11,12. Para ello se calcula el área de un triángulo rectángulo (At) con un cateto originado de la extrapolación del PEF a nivel de las abscisas (Xp) y otro partiendo de este punto hasta el volumen residual, siendo su hipotenusa la unión entre ambos extremos (fig. 1b). El uso de un software específico determina el AUC espiratoria, la cual, restada al At, permite cuantificar el área Au (comprendida entre la hipotenusa del triángulo y la CFVE). Dado que dicha área se encuentra condicionada por el grado de concavidad y por las características antropométricas del sujeto, se utiliza el área obstructiva (Ao=Au/At), la cual es proporcional al grado de obstrucción.
Utilizando los mismos catetos referidos previamente puede calcularse el área del rectángulo (AR) a través de la relación entre un rectángulo real y uno predicho.
Al estudiar estas variables y sus relaciones entre sí, se ha descrito que tanto Ao/AR como Ao/PEF presentaron una alta correlación con los valores de RV/TLC (r=0,718 y r=0,780, respectivamente; p=0,001 ambas) y los metros recorridos en un test de caminata de 6minutos (r=−0,618 y r=−0,581, respectivamente; p<0,01 ambas)11. Sumado a esto, en un estudio de AUC/At en los primeros 3segundos de la espiración12 se observó una correlación fuerte (r=0,88; p<0,001) con obstrucción por FEV1/FVC y un kappa de 0,72 para el diagnóstico de EPOC por criterio Global Initiative for Chronic Obstructive Lung Disease (GOLD).
La concavidad de la CFVE puede ser cuantificada utilizando modelos matemáticos. Se han utilizado funciones hiperbólicas13 y cuadráticas14 para estimar la curvatura. La mayor diferencia entre funciones es que en una se estima la curvatura máxima (Kmax) mientras que en la otra se determina el índice de curvatura media (ACI).
En una población heterogénea de adultos se ha encontrado una relación exponencial negativa entre Kmax y FEV113. En pacientes pediátricos asmáticos, a su vez, se observó una correlación regular (r=0,53; p<0,001) entre ACI y síntomas que fue superior a la de variables espirométricas tradicionales (r=−0,22 para FEV1; p=0,14)14.
Los índices de concavidad se calculan comparando los flujos espiratorios forzados (FEF50% y 75%) con sus valores de referencia (estimados por la extrapolación de sus puntos hacia una recta que une el PEF con el punto de volumen residual) (fig. 1c).
Un estudio en no fumadores15 demostró una prevalencia de obstrucción mayor por concavidad central (12-14,6%) y periférica (14,6-17,9%) comparada con FEV1 (6,2-8,0%), FEV1/FVC (5,6-8,3%) sin asociarse ello a outcomes clínicos, sugiriendo un posible sobrediagnóstico. Hubo una alta correlación (entre r=−0,710 y −0,789) de los índices de concavidad y el FEV1/FVC.
Las técnicas de análisis de curvilinealidad demostraron utilidad variable en el diagnóstico de obstrucción, asociación a la respuesta terapéutica y a la presencia de síntomas. Las poblaciones evaluadas son heterogéneas en cuanto a su etiología y rango etario. No existen comparaciones entre métodos, y las formas de demostrar utilidad diagnóstica son dispares entre trabajos. Los métodos conllevan un riesgo de sobrediagnóstico de obstrucción, a lo que se agrega la falta de umbrales estandarizados de algunos de ellos. La población pediátrica podría beneficiarse del uso de estas técnicas, ya que sus estándares de obstrucción son menos sensibles.
La mayor difusión de estos métodos podría conllevar nuevos usos en la práctica médica. Sin embargo, no hay evidencia suficiente para recomendar ningún método en forma sistemática. Sería útil la evaluación de estos métodos en pacientes sintomáticos sin obstrucción espirométrica con el objetivo de detectar una población susceptible de beneficio terapéutico.