Analizar nuestra experiencia con la cirugía torácica videoasistida (VATS) y comparar sus resultados a corto y a largo plazo con la lobectomía por cirugía convencional, en el tratamiento quirúrgico del cáncer de pulmón no microcítico (CPNM) en estadioi.
Material y métodosSe realizó un estudio retrospectivo y analítico de los pacientes intervenidos de cáncer de pulmón no microcítico en estadioi durante el periodo de enero de 1993 a diciembre de 2005. Las variables analizadas fueron: supervivencia global, recidiva, metástasis a distancia, morbimortalidad y estancia hospitalaria. Durante este periodo se realizaron 256resecciones pulmonares anatómicas: 141 por VATS y 115 por cirugía convencional.
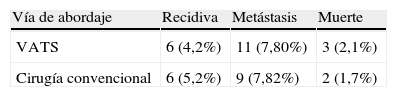
ResultadosSe encontraron diferencias estadísticamente significativa en: a)estancia media postoperatoria en pacientes que no tuvieron complicaciones (grupo VATS: 4,3días; grupo de cirugía convencional: 8,7días; p=0,0001); b)estancia media postoperatoria en pacientes que tuvieron complicaciones (VATS: 7,2 días; cirugía convencional: 13,7 días; p=0,0001), y c)morbilidad (VATS: 15,6%; cirugía abierta: 36,52%; p=0,0001). No se encontraron diferencias estadísticamente significativas en: a)mortalidad (VATS: 2,17%; cirugía convencional: 1,7%; p=0,88); b)supervivencia global a 5años (VATS: 68,1%; cirugía convencional: 63,8%); c)recidiva local y metástasis a distancia (p=0,82).
ConclusionesLa lobectomía VATS es una técnica segura y eficaz, con una menor estancia hospitalaria y morbilidad que la cirugía convencional, sin que se observen diferencias estadísticamente significativas en la supervivencia en pacientes intervenidos por cáncer de pulmón no microcítico en estadioi.
Surgical treatment of stageI non-small cell lung cancer (NSCLC) can be performed either by thoracotomy or by employing video-assisted thoracic surgery (VATS). The aim of this study was to compare long and short-term results of conventional surgery (CS) vs. VATS lobectomy in the treatment of stageI NSCLC.
Materials and methodsWe performed a retrospective, analytical study of patients undergoing surgery for stageI NSCLC during the period January 1993 to December 2005. The variables analyzed were overall survival, recurrence, distant metastasis, morbidity, mortality and hospital stay. During this period, 256anatomic lung resections were performed: 141 by CS and 115 by VATS.
ResultsThere were statistically significant differences in: (i)mean hospital stay in patients with no complications (VATS group: 4.3 days vs. CS group: 8.7 days, P=.0001); (ii)mean hospital stay in patients with complications (VATS: 7.2 days vs. CS: 13.7 days, P=.0001), and (iii)morbidity (VATS: 15.6% vs. CS: 36.52%, P=.0001). No statistically significant differences were found in: (i)mortality (VATS: 2.17% vs. CS: 1.7%, P=.88); (ii)5-year overall survival (VATS: 68.1% vs. CS: 63.8%), and (iii) local recurrence and distant metastasis (P=.82).
ConclusionsVATS lobectomy is a safe and effective approach, with a shorter hospital stay and lower morbidity than CS; no statistically significant differences were observed in survival in patients undergoing surgery for stageI NSCLC.
Desde la década pasada, el cáncer de pulmón continúa siendo la principal causa neoplásica de muerte en el mundo y una de las enfermedades de origen respiratorio que ocasionan mayor mortalidad: 900.000 nuevos casos al año en varones y 330.000 en mujeres. En la Unión Europea el cáncer de pulmón es el causante del 21% de todos los cánceres en el varón y del 29% de todas las causas neoplásicas de muerte en ese sexo1.
En 1993, Roviaro et al.2 comunicaron la primera lobectomía realizada con éxito mediante cirugía torácica videoasistida (video-assisted thoracic surgery [VATS]), mostrando como un cáncer de pulmón podía ser tratado adecuadamente a través de esta vía de abordaje, al tiempo que describía la técnica quirúrgica para su realización.
Posteriormente, diversos autores3-6 fueron comunicando un número alto de intervenciones —lobectomías y neumonectomías— realizadas por esta vía, con mejores resultados inmediatos que en cirugía abierta. Sin embargo, aún se realizan lobectomías por toracotomía en estadios iniciales de cáncer de pulmón. El objetivo principal de nuestro trabajo es realizar un estudio comparativo entre ambos abordajes y valorar sus resultados en el tratamiento quirúrgico del cáncer de pulmón no microcítico en estadioi, con objeto de dar a conocer las ventajas reales de la VATS.
Material y métodoSe trata de un estudio comparativo y retrospectivo que analiza los resultados a corto y a largo plazo, en nuestro centro, de pacientes con diagnóstico de cáncer de pulmón no microcítico en estadioi a los que se les realizó una resección pulmonar mayor anatómica, acompañada de una linfadenectomía reglada. En todos los casos se utilizó la 6.a clasificación TNM para el cáncer de pulmón. El número de resecciones pulmonares mayores fueron: 161 por VATS y 142 por cirugía convencional. El número de casos perdidos en el seguimiento en el grupo VATS fue de 20 (12,4%), y en el de cirugía abierta, de 27 (19%).
Las variables clínicas estudiadas fueron: índice de conversión, duración de la intervención, mortalidad, número de complicaciones, estancia postoperatoria (pacientes complicados y no complicados), índice de recidivas locales, metástasis a distancia y supervivencia a 5años. Para su análisis se utilizó el test χ2 de Pearson y el método Mantel-Cox, considerándose significación estadística cuando el valor de p<0,05.
Características de los 2 grupos- -
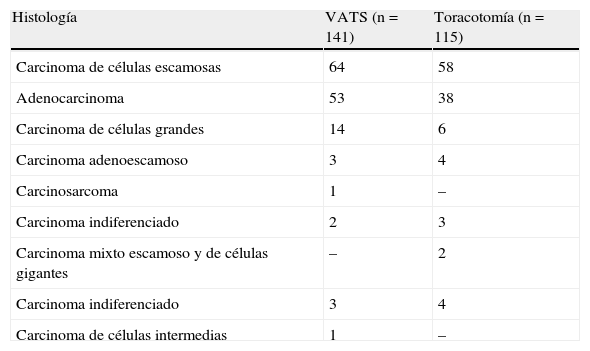
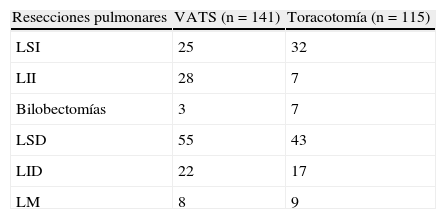
Grupo VATS (n=141pacientes; 102hombres y 39mujeres). La edad media fue de 60,4años (rango, 34-79años). La histología se recoge en la tabla 1, donde destaca el carcinoma escamoso como el más frecuente (45,2%). El tamaño tumoral medio fue de 3,1cm (rango, 1,1-6,2cm). Se realizaron 138lobectomías y 3bilobectomías (tabla 2).
Tabla 1.Histología de ambos grupos
Histología VATS (n=141) Toracotomía (n=115) Carcinoma de células escamosas 64 58 Adenocarcinoma 53 38 Carcinoma de células grandes 14 6 Carcinoma adenoescamoso 3 4 Carcinosarcoma 1 – Carcinoma indiferenciado 2 3 Carcinoma mixto escamoso y de células gigantes – 2 Carcinoma indiferenciado 3 4 Carcinoma de células intermedias 1 – - -
Grupo de cirugía convencional (n=115pacientes; 88hombres y 27mujeres). La edad media fue de 62,6años (rango, 37-83años). El tipo histológico más frecuente fue el carcinoma escamoso (50,7%), al igual que en el grupo de la VATS (tabla 1). El tamaño tumoral medio fue de 3,6cm (rango, 1,4-6,8cm). Se realizaron 108lobectomías y 7bilolobectomías (tabla 2).
Se realizó un estudio estadístico de homogeneidad entre ambos grupos, en función del sexo, la edad, el tipo histológico, el tamaño del tumor y el tipo de resección, utilizando para ello el test F de Snedecor.
Criterios de selecciónCriterios de inclusión. Todos los pacientes diagnosticados de cáncer de pulmón no microcítico (CPNM) en estadioi resecados desde el 1 de enero de 1993 hasta el 31 de diciembre de 2005; así, todos los pacientes tendrían un seguimiento mínimo de 5años.
Criterios de exclusión. Resecciones pulmonares menores (resección atípica o segmentectomía) o una resección mayor anatómica del tipo neumonectomía, lobectomía en manguito, resecciones broncoplásticas o angioplásticas. Dentro del grupo VATS se excluyeron, además, los casos que se convirtieron a cirugía abierta (24) una vez comenzada la disección.
Elección del abordaje. La elección de un abordaje abierto o VATS fue una decisión individual por parte de cada cirujano después de la videotoracoscopia exploradora, aunque desde entonces ya se ha unificado el criterio en nuestro servicio. Para la realización de una resección pulmonar VATS los casos debían cumplir estos criterios:
- 1.
Tumor <4cm. Este es el tamaño ideal, aunque en nuestro estudio se ha realizado con éxito en tumores de hasta 6cm, ya que si son suficientemente periféricos no suelen representar ningún problema.
- 2.
El tumor debe ser periférico, nunca intrabronquial lobar, o al menos a más de 2cm de la carina interlobar.
- 3.
La presencia de cisura libre, aunque esto está en cuestión. En el lado derecho la cisura menor no comporta ningún problema para las lobectomías superior, media e inferior, y en el caso de la cisura mayor cerrada tampoco es problema para la lobectomía superior y para la inferior, donde se debe realizar el bronquio antes que la arteria. En el lado izquierdo la cisura mayor debe encontrarse abierta, aunque en casos en los que exista una cisura sinfisada puede realizarse primero el bronquio lobar, igual que en el lado derecho.
- 4.
Las adherencias pleuropulmonares son una contraindicación relativa para la VATS, ya que solo en los casos en los que son firmes y extensas es cuando representan un obstáculo verdadero para su realización, pudiéndose liberar en su totalidad en las demás ocasiones.
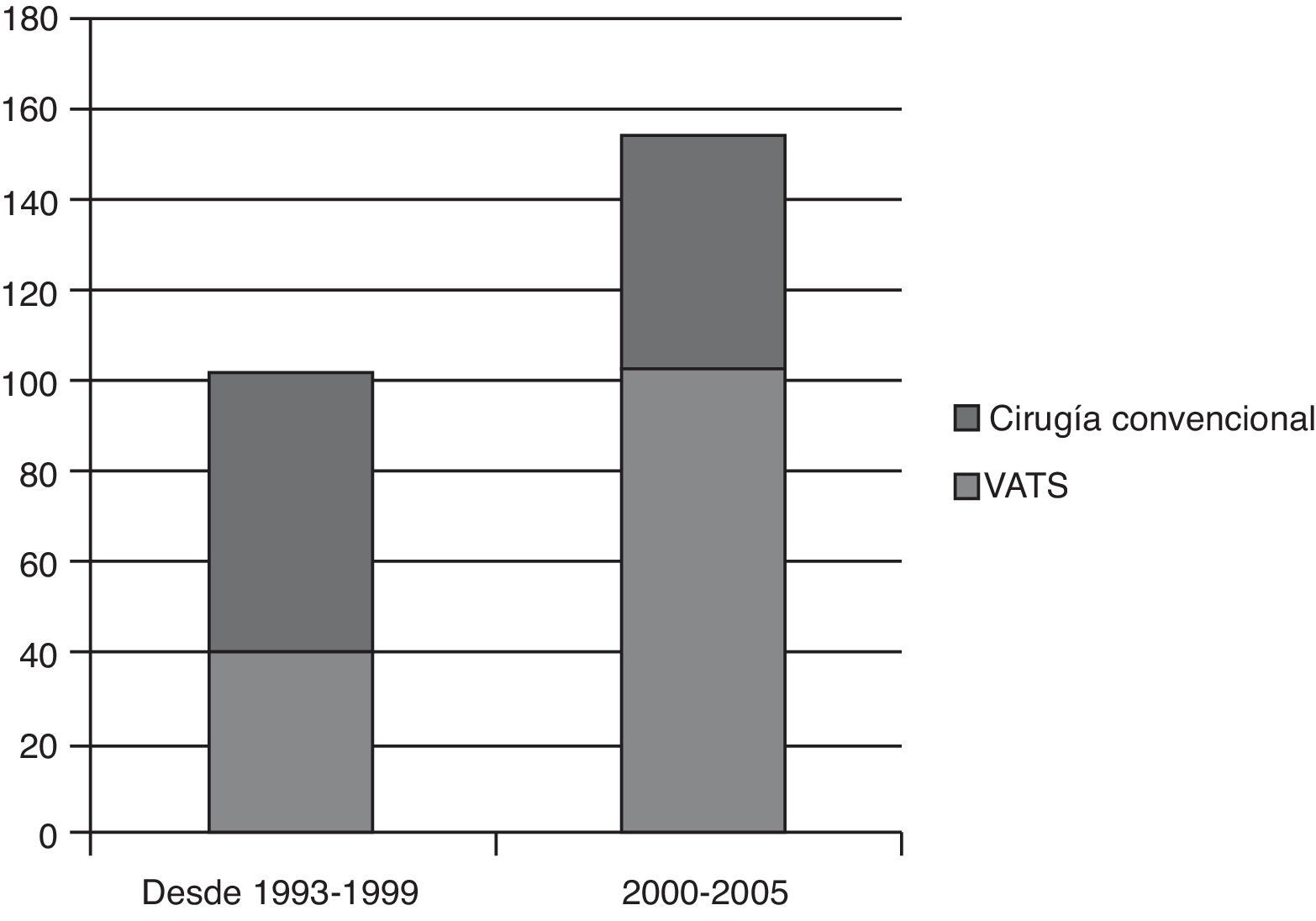
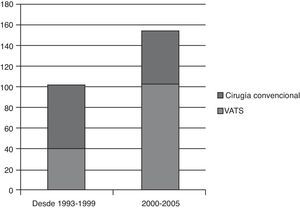
En nuestro estudio se han realizado 256resecciones pulmonares anatómicas en pacientes con estadioi de cáncer de pulmón no microcítico. Si comparamos el número de resecciones pulmonares VATS en el periodo comprendido entre 1993-1999 con respecto a los últimos 5años del estudio (fig. 1) observamos que en los últimos existe un aumento importante del número de lobectomías VATS (37,5%) frente al de las lobectomías por cirugía convencional. Este crecimiento se debe a la superación de la curva de aprendizaje, así como a la disminución de las contraindicaciones de la VATS a medida que aumenta la experiencia del equipo quirúrgico. Así, por ejemplo, en un principio las adherencias pleuropulmonares contraindicaban este tipo de cirugía, y sin embargo hoy ya solo en pocos casos se decide cirugía abierta. El índice de conversión a cirugía abierta en nuestro estudio es de 14,5% (n=24). El motivo de conversión fue en 13casos por hemorragia controlada y en el resto por dificultades técnicas (múltiples y/o firmes adherencias, linfoadenopatías calcificadas, causas oncológicas, imposibilidad de conseguir un colapso pulmonar adecuado por parte del equipo de anestesia). A pesar de ello, si tenemos en cuenta el número de conversiones en los últimos 5años, el porcentaje ha descendido a 7,6%.
Por otra parte, es importante conocer el tiempo de una resección pulmonar VATS, y si este influye en la aparición de complicaciones. Si consideramos tiempo quirúrgico el tiempo desde que se inicia la primera puerta de entrada hasta el cierre, el tiempo de duración medio en el grupo VATS fue de 138,3min, siendo la mediana de 92min. Al comparar el tiempo quirúrgico con el desarrollo o no de complicaciones mediante un test χ2 de Pearson, obtenemos una razón de prevalencia de 2,42 (IC95%, 1,09-5,36), con una p=0,043, determinando así que el tiempo quirúrgico es un factor de riesgo para el desarrollo de complicaciones postoperatorias (tabla 3). Por otro lado, en el grupo de cirugía convencional el tiempo de duración medio fue de 126,6min y la mediana de 123min.
MorbimortalidadValoraremos en primer lugar la mortalidad en los primeros 30días (tabla 4). Para ello se utilizó el test χ2 de Pearson, cuyo resultado fue de p=0,88, con lo cual evidenciamos que la toracotomía no ofrece un mayor riesgo de muerte que la VATS.
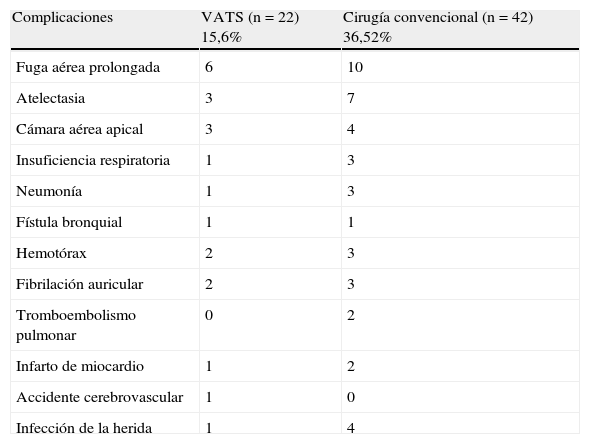
El número de complicaciones surgidas globalmente en nuestra serie fue de 64, de las cuales las más frecuentes resultaron ser las pleuropulmonares (48; 75%), seguidas de las cardiovasculares (10; 15,6%), las inherentes a la herida quirúrgica (5; 7,8%) y accidente cerebrovascular (1; 1,6%).
La morbilidad total en el grupo de cirugía convencional fue mayor que en el grupo VATS (tabla 5), debido a la mayor agresión a la pared torácica y al pulmón que supone la realización de una toracotomía. A la vista de los datos anteriormente obtenidos se aplicó un test χ2 de Pearson sobre el número de pacientes intervenidos, para verificar si la vía de abordaje influía en la aparición de complicaciones en el postoperatorio. El valor del estadístico fue de p=0,0001, con una razón de prevalencia de 0,55 (IC95%, 0,39-0,79), existiendo una asociación significativa entre la vía de abordaje utilizada y el índice de complicaciones.
Morbilidad en ambos grupos
| Complicaciones | VATS (n=22) 15,6% | Cirugía convencional (n=42) 36,52% |
| Fuga aérea prolongada | 6 | 10 |
| Atelectasia | 3 | 7 |
| Cámara aérea apical | 3 | 4 |
| Insuficiencia respiratoria | 1 | 3 |
| Neumonía | 1 | 3 |
| Fístula bronquial | 1 | 1 |
| Hemotórax | 2 | 3 |
| Fibrilación auricular | 2 | 3 |
| Tromboembolismo pulmonar | 0 | 2 |
| Infarto de miocardio | 1 | 2 |
| Accidente cerebrovascular | 1 | 0 |
| Infección de la herida | 1 | 4 |
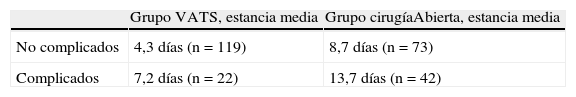
El último dato de importancia en esta comparación es la estancia media postoperatoria de ambos procedimientos, que viene determinada fundamentalmente por la morbilidad. Para ello se evaluaron los días de estancia media postoperatoria en función de la vía de abordaje utilizada, distinguiendo entre pacientes complicados y no complicados (tabla 6). Se utilizó la prueba de χ2 de Pearson, obteniéndose un valor de p altamente significativo (p=0,0001) y una razón de prevalencia de 0,21 (IC95%, 0,15-0,31).
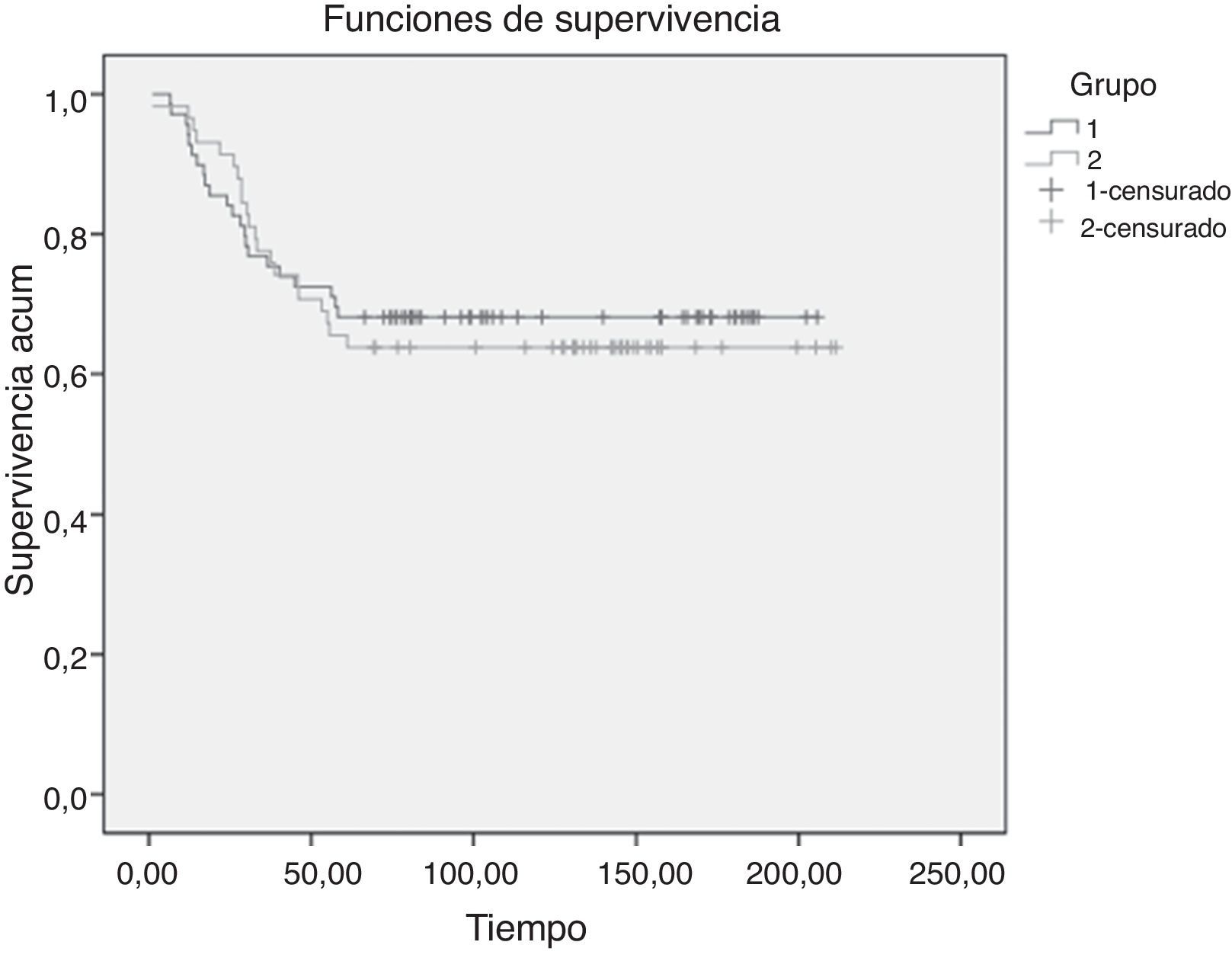
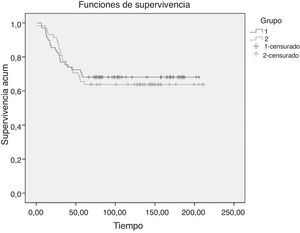
SupervivenciaLa tasa de supervivencia a 5años después de la intervención fue del 68,1% en el grupo VATS y del 63,8% en el grupo de cirugía convencional. Para realizar un análisis comparativo de ambas curvas de supervivencia se utilizó una prueba no paramétrica que permitiera la presencia de datos censurados, utilizándose el método Mantel-Cox (fig. 2). No se observaron diferencias estadísticamente significativas en la supervivencia global (log-rank test, p=0,735).
Índice de recidivas y metástasis a distanciaAl comparar los datos de recidiva de los pacientes operados por cirugía convencional y por VATS (tabla 4) no se observaron diferencias estadísticamente significativas, con una p=0,84. La relación entre el desarrollo de metástasis a distancia y la vía de abordaje no es estadísticamente significativa (tabla 4), con una p=0,82, utilizando para ello el test χ2 de Pearson.
DiscusiónLa primera lobectomía realizada con éxito mediante VATS fue en 19932. En los años posteriores se han ido demostrando las distintas ventajas de esta técnica sobre la cirugía convencional. Por ello, en nuestro trabajo, con el objetivo de realizar un estudio comparativo entre ambos abordajes y valorar sus resultados, se seleccionó a pacientes en estadioi (TNMp) de cáncer de pulmón, a los que se les realizó una lobectomía/bilobectomía VATS o por cirugía abierta, con un tamaño tumoral medio en ambos grupos prácticamente igual (VATS: 3,1cm; grupo de cirugía abierta: 3,6cm) y una edad media en ambos grupos similar. De esta manera se evitó que los resultados de la cirugía y la supervivencia a largo plazo estuviesen influidos por el estadio, el tamaño tumoral y el tipo de resección o la edad de los pacientes.
Coincidiendo con otros estudios6,7, en nuestros resultados se observó una menor morbilidad (p=0,0001) en el grupo VATS (15,6%) que en el grupo de cirugía abierta (36,52%). Sin embargo, en un estudio8 que comparó 122pacientes a los que se les realizó una lobectomía VATS con 122 a los que se les realizó cirugía convencional, no se observaron diferencias estadísticamente significativas en ambos grupos cuando se analizaban de forma individual los diferentes tipos de complicaciones. Esto se debe, probablemente, a que en este estudio ambos grupos se clasificaron en función del sexo y la edad, sin tener en cuenta otras características como el estadio, el tamaño tumoral, etc. Así lo demuestra la serie publicada por Villamizar et al.7, en la que se realiza una comparación de 284pacientes VATS con 284pacientes de cirugía convencional, basada en 13variables perioperatorias, observándose un menor número de complicaciones en el grupo VATS (21%) con respecto al grupo de cirugía convencional (49%). En nuestra serie las complicaciones pleuropulmonares fueron las más frecuentes, y solo el 1,4% en el grupo VATS y el 2,6% en el grupo de toracotomía presentaron fibrilación auricular en el postoperatorio. Esta menor morbilidad se debe a que la VATS supone una menor agresión en la pared torácica y en el pulmón, produciendo una alteración menor de la mecánica respiratoria, a diferencia de la toracotomía, donde existe un mayor número de casos de atelectasia, neumonía, fuga aérea prolongada, etc.
Obviamente, esta menor tasa de complicaciones en el grupo VATS va a influir de manera positiva en la estancia media hospitalaria, aunque en nuestro estudio se observó una diferencia altamente significativa (p=0,0001) entre ambos abordajes, tanto en el grupo de pacientes complicados como en los que no presentaron complicaciones. Este descenso en la estancia hospitalaria en el grupo VATS ha sido descrito por otros estudios6,7,9, debido a un menor dolor postoperatorio o a la retirada precoz del drenaje pleural.
Por otro lado, así como en las grandes series publicadas4,6-13 (mortalidad: 0,4-3,7%), la tasa de mortalidad en el grupo VATS que se observó en nuestro estudio en los primeros 30días del postoperatorio fue muy baja. Al igual que en nuestra serie, en el estudio prospectivo realizado por Villamizar et al.7 tampoco se encontraron diferencias entre ambos grupos en los primeros 30días del postoperatorio, demostrándose que la VATS no aumentaba el riesgo de muerte.
La duración media de una lobectomía VATS en el ensayo clínico realizado por el American College of Surgeons Oncology Group Z00309 fue de 117min, y de 171min por toracotomía lateral (p=0,001). Sin embargo, en el estudio de Subroto et al.10, basado en la base de datos de la Society of Thoracic Surgeons, la duración de una lobectomía VATS (173min) fue mayor que por vía convencional (143min), con una diferencia estadísticamente significativa (p=0,0001). En nuestra serie, la duración de una lobectomía VATS (mediana: 92min) no supuso un alargamiento en el tiempo quirúrgico y anestésico del paciente. Además, al comparar el tiempo quirúrgico con el desarrollo o no de complicaciones se observó que la duración de la intervención (>140min) es un factor de riesgo para el desarrollo de complicaciones postoperatorias (p=0,043). Ante estos resultados, pensamos que aunque la agresión sobre la pared torácica y sus repercusiones en el postoperatorio tras un abordaje u otro son un factor a tener en cuenta, también debe considerarse el alargamiento en el tiempo quirúrgico.
A pesar de las ventajas que ofrece la realización de resecciones pulmonares anatómicas por cirugía videoasistida, su práctica en el tratamiento en el cáncer de pulmón continúa siendo controvertida. Los defensores de su uso, entre ellos nuestro grupo, sostienen que en una resección pulmonar VATS se respetan todos los principios de la cirugía oncológica, una resección completa (R0) y una linfadenectomía completa. Aunque se ha puesto en duda el papel de la VATS para la realización de una correcta linfadenectomía, hemos comprobado que por esta vía de abordaje todas las estaciones ganglionares son accesibles igual o mejor que en la toracotomía, y por tanto es una técnica perfectamente válida y segura para ello. En el estudio aleatorizado de Kirby y Rice5 no se observaron diferencias estadísticamente significativas en el número total de muestras ganglionares entre ambos abordajes (total de número de ganglios linfáticos VATS: 9,5±3,6: toracotomía: 9,3±4,3). En otro estudio realizado por Sagawa et al.12, en el que se llevaba a cabo una toracotomía para comprobar si se efectuaba una correcta linfadenectomía después de una lobectomía VATS, observó que el número de ganglios que quedaban después de una linfadenectomía VATS era de entre el 2 y el 3% (en el lado derecho se encontraba una promedio de 1,3ganglios de una media total de 40,3ganglios, y en el izquierdo, 1,2 de una media total de 37,3).
Por otro lado, los detractores de la VATS señalan otro ensayo aleatorizado que no demuestra demasiadas ventajas de esta técnica, ya que los pacientes presentaban una estancia hospitalaria y una morbilidad postoperatoria similar en ambos abordajes13. Además, señalaban que la mayoría de las series publicadas a favor de la VATS eran estudios de casos-controles retrospectivos11. Sin embargo, en el estudio prospectivo, multicéntrico y aleatorizado de Scott et al.9, donde se establece un sistema de puntuación para obtener 2 grupos de similares características de base, se pone de manifiesto una menor estancia hospitalaria en el grupo VATS, así como un menor número de complicaciones. De la misma manera, la tasa de morbilidad en el grupo VATS en nuestra serie fue menor que en el grupo de cirugía abierta (p=0,0001), así como la estancia media postoperatoria en pacientes complicados y no complicados (p=0,0001).
Otro aspecto a tener en cuenta, y que demuestra que la VATS cumple con los principios oncológicos, es el índice de recidiva y la supervivencia global. En nuestro estudio se realizó un seguimiento de 5años como mínimo, sin que se observaran diferencias estadísticamente significativas en la supervivencia global (log-rank test, p=0,735), aunque nuestros resultados señalaron un ligero incremento en la supervivencia en el grupo VATS. De la misma manera, tampoco se observaron diferencias estadísticamente significativas en el número de recidivas y de metástasis a distancia entre ambos abordajes (p=0,82). Al igual que en nuestros resultados, el metaanálisis (21estudios) reciente de Yan et al.11 encontró la misma tasa de recidivas entre las lobectomías VATS y las realizadas por cirugía convencional (RR: 0,64; IC95%, 0,35-1,35; p=0,24). Su análisis sugiere que las lobectomías VATS para el tratamiento del cáncer de pulmón se asocian con una baja de tasa de recidivas sistémicas (RR: 0,57; IC95%, 0,3-0,95; p=0,03) y una mejor tasa de mortalidad a los 5años (RR: 0,66; IC95%, 0,45-0,97; p=0,04).
A pesar de que nuestro estudio demuestra que la cirugía videoasistida es una vía de abordaje segura y adecuada en pacientes en estadioi de CPNM y cumple con los principios oncológicos, sus resultados deben evaluarse con cautela. Aunque hemos intentado seleccionar una muestra con características clínicas similares en ambos grupos (edad, sexo, tamaño, TNMp), se trata de un estudio retrospectivo, con lo cual puede existir un sesgo en la recogida de los datos clínicos. Pese a ello, el auge del tratamiento quirúrgico del CPNM por esta vía continúa. Así lo demuestran los resultados obtenidos en las series publicadas por Subroto et al.10, Villamizar et al.7 y Scott et al.9, concluyendo que las resección pulmonar por VATS para el tratamiento del CPNM es una técnica segura y eficaz con un menor número de complicaciones que la cirugía abierta, mejores resultados en estancia y en estética, y una supervivencia a distancia similar con ambas técnicas. Aunque a medida que aumentan la experiencia de los cirujanos y el número de casos operados, parece que hay una supervivencia mayor en el grupo VATS.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.