Presentamos el caso de una mujer de 52 años de edad, con antecedentes personales de obesidad grado I, fumadora ocasional de 2-3 cigarrillos y diagnosticada de trombosis venosa profunda (TVP) en miembro inferior derecho 6 meses antes de su ingreso. Sin antecedentes respiratorios de interés ni alergias medicamentosas conocidas. Sin diabetes mellitus ni hipertensión arterial. Sin hábitos tóxicos ni exposiciones ocupacionales. Trabajaba como ama de casa y no presentaba antecedentes familiares de interés. Tratamiento habitual con aldocumar (por episodio reciente de TVP referido anteriormente). Acude al servicio de urgencias por cuadro catarral de 2 semanas de evolución con tos sin expectoración, sudoración nocturna, sensación distérmica con fiebre no termometrada y, en los últimos días, tos con expectoración purulento-hemoptoica y disnea de moderados esfuerzos. Sin ortopnea ni disnea paroxística nocturna, así como tampoco otra sintomatología asociada.
El examen físico reveló un regular estado general, taquipnea de 28 respiraciones/min, auscultación cardiopulmonar dentro de la normalidad, saturación de oxígeno (fracción inspiratoria de oxígeno del 21%) del 85%, edemas perimaleolares con fóvea, signos de insuficiencia venosa crónica, sin signos de trombosis venosa profunda, y pulsos arteriales distales presentes y simétricos.
Las pruebas de laboratorio mostraron una bioquímica y hemograma normales, dímero-D de 4 e insuficiencia respiratoria parcial en la gasometría arterial. En el electrocardiograma se evidenció una taquicardia sinusal a 120latidos/min. La radiografía de tórax mostró cardiomegalia con pérdida de volumen en ambos hemitórax. Se realizó ecodoppler venoso de miembros inferiores, evidenciándose trombosis crónica iliofemoral izquierda y, posteriormente, una gammagrafía de ventilación-perfusión que informó de baja probabilidad de tromboembolismo.
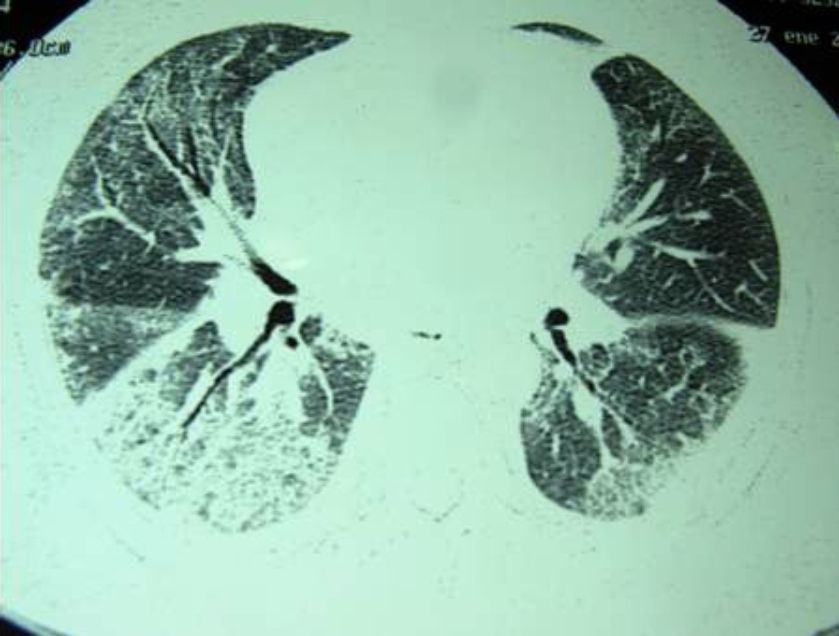
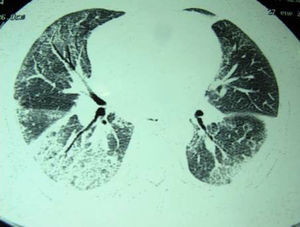
Las pruebas funcionales respiratorias cuantificaron un volumen espiratorio forzado en el primer segundo (FEV1) de 1.570ml (82%), una capacidad vital forzada (FVC) de 1.880ml (72%), un cociente FEV1/FVC de 83% y una capacidad de transferencia para el monóxido de carbono del 51%. Se realizó finalmente una tomografía axial computarizada torácica de alta resolución que reveló adenopatías mediastínicas en espacios retrocavo-peritoneal, subcarinales y prevasculares y un patrón en vidrio deslustrado distribuido difusamente por ambas bases pulmonares, así como pequeñas bronquiectasias (fig. 1).
Ante dichos hallazgos, se remitió a la paciente para realización de biopsia pulmonar por minitoracotomía, con resultado de embolia metastásica por carcinoma (sin precisar el origen del primario). Posteriormente, la paciente experimentó un deterioro progresivo de su situación clínica, desarrollando insuficiencia renal e hipoxemia severas y fallo cardiorrespiratorio, por lo que precisó inmediata conexión a ventilación mecánica y soporte con fármacos vasoactivos. A pesar de las medidas de soporte empleadas, se produjo hipotensión severa que derivó en paro cardiorrespiratorio y, finalmente, la muerte de la paciente. En el examen anatomopatológico de la autopsia se evidenció una proliferación neoplásica de patrón glandular a nivel del canal endocervical, con abundantes imágenes de invasión vascular y linfática. Dichos hallazgos también se localizaron en ambos pulmones y en el cerebelo. Dicho examen finalmente informó de adenocarcinoma papilar de endocérvix con metástasis en ganglios linfáticos retroperitoneales, paraaórticos y en mesenterio, permeación vascular (hemática y linfática) en vasos meníngeos cerebelosos y en ambos pulmones, dando lugar a linfangitis carcinomatosa pulmonar, provocando daño alveolar difuso, hallazgo que se relacionó con la causa inmediata del fallecimiento de la paciente.
El embolismo tumoral pulmonar es una de las causas de disnea más difíciles de diagnosticar clínicamente. La mayoría de las publicaciones recogen casos aislados y generalmente diagnosticados en el estudio post mórtem1. Hay pacientes en los que el carcinoma ya es conocido cuando se inicia la disnea, pero en otros no es posible saber la localización del carcinoma2. El pronóstico en todos los casos es muy malo, con fallecimiento muchas veces debido bien a insuficiencia respiratoria o bien a hipertensión pulmonar secundaria. La autopsia demuestra la presencia de émbolos tumorales en el 26% de los pacientes que fallecen de cáncer. El riesgo parece mayor para los pacientes con adenocarcinomas secretores de mucina, originarios de la mama, pulmón, estómago y colon. Pero también se ha demostrado en pacientes con neoplasias ocultas, como en nuestro caso. En cuanto a la clínica, la disnea está presente en la mayoría de los casos y es subaguda y progresiva3. El dolor pleurítico también es frecuente. En la exploración física destacan la taquipnea y la taquicardia4. Los principales hallazgos en la radiografía de tórax y en la tomografía axial computarizada son la cardiomegalia, la presencia de arterias pulmonares prominentes e infiltrado intersticial, si existe linfangitis carcinomatosa, como ocurrió en el caso que presentamos. La gammagrafía de ventilación-perfusión puede ser normal o mostrar pequeños defectos de repleción múltiples y periféricos. El diagnóstico de embolismo tumoral pulmonar requiere la demostración de células tumorales en la vasculatura del pulmón. El cáncer cervical es la segunda causa más frecuente de morbilidad y mortalidad relacionada con el cáncer entre las mujeres en los países en desarrollo: 371.200 nuevos casos al año, con una tasa del 50% de mortalidad. La incidencia de cáncer cervical invasor está relacionada con la edad, con una edad media en el momento del diagnóstico de 47 años en Estados Unidos. En cuanto a la histopatología, el carcinoma escamoso representa el 80% de los cánceres cervicales, el adenocarcinoma el 15%, y el carcinoma adenoescamoso entre el 3 y el 5%. La lesión se puede manifestar como una ulceración superficial, un tumor exofítico de exocérvix o infiltración del endocérvix. El 15% no presentan lesión visible porque el carcinoma se encuentra en el interior del canal endocervical. El cáncer de cuello uterino puede propagarse por extensión directa en el cuerpo uterino, vagina, parametrios, cavidad peritoneal, vejiga o recto, y por diseminación linfática o hematógena5.