El objetivo principal de este documento internacional de consenso sobre apnea obstructiva del sueño es proporcionar unas directrices que permitan a los profesionales sanitarios tomar las mejores decisiones en la asistencia de los pacientes adultos con esta enfermedad según un resumen crítico de la literatura más actualizada. El grupo de trabajo de expertos se ha constituido principalmente por 17 sociedades científicas y 56 especialistas con amplia representación geográfica (con la participación de 4 sociedades internacionales), además de un metodólogo experto y un documentalista del Centro Cochrane Iberoamericano. El documento consta de un manuscrito principal, con las novedades más relevantes, y una serie de manuscritos online que recogen las búsquedas bibliográficas sistemáticas de cada uno de los apartados del documento internacional de consenso. Este documento no cubre la edad pediátrica ni el manejo del paciente en ventilación mecánica crónica no invasiva (que se publicarán en sendos documentos de consenso aparte).
The main aim of this international consensus document on obstructive sleep apnea is to provide guidelines based on a critical analysis of the latest literature to help health professionals make the best decisions in the care of adult patients with this disease. The expert working group was formed primarily of 17 scientific societies and 56 specialists from a wide geographical area (including the participation of 4 international societies), an expert in methodology, and a documentalist from the Iberoamerican Cochrane Center. The document consists of a main section containing the most significant innovations and a series of online manuscripts that report the systematic literature searches performed for each section of the international consensus document. This document does not discuss pediatric patients or the management of patients receiving chronic non-invasive mechanical ventilation (these topics will be addressed in separate consensus documents).
El objetivo principal de este documento internacional de consenso (DIC) sobre apnea obstructiva del sueño (AOS) es proporcionar unas directrices que permitan a los profesionales sanitarios tomar las mejores decisiones en la asistencia de los pacientes adultos con esta enfermedad según un resumen crítico de la literatura más actualizada. Este documento no cubre la edad pediátrica ni el manejo del paciente en ventilación mecánica crónica no invasiva (que se publicarán en sendos documentos de consenso aparte).
El grupo de trabajo se ha constituido principalmente por 17 sociedades científicas y 56 especialistas con amplia representación geográfica (con la participación de 4 sociedades internacionales), además de un metodólogo experto y un documentalista del Centro Cochrane Iberoamericano, que participaron como asesores y efectuaron la búsqueda sistemática de la literatura.
La estrategia de búsqueda de la literatura se diseñó para identificar, en primer lugar, revisiones sistemáticas publicadas en los últimos 10 años en inglés o español y, posteriormente, ensayos clínicos aleatorizados, estudios observacionales, guías de práctica clínica y estudios económicos según la temática de cada apartado. Para identificar los distintos tipos de diseños se utilizaron filtros metodológicos validados.
La búsqueda se realizó en MEDLINE (vía PubMed), EMBASE (vía Ovid), The Cochrane Library y CENTRAL (detallado en el material online).
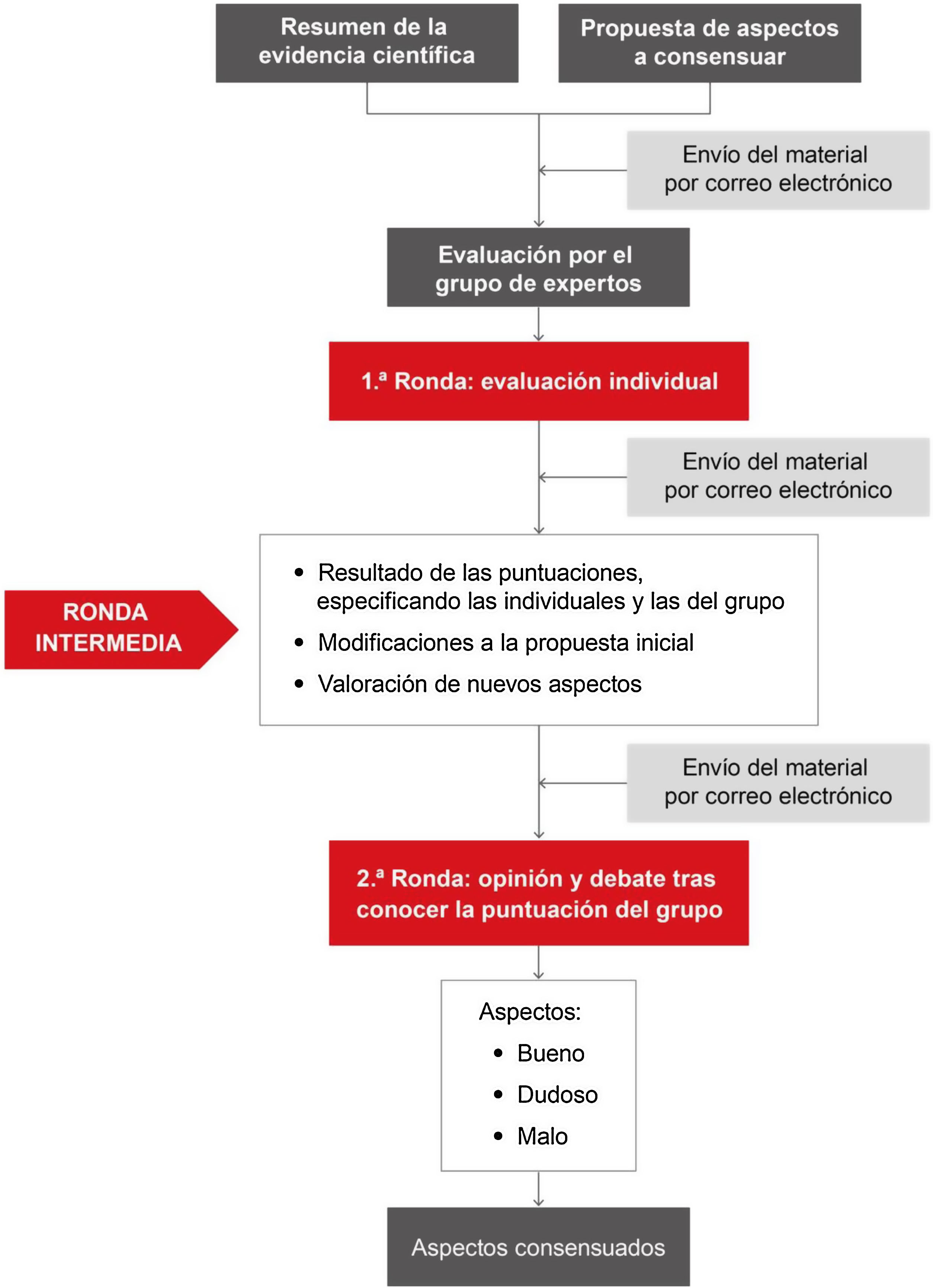
MetodologíaPara la elaboración de este documento se utilizó una adaptación del método RAND-UCLA1,2. Las organizaciones responsables y la coordinadora general del proyecto establecieron los aspectos a consensuar y la selección de los expertos y los responsables de los diferentes grupos de trabajo.
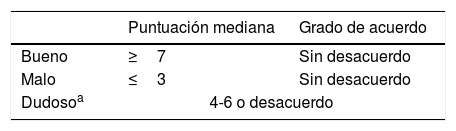
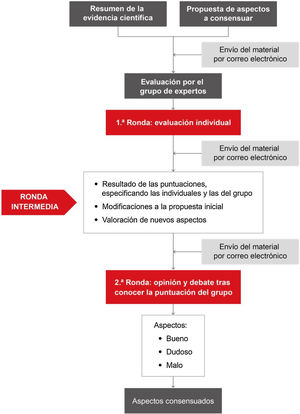
Se identificaron los aspectos que requerían una búsqueda sistemática de la literatura científica. Las búsquedas estructuradas fueron realizadas por documentalistas expertos. Posteriormente, la elaboración del documento se inició con un borrador preparado por los responsables de los grupos de trabajo. Los expertos de cada grupo expresaron su grado de acuerdo sobre los aspectos a consensuar (tabla 1 y fig. 1).
Clasificación del grado de acuerdo de los aspectos incluidos
| Puntuación mediana | Grado de acuerdo | |
|---|---|---|
| Bueno | ≥7 | Sin desacuerdo |
| Malo | ≤3 | Sin desacuerdo |
| Dudosoa | 4-6 o desacuerdo | |
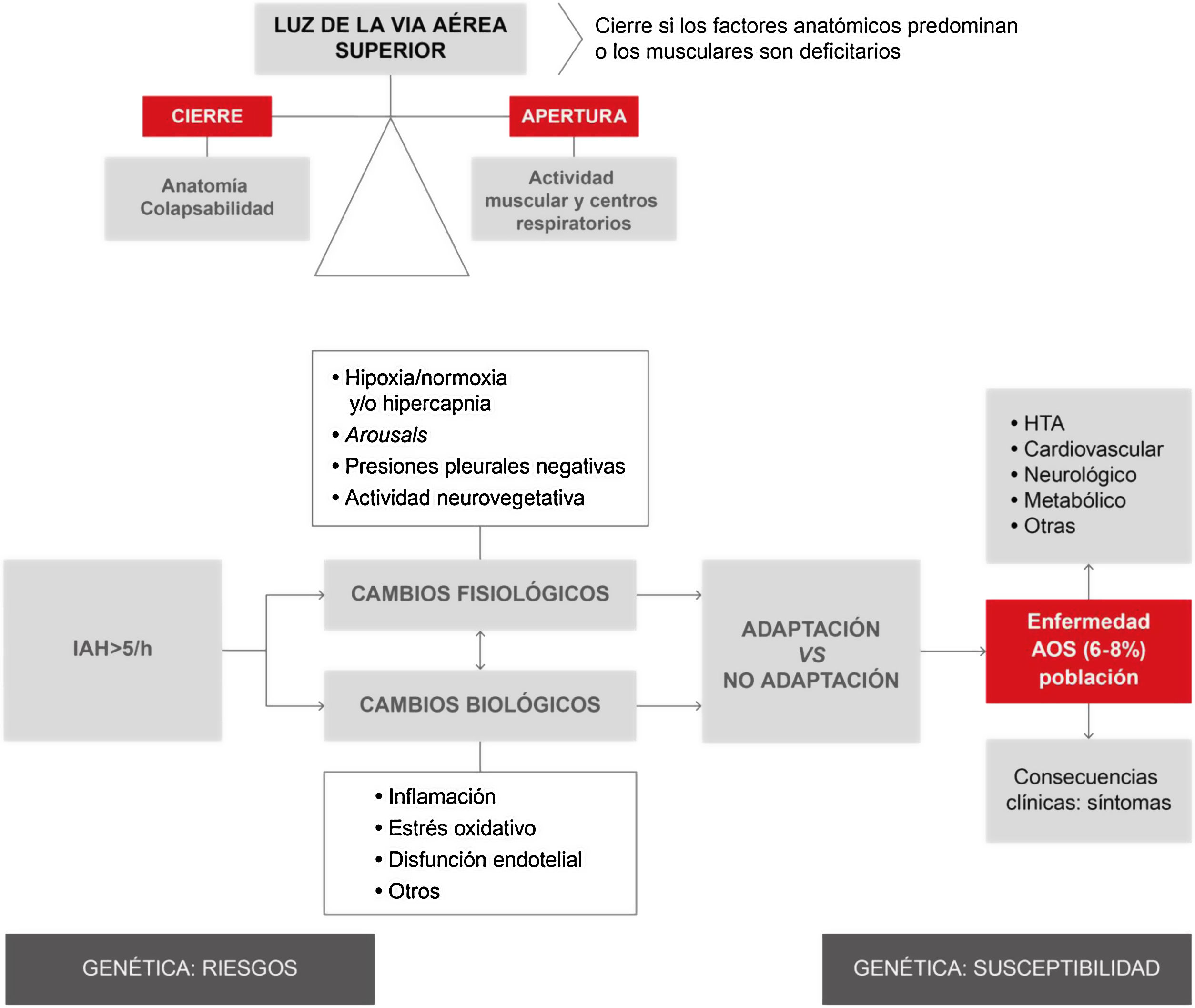
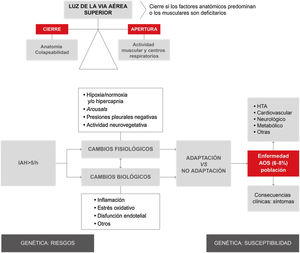
La vía aérea superior (VAS) de los pacientes con apneas obstructivas tiende a colapsarse durante el sueño, resultando en la oclusión total o parcial de la misma. El cese de la respiración ocurre hasta que se produce un microdespertar, que reactiva la musculatura logrando su reapertura. El episodio apneico aparece cuando estos factores que tienden a cerrar la luz de la vía aérea no pueden contrarrestarse con la capacidad de los músculos dilatadores de la faringe y/o de los centros respiratorios que la mantienen abierta (fig. 2).
Resumen global del proceso fisiológico y biológico producido durante la apnea obstructiva del sueño. Como puede observarse en la parte superior izquierda de la figura, la obstrucción de la vía aérea superior (VAS) es consecuencia de un desequilibrio entre las fuerzas que tienden a mantenerla abierta (actividad de su musculatura) frente a aquellas que tienden a cerrarla (factores anatómicos). Este desequilibrio da lugar a un aumento de la colapsabilidad de la VAS, produciéndose el episodio respiratorio (apnea o hipopnea). Se estima que un 19% de la población general tiene un número de apneas-hipopneas por hora superior a 103. Estos episodios conllevan una serie de cambios fisiológicos (hipoxia, despertares transitorios y cambios de presión intratorácica), así como biológicos (inflamación, estrés oxidativo, entre otros). Dependiendo de los fenómenos de adaptación individuales, estos episodios dan lugar a enfermedad secundaria en forma de síntomas o constituyen factores de riesgo para el desarrollo de diversas entidades (HTA, entre otras). Diversos factores genéricos modulan la predisposición a estas consecuencias. AOS: apnea obstructiva del sueño; HTA: hipertensión arterial; IAH: índice de apnea-hipopnea.
Con respecto a la actualización de la nomenclatura del síndrome de apneas del sueño, este DIC propone reintroducir el término «obstructiva» en las siglas aceptadas en 2005, dado que define la naturaleza de la enfermedad y, de esta manera, la diferencia claramente de la apnea central del sueño. Se decide simplificar la nomenclatura y eliminar la palabra «hipopnea», así como la palabra «síndrome», que es una terminología anticuada que se aleja de la realidad actual de la enfermedad. Por tanto, se recomienda usar la denominación de «apnea obstructiva del sueño» y sus siglas «AOS».
En relación con la definición, este DIC considera AOS cuando se cumplen los puntos 1 o 2:
- 1.
La presencia de un índice de apneas-hipopneas (IAH)≥15/h, predominantemente obstructivas.
- 2.
La presencia de un IAH≥5/h acompañado de uno o más de los siguientes factores: excesiva somnolencia durante el día, sueño no reparador, cansancio excesivo y/o deterioro de la calidad de vida relacionada con el sueño, no justificables por otras causas.
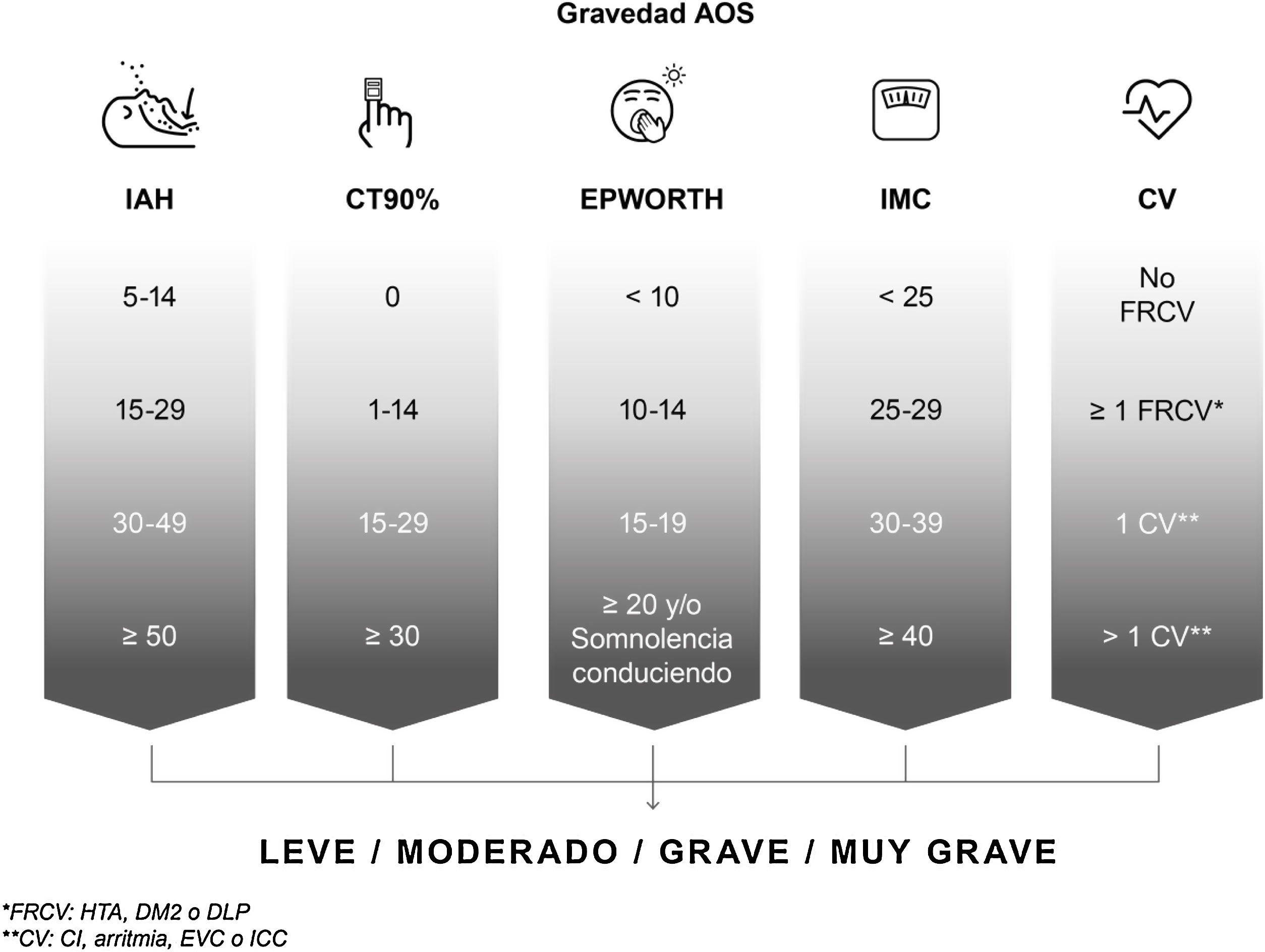
En cuanto a la valoración de la gravedad de la AOS, este DIC considera limitada la clasificación basada únicamente en el IAH, ya que no refleja la heterogeneidad de la enfermedad. En línea con el pensamiento actual de la comunidad científica4,5, considera prioritaria la búsqueda de nuevas escalas que reflejen esta heterogeneidad y sean predictoras de sus efectos a largo plazo. Dado que no existe a día de hoy una escala validada y aunque no están claramente establecidos los factores ni puntos de corte que conducen a la condición de gravedad, este DIC recomienda tener en cuenta: IAH; tiempo con saturación de oxihemoglobina por debajo del 90%, como reflejo de la hipoxemia; somnolencia diurna; grado de obesidad medido por el índice de masa corporal y comorbilidades (factores de riesgo o enfermedad cardiovascular) que se han relacionado con la AOS (hipertensión arterial [HTA], especialmente si es resistente al tratamiento o tiene un patrón non-dipper; diabetes mellitus tipo 2 [DM2]; dislipidemia; enfermedad coronaria; ictus; insuficiencia cardíaca o fibrilación auricular) (fig. 3).
Valoración de la gravedad del paciente con apnea obstructiva del sueño (AOS) en función de distintos parámetros objetivos recomendada por el Documento Internacional de Consenso. CI: cardiopatía isquémica; CT 90%: tiempo acumulado con saturación de oxihemoglobina por debajo del 90%; CV: enfermedad cardiovascular o cerebrovacular; DLP: dislipidemia; DM2: diabetes mellitus tipo 2; EPWORTH: escala de somnolencia de Epworth; EVC: enfermedad vascular cerebral; FRCV: factores de riesgo cardiovascular; HTA: hipertensión arterial; IAH: índice de apnea-hipopnea; ICC: insuficiencia cardíaca congestiva; IMC: índice de masa corporal.
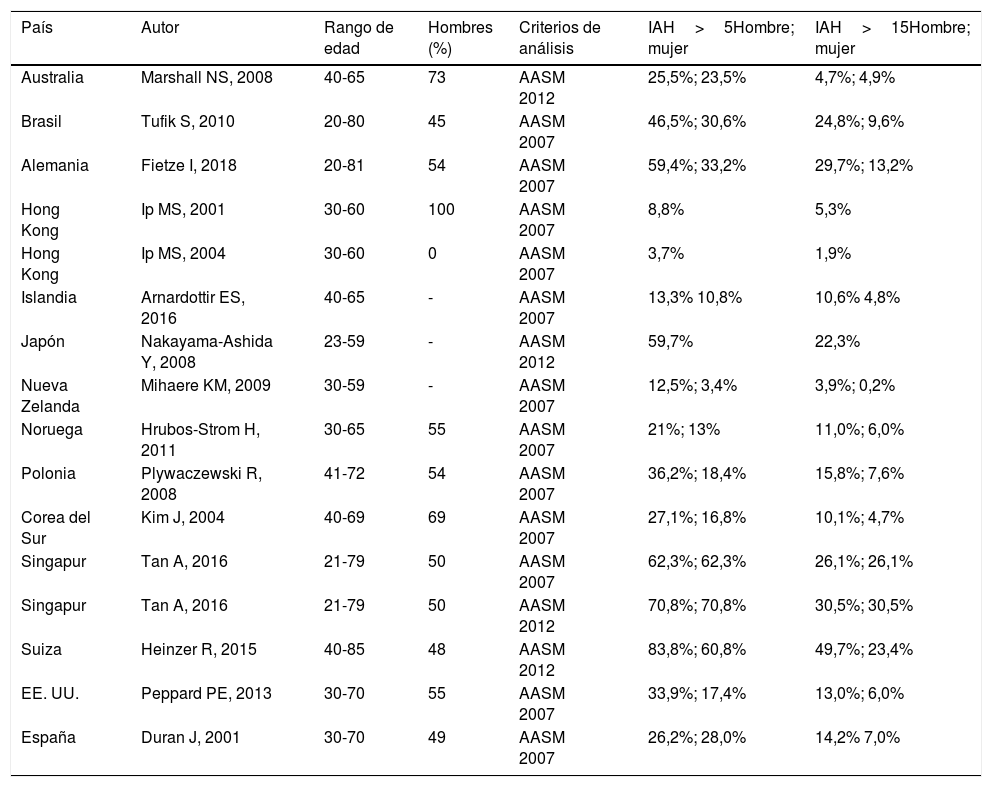
La AOS es uno de los trastornos del sueño más prevalentes, aunque con gran variabilidad entre los diversos estudios epidemiológicos publicados en función de la metodología empleada, la inclusión de series clínicas o poblacionales, los criterios diagnósticos y la valoración de gravedad. Recientemente se ha publicado un estudio cuyo objetivo ha sido analizar la carga mundial global que representa esta entidad6, en la que esta varía entre un 4 y un 30%, y cuyos resultados se resumen en la tabla 2.
Estudios que informan de datos de prevalencia de la apnea obstructiva del sueño específicos de cada país
| País | Autor | Rango de edad | Hombres (%) | Criterios de análisis | IAH>5Hombre; mujer | IAH>15Hombre; mujer |
|---|---|---|---|---|---|---|
| Australia | Marshall NS, 2008 | 40-65 | 73 | AASM 2012 | 25,5%; 23,5% | 4,7%; 4,9% |
| Brasil | Tufik S, 2010 | 20-80 | 45 | AASM 2007 | 46,5%; 30,6% | 24,8%; 9,6% |
| Alemania | Fietze I, 2018 | 20-81 | 54 | AASM 2007 | 59,4%; 33,2% | 29,7%; 13,2% |
| Hong Kong | Ip MS, 2001 | 30-60 | 100 | AASM 2007 | 8,8% | 5,3% |
| Hong Kong | Ip MS, 2004 | 30-60 | 0 | AASM 2007 | 3,7% | 1,9% |
| Islandia | Arnardottir ES, 2016 | 40-65 | - | AASM 2007 | 13,3% 10,8% | 10,6% 4,8% |
| Japón | Nakayama-Ashida Y, 2008 | 23-59 | - | AASM 2012 | 59,7% | 22,3% |
| Nueva Zelanda | Mihaere KM, 2009 | 30-59 | - | AASM 2007 | 12,5%; 3,4% | 3,9%; 0,2% |
| Noruega | Hrubos-Strom H, 2011 | 30-65 | 55 | AASM 2007 | 21%; 13% | 11,0%; 6,0% |
| Polonia | Plywaczewski R, 2008 | 41-72 | 54 | AASM 2007 | 36,2%; 18,4% | 15,8%; 7,6% |
| Corea del Sur | Kim J, 2004 | 40-69 | 69 | AASM 2007 | 27,1%; 16,8% | 10,1%; 4,7% |
| Singapur | Tan A, 2016 | 21-79 | 50 | AASM 2007 | 62,3%; 62,3% | 26,1%; 26,1% |
| Singapur | Tan A, 2016 | 21-79 | 50 | AASM 2012 | 70,8%; 70,8% | 30,5%; 30,5% |
| Suiza | Heinzer R, 2015 | 40-85 | 48 | AASM 2012 | 83,8%; 60,8% | 49,7%; 23,4% |
| EE. UU. | Peppard PE, 2013 | 30-70 | 55 | AASM 2007 | 33,9%; 17,4% | 13,0%; 6,0% |
| España | Duran J, 2001 | 30-70 | 49 | AASM 2007 | 26,2%; 28,0% | 14,2% 7,0% |
AASM: Academia Americana de Medicina del Sueño; IAH: índice de apnea-hipopnea.
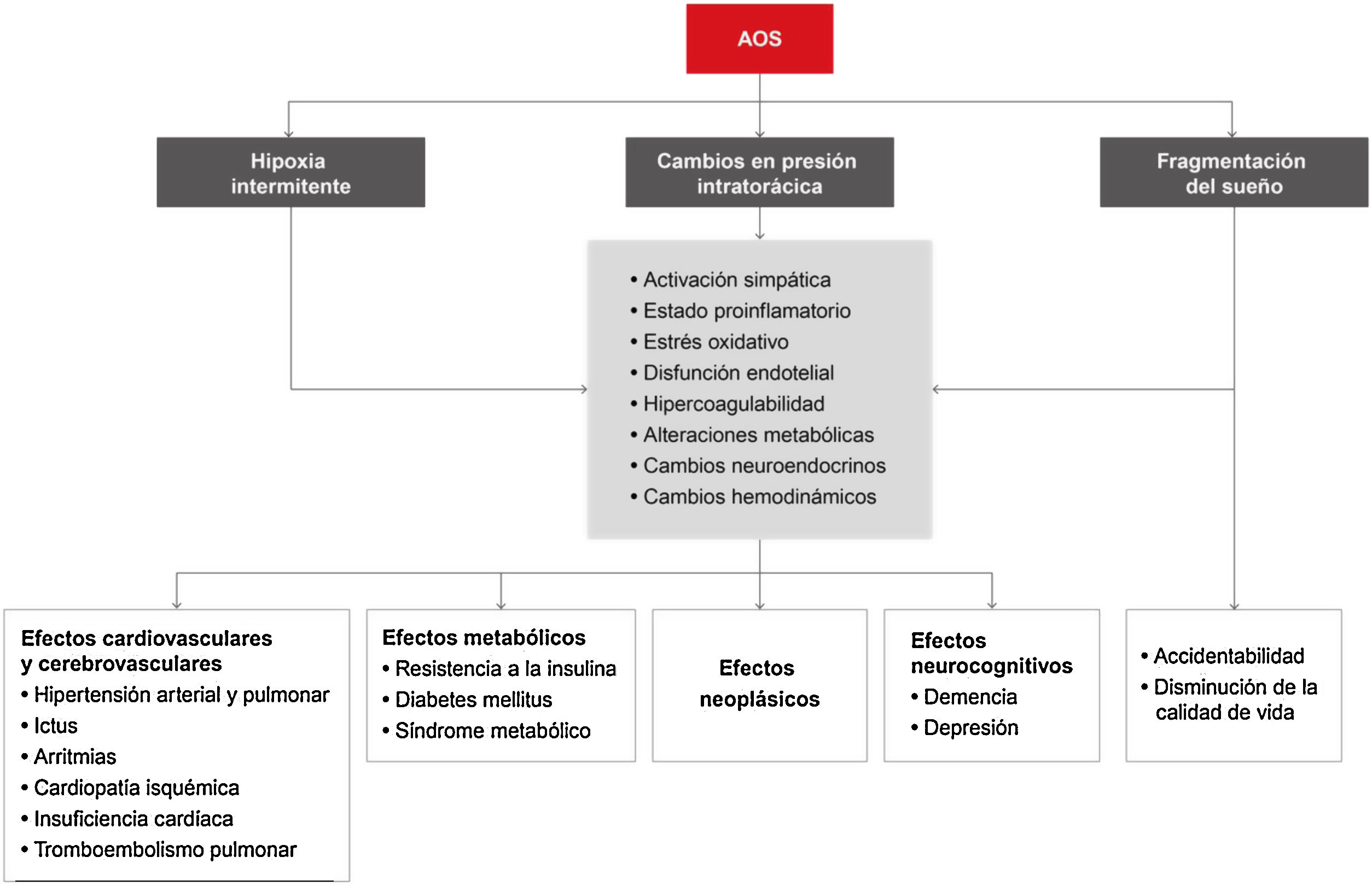
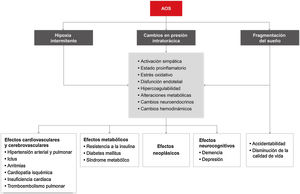
Los principales mecanismos fisiopatológicos que explican la asociación entre la AOS y sus consecuencias son la hipoxia intermitente, la fragmentación del sueño y los cambios de presión intratorácica, además de una serie de elementos intermedios (fig. 4).
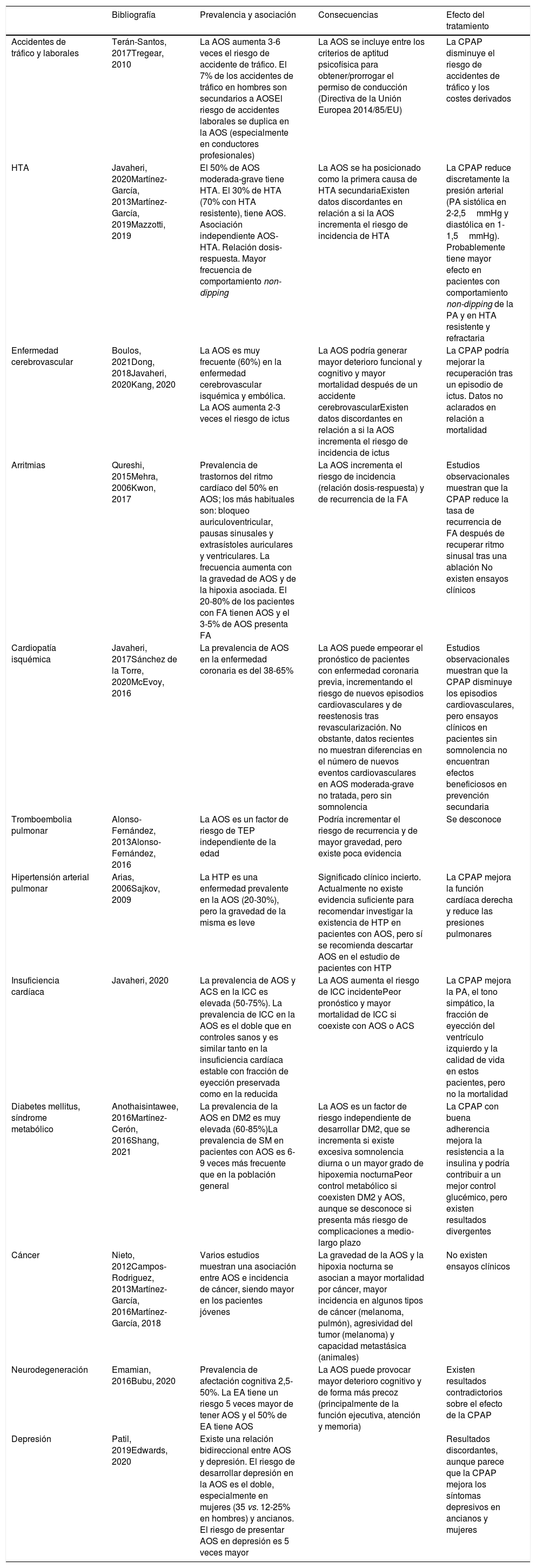
En la tabla 3 se resume la evidencia científica que existe en la asociación entre la AOS y sus diferentes consecuencias. La AOS aumenta el riesgo de accidentabilidad laboral y de tráfico. En el ámbito cardiovascular, una de las manifestaciones cardiovasculares más estudiadas y en la que existe mayor evidencia es la HTA. La prevalencia de AOS en la DM2 es muy elevada y es un factor de riesgo independiente de DM2 incidente. La AOS también es muy frecuente en la enfermedad coronaria, pero sus consecuencias clínicas y el efecto del tratamiento muestran datos discrepantes. De igual modo, la AOS aumenta el riesgo de tener un ictus y podría condicionar un mayor deterioro funcional/cognitivo y una mayor mortalidad. La prevalencia de trastornos respiratorios del sueño en la insuficiencia cardíaca es muy elevada e incrementa el riesgo de nuevos episodios y podría aumentar la mortalidad. Los trastornos del ritmo cardíaco, la tromboembolia pulmonar y la hipertensión arterial pulmonar son consecuencias clínicas que tienen también una frecuencia de AOS muy elevada. Asimismo, la AOS grave se asocia a un mayor riesgo de incidencia por cáncer, mortalidad y agresividad del tumor (melanoma), si bien la evidencia actual todavía no es contundente. Respecto al ámbito neurocognitivo, la AOS provoca un mayor deterioro cognitivo (principalmente en la función ejecutiva, la atención y la memoria) y se asocia de forma bidireccional a la depresión.
Consecuencias de la apnea obstructiva del sueño: prevalencia, incidencia, consecuencias y efecto del tratamiento
| Bibliografía | Prevalencia y asociación | Consecuencias | Efecto del tratamiento | |
|---|---|---|---|---|
| Accidentes de tráfico y laborales | Terán-Santos, 2017Tregear, 2010 | La AOS aumenta 3-6 veces el riesgo de accidente de tráfico. El 7% de los accidentes de tráfico en hombres son secundarios a AOSEl riesgo de accidentes laborales se duplica en la AOS (especialmente en conductores profesionales) | La AOS se incluye entre los criterios de aptitud psicofísica para obtener/prorrogar el permiso de conducción (Directiva de la Unión Europea 2014/85/EU) | La CPAP disminuye el riesgo de accidentes de tráfico y los costes derivados |
| HTA | Javaheri, 2020Martínez-García, 2013Martínez-García, 2019Mazzotti, 2019 | El 50% de AOS moderada-grave tiene HTA. El 30% de HTA (70% con HTA resistente), tiene AOS. Asociación independiente AOS-HTA. Relación dosis-respuesta. Mayor frecuencia de comportamiento non-dipping | La AOS se ha posicionado como la primera causa de HTA secundariaExisten datos discordantes en relación a si la AOS incrementa el riesgo de incidencia de HTA | La CPAP reduce discretamente la presión arterial (PA sistólica en 2-2,5mmHg y diastólica en 1-1,5mmHg). Probablemente tiene mayor efecto en pacientes con comportamiento non-dipping de la PA y en HTA resistente y refractaria |
| Enfermedad cerebrovascular | Boulos, 2021Dong, 2018Javaheri, 2020Kang, 2020 | La AOS es muy frecuente (60%) en la enfermedad cerebrovascular isquémica y embólica. La AOS aumenta 2-3 veces el riesgo de ictus | La AOS podría generar mayor deterioro funcional y cognitivo y mayor mortalidad después de un accidente cerebrovascularExisten datos discordantes en relación a si la AOS incrementa el riesgo de incidencia de ictus | La CPAP podría mejorar la recuperación tras un episodio de ictus. Datos no aclarados en relación a mortalidad |
| Arritmias | Qureshi, 2015Mehra, 2006Kwon, 2017 | Prevalencia de trastornos del ritmo cardíaco del 50% en AOS; los más habituales son: bloqueo auriculoventricular, pausas sinusales y extrasístoles auriculares y ventriculares. La frecuencia aumenta con la gravedad de AOS y de la hipoxia asociada. El 20-80% de los pacientes con FA tienen AOS y el 3-5% de AOS presenta FA | La AOS incrementa el riesgo de incidencia (relación dosis-respuesta) y de recurrencia de la FA | Estudios observacionales muestran que la CPAP reduce la tasa de recurrencia de FA después de recuperar ritmo sinusal tras una ablación No existen ensayos clínicos |
| Cardiopatía isquémica | Javaheri, 2017Sánchez de la Torre, 2020McEvoy, 2016 | La prevalencia de AOS en la enfermedad coronaria es del 38-65% | La AOS puede empeorar el pronóstico de pacientes con enfermedad coronaria previa, incrementando el riesgo de nuevos episodios cardiovasculares y de reestenosis tras revascularización. No obstante, datos recientes no muestran diferencias en el número de nuevos eventos cardiovasculares en AOS moderada-grave no tratada, pero sin somnolencia | Estudios observacionales muestran que la CPAP disminuye los episodios cardiovasculares, pero ensayos clínicos en pacientes sin somnolencia no encuentran efectos beneficiosos en prevención secundaria |
| Tromboembolia pulmonar | Alonso-Fernández, 2013Alonso-Fernández, 2016 | La AOS es un factor de riesgo de TEP independiente de la edad | Podría incrementar el riesgo de recurrencia y de mayor gravedad, pero existe poca evidencia | Se desconoce |
| Hipertensión arterial pulmonar | Arias, 2006Sajkov, 2009 | La HTP es una enfermedad prevalente en la AOS (20-30%), pero la gravedad de la misma es leve | Significado clínico incierto. Actualmente no existe evidencia suficiente para recomendar investigar la existencia de HTP en pacientes con AOS, pero sí se recomienda descartar AOS en el estudio de pacientes con HTP | La CPAP mejora la función cardíaca derecha y reduce las presiones pulmonares |
| Insuficiencia cardíaca | Javaheri, 2020 | La prevalencia de AOS y ACS en la ICC es elevada (50-75%). La prevalencia de ICC en la AOS es el doble que en controles sanos y es similar tanto en la insuficiencia cardíaca estable con fracción de eyección preservada como en la reducida | La AOS aumenta el riesgo de ICC incidentePeor pronóstico y mayor mortalidad de ICC si coexiste con AOS o ACS | La CPAP mejora la PA, el tono simpático, la fracción de eyección del ventrículo izquierdo y la calidad de vida en estos pacientes, pero no la mortalidad |
| Diabetes mellitus, síndrome metabólico | Anothaisintawee, 2016Martínez-Cerón, 2016Shang, 2021 | La prevalencia de la AOS en DM2 es muy elevada (60-85%)La prevalencia de SM en pacientes con AOS es 6-9 veces más frecuente que en la población general | La AOS es un factor de riesgo independiente de desarrollar DM2, que se incrementa si existe excesiva somnolencia diurna o un mayor grado de hipoxemia nocturnaPeor control metabólico si coexisten DM2 y AOS, aunque se desconoce si presenta más riesgo de complicaciones a medio-largo plazo | La CPAP con buena adherencia mejora la resistencia a la insulina y podría contribuir a un mejor control glucémico, pero existen resultados divergentes |
| Cáncer | Nieto, 2012Campos- Rodriguez, 2013Martínez-García, 2016Martínez-García, 2018 | Varios estudios muestran una asociación entre AOS e incidencia de cáncer, siendo mayor en los pacientes jóvenes | La gravedad de la AOS y la hipoxia nocturna se asocian a mayor mortalidad por cáncer, mayor incidencia en algunos tipos de cáncer (melanoma, pulmón), agresividad del tumor (melanoma) y capacidad metastásica (animales) | No existen ensayos clínicos |
| Neurodegeneración | Emamian, 2016Bubu, 2020 | Prevalencia de afectación cognitiva 2,5-50%. La EA tiene un riesgo 5 veces mayor de tener AOS y el 50% de EA tiene AOS | La AOS puede provocar mayor deterioro cognitivo y de forma más precoz (principalmente de la función ejecutiva, atención y memoria) | Existen resultados contradictorios sobre el efecto de la CPAP |
| Depresión | Patil, 2019Edwards, 2020 | Existe una relación bidireccional entre AOS y depresión. El riesgo de desarrollar depresión en la AOS es el doble, especialmente en mujeres (35 vs. 12-25% en hombres) y ancianos. El riesgo de presentar AOS en depresión es 5 veces mayor | Resultados discordantes, aunque parece que la CPAP mejora los síntomas depresivos en ancianos y mujeres |
ACS: apnea central del sueño; AOS: apnea obstructiva del sueño; CPAP: presión positiva continua en vía aérea superior; DM2: diabetes mellitus tipo 2; EA: enfermedad de Alzheimer; FA: fibrilación auricular; HTA: hipertensión arterial; HTP: hipertensión arterial pulmonar; ICC: insuficiencia cardíaca; IMC: índice de masa corporal; PA: presión arterial; SM: síndrome metabólico; TEP: tromboembolia pulmonar..
Para una descripción detallada de la presentación clínica, la exploración física y las pruebas complementarias se remite al lector al material online. En este apartado nos limitaremos a describir el algoritmo diagnóstico propuesto por el DIC para la indicación de estudios de sueño.
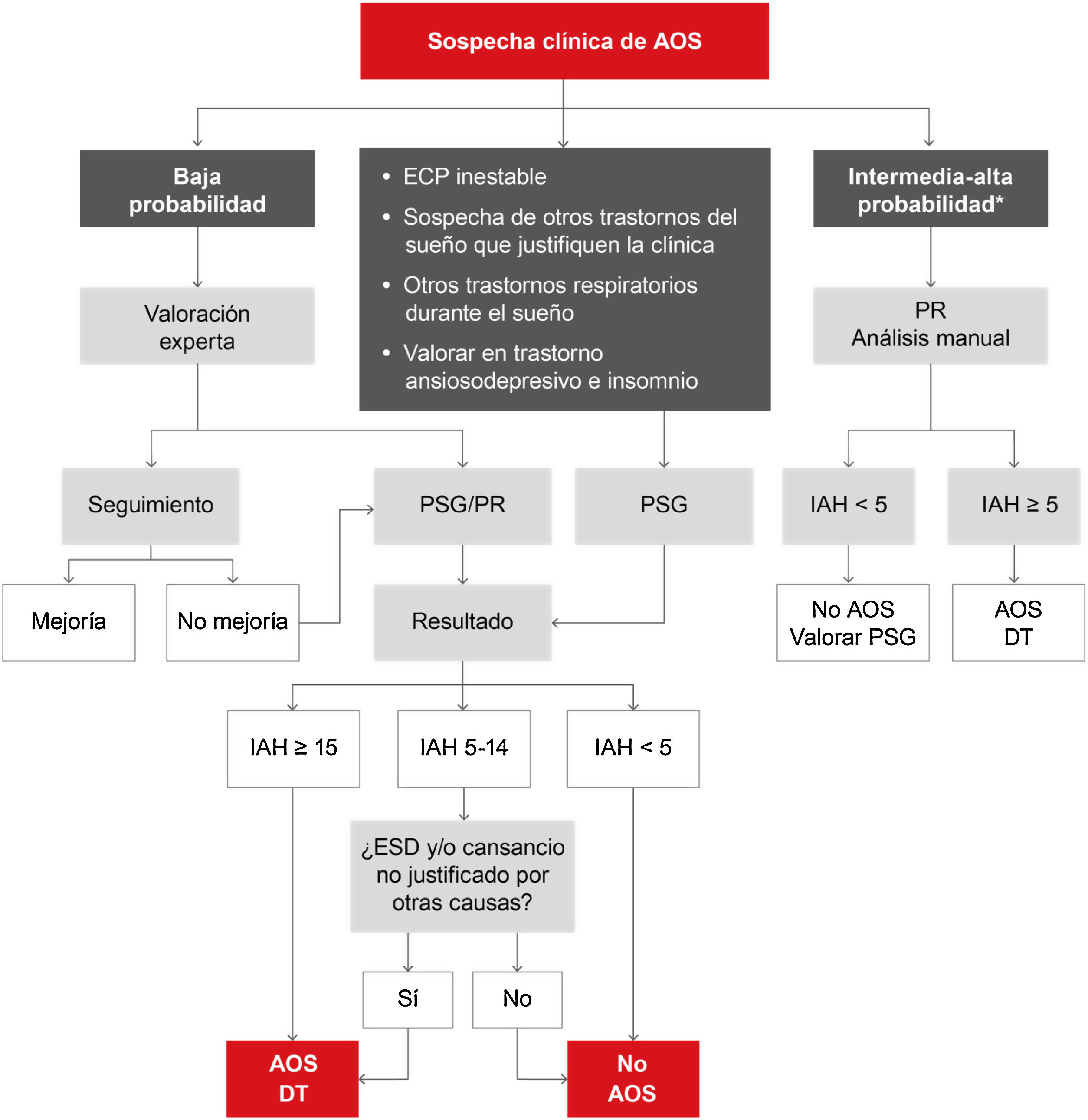
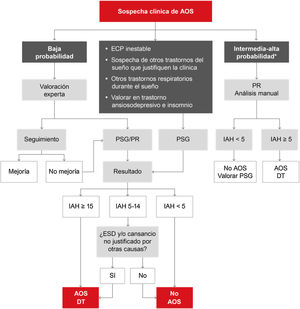
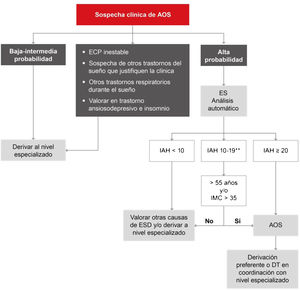
Siendo una enfermedad de alta prevalencia, la AOS debería ser manejada por los diferentes niveles asistenciales del sistema sanitario para poder satisfacer la demanda que genera7. Por este motivo, se proponen 2 algoritmos diagnósticos. A nivel especializado (fig. 5), los pacientes con enfermedad respiratoria crónica moderada-grave, afección cardiovascular inestable, sospecha de otros trastornos del sueño que puedan ser la causa de síntomas o coexistir con la AOS, o algunos pacientes con trastorno ansioso-depresivo o insomnio son candidatos a estudio mediante polisomnografía (PSG). Los pacientes con baja probabilidad, según la valoración experta, pueden ser subsidiarios de seguimiento y corrección de otros factores influyentes o puede decidirse efectuar una PSG o poligrafía respiratoria. Aquellos con probabilidad intermedia a alta pueden ser evaluados mediante poligrafía respiratoria.
Algoritmo propuesto para el diagnóstico de pacientes con sospecha de apnea obstructiva del sueño (AOS) a nivel especializado. DT: decisión terapéutica; ECP: enfermedad cardiopulmonar; ESD: excesiva somnolencia diurna; IAH: índice de apnea-hipopnea; PR: poligrafía respiratoria; PSG: polisomnografía.
*Se define intermedia-alta probabilidad por la presencia de ESD (Epworth>10) y 2 de los siguientes 3 criterios: ronquido intenso habitual, despertares asfícticos o apneas observadas y/o hipertensión arterial.
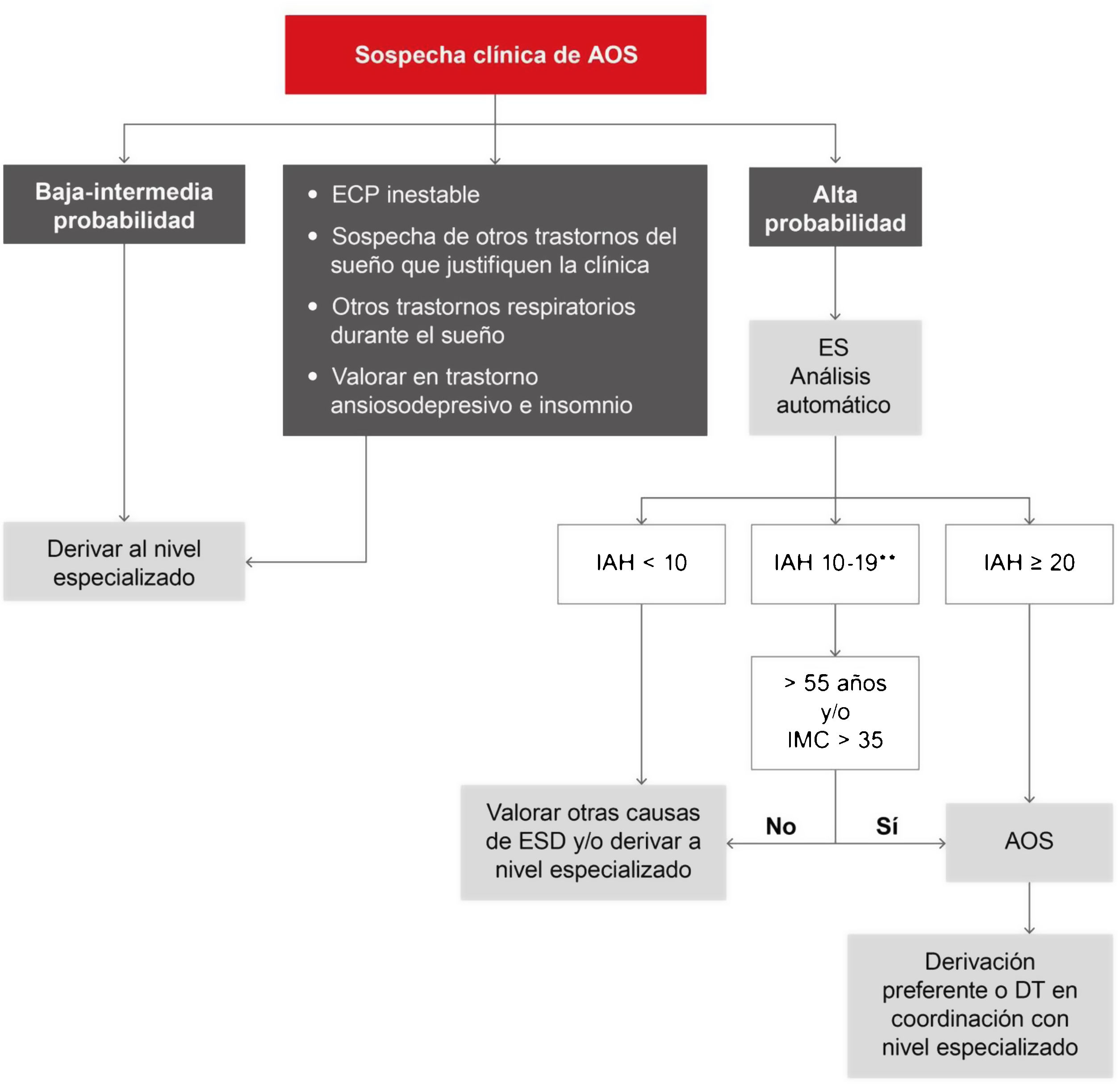
Se propone un segundo algoritmo para la atención primaria (fig. 6), donde los pacientes con alta probabilidad por hipersomnolencia (Epworth≥12) podrían ser evaluados mediante estudios simplificados con dispositivos de uno o 2 canales basados en oximetría y/o presión nasal8. Es muy importante recalcar que dicho manejo debe ser realizado siempre en coordinación con un laboratorio de sueño de referencia para recibir el apoyo necesario, y establecer protocolos ajustados según las necesidades. Existe la posibilidad de establecer una decisión terapéutica desde la atención primaria de forma coordinada con el nivel especializado, pero estos modelos pueden ser menos generalizables, aunque subsidiarios de aplicarse en áreas concretas con una validación previa9.
Propuesta de algoritmo diagnóstico en pacientes con sospecha de apnea obstructiva del sueño (AOS) en atención primaria en coordinación con el laboratorio de sueño de referencia. DT: decisión terapéutica; ECP: enfermedad cardiopulmonar; ES: estudio simplificado (uno o 2 canales correspondientes a presión nasal y oximetría); ESD: excesiva somnolencia diurna; IAH: índice de apneas-hipopneas; IMC: índice de masa corporal.
*Se define alta probabilidad de AOS por la presencia de ESD con Epworth≥12 y 2 de los siguientes 3 criterios: ronquido alto habitual, despertares asfícticos o apneas observadas y/o hipertensión arterial.
**En estos casos puede ofrecerse la opción de un análisis manual del registro por parte del laboratorio de sueño coordinador para un diagnóstico más preciso.
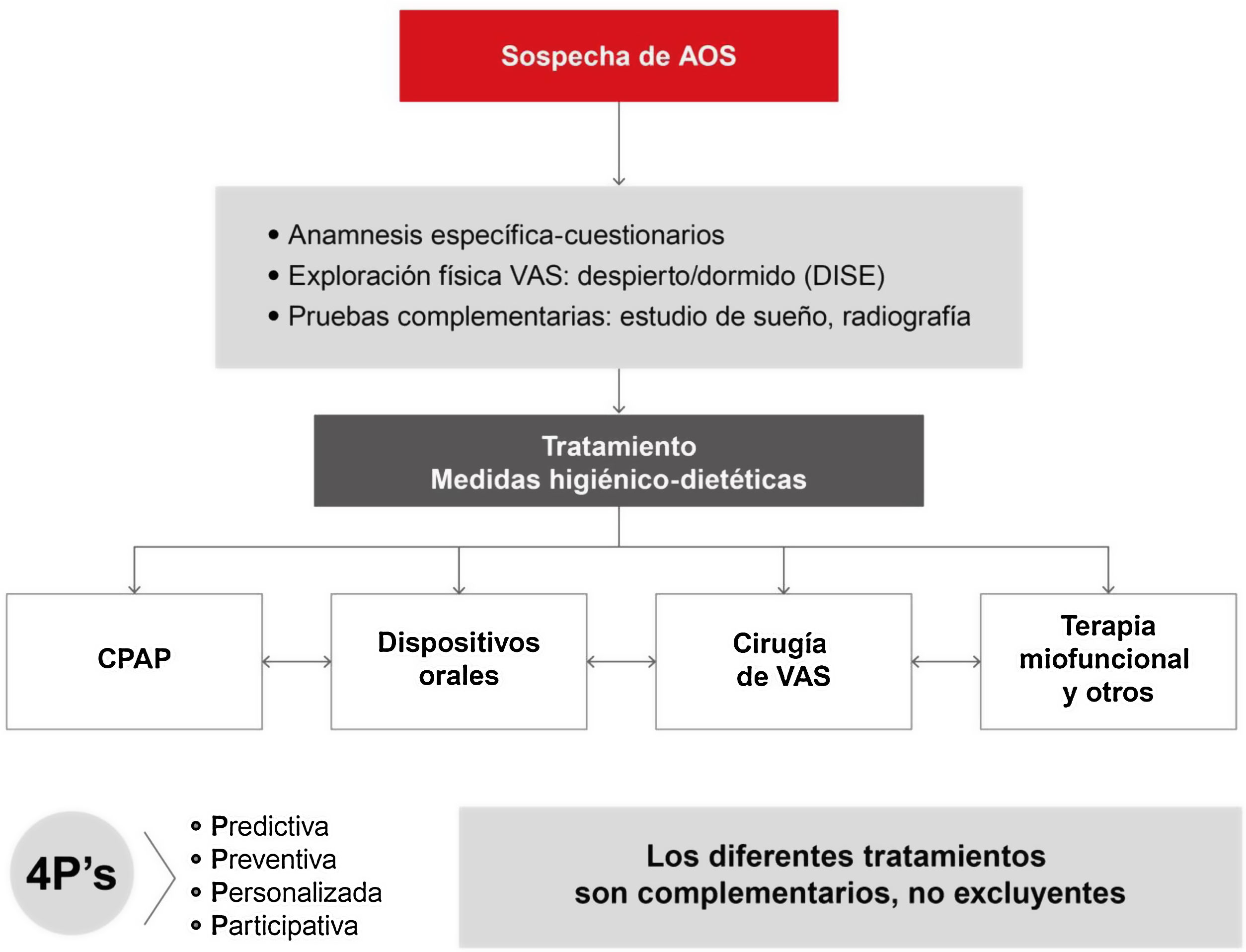
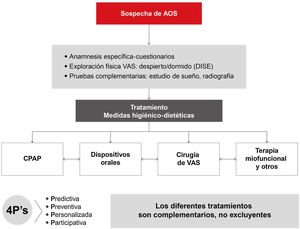
Los objetivos del tratamiento de la AOS son resolver los signos y síntomas de la enfermedad, restaurar la calidad del sueño, normalizar el IAH, mejorar en lo posible la saturación de oxihemoglobina, reducir el riesgo de complicaciones y disminuir los costes de la enfermedad. Este DIC subraya que las distintas alternativas no son excluyentes y se recomienda una aproximación terapéutica de carácter multidisciplinar.
Todas las opciones médicas, quirúrgicas o físicas disponibles para el tratamiento de la AOS deben ser complementarias y no excluyentes. Se debe ofrecer a cada paciente el abanico más amplio de posibilidades y la utilización racional de todas ellas, ya sean aisladas o en combinación, y adaptadas a cada caso después de un estudio en profundidad y reforzando el papel del paciente en la toma de decisiones sobre su enfermedad. Esta debe ser la norma en el trabajo multidisciplinario1–3,6,8 (fig. 7).
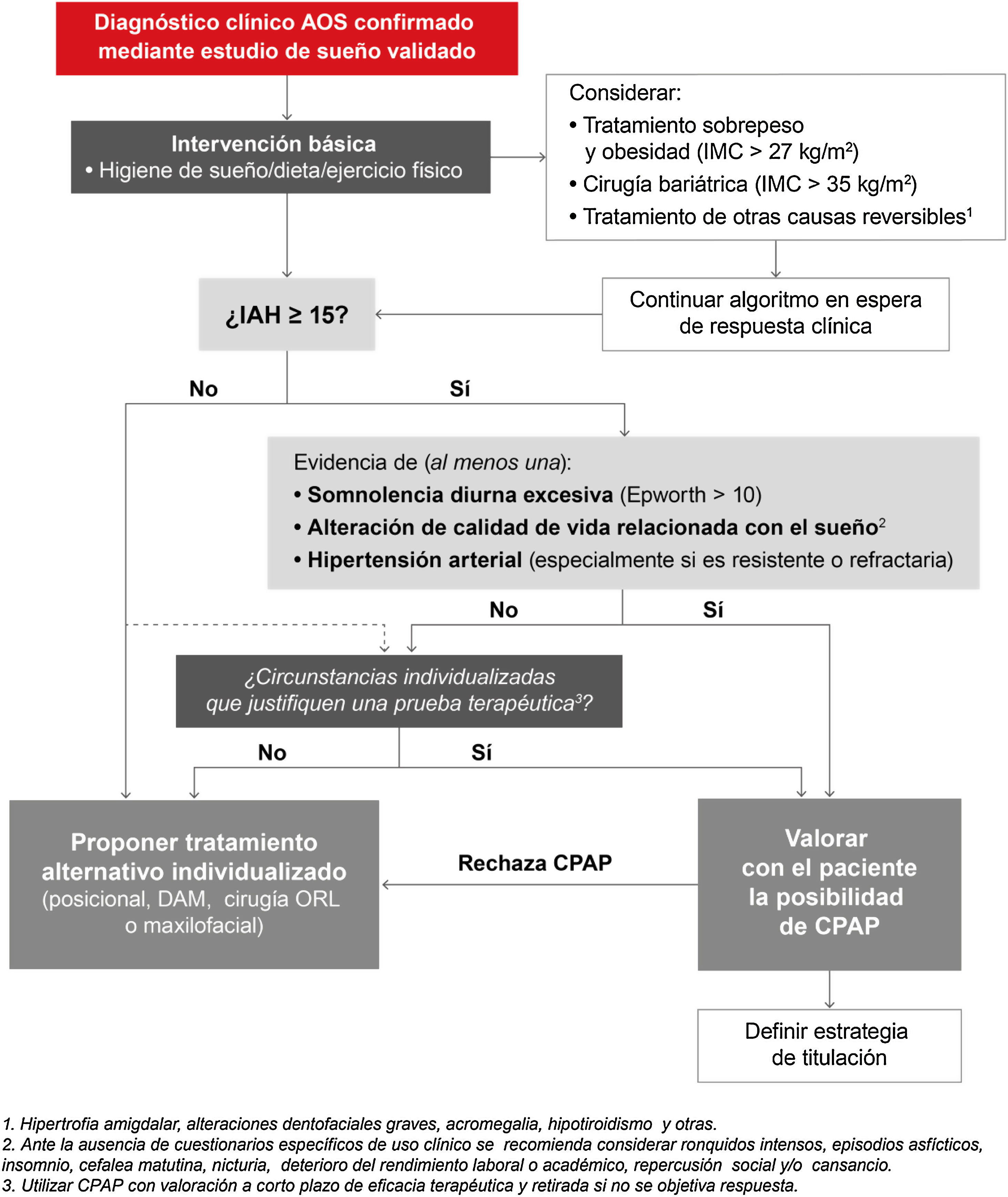
Se insiste en que antes de iniciar cualquiera de las alternativas terapéuticas el diagnóstico clínico de AOS tiene que ser confirmado por medio de un estudio de sueño validado según el algoritmo diagnóstico recomendado previamente. El algoritmo terapéutico (fig. 8) incluye:
- 1.
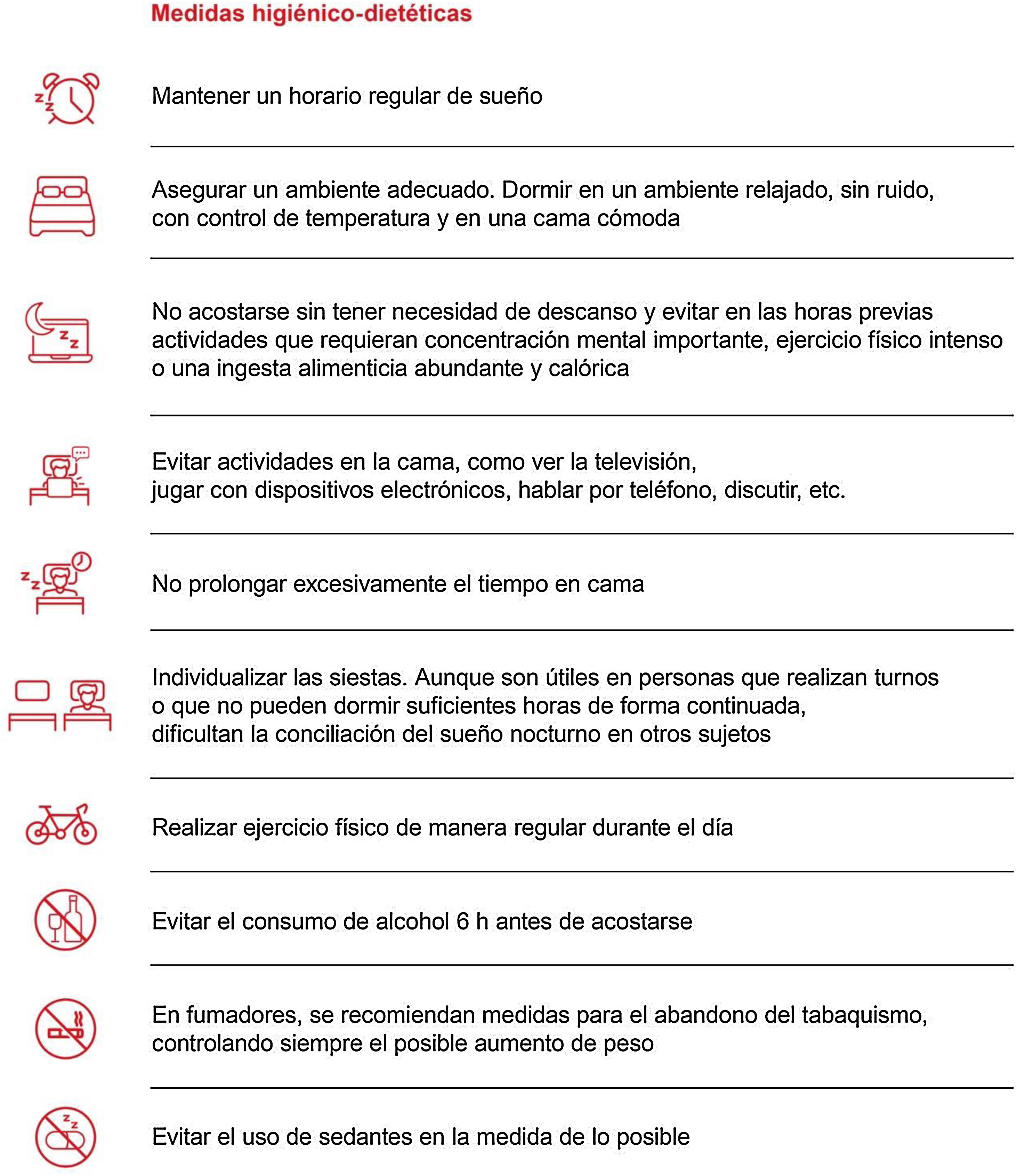
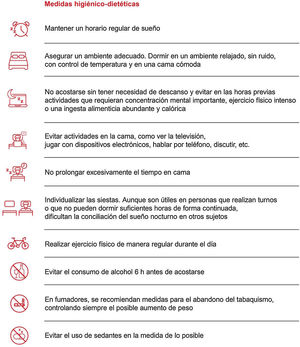
Se deben establecer medidas higiénico-dietéticas (fig. 9) en todos los pacientes con AOS, tanto si está indicado o no el tratamiento con presión positiva continua en las vías respiratorias (CPAP).
- 2.
Es imprescindible efectuar una valoración del paciente en la que se identifiquen aquellas entidades asociadas a la AOS y enfermedades causales potencialmente reversibles. Según ello, este DIC recomienda:
- •
Tratamiento de la obesidad: se recomienda tratar el sobrepeso u obesidad en todos los pacientes con AOS. El tratamiento inicial debe enmarcarse en un programa integral de alta intensidad y estrategias de tipo conductual10. La obesidad grave requiere estrategias más duraderas que deberán ser evaluadas en unidades especializadas, donde se valorará la indicación de fármacos antiobesidad10 o tratamiento quirúrgico (cirugía si>35kg/m2) cuando fracasa el tratamiento conservador11–14.
- •
Tratamiento de causas reversibles: se recomienda un tratamiento sustitutivo en pacientes con AOS e hipotiroidismo, por lo que se deben determinar las hormonas tiroideas ante la sospecha clínica de hipotiroidismo15. En caso de reflujo gastroesofágico, se deben indicar las medidas posturales y dietéticas, así como individualizar el tratamiento con inhibidores de la bomba de protones. Ante la presencia de hipertrofia amigdalar iii/iv o alteraciones dentofaciales graves, hay que considerar la opción quirúrgica como tratamiento de la AOS.
En cualquiera de estas situaciones se puede valorar la necesidad de tratamiento con CPAP mientras el tratamiento de la causa reversible se hace efectivo.
- 3.
Indicaciones del tratamiento con CPAP: la CPAP constituye un tratamiento eficaz para reducir la gravedad de la AOS, evaluada mediante el IAH, y continúa siendo el tratamiento de elección en muchos de estos pacientes16–29. Por tanto, una vez completados los pasos previos, las siguientes recomendaciones sobre la indicación del tratamiento con CPAP están basadas en la evidencia de calidad contrastada según la información disponible en la actualidad y en concordancia con la Academia Americana de Medicina del Sueño30,31.
Algoritmo terapéutico propuesto para la apnea obstructiva del sueño (AOS). Una descripción más detallada de la evidencia científica que lo soporta se puede encontrar en el material online. CPAP: presión positiva continua en las vías respiratorias; DAM: dispositivos de avance mandibular; IAH: índice de apnea-hipopnea; IMC: índice de masa corporal; ORL: otorrinolaringología.
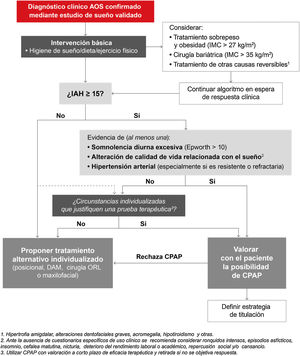
En relación con la evidencia científica que sostiene el punto de corte elegido, la sintomatología y/o comorbilidades que se ha decidido que determinen la indicación del tratamiento con CPAP, se remite a una explicación detallada de las mismas en el material online. Este DIC recomienda tratamiento con CPAP a:
- •
Aquellos pacientes con un diagnóstico objetivo de AOS moderada-grave (IAH≥15/h) que presenten somnolencia diurna excesiva (Epworth>10), alteraciones de la calidad de vida relacionada con el sueño (ronquido intenso, episodios de asfixia nocturna, insomnio, cefalea matutina, nicturia, deterioro del rendimiento laboral o académico, repercusión social y/o cansancio durante el día) y/o HTA (especialmente si es resistente o refractaria).
- •
En aquellos pacientes sin indicación de CPAP por un IAH≥15/h sin los criterios previamente mencionados, IAH entre 5 y 15/h o que teniendo indicación rechazan el tratamiento (negativa a aceptar el tratamiento o cuando se ha intentado durante un período inferior a 4 semanas sin conseguirlo), se deben valorar tratamientos alternativos de forma individualizada (dispositivos de avance mandibular [DAM], tratamiento posicional, cirugía, etc.). Dichos tratamientos y sus indicaciones se describen de forma detallada en el material online de este DIC.
- •
No se dispone de suficiente evidencia para recomendar de forma sistemática el uso de CPAP en adultos que no cumplan los 3 criterios mencionados con el fin de reducir el riesgo de mortalidad o episodios cardio- o cerebrovasculares. Se propone a estos pacientes un tratamiento conservador, con monitorización de síntomas, o una valoración individualizada para realizar una prueba terapéutica con CPAP (siempre con reevaluación a corto plazo de la continuidad del tratamiento en función de la eficacia y tolerancia).
- •
De igual modo, en pacientes con AOS que presenten un IAH<15/h, pero resulten muy sintomáticos o tengan una elevada carga de morbilidad cardiovascular, cerebrovascular o metabólica, se puede considerar de forma excepcional acordar con el paciente la posibilidad de realizar un tratamiento de prueba con CPAP. En este sentido, la evidencia actual apunta a que la CPAP podría tener un mayor papel en la prevención de eventos cerebrovasculares que cardiovasculares32.
- •
Siempre que fracase la prueba terapéutica deben plantearse tratamientos alternativos de forma individualizada.
La evidencia científica relacionada con estas recomendaciones y una descripción más detallada de las mismas puede encontrarse en el material online.
Con el fin de alcanzar los objetivos del tratamiento descritos es fundamental el ajuste adecuado de la presión y el control del cumplimiento del tratamiento con CPAP. Para una descripción detallada de estos aspectos se remite al material online. De forma resumida, este DIC recomienda considerar el ajuste de presión con PSG para aquellos pacientes con enfermedad cardiopulmonar significativa (EPOC grave) o inestable (insuficiencia cardíaca), trastornos respiratorios del sueño complejos (apneas centrales del sueño, sospecha de apnea central del sueño emergente o síndrome de obesidad-hipoventilación), o en los que no ha sido posible la titulación con métodos simplificados. Para el resto de los pacientes, el ajuste de presión con auto-CPAP permite un control de la AOS similar con respecto a la titulación mediante PSG. Es imprescindible que el paciente esté entrenado antes de hacer el ajuste. Este documento recomienda el análisis visual de la gráfica y que se escoja la presión mínima que, sin tener en cuenta los picos de fuga, cubre en torno al 90% de toda la gráfica de presión. Asimismo, se recomienda que al menos haya 5h válidas de registro. Por último, solo se debe contemplar el cálculo empírico mediante fórmula al iniciar el tratamiento y hasta la realización del estudio de titulación definitivo (auto-CPAP, CPAP con tarjeta de memoria o titulación manual).
El cumplimiento durante los primeros 3 meses puede predecir el uso a largo plazo del dispositivo33, por lo que la atención en este período será clave para obtener un adecuado cumplimiento a largo plazo34. Este DIC considera buena adhesión la utilización del dispositivo durante al menos 4h/noche durante el 70% de las noches. La evidencia actual apunta a una relación dosis-respuesta entre horas de uso y respuesta terapéutica35,36, siendo precisamente en el cumplimiento donde se sustentan los efectos de la CPAP en el ámbito neurocognitivo y cardiovascular, así como los beneficios percibidos en la calidad de vida37. Por este motivo se propone utilizar el concepto de cumplimiento óptimo con un mínimo de 6h/noche, que ha mostrado beneficios en el control de los síntomas y en la morbilidad. En cuanto al tipo de dispositivo, el uso de auto-CPAP no ha demostrado aumentar el porcentaje de noches con un uso superior a 4h38,39. Por tanto, su utilización solo se recomienda en pacientes que presenten una presión eficaz elevada o muy variable a lo largo de la noche.
Las estrategias de intervención para la mejora de la adhesión se describen en detalle en el material online. En relación con la telemonitorización, dado que diversas evidencias apuntan a que favorece el incremento de la adhesión a la CPAP40,41, se recomienda considerarla durante el período inicial de tratamiento con CPAP. En caso de aplicarse, debería30,31 incluir el registro remoto de parámetros de la CPAP, como horas de uso, IAH residual, fugas no intencionadas y la configuración de la máquina30,31,42.
En cuanto al seguimiento de los pacientes con CPAP, será importante un manejo multidisciplinario con participación del especialista de sueño, el equipo de enfermería y la empresa suministradora. En el control a largo término, deberá incluirse a la atención primaria.
Se recomienda que todo paciente en tratamiento con CPAP sea controlado el primer mes de tratamiento y hacer una revisión presencial mínima a los 6 meses. El control de la adhesión a los 3 meses puede efectuarse mediante telemonitorización. Si el tratamiento está bien establecido, sin efectos secundarios y con buena respuesta clínica, el paciente podrá ser derivado a atención primaria para continuar el seguimiento a partir del primer año.
Si una vez prescrita la CPAP, el paciente presentara una franca y probada intolerancia (el paciente ha intentado usar la CPAP durante más de 4 semanas, pero no ha conseguido adaptarse), deberá considerarse su retirada. Tanto en el rechazo como en la intolerancia, si no es posible reconducir la situación, deberán considerarse otras alternativas terapéuticas. En caso de incumplimiento manifiesto, con un uso medio inferior a 3h/noche, se debe incluir al paciente en un programa de cumplimiento, preferiblemente con un sistema de telemonitorización, y efectuar una nueva evaluación transcurridos un mínimo de 3 meses, antes de valorar la posible retirada de la CPAP y la propuesta de un tratamiento alternativo. Ocasionalmente, pacientes que cumplen menos de 3h/noche refieren mejorías sintomáticas, por lo que la decisión de suprimir el tratamiento con CPAP deberá ser individualizada.
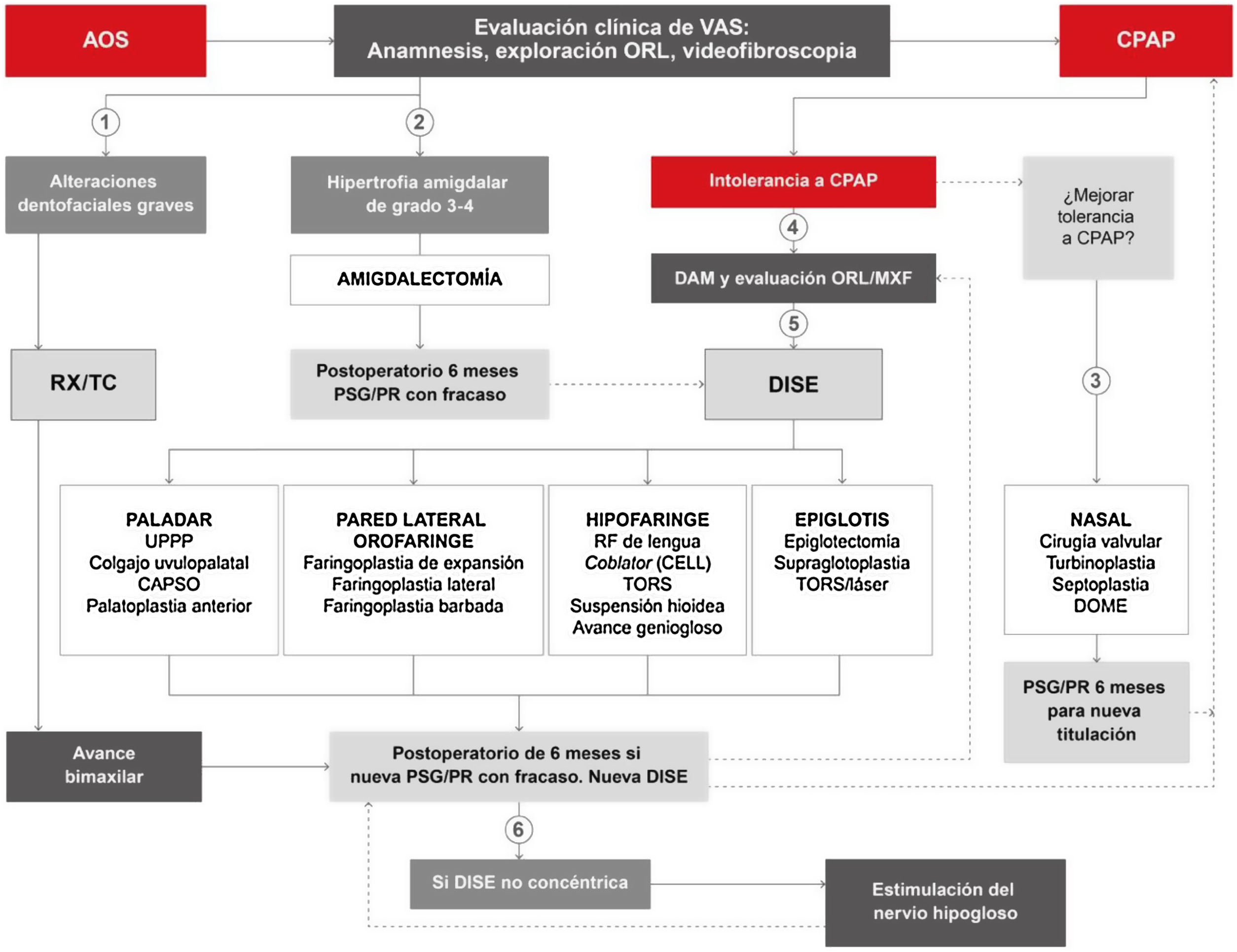
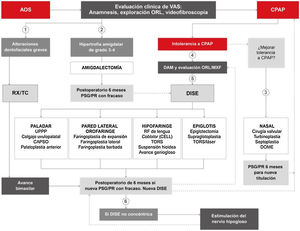
Tratamiento quirúrgicoEl algoritmo quirúrgico recomendado por este DIC para aplicar por otorrinolaringólogos y cirujanos orales o maxilofaciales es una actualización del clásico modelo de 2 fases de Stanford (fig. 10)43,44. En el momento actual, en la era de la medicina personalizada, se pueden ofrecer inicialmente cirugías palatinas y orofaríngeas de forma precisa en función de los hallazgos clínicos y de la endoscopia mediante sedación inducida (DISE)45–47, pero también se puede indicar cirugía esquelética, especialmente avances bimaxilares, como tratamiento quirúrgico inicial de la AOS en pacientes con AOS grave con IAH>65 y/o colapso concéntrico en la endoscopia mediante sedación inducida y/o alteraciones dentofaciales graves. La indicación quirúrgica nunca excluye definitivamente otros tratamientos, ni a la inversa. Para una descripción más detalla de la revisión sistemática e indicaciones quirúrgicas del paciente con AOS se remite al material online.
Algoritmo de indicación del tratamiento quirúrgico de la apnea obstructiva del sueño (AOS) siguiendo la medicina precisa y personalizada. CAPSO: cautery-assisted palatal stiffening operation; CELL: coblator endoscopic lingual lightening; CPAP: presión positiva continua en las vías respiratorias; DAM: dispositivo de avance mandibular; DISE: drug-induced sleep endoscopy; DOME: distraction osteogenesis maxillary expansion; ORL/MXF: otorrinolaringología/maxilofacial; PR: poligrafía respiratoria; PSG: polisomnografía; RX/TC: estudios radiológicos; TORS: cirugía robótica transoral; UPPP: uvulopalatofaringoplastia; VAS: vía aérea superior. 1) Si hay alteraciones dentofaciales graves, puede indicarse de forma directa un avance bimaxilar, si bien la CPAP será prescrita hasta la cirugía. 2) Si hay hipertrofia amigdalar de grado≥3, puede indicarse de forma directa una amigdalectomía, si bien la CPAP será prescrita hasta la cirugía. 3) Si hay intolerancia a la CPAP, tras evaluación ORL, se recomienda cirugía nasal lo antes posible para mejorar dicha intolerancia y retitular la CPAP. 4) Si hay intolerancia a la CPAP, tras evaluación odontológica/maxilofacial, se recomienda adaptar DAM o valorar cirugía ortognática. 5) Si hay intolerancia a la CPAP, tras evaluación ORL, se recomienda DISE para determinar el tratamiento más adecuado de la VAS. 6) Tras intolerancia a la CPAP y fracaso de otras cirugías, se recomienda nueva DISE. Si el colapso no es concéntrico, se podrá indicar la neuroestimulación del hipogloso.
Este algoritmo propuesto huye del concepto clásico de cirugía de continente y contenido44. Divide los procedimientos quirúrgicos a realizar según el órgano afectado y se basa fundamentalmente en los hallazgos exploratorios y diagnósticos para la elección del procedimiento, así como en la decisión final del paciente una vez expuestas todas las opciones, no siendo ninguna excluyente ni prevalente. Lo habitual es que cada paciente presente obstrucciones de la vía aérea a distintos niveles, por eso la tendencia actual es a realizar una cirugía multinivel, en la que, una vez diagnosticados los distintos puntos de obstrucción de la VAS, se deciden los diferentes procedimientos a realizar, solos o combinados, para lograr un resultado óptimo48–51.
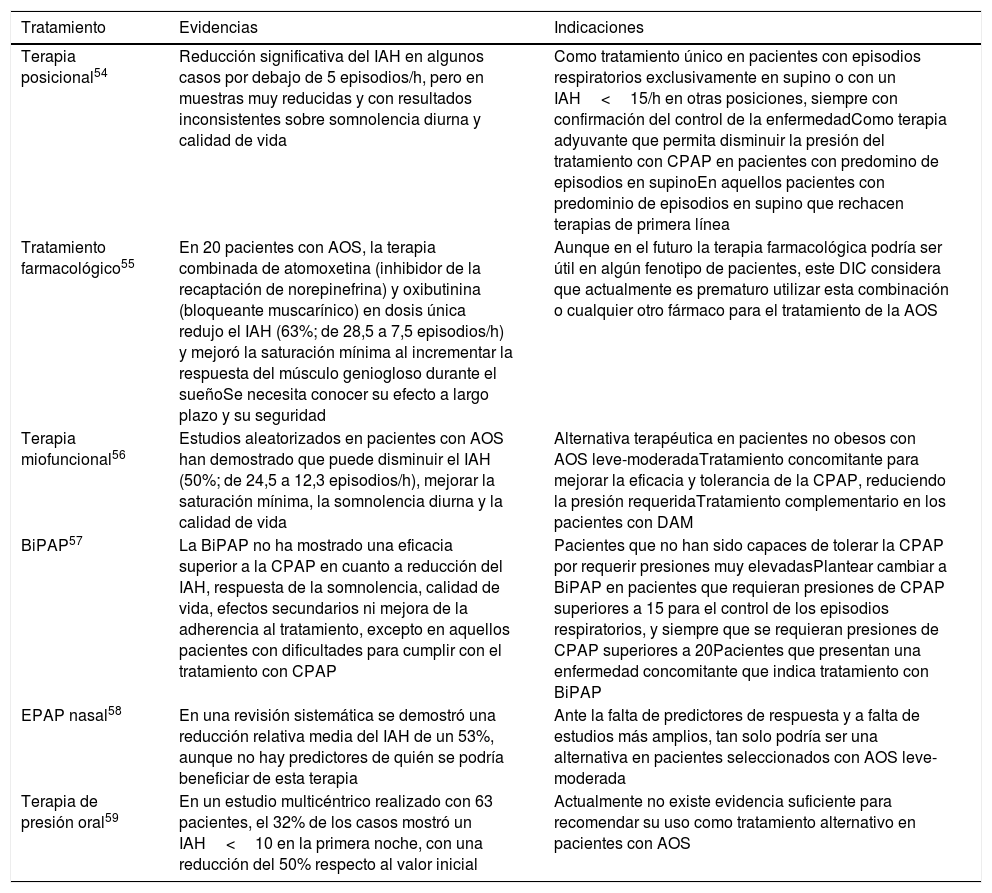
Tratamiento con dispositivos de avance mandibularRecientes ensayos controlados aleatorizados han demostrado la eficacia del tratamiento con DAM sobre distintos aspectos de la AOS que se resumen en la tabla 4 (véase también material online):
Resumen de la evidencia científica existente sobre la eficacia del tratamiento con dispositivos de avance mandibular en pacientes con apnea obstructiva del sueño
| Efecto | Comentarios | |
|---|---|---|
| IAH | Descenso significativo en el 60% de los pacientes | Criterios de éxito muy dispares: IAH final<5/h, <10/h o descenso del 50% del IAH basalNotable variabilidad entre los distintos estudiosEl grado de avance mandibular debe individualizarse en cada paciente |
| Otras variables del sueño | Mejoría de los parámetros oximétricos y de la fragmentación del sueño | Mejoría relacionada con el descenso del IAH |
| Somnolencia | Disminución | Mejoría relacionada con el descenso del IAHEvaluada casi exclusivamente mediante la escala de Epworth |
| Calidad de vida y aspectos cognitivos | Mejoría de la calidad de vidaMejoría cognitiva poco explorada | Mejoría relacionada con el descenso del IAH |
| Aspectos cardiovasculares | Mejoría del control tensional nocturnoEscasas evidencias sobre otros aspectos cardiovasculares | Mejoría relacionada con el descenso del IAH |
| Ronquido | Mejoría habitual de la frecuencia y/o intensidad |
IAH: índice de apneas hipopneas.
Por tanto, este DIC recomienda que52,53:
- •
El diagnóstico de AOS y la eficacia del DAM deben ser objetivados siempre mediante poligrafía respiratoria o PSG.
- •
Las indicaciones de los DAM son:
- 1.
Pacientes con AOS de cualquier gravedad subsidiarios de tratamiento con CPAP pero con imposibilidad de adaptación a la misma. Esta indicación como alternativa a la CPAP es la principal del tratamiento con DAM y debería estar disponible en las unidades de sueño de la sanidad pública, o
- 2.
Pacientes con AOS leve o moderada sin indicación de CPAP ni otra alternativa de tratamiento que presenten sintomatología menor o ronquido que resulte molesto.
- •
Antes de la prescripción de un DAM es necesario que el odontólogo realice una exploración oral para excluir aquellos pacientes que no cumplan criterios de inclusión odontológicos.
- •
Las evidencias actuales apoyan el uso de dispositivos hechos a medida y graduables.
- •
Tras la evaluación de la idoneidad del paciente desde el punto de vista de salud oral, la implementación del tratamiento y su seguimiento deben realizarse por un odontólogo certificado o experto en las alteraciones respiratorias del sueño que caracterizan a la AOS y que trabaje de forma coordinada con una unidad del sueño. El odontólogo experto en sueño podrá utilizar la poligrafía respiratoria como herramienta de titulación del avance mandibular.
La AOS es una enfermedad heterogénea tanto en su fisiopatología como en su expresión polisomnográfica o presentación clínica. En los últimos años se han descrito diversos fenotipos de AOS (explicados en profundidad en el material online de este documento) que ayudan a mejorar el conocimiento de los mecanismos implicados en la enfermedad, permitiendo desarrollar diferentes estrategias terapéuticas para llevar a cabo una medicina personalizada. En la tabla 5 se resume la evidencia actual y las indicaciones sobre otras terapias alternativas existentes (véase también material online).
Resumen de la evidencia actual e indicaciones sobre otras terapias alternativas para el manejo de la AOS
| Tratamiento | Evidencias | Indicaciones |
|---|---|---|
| Terapia posicional54 | Reducción significativa del IAH en algunos casos por debajo de 5 episodios/h, pero en muestras muy reducidas y con resultados inconsistentes sobre somnolencia diurna y calidad de vida | Como tratamiento único en pacientes con episodios respiratorios exclusivamente en supino o con un IAH<15/h en otras posiciones, siempre con confirmación del control de la enfermedadComo terapia adyuvante que permita disminuir la presión del tratamiento con CPAP en pacientes con predomino de episodios en supinoEn aquellos pacientes con predominio de episodios en supino que rechacen terapias de primera línea |
| Tratamiento farmacológico55 | En 20 pacientes con AOS, la terapia combinada de atomoxetina (inhibidor de la recaptación de norepinefrina) y oxibutinina (bloqueante muscarínico) en dosis única redujo el IAH (63%; de 28,5 a 7,5 episodios/h) y mejoró la saturación mínima al incrementar la respuesta del músculo geniogloso durante el sueñoSe necesita conocer su efecto a largo plazo y su seguridad | Aunque en el futuro la terapia farmacológica podría ser útil en algún fenotipo de pacientes, este DIC considera que actualmente es prematuro utilizar esta combinación o cualquier otro fármaco para el tratamiento de la AOS |
| Terapia miofuncional56 | Estudios aleatorizados en pacientes con AOS han demostrado que puede disminuir el IAH (50%; de 24,5 a 12,3 episodios/h), mejorar la saturación mínima, la somnolencia diurna y la calidad de vida | Alternativa terapéutica en pacientes no obesos con AOS leve-moderadaTratamiento concomitante para mejorar la eficacia y tolerancia de la CPAP, reduciendo la presión requeridaTratamiento complementario en los pacientes con DAM |
| BiPAP57 | La BiPAP no ha mostrado una eficacia superior a la CPAP en cuanto a reducción del IAH, respuesta de la somnolencia, calidad de vida, efectos secundarios ni mejora de la adherencia al tratamiento, excepto en aquellos pacientes con dificultades para cumplir con el tratamiento con CPAP | Pacientes que no han sido capaces de tolerar la CPAP por requerir presiones muy elevadasPlantear cambiar a BiPAP en pacientes que requieran presiones de CPAP superiores a 15 para el control de los episodios respiratorios, y siempre que se requieran presiones de CPAP superiores a 20Pacientes que presentan una enfermedad concomitante que indica tratamiento con BiPAP |
| EPAP nasal58 | En una revisión sistemática se demostró una reducción relativa media del IAH de un 53%, aunque no hay predictores de quién se podría beneficiar de esta terapia | Ante la falta de predictores de respuesta y a falta de estudios más amplios, tan solo podría ser una alternativa en pacientes seleccionados con AOS leve-moderada |
| Terapia de presión oral59 | En un estudio multicéntrico realizado con 63 pacientes, el 32% de los casos mostró un IAH<10 en la primera noche, con una reducción del 50% respecto al valor inicial | Actualmente no existe evidencia suficiente para recomendar su uso como tratamiento alternativo en pacientes con AOS |
AOS: apnea obstructiva del sueño; BiPAP: presión positiva de vía aérea de 2 niveles; CPAP: presión positiva continua en las vías respiratorias; DAM: dispositivos de avance mandibular; DIC: Documento Internacional de Consenso; EPAP: presión positiva en vía aérea al final de la inspiración; IAH: índice de apnea-hipopnea.
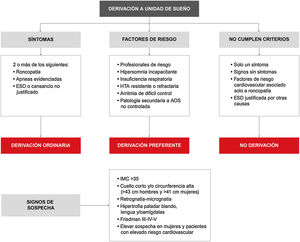
A la luz de la evidencia actual, las recomendaciones de este DIC en relación con el papel de la atención primaria en el manejo de los pacientes con AOS son:
- 1.
Es imprescindible su implicación para mejorar la situación de infradiagnóstico de la AOS.
- 2.
La puesta en marcha de planes de formación en atención primaria mejora la sospecha y el proceso diagnóstico de la AOS.
- 3.
El criterio de sospecha clínica debe ser la presencia de 2 de los 3 síntomas cardinales: roncopatía, apneas presenciadas y/o hipersomnolencia diurna excesiva o cansancio intenso no justificado.
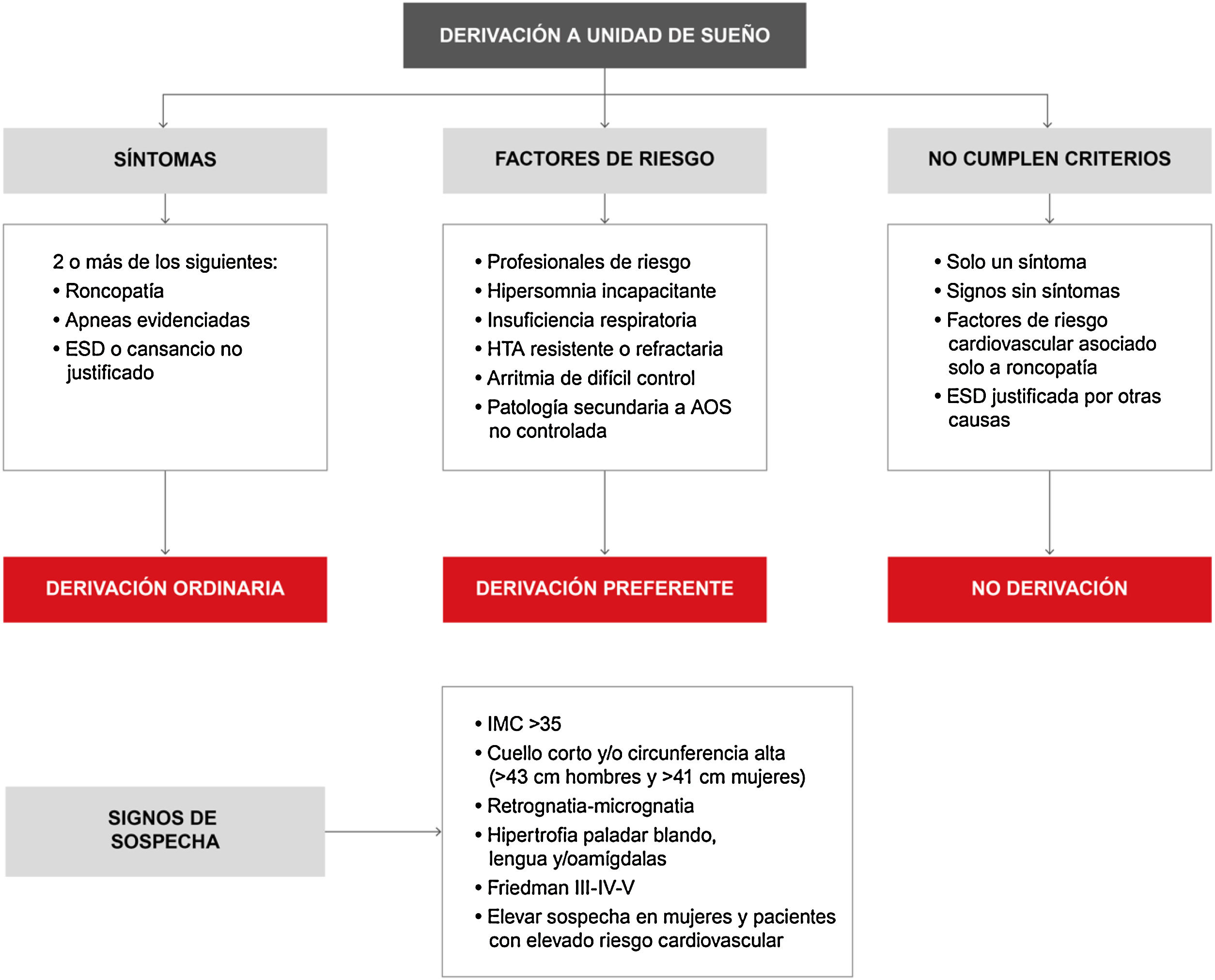
- 4.
Las situaciones que requieren derivación preferente se resumen en la figura 11:
- a)
El proceso diagnóstico desde atención primaria debe ser consensuado con la unidad de sueño de referencia, trabajando en red.
- b)
Por el momento no hay suficiente evidencia de cómo iniciar de forma generalizada el tratamiento con CPAP exclusivamente en un entorno de atención primaria.
- c)
La mayoría de los aspectos en relación con el seguimiento del tratamiento puede hacerse en atención primaria.
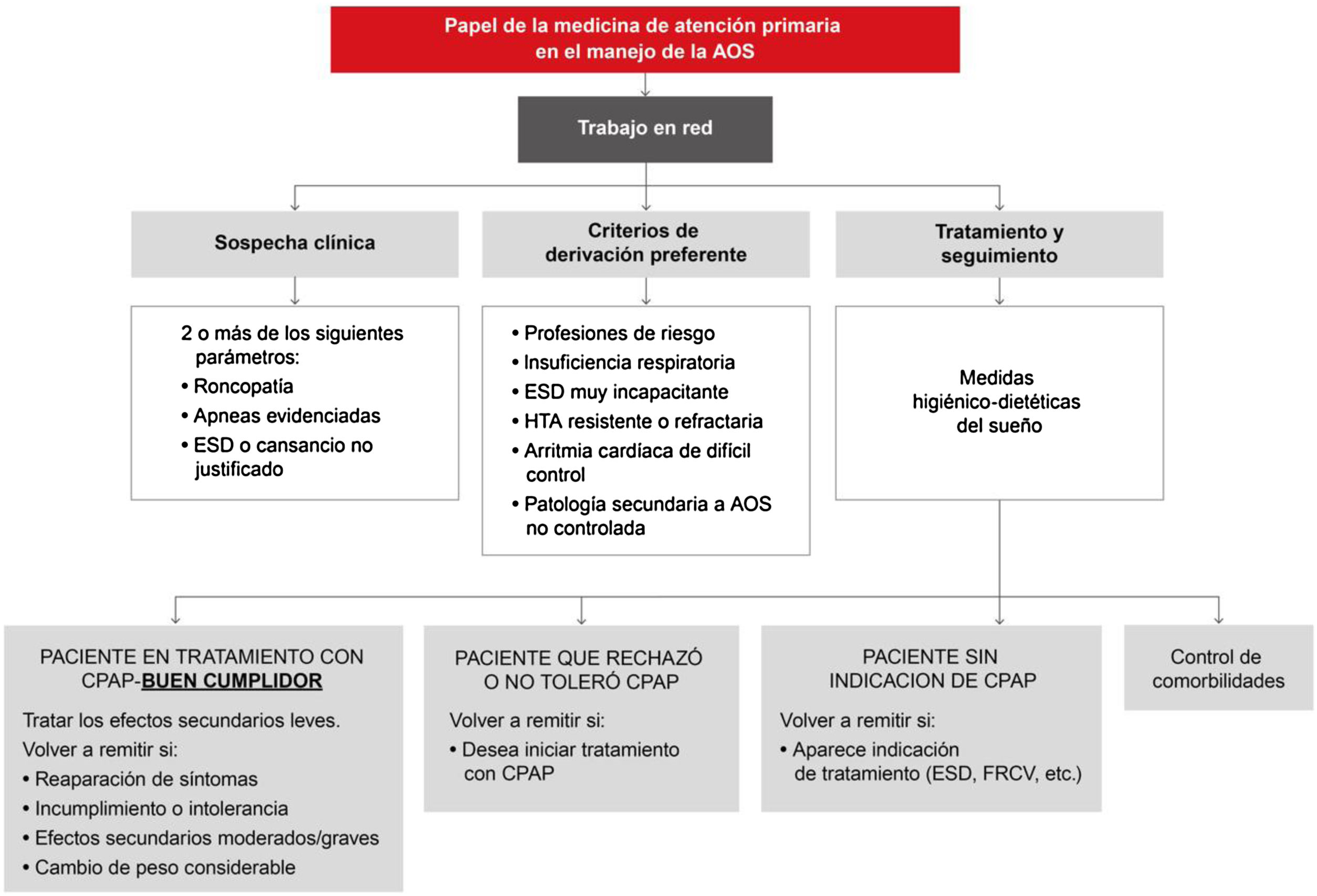
Estos puntos se llevarían a cabo tal como se indica en la figura 12, explicándose de forma más detallada en el material online.
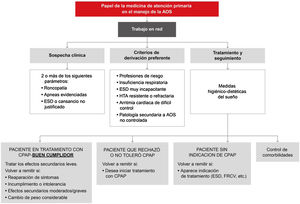
Propuesta de las principales áreas de actuación de atención primaria en la asistencia de pacientes con apnea obstructiva del sueño (AOS). CPAP: presión positiva continua en las vías respiratorias; ESD: excesiva somnolencia diurna; HTA: hipertensión arterial; FRCV: factores de riesgo cardiovascular.
La AOS es una enfermedad altamente prevalente y con consecuencias relevantes. Su manejo diagnóstico y terapéutico requiere un tratamiento multidisciplinario e involucra a todos los niveles asistenciales. La identificación de posibles causas reversibles y la valoración de todas las opciones de tratamiento, sin que sean excluyentes entre sí, llevarán al manejo integral del paciente.
AutoríaTodos los autores han participado, leído y aprobado el manuscrito.
Conflicto de interesesPedro García Ramos declara haber realizado colaboraciones con GSK, Laboratorios Ferrer, Angelini, Novartis, Almirall, Gebro Pharma, Rovi, Esteve, Recordati, MSD y Teva. Carlos Teixeira declara ser empleado de Philips (División de Sleep and Respiratory Care). Francisco Javier Puertas Cuesta declara honorarios de consultoría o como ponente en cursos y seminarios de Jazz Pharmaceuticals, UCB Pharma, GSK, Esteve Teijin y Resmed, y ayudas de investigación recibidas de Philips. El resto de los autores han declarado no tener ningún conflicto de intereses en relación con este manuscrito.
Esteve Teijin facilitó la realización de la primera reunión presencial nacional. Philips (División de Sleep and Respiratory Care) facilitó la realización de la reunión presencial de revisión final del documento. Ninguna de estas empresas estuvo involucrada ni en la discusión científica ni en la redacción del documento. Ivan Solà participó en los trabajos de búsqueda como documentalista experto. Este DIC está especialmente dedicado a nuestra compañera Mari Luz Alonso-Álvarez, que siempre nos dio un ejemplo de trabajo bien hecho y búsqueda de la evidencia científica.
Sociedad Española de Neumología y Cirugía Torácica (SEPAR), Sociedad Española de Neurología (SEN), Sociedad Española de Médicos Generales y de Familia (SEMG), Sociedad Española de Medicina Dental del Sueño (SEMDeS), Sociedad Española de Neurofisiología Clínica (SENFC), Sociedad Española de Endocrinología y Nutrición (SEEN), Sociedad Española de Cirugía Oral y Maxilofacial y de Cabeza y Cuello (SECOM CYC), Sociedad Española de Medicina de Familia y Comunitaria (semFYC), Sociedad Española de Medicina de Tráfico (SEMT), Sociedad Española de Otorrinolaringología y Cirugía Cérvicofacial (SEORL-CCC), Sociedad Española de Cardiología (SEC), Sociedad Española de Sueño (SES), Sociedad Española para el Estudio de la Obesidad (SEEDO).
Asociación Latinoamericana del Tórax (ALAT), Sociedade Brasilera de Pneumologia e Tisiologia (SBPT), Sociedade Portuguesa de Pneumologia (SPP), Grupo SomnoNIV de la Société de Pneumologie de Langue Française (SPLF).