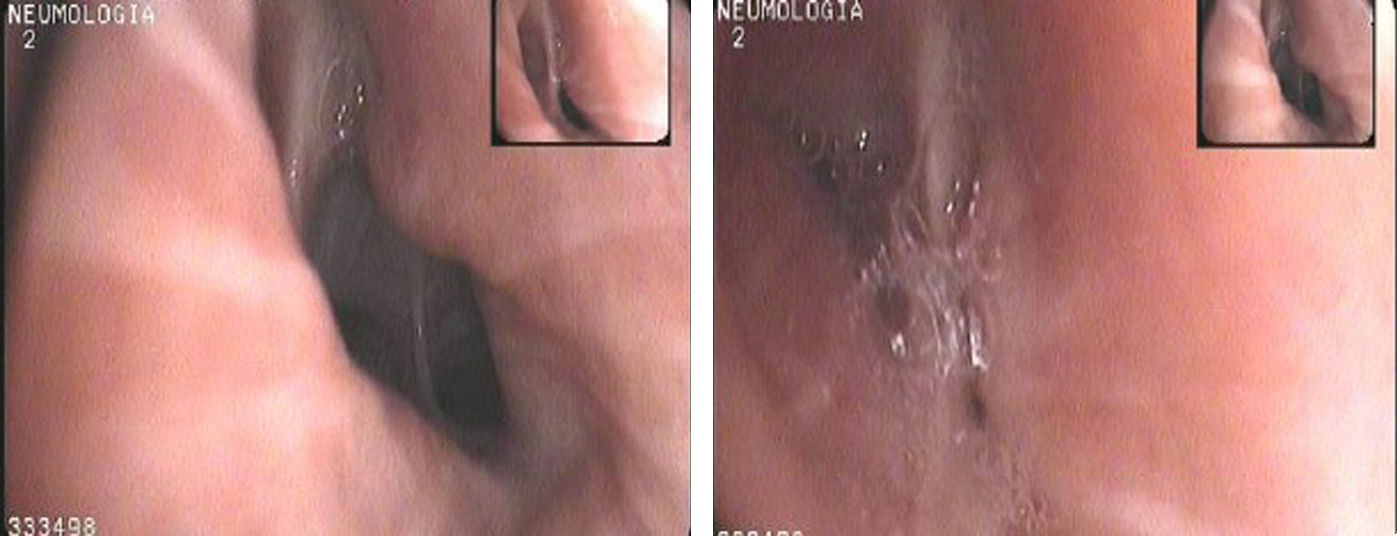
Presentamos el caso de una paciente asmática con síntomas incapacitantes que no mejoraban con la terapia optimizada de asma y mostraron buena respuesta al tratamiento con CPAP. Mujer de 71 años, nunca fumadora, hipertensa y con trastorno ansioso-depresivo desde hace 40 años. A los 65 años comenzó a presentar episodios de tos seca, disnea y sibilancias. La espirometría fue normal, las pruebas cutáneas a neumoalérgenos negativas y la provocación bronquial con metacolina mostró una PC2O de 21mg/ml. Los episodios de tos y disnea sibilante fueron cada vez más frecuentes y graves. Se repitió la espirometría, presentando una obstrucción ligera con prueba broncodilatadora positiva. Inició tratamiento con dosis altas de corticoides inhalados, broncodilatadores y antileucotrienos. Pese a ello la paciente consultaba con frecuencia a los servicios de urgencia y precisaba ciclos prolongados de corticoides orales. Acudió a nuestra consulta especializada de asma donde se realizó una TAC de cuello-tórax que fue normal, una exploración ORL que descartó disfunción de cuerdas vocales y una broncoscopia en la que se observó que la tráquea y la carina eran normales pero había un colapso dinámico excesivo de la vía aérea: colapsabilidad (>50%) con la espiración en bronquios segmentarios y subsegmentarios del LID, LSD, LII y en menor medida de LSI (fig. 1). Se prescribió tratamiento con CPAP nasal a presión de 6cm H2O, para utilizar al dormir y de forma intermitente por el día. La paciente tuvo una buena evolución, con adaptación a la CPAP y mejoría sintomática. No ha vuelto a acudir a urgencias, ha abandonado los corticoides sistémicos y se mantiene controlada con dosis moderadas de corticoides inhalados.
La broncomalacia constituye un defecto en la composición del cartílago bronquial que comporta una menor resistencia mecánica. Esto permite que las presiones positivas desarrolladas durante la espiración estrechen en grado variable la luz del bronquio, lo que dificulta el paso del aire. Esta anomalía es rara en el adulto y suele ser secundaria a alguna lesión del árbol bronquial: bronquitis crónica, tuberculosis, intubación prolongada, cirugía, traumatismo, trasplante o neoplasia pulmonar1. Genera síntomas crónicos, como tos, disnea e infecciones recurrentes. Su diagnóstico involucra la evaluación dinámica de la vía aérea con tomografía y fibrobroncoscopia, y se clasifica en leve, moderada o grave, según el grado de colapso espiratorio2. Se puede presentar de forma localizada o difusa: tráquea (traqueomalacia), bronquios (broncomalacia) o ambos (traqueobroncomalacia)3,4.
El tratamiento contempla, en primer lugar, controlar las enfermedades concomitantes, y cuando no mejora, se puede intentar la utilización de CPAP, que actúa como un stent neumático, aunque existen pocos casos descritos de adultos tratados de este modo. Se necesitan estudios controlados para confirmar los beneficios de la intervención con CPAP y se recomienda su uso con mascarilla nasal intermitente por el día y el uso continuo durante la noche. No existen criterios claros para seleccionar la presión adecuada de CPAP en este tipo de pacientes. En algunos casos, la presión positiva estabiliza al paciente y sirve como tratamiento puente hacia otras alternativas, como colocación de stent en la vía aérea o cirugía2. Pensamos que nuestra paciente puede ser tratada a largo plazo con CPAP, que, al menos por el momento, está produciendo resultados satisfactorios.