Estudios previos han resaltado que la actividad física (AF) en la EPOC se asocia a mejor calidad de vida y menor morbimortalidad. Nuestro objetivo ha sido conocer los hábitos de AF en la vida diaria de pacientes EPOC estables fuera de un programa de rehabilitación respiratoria.
Material y métodosEstudio observacional descriptivo transversal multicéntrico en pacientes EPOC estables controlados ambulatoriamente por neumólogos. Para conocer el índice de AF (IAF) se utilizó el Minnesota Leisure Time Physical Activity Questionnaire (MLTPAQ), diferenciando según el gasto energético, los siguientes grupos: inactivos (menos de 1.000kcal/semana), moderadamente activos (entre 1.000 y 3.000kcal/semana) y muy activos (más de 3.000kcal/semana). Se analizó la relación entre el IAF y variables socioeconómicas, de severidad de la enfermedad y de nivel de salud de los pacientes.
ResultadosSe incluyó a 132 pacientes (121 varones). Edad media: 66,3 años, FEV1 medio 45%. Un 32,6% de ellos realizaba una AF menor de 1.000kcal/semana, un 38,6% entre 1.000 y 3.000 y el 28,8% más de 3.000. Los pacientes EPOC más inactivos, tenían mayor obstrucción bronquial, una enfermedad más severa, referían más disnea y caminaban menos metros en el 6MWT.
ConclusionesLos pacientes EPOC estables realizan un bajo nivel de AF. Una menor AF se asocia con un peor estado de salud y con una mayor gravedad de la enfermedad.
Previous studies have shown that physical activity (PA) in COPD is associated with a better quality of life and less morbidity and mortality. Our aim was to study the daily PA in the lives of stable COPD patients, outside the setting of a pulmonary rehabilitation program.
Material and methodsObservational, descriptive and transversal multi-center study in patients with stable COPD controlled in an outpatient clinic by pneumologists. In order to determine the Physical Activity Index (PAI), the Minnesota Leisure Time Physical Activity Questionnaire (MLTPAQ) was used to differentiate the following groups according to the energy expenditure: inactive (less than 1,000 kilocalories per week), moderately active (between 1,000 and 3,000 kilocalories per week) and very active (more than 3,000 kilocalories per week). We analyzed the relationship between PAI and disease severity, health level and socioeconomic variables of the patients.
ResultsA total of 132 patients (121 men) were included in the study. Mean age was 66; mean FEV1 was 45%. Regarding PA, 32.6% had energy expenditures of less than 1,000 kilocalories/week, 38.6% between 1,000 and 3,000 and 28.8% more than 3,000. The most inactive COPD patients had more bronchial obstruction, more severe disease, more dyspnea and walked fewer meters in the 6MWT.
ConclusionsStable COPD patients perform low levels of PA. Lower PA is associated with poorer health and with more severe disease.
La importancia de la actividad física (AF) para la salud está bien reconocida y se ha demostrado su efecto beneficioso tanto en la prevención primaria como secundaria de diversas enfermedades crónicas1,2.
En la EPOC, una mayor AF regular se asocia a mejor calidad de vida3,4 y menor morbimortalidad5,6, y es un indicador predictivo para cualquier causa de mortalidad en este tipo de pacientes7. Además, diversos estudios realizados en el contexto de programas de rehabilitación respiratoria (RR) han constatado que los pacientes que son más activos físicamente, muestran un enlentecimiento en la pérdida de función pulmonar y una disminución del número de exacerbaciones de la enfermedad8,9.
Pese a estas evidencias, los pacientes con EPOC muestran una clara tendencia al sedentarismo, que puede atribuirse tanto a la obstrucción bronquial como a la repercusión sistémica10 y a las comorbilidades, que con frecuencia acompañan a esta patología11. La elevada prevalencia de la EPOC12 junto a la limitada accesibilidad a los programas de RR en nuestro medio, hace que muy pocos pacientes se puedan beneficiar de ellos. Por el contrario, la actividad física regular, teóricamente, está al alcance de la inmensa mayoría de pacientes.
En los últimos años se ha resaltado la importancia de la AF en la evolución de la EPOC13,14 y la información sobre la transcendencia de la AF en esta enfermedad es creciente15, pero nuestro conocimiento acerca de los hábitos de AF que tienen los pacientes con EPOC en su vida cotidiana es aún muy escaso.
El objetivo de este estudio es conocer los hábitos de actividad física en la vida diaria de los pacientes con EPOC estable, fuera de un programa de rehabilitación respiratoria, analizando también las variables que se asocian con la realización de un mayor o menor nivel de AF.
Material y métodosCaracterísticas del estudioSe ha realizado un estudio observacional descriptivo transversal y multicéntrico en pacientes con diagnóstico de EPOC, según criterios SEPAR16, en situación clínica estable y controlados de forma ambulatoria por neumólogos, para conocer el índice de AF (IAF), y su relación con diversas variables: socioeconómicas, de gravedad de la enfermedad y de nivel de salud de los pacientes.
Características de los pacientesLos pacientes se reclutaron de forma consecutiva desde la consulta externa de neumología de 6 hospitales de la Comunidad Valenciana y fueron clasificados por nivel de gravedad según el sistema de estadificación SEPAR16 y según el criterio de Índice BODE17. Todos los pacientes incluidos en el estudio firmaron el consentimiento informado.
Los criterios de inclusión fueron los siguientes: edad comprendida entre 40 y 80 años, FEV1 posbroncodilatación < 80%, una relación FEV1/FVC < 70 y estabilidad clínica (definida ésta por haber transcurrido al menos 6 semanas sin eventos asociados desde la última agudización).
Se excluyó a aquellos pacientes con alguna de las siguientes circunstancias: a) participación en un programa de RR (ni en el momento de la inclusión ni durante el año anterior a ella); b) analfabetismo; c) presencia de neoplasia activa o una enfermedad crónica invalidante que impidiera la realización de AF; d) cardiopatía isquémica en fase inestable, y e) perspectiva de cambio de domicilio en los siguientes 12 meses.
MetodologíaTodas las variables se recogieron mediante la utilización de un formulario que incluyó: a) datos demográficos (edad, sexo) y antropométricos, con determinación del índice de masa corporal (IMC); b) grado de tabaquismo, calculando el número de paquetes/año; c) grado de disnea según la escala del Medical Research Council (MRC); d) datos socioeconómicos (estatus familiar, laboral, nivel económico y educativo); e) comorbilidades asociadas, calculando el índice de Charlson; f) tratamiento; g) cuestionarios sobre el estado de salud general, respiratoria y mental, y h) cuestionario sobre el nivel de AF. Asimismo, a todos los pacientes se les realizó una espirometría con prueba broncodilatadora y un test de capacidad de ejercicio: la prueba de marcha de 6min o walking test 6’ (6MWT).
Los datos sobre el estado de salud general se obtuvieron mediante el cuestionario SF12, los del estado de salud respiratoria mediante el cuestionario de Saint George y los del estado mental mediante el cuestionario de ansiedad depresión (HD).Para cuantificar la AF se utilizó el Minnesota Leisure Time Physical Activity Questionnaire (MLTPAQ), que permite evaluar la actividad física desarrollada en el tiempo libre en hombres y mujeres. Este cuestionario recoge la AF realizada la semana anterior y el año anterior al registro de los datos. Es un instrumento que ha sido validado para población española18,19, a partir del cual se puede estimar el gasto de energía (GE) para cada tipo de ejercicio físico determinando el IAF expresado en MET (metabolic equivalent taxe). Un MET es el gasto de energía para la tasa metabólica en reposo, que en adultos equivale a 3,5ml de oxígeno por kilogramo de peso por minuto o 1 kilocaloría por kilo de peso y por hora o 1 kilocaloría por minuto. Para realizar la estimación del gasto de energía de cada AF, se ha utilizado un sistema de codificación llamado compendio de actividades físicas20, que codifica cada tipo de actividad por su función, características específicas e intensidad. Este compendio incluye actividades relacionadas con el cuidado personal, tiempo libre, recreo, ocupación y reposo. Este código asigna a cada AF una unidad de intensidad basada en su tasa de gasto energético y se expresa en MET. La intensidad de energía asignada a cada AF se ha obtenido de situaciones experimentales estandarizadas. Se basa en la proporción entre tasa metabólica en reposo (TMR) y tasa metabólica basal (TMB), expresada por el cociente TMR/TMB. Se asume que 1 unidad de intensidad es igual a 1 kilocaloría/minuto (1 MET). La intensidad de cada AF se clasifica como múltiplos de un MET: una actividad de 2 MET requiere 2 veces el gasto energético metabólico en reposo. Se calculó el índice de actividad física en kilocalorías/día para cada paciente, según la siguiente fórmula: IAF = I x N x T; donde I, representa el código de intensidad para cada AF en kilocalorías/minuto, N, el número de veces que esa AF se desarrolló en un periodo determinado de tiempo, y T, el tiempo en minutos gastado en cada sesión.
Dado que el gasto diario de energía recomendado para la salud debe ser al menos de 150-400 kilocalorías por día, y que se considera que un incremento de AF de 1.000 kilocalorías por semana confiere un beneficio para los pacientes EPOC en cuanto al riesgo de reducción de mortalidad del 20%21, en nuestro estudio diferenciamos tres niveles de actividad: a) pacientes inactivos, aquellos que realizaban un gasto energético semanal de menos de 1.000 kilocalorías por semana; b) moderadamente activos, aquellos que gastaban entre 1.000 y 3.000 kilocalorías por semana, y c) muy activos, pacientes con un gasto calórico superior a 3.000 kilocalorías por semana.
Análisis estadísticoSe realizó un análisis descriptivo de todas las variables. En el estudio entre los distintos niveles de actividad, utilizamos la prueba de la chi al cuadrado en el caso de evaluar la asociación entre variables cualitativas y la prueba de la t de Student para evaluar la asociación entre variables cuantitativas.
En el estudio de correlación la variable dependiente principal fue el IAF considerando como variables independientes, las socioeconómicas, las de gravedad de la enfermedad y las de estado de salud de los pacientes. Se utilizó un modelo lineal basado en el análisis de la varianza de una vía (ANOVA ONEWAY) en el caso de tratarse de variables categóricas, representando las medias de la variable AF dentro de cada nivel de la variable, así como el grado de significación estadística asociado a este contraste. En el caso de que la variable independiente fuera continua, se realizó un modelo lineal basado en la regresión lineal univariante y se representó tanto el coeficiente de correlación como el p valor asociado al contraste. Se consideró significación estadística los valores de p < 0,05. Para el manejo de los datos se utilizó el paquete estadístico SPSS Statistics 17.0.
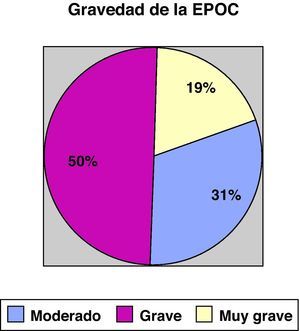
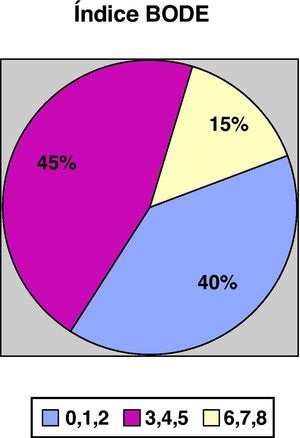
ResultadosSe reclutó un total de 132 pacientes, 91,7% varones (121/132) y 8,3% mujeres (11/132) con una edad media de 66,3±10 años y un IMC de 28,13±-5,5. El 82,4% eran exfumadores y el 12,2% fumadores activos con un consumo de 52,17±-26 paquetes/año. El valor medio de FEV1 (% del valor de referencia), fue de 45±13,6 y en cuanto al test de la marcha, los pacientes caminaban una media de 364,5±99 m. Las figuras 1 y 2 muestran la distribución de los pacientes en función de la gravedad de la EPOC, según el FEV1 y según el índice BODE, respectivamente.
Gravedad de la EPOC según el sistema de estadificación SEPAR16.
Gravedad de la EPOC según el Índice BODE17.
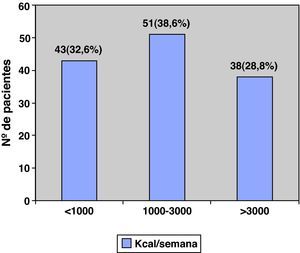
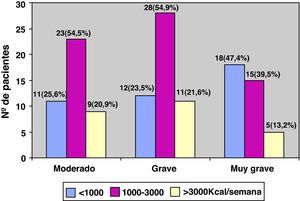
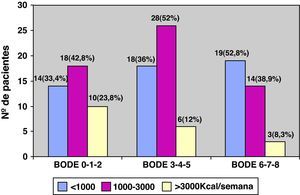
En cuanto a la actividad física, un 32,6% de los pacientes (43/132) realizaban una AF menor de 1.000 kilocalorías por semana, un 38,6% (51/132) gastaban entre 1.000 y 3.000, y el restante 28,8% (38/132) gastaba más de 3000 kilocalorías por semana (fig. 3). La figura 4 muestra el nivel de AF según los niveles de gravedad de la EPOC clasificados según el sistema de estadificación SEPAR, y la figura 5, el nivel de AF según el índice BODE.
Las características socioeconómicas y el hábito tabáquico quedan reflejados en la tabla 1. Destacan el bajo nivel académico, la percepción de un nivel económico medio o bajo, la alta proporción de jubilados y la persistencia de un 12% de fumadores, si bien no encontramos diferencias significativas para ninguna de estas variables en función del nivel de AF.
Características clínicas, grado de tabaquismo, en relación con el nivel de AF
| Todos | < 1.000 | De 1.000 a 3.000 | > 3000 | p | |
| Kcal/semana | Kcal/semana | Kcal/semana | |||
| N.° de pacientes | 132 | 43 | 51 | 38 | |
| Edad (años) | 66±10 | 68,07±9,8 | 66,22±10,92 | 64,39±8,9 | 0,26 |
| Sexo | 91,7% varones | 93% varones | 90,2% varones | 92,1% varones | 0,86 |
| IMC | 28,1±5,5 | 29,49±6 | 26,81±5,1 | 28,36±5,28 | 0,06 |
| Disnea (MRC) | 1,79±0,85 | 2,02±0,89 | 1,84±0,73 | 1,47±0,89 | 0,01* |
| Tabaquismo | |||||
| No fumador | 7 (5,3%) | 1(2,3%) | 4 (7,8%) | 2 (5,3%) | 0,12 |
| Fumador | 16 (12,1%) | 8 (18,6%) | 5 (9,8%) | 3 (7,9%) | |
| Exfumador | 108 (81,8%) | 33(76,7%) | 42 (82,4%) | 33 86,8%) | |
| Paquetes/año | 52,1±26,6 | 54,48±25,3 | 49,83±31 | 52,83±21,1 | 0,71 |
| OCD | 45 (34,3%) | 16 (37,2%) | 20 (39,2%) | 9 (24,3%) | 0,31 |
| VNI | 15 (11,4%) | 4 (9,5%) | 5 (9,8%) | 6 (15,8%) | 0,56 |
| Estatus familiar | |||||
| Vive solo | 17 (12,9%) | 4 (9,3%) | 9 (17,6%) | 4 (10,5%) | 0,11 |
| Vive casado o en pareja | 99 (75%) | 29 (67,4%) | 38 (74,5%) | 32 (84,2%) | |
| Vive con familiares | 15 (11,4%) | 9 (20,9%) | 4 (7,8%) | 2 (5,3%) | |
| Nivel económico | |||||
| Bajo | 36 (27,3%) | 14 (32,6%) | 15 (29,4%) | 7 (18,4%) | 0,07 |
| Medio | 91 (68,9%) | 28 (65,1%) | 34 (66,7%) | 29 (76,3) | |
| Alto | 4 (3%) | 2 (3,9%) | 2 (5,3%) | ||
| Nivel intelectual | |||||
| Sin estudios | 33 (25%) | 11 (25,6%) | 12 (23,5%) | 10 (26,3%) | 0,33 |
| Estudios primarios | 64 (48,5%) | 23 (53,5%) | 25 (49%) | 16 (42,1%) | |
| Estudios medios | 23 (17,4%) | 7 (16,3%) | 9 (17,6%) | 7 (18,4%) | |
| Estudios superiores | 9 (6,8%) | 1(2,3%) | 4 (7,8%) | 4 (10,5%) | |
| Estatus laboral | |||||
| Jubilado | 104 (78,8%) | 35 (81,4%) | 40 (78,4%) | 29 (76,3%) | 0,43 |
| Activo: trabajo sedentario | 17 (12,9%) | 4 (9,3%) | 9 (17,6%) | 4 (10,5%) | |
| Activo: trabajo medio | 10 (7,6%) | 4 (9,3%) | 2 (3,9%) | 4 (10,5%) | |
| Activo: trabajo pesado | 1 (0,8%) | 1 (2,6%) | |||
* p<0,05.
El 65,2% de pacientes (85/132) presentaban algún tipo de comorbilidad. Un 29,5% presentaban una sola, un 31,1%, dos y un 4,5% más de dos comorbilidades. Las más frecuentes fueron: HTA en 42 casos (31,8%), diabetes en 32 (24,2%), y cardiopatía en 22 pacientes (16,7%).
Respecto al tratamiento farmacológico, un 87% de pacientes recibía una combinación de corticoides inhalados y betamiméticos de larga duración (LABA), un 81% tiotropio y un 72,5% la triple asociación de estos fármacos. El 34,1% de los pacientes (45/132) recibían oxigenoterapia domiciliaria y el 11,4% (15/132) ventilación no invasiva. No encontramos diferencias significativas entre los 3 niveles de AF y la presencia o no de comorbilidades, ni entre los 3 niveles de AF y el tipo de tratamiento que llevaban los pacientes.
La tabla 2 muestra los datos de los cuestionarios de salud y los de la gravedad de la EPOC, incluido el índice BODE, especificados según el nivel de AF. Como puede verse, existe una relación estadísticamente significativa entre la mejor puntuación en los cuestionarios de salud general (SF-12, p=0,01) y respiratoria (Saint George, p=0,03), fundamentalmente en lo referente a las subescalas de actividad e impacto y el incremento del nivel de AF. La figura 5 ilustra el descenso de actividad física conforme se aumenta el índice BODE. No detectamos relación con el estado de salud mental (cuestionario HD) y el nivel de AF. Del mismo modo, encontramos una relación inversa estadísticamente significativa entre la gravedad de la enfermedad, tanto valorada por el FEV1 como por el índice BODE y el nivel de AF. De forma independiente, cada una de las variables que conforman este índice, a excepción del IMC, mostraban también una relación inversa claramente significativa con el nivel de AF. En definitiva, los pacientes con EPOC más inactivos tenían mayor obstrucción bronquial (p=0,02), una enfermedad más grave (p=0,03), referían más disnea (p=0,01) y caminaban menos metros en el 6MWT (p=0,02) (tabla 2).
Nivel de AF y su relación con el grado de salud y gravedad de la EPOC
| Todos | < 1.000 | De 1.000 a 3.000 | > 3.000 | p | |
| Kcal/semana | Kcal/semana | Kcal/semana | |||
| N.° de pacientes | 132 | 43 | 51 | 38 | |
| Estado de salud | |||||
| SF12 | 37±4,8 | 35,28+/4,5 | 37,73±5 | 37,97±4,48 | 0,01* |
| ST George | |||||
| Puntuación total | 41,44±18,6 | 47,99±19,1 | 41,1±16,9 | 37,97±4,48 | 0,03* |
| Síntomas | 41,99+/.21,1 | 42,26±17 | 41,40±21,47 | 42,40±24,6 | 0,97 |
| Actividad | 56,6±24 | 65,60±23 | 58,32±21,46 | 45,99±24,3 | 0,00* |
| Impacto | 32,5±19,2 | 39,14±20,6 | 31,34±17,83 | 35,67±18,5 | 0,05* |
| SHD | |||||
| Ansiedad | 4,8±4 | 14±5,5 | 4,48±3,7 | 4,7±4 | 0,48 |
| Depresión | 4,32±3,8 | 16+/5,1 | 4,1±3,45 | 3,7±3,6 | 0,27 |
| FEV1% | 45%±13,6 | 43±12,5 | 42,92±13,2 | 49,97±14,5 | 0,02* |
| Puntuación BODE | 3,42±1,88 | 3,86±2,12 | 3,52±1,7 | 2,78±1,7 | 0,03* |
| Grado de EPOC | |||||
| Moderado | 41 (31,1%) | 11(25,6%) | 12 (23,5%) | 18 (47,4%) | 0,06 |
| Grave | 66 (50%) | 23(53,5%) | 28 (54,9%) | 15 (39,5%) | |
| Muy grave | 25 (18,9%) | 9 (20,9%) | 11 (21,6%) | 5 (13,2%) | |
| WT6 | ¿364,5±9,2 | 338,9±102 | 360,59±87 | 399,73±103 | 0,02* |
* p<0,05.
El análisis de correlación mostró una asociación significativa entre el IAF del año previo y las variables que reflejaban una menor severidad de la EPOC, así como con el hecho de vivir solo, estar jubilado y tener un bajo nivel económico (tabla 3).
Relación entre la actividad física en sus dos versiones (semanal y anual) con respecto a variables socioeconómicas y de severidad de la EPOC
| AF semana | AF año | |||
| Media/r | p | Media/r | p | |
| Edad | 0,126 | 0,151 | 0,217 | 0,013 |
| IMC | 0,034 | 0,696 | 0,032 | 0,717 |
| Disnea (MRC) | ||||
| Grado 0: sin disnea o a esfuerzos máximos | 3.800,17 | 0,250 | 186.755,67 | 0,001* |
| Grado 1: disnea al subir cuestas con poca pendiente | 2.685,93 | 129.780,56 | ||
| Grado 2: disnea al andar en llano pero deprisa | 2.228,54 | 105.258,88 | ||
| Disnea al andar en llano, menos de 100 m | 2.035,38 | 660.940,17 | ||
| Tabaquismo | ||||
| No fumador | 2.824,79 | 0,485 | 128.147,86 | 0,814 |
| Exfumador | 2.497,14 | 110.505,51 | ||
| Fumador | 1.746,22 | 103.174,13 | ||
| Paquetes/año | 0,020 | 0,829 | 0,023 | 0,803 |
| FEV1% | 0,152 | 0,082 | 0,244 | 0,005* |
| Grado de la EPOC | ||||
| Moderado. FEV1 > 50 < 80 | 2.900,45 | 0,268 | 136.449,88 | 0,046* |
| Grave FEV1 > 30 < 50 | 2.273,44 | 102.059,80 | ||
| Muy grave FEV1 < 30 | 1.952,22 | 878.830,18 | ||
| Índice BODE | ||||
| 0-1-2 | 2.694,00 | 0,433 | 135.448,61 | 0,005* |
| 3-4-5 | 2.076,60 | 989.660,25 | ||
| 6-7-8 | 2.348,47 | 669.720,68 | ||
| WT6’ | 0,257 | 0,004* | 0,342 | 0,000* |
| Estatus familiar | ||||
| Vive solo | 2.285,88 | 0,107 | 122.690,21 | 0,039* |
| Vive casado o en pareja | 2.633,75 | 116.420,61 | ||
| Con familiares | 1.186,87 | 584.630,87 | ||
| Estatus económico | ||||
| Bajo | 2.557,26 | 0,433 | 870.620,58 | 0,024* |
| Medio | 2.305,50 | 116.032,69 | ||
| Alto | 3.885,50 | 198.679,00 | ||
| Nivel intelectual | ||||
| Sin estudios | 2.594,00 | 0,682 | 112.880,06 | 0,200 |
| Estudios primarios | 2.235,15 | 101.541,53 | ||
| Estudios medios (bachillerato) | 2.365,98 | 107.880,65 | ||
| Estudios superiores | 3.254,22 | 165.824,00 | ||
| Estatus laboral | ||||
| Jubilado | 2.404,84 | 0,682 | 106.338,83 | 0,032 |
| Activo: trabajo sedentario | 2.068,03 | 876.270,35 | ||
| Activo: trabajo medio | 2.761,90 | 171.364,00 | ||
| Trabajo pesado | 4.892,00 | 234.816,00 | ||
*p<0,05.
Nuestro estudio pone de manifiesto que los pacientes EPOC estables que se atienden en las consultas de neumología de nuestros hospitales, y que no han sido incorporados a ningún programa de rehabilitación respiratoria, presentan un bajo nivel de actividad física, resaltando que un tercio de ellos son inactivos, casi un 40% realizan ejercicio moderado y sólo un 30% de ellos desarrollan un gasto energético acorde con las recomendaciones realizadas para obtener un efecto beneficioso para la salud y una disminución del riesgo de morbimortalidad. Los pacientes EPOC más inactivos tienen mayor obstrucción bronquial refieren más disnea, caminan menos metros en el 6MWT y tienen peor calidad de vida.
Nuestro interés en este estudio fue analizar la AF en una muestra lo más real posible de pacientes EPOC estables y con diversos niveles de gravedad. Por ello los reclutamos desde las consultas externas de varios hospitales de la Comunidad Valenciana, que abarcan diversos grados de complejidad asistencial, según se ha descrito en estudios previos de nuestro grupo de trabajo22.
El perfil de estos pacientes describe un predominio de varones, con IMC elevado, edad media avanzada y nivel grave (50%) o muy grave (19%) de severidad de la EPOC, acompañada de frecuente comorbilidad (65%), preferentemente cardiovascular. Desde el punto de vista socioeconómico, destaca una alta proporción de jubilados, con escasos ingresos económicos, baja titulación académica, y que en su mayor parte, viven con su pareja o con familiares. No puede obviarse la constatación de que un 12% de este tipo de pacientes siguen siendo aún fumadores. Esta descripción concuerda con los datos previamente publicados en nuestro país, tanto por Esteban et al23, como por el amplio estudio EIME24, que se consideró reflejaba, con verosimilitud, el tipo de pacientes EPOC que se atienden en las consultas de neumología. La inclusión de pocas mujeres en el estudio (no intencionada) no nos permite extraer conclusiones sobre la AF es este sexo.
Aunque existe evidencia del efecto beneficioso de la AF en todos los estadios de la EPOC y así ha quedado reflejado como recomendación en las principales guías clínicas de práctica clínica16,25, existe poca información sobre la AF que desarrollan este tipo de pacientes. Por ello, y dado que la gravedad de nuestros pacientes oscilaba desde EPOC moderada a muy grave (rango de FEV1 del 58,6 al 31,4%), diferenciamos 3 niveles de AF: un grupo de pacientes muy activos (gasto energético mayor de 3.000 kilocalorías por semana), otro con un gasto energético acorde a las recomendaciones1,2 sobre el volumen mínimo de AF beneficioso para la salud, y que se sitúa en torno a 150-400 kilocalorías por día, y finalmente, un grupo de pacientes claramente inactivos.
Nuestro trabajo ha constatado que la escasa AF de estos pacientes se relaciona con la percepción de un bajo nivel de salud general y respiratoria, así como con los diversos indicadores de gravedad de la EPOC, tanto en el análisis de variables individualizadas (disnea, FEV1, 6MWT), como al considerar el índice BODE de valoración multidimensional de la enfermedad.
En los últimos años, en la literatura, se ha observado un interés creciente por conocer las características de la AF en los pacientes EPOC y diversos autores26–28 han puesto de manifiesto la marcada inactividad diaria de este tipo de pacientes, comparada con la que desarrollan sujetos control de similares condiciones biológicas, e igualmente, han constatado que su AF se reducía a partir del estadio GOLD II de severidad de la enfermedad, si bien, las características clínicas y el nivel de gravedad de la EPOC, no siempre reflejaba por completo el grado de limitación de la AF de los pacientes27,28.
En nuestro país existen dos estudios previos14,29 en los que también se ha analizado la relación entre el nivel de AF y el estado de salud y la gravedad de pacientes EPOC. Nuestros datos son concordantes con los de estos autores en lo referente a las variables de calidad de vida y sostienen que, en los pacientes EPOC que no participan en un programa de rehabilitación respiratoria, el nivel de AF está relacionado con una mejor puntuación en los cuestionarios de salud general y respiratoria. Igualmente, tanto García-Aymerich et al14, como Esteban et al29 encuentran una relación estadísticamente significativa entre el nivel de AF y diversas variables de calidad de vida. Particularmente, en el estudio de Esteban et al29 se realizó un seguimiento de los pacientes durante 5 años y los autores demostraron que la calidad de vida relacionada con la salud (CVRS) mejoraba en aquellos pacientes que incrementaban su nivel de AF, empeorando en cambio, en aquellos otros que, o bien mantenían un nivel bajo de AF, o lo disminuían a lo largo del tiempo.
Muy probablemente, las razones por las cuales la AF mejora la CVRS en los pacientes con EPOC, se basen en los mismos mecanismos multifactoriales a los que se atribuye el beneficio de la AF en la población general (mejoría de la función cardiaca, mejoría la función muscular periférica y aumento el consumo máximo de oxígeno, entre otros), y expliquen que, según nuestros resultados, el grado de disnea y el cuestionario SF12 (p=0,01), sean las variables que, en relación con el nivel de AF, muestren una mayor significación estadística.
En lo referente a la relación entre AF y gravedad de la EPOC, los resultados de los diversos estudios no son tan homogéneos. En concreto, García-Aymerich et al14, a diferencia de nuestros resultados, no encontraron relación entre el nivel de AF y la gravedad de la enfermedad, si bien sus pacientes EPOC eran más severos que los nuestros (FEV1 medio del 35%), procedían de hospitales terciarios y habían tenido diversos reingresos hospitalarios; de hecho, sus pacientes fueron reclutados tras uno de estos episodios de agudización de su enfermedad. En el estudio de Esteban et al29 se incluyó a pacientes con diversos estadios de gravedad (50% estadio II, 44% estadio III y 6% estadio IV de GOLD), algo menos severos que los nuestros, y los autores destacaban, en concordancia con nuestros resultados, que un nivel bajo de AF se acompaña de mayor disnea y de una mayor severidad de la EPOC. Dado que la cuantificación del nivel de AF en los diversos estudios se realizó mediante la administración personal de un cuestionario específico para este respecto, y que tanto García Aymerich como nosotros utilizamos el mismo, puede aventurarse que quizás sea la diferencia en el nivel de gravedad de los pacientes, la razón que podría justificar esta discrepancia de resultados.
Ciertamente, en la actualidad, para determinar el nivel de AF, existen métodos más precisos que la simple obtención de datos mediante cuestionarios. En concreto, la utilización de podómetros y acelerómetros permite reflejar con mayor fidelidad la realidad diaria de la movilidad del paciente. Particularmente, los acelerómetros han sido recomendados para su uso en pacientes EPOC, dado que pueden detectar rangos de actividad física desde ligera a intensa30, pero el precio de estos dispositivos no es desestimable, más aún en el contexto de un estudio multicéntrico en el que no todos los hospitales pueden ajustarse a esta inversión. Por el contrario, el cuestionario MLTPAQ validado para población española por Elosua et al18,19 recoge una amplia lista de posibles actividades a desarrollar por el paciente, tanto para un periodo corto (una semana), como largo (un año); excluyéndose el sesgo estacional y permitiéndonos obtener una valoración global del gasto energético realizado por nuestros pacientes. De hecho, pese a las diferencias en el modo de determinar el nivel de AF, nuestros datos también están de acuerdo con los aportados en estudios previos26–28. Estos autores utilizaron dispositivos basados en la incorporación de acelerómetros y sensores de gasto energético, que realizaban una medición de la AF de los pacientes durante el periodo de exploración, y al igual que nosotros, también detectaron una disminución de la AF en los pacientes EPOC desde los primeros estadios de la enfermedad, y esta limitación se relacionaba con la disnea, con una mayor severidad de la enfermedad y con la disminución de la capacidad de marcha valorada por el 6MWT, siendo los estadios GOLD III y IV los mejores predictores de pacientes muy inactivos27.
Así pues, pese a la posible limitación del estudio que puede suponer la utilización del cuestionario MLTPAQ, frente a otros métodos de determinación de la AF más precisos, pensamos que los resultados que presentamos en este trabajo gozan de validez y son altamente consistentes. Además, hay dos aspectos que consideramos deben destacarse. En primer lugar, al tratarse de un estudio multicéntrico desarrollado por un grupo de trabajo en EPOC de reciente creación22, permite abarcar un amplio número de hospitales con diversos grados de complejidad asistencial, y hace que nuestros resultados pueden reflejar la realidad de los pacientes EPOC que se atienden de forma habitual en las consultas de neumología. En segundo lugar, el hecho de que se obtuvieran datos de AF de los pacientes para un periodo corto (una semana), como largo (un año), permite, en el primer caso obviar las imprecisiones debidas a olvidos, y en el segundo caso, al abarcar las diferentes estaciones del año, eliminar el sesgo estacional de AF correspondiente a razones climatológicas.
El tratamiento con oxigenoterapia domiciliaria (OCD) y/o ventilación no invasiva (VNI) puede repercutir en el nivel de AF de los pacientes. En nuestro estudio, no encontramos relación entre el uso de OCD o VNI y el nivel de AF (tabla 1), aunque destacamos como limitación del estudio, no conocer si los pacientes disponían de fuente de oxígeno fija o portátil.
Se sabe que el atrapamiento aéreo tiene un papel limitador de la AF en pacientes EPOC debido a la hiperinsuflación dinámica pulmonar31 y a que la AF diaria en pacientes con EPOC está asociada a la misma32. En la EPOC avanzada, la hiperinsuflación dinámica durante el ejercicio se asocia a mayor disnea y peor calidad de vida33. Otra limitación de nuestro estudio es no haber podido recoger esta información en nuestros pacientes.
Uno de los principales rasgos que caracteriza a la EPOC es el gradual deterioro de la función pulmonar, acentuado por exacerbaciones, que han demostrado ser un factor predictivo de mortalidad en la EPOC34, pero los síntomas, el estatus funcional, las medidas del estado de salud y la capacidad de ejercicio no discurren de forma paralela. La compleja variedad de manifestaciones celulares, orgánicas, funcionales y clínicas que tienen lugar en la EPOC han incrementado el interés por desentrañar la heterogeneidad fenotípica de esta enfermedad35. Asimismo, también sabemos que la realización de AF es el resultado de una compleja interacción de muchos factores, y que su comportamiento sólo puede analizarse desde una valoración multidimensional, en la que además de la severidad de la enfermedad, se tengan en consideración otras variables tales como aspectos psicosociales, de desacondicionamiento físico e incluso culturales. De hecho, en nuestro estudio, eran más inactivos los pacientes que vivían con familiares, que además tenían un trabajo sedentario y cuyo status económico era bajo. Estos datos deberían estimularnos a desarrollar más estudios que nos ayuden a predecir el inicio de inactividad de nuestros pacientes y a determinar cuales son los indicadores que nos pueden alertar sobre ello.
Entre tanto, y como conclusión, nuestro estudio nos ha permitido profundizar en los hábitos de AF en la vida diaria y fuera de un programa de rehabilitación respiratoria de los pacientes con EPOC estable que se atienden en las consultas externas de neumología, evidenciando una baja AF que se asocia con un peor estado de salud y con una mayor gravedad de la enfermedad.