La aspiración mediante punción transbronquial bajo guía de ecografía transbronquial (EBUS-TBNA) es un método ampliamente aceptado para la obtención de muestras de ganglios linfáticos mediastínicos tanto benignos como malignos. Se presentan los resultados obtenidos con una modificación que simplifica la técnica de obtención de muestras denominada «capilaridad con aguja fina» o EBUS-FNC.
MétodosEstudio prospectivo observacional de 44 pacientes consecutivos a los que se practicó una EBUS en la Clínica de la Universidad de Navarra de Pamplona (España). Todas las muestras se obtuvieron mediante EBUS-FNC en vez de con la EBUS-TBNA convencional. No se aplicó aspiración y en ningún momento se retiró por completo el estilete interno.
ResultadosLa exploración del mediastino mediante EBUS identificó la presencia de adenopatías o masas mediastínicas en 38 pacientes (86,4%). Se obtuvieron muestras de más de un ganglio linfático en 23 pacientes (52,3%). La EBUS-FNC proporcionó un material adecuado y representativo para realizar la interpretación en todos los pacientes, y el rendimiento diagnóstico fue del 87%. La sensibilidad para la detección del cáncer de pulmón con la EBUS-FNC fue del 84%. Se registraron complicaciones menores tan solo en 2 pacientes (4,5%).
ConclusionesNuestro estudio sugiere que la EBUS-FNC es una técnica segura y comparable a la EBUS-TBNA en cuanto a su eficacia y obtención de muestras adecuadas.
Endobronchial ultrasound-guided transbronchial needle aspiration (EBUS-TBNA) is a widely-accepted method for obtaining both benign and malignant mediastinal lymph node samples. We present the results obtained with a modification that simplifies sampling, known as fine-needle capillary sampling or EBUS-FNC.
MethodsA prospective observational study with 44 consecutive patients who underwent EBUS at the University of Navarra Clinic in Pamplona (Spain). All samples were obtained by EBUS-FNC instead of by conventional EBUS-TBNA. No suction was used, and the internal stylus was not completely withdrawn at any time.
ResultsThe examination of the mediastinum by means of EBUS identified the presence of lymphadenopathies or mediastinal masses in 38 patients (86.4%). Samples were taken from more than one lymph node in 23 patients (52.3%). EBUS-FNC provided adequate and representative material for interpretation in all patients, and diagnostic performance was 87%. Sensitivity for the detection of lung cancer with EBUS-FNC was 84%. Mild complications were only recorded in two patients (4.5%).
ConclusionsOur study suggests that EBUS-FNC is a safe technique, comparable to EBUS-TBNA in efficacy, and is able to obtain adequate samples.
La aspiración por punción transbronquial bajo guía de ecografía endobronquial (EBUS-TBNA) ha alcanzado una amplia aceptación como uno de los diversos métodos existentes para la obtención de muestras del mediastino en diversos estados patológicos1-7. Se considera una técnica mínimamente invasiva y no se asocia a complicaciones graves3,5,7. La EBUS-TBNA resulta especialmente útil en la estadificación mediastínica del cáncer de pulmón no microcítico (CPNM), para el que se ha descrito una sensibilidad del 89 al 98%, una especificidad del 100% y un valor predictivo negativo (VPN) que supera el 92%2,8-13. La EBUS-TBNA ha resultado útil también en el diagnóstico de los linfomas, en el que se ha descrito una sensibilidad del 91% y un VPN del 93%14. La enfermedad benigna, en especial la sarcoidosis, puede diagnosticarse también con facilidad mediante la EBUS-TBNA15-17.
El éxito de la EBUS-TBNA depende de la formación adecuada del equipo de endoscopia, de la disponibilidad de un citopatólogo experimentado para realizar una evaluación rápida (ROSE) y del uso de una técnica adecuada en el procedimiento18-20. La técnica de muestreo convencional para la EBUS-TBNA se basa en la aplicación de una presión negativa o aspiración con una jeringa20. Se ha sugerido que la aspiración continua optimiza la cantidad de tejido obtenida para fines diagnósticos y mantiene la aguja fija en la lesión diana21,22. Todos los estudios presentados hasta la fecha se basan en la EBUS-TBNA como técnica de elección para la obtención de muestras.
Briffod et al. fueron los primeros en describir una técnica de muestreo alternativa, con el empleo de una aguja y sin aplicar ninguna fuerza externa, para las lesiones mamarias23. Esta técnica de muestreo simplificada se fundamenta en las propiedades físicas de los líquidos, que permiten una aspiración suave del material sin necesidad de aspiración. La técnica, a la que se denomina «capilaridad con aguja fina» o FNC, se ha ensayado también en otros órganos24-26, así como en ganglios linfáticos. La FNC puede aportar muestras de citología de mayor calidad y puede asociarse a una menor contaminación de la muestra por hemorragia, en comparación con el método convencional de TBNA. En diversos estudios se ha descrito27-31 como técnica de elección para el muestreo en la ecografía endoscópica (EUS), pero no en la EBUS. La EBUS-FNC es una técnica simplificada que hace innecesario retirar el estilete o aspirar con una jeringa. Los objetivos del presente estudio son describir la técnica y establecer su rendimiento en un grupo no seleccionado de pacientes a los que se practica una exploración mediastínica mediante EBUS.
Material y métodosSe incluyó en el estudio a un total de 44 pacientes consecutivos a los que se practicó una exploración mediastínica con EBUS en la Clínica de la Universidad de Navarra de Pamplona (España) entre el 1 de enero y el 31 de agosto de 2011. Todos los pacientes habían sido remitidos a la EBUS como consecuencia de los resultados obtenidos en exploraciones de diagnóstico por la imagen en las que se identificaron adenopatías mediastínicas o por ser candidatos a una estadificación mediastínica por la presencia de un cáncer de pulmón. Se llevó a cabo una evaluación médica inicial de todos los participantes por parte del endoscopista, con objeto de registrar los datos demográficos relevantes, confirmar la indicación de la intervención, obtener el consentimiento informado pertinente y descartar posibles contraindicaciones. De igual modo, los investigadores revisaron las exploraciones de diagnóstico por la imagen existentes (TC y/o PET-TC) antes de la intervención, con objeto de identificar la existencia de una o varias posibles lesiones mediastínicas adecuadas para la punción y planificar la intervención.
Técnica de obtención de muestras por punción transbronquial bajo guía de ecografía endobronquial-muestreo por capilar con aguja finaTodas las EBUS se llevaron a cabo en la sala de endoscopia, con el paciente en decúbito supino, bajo sedación consciente, utilizando una combinación de midazolam y fentanilo, y con anestesia tópica (lidocaína al 2%), aplicando una monitorización continua de las constantes vitales y la saturación arterial de oxígeno. Se utilizó un broncoscopio especial, de un diámetro externo de 6,9mm y un canal de trabajo de 2mm (BF-UC260F-OL8; Olympus Ltd., Tokio, Japón), que se introdujo por vía oral, pasando por la orofaringe y las cuerdas vocales para llegar a la carina principal. La sonda (frecuencia de 7,5MHz) se conectó a un procesador de imagen (UE-C60; Olympus Ltd., Tokio, Japón). La EBUS se realizó con el balón parcialmente hinchado con suero fisiológico en la obtención de imagen de modoB, y se examinaron sistemáticamente las estaciones linfáticas mediastínicas, siguiendo el mapa ganglionar propuesto por Mountain32,33. Una vez identificado claramente un ganglio linfático o una masa mediastínica diana mediante la EBUS, se activó el modo de ecografía Doppler color para identificar el lugar de punción óptimo con objeto de evitar los vasos sanguíneos grandes. Se midió el diámetro del ganglio linfático en el eje corto y se registraron sus características morfológicas. Se realizaron punciones de todos los ganglios visualizados de más de 5mm, utilizando una aguja especial de calibre 22 (NA-201SX-4022; Olympus Ltd, Tokio, Japón), asegurándose de realizar primero la punción de los ganglios N3, si los hay, seguidos de los ganglios N2 o N1, hasta obtener un diagnóstico o hasta observar una cantidad abundante de linfocitos en al menos una muestra de cada estación.
Se realizó una EBUS-FNC tras la confirmación visual de que la punta de la aguja se había introducido en el interior de la lesión o del ganglio linfático. Se limpiaron los residuos, el cartílago, el epitelio bronquial o los coágulos de sangre del canal de la aguja de la forma habitual con el estilete. A continuación, en vez de retirar el estilete por completo y aplicar aspiración con una jeringa Vaclok como se hace habitualmente (TBNA), se retiró el estilete de manera parcial y continuada al tiempo que con la aguja se sondaba el ganglio linfático o la masa mediastínica con un movimiento de penetración suave bajo visualización ecográfica directa. No se aplicó aspiración, y en ningún momento se retiró por completo el estilete interno. A continuación se recogió el material mediante acción capilar en vez de con aspiración (FNC). Luego se retiró la aguja del canal de trabajo del broncoscopio y se hizo avanzar el estilete para liberar el material sostenido en su interior colocándolo sobre un portaobjetos de vidrio para la tinción inmediata. A continuación se retiró por completo el estilete y se conectó a la aguja una jeringa con objeto de liberar el contenido restante colocándolo sobre un portaobjetos de vidrio o para recoger el material celular en un tubo de ensayo con etanol. Por último, se volvió a introducir el estilete en el interior de la aguja y, en caso necesario, se obtuvo una nueva muestra de manera idéntica. Todos los procedimientos se realizaron con ROSE.
ROSEPara cada punción, al menos un portaobjetos de vidrio se examinó mediante tinción rápida, con la utilización del método de Diff-Quik por parte de un técnico de citología adecuadamente capacitado. La preparación se examinó al microscopio de forma inmediata y se clasificó como diagnóstica y/o adecuada. Las demás preparaciones se fijaron con etanol (al 96%) para su examen posterior. Los criterios para clasificar una muestra como adecuada fueron los establecidos por Davenport34. Una muestra se consideraba adecuada cuando la presencia de células malignas o de un diagnóstico benigno alternativo era evidente para el citopatólogo o cuando los linfocitos constituían al menos un 30% de la celularidad total. Las muestras acelulares o las que mostraban una abundancia de hematíes o células de epitelio respiratorio se consideraron inadecuadas. El número de pases con la aguja dependió del examen realizado por el citopatólogo del material diagnóstico disponible, teniendo especial cuidado en asegurar que se disponía de una cantidad de células suficiente para el análisis de mutación genética, incluidos los estudios de ALK, EGFR y KRAS que se llevan a cabo de manera sistemática en nuestro centro en los pacientes con un CPNM confirmado.
Análisis estadísticoTodas las variables se registraron y analizaron con el empleo del programa de manejo de datos SPSS 15.0 para Windows, versión 15.0.1, de noviembre de 2006, creado por LEAD Technologies Inc. Las medias se presentan junto con la desviación estándar y el intervalo de confianza del 95%. Las frecuencias se expresan en porcentajes.
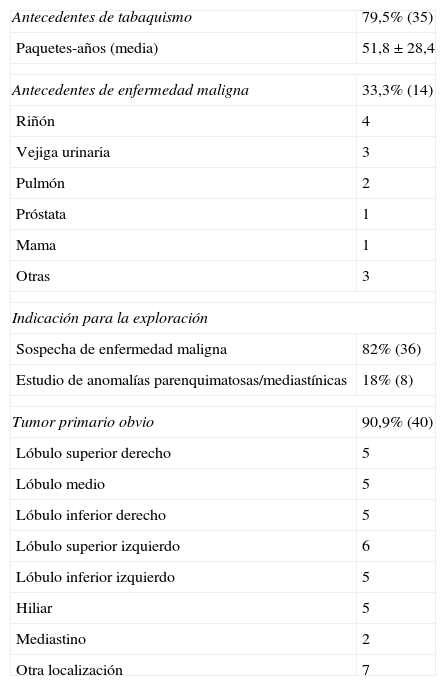
ResultadosSe incluyó en el estudio a un total de 44 pacientes (75% varones) con una media de edad de 62,2±9,8 años. Las características de los pacientes se indican en la tabla 1.
Características clínicas y demográficas de los pacientes (n=44)
| Antecedentes de tabaquismo | 79,5% (35) |
| Paquetes-años (media) | 51,8±28,4 |
| Antecedentes de enfermedad maligna | 33,3% (14) |
| Riñón | 4 |
| Vejiga urinaria | 3 |
| Pulmón | 2 |
| Próstata | 1 |
| Mama | 1 |
| Otras | 3 |
| Indicación para la exploración | |
| Sospecha de enfermedad maligna | 82% (36) |
| Estudio de anomalías parenquimatosas/mediastínicas | 18% (8) |
| Tumor primario obvio | 90,9% (40) |
| Lóbulo superior derecho | 5 |
| Lóbulo medio | 5 |
| Lóbulo inferior derecho | 5 |
| Lóbulo superior izquierdo | 6 |
| Lóbulo inferior izquierdo | 5 |
| Hiliar | 5 |
| Mediastino | 2 |
| Otra localización | 7 |
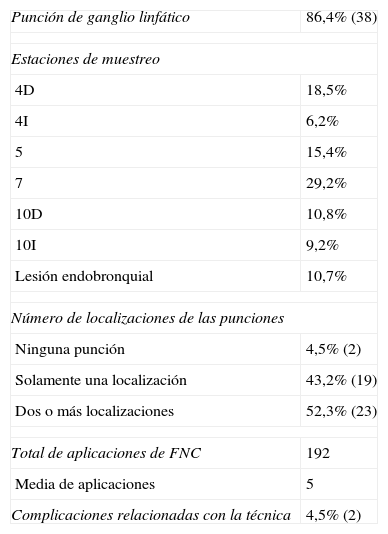
Todos los pacientes presentaban una afectación ganglionar mediastínica apreciable en las imágenes de TC o PET-TC. En total, la sospecha clínica de afectación maligna del mediastino fue del 82% (36/44) antes de la realización de la EBUS, en una población con una prevalencia del 31,8% (14/44) de enfermedad maligna. Las enfermedades malignas de mayor prevalencia, por orden decreciente de frecuencia, fueron las neoplasias renales, de vejiga urinaria y de pulmón. El 18% de los pacientes presentaron una enfermedad mediastínica de etiología incierta. El examen de ecografía endobronquial del mediastino identificó ganglios linfáticos o masas mediastínicas de más de 5mm de diámetro en 38 pacientes (86,4%). Cuatro pacientes presentaron un mediastino aparentemente normal, a pesar de que los signos de la TC indicaban lo contrario, un paciente mostró un ganglio linfático pequeño no apto para la punción debido a su tamaño, y en un paciente hubo una lesión que no pudo identificarse claramente por razones técnicas y de la que, por tanto, no se obtuvieron muestras. Se obtuvieron muestras de más de un ganglio linfático en 23 pacientes (52,3%). Las estaciones ganglionares de las que se obtuvieron muestras se resumen en la tabla 2, y ascienden a un total de 192 pases de FNC y una media de 5 pases por paciente.
Características técnicas de la de EBUS-FNC
| Punción de ganglio linfático | 86,4% (38) |
| Estaciones de muestreo | |
| 4D | 18,5% |
| 4I | 6,2% |
| 5 | 15,4% |
| 7 | 29,2% |
| 10D | 10,8% |
| 10I | 9,2% |
| Lesión endobronquial | 10,7% |
| Número de localizaciones de las punciones | |
| Ninguna punción | 4,5% (2) |
| Solamente una localización | 43,2% (19) |
| Dos o más localizaciones | 52,3% (23) |
| Total de aplicaciones de FNC | 192 |
| Media de aplicaciones | 5 |
| Complicaciones relacionadas con la técnica | 4,5% (2) |
En los casos en los que no se realizó una punción de ningún ganglio linfático, la muestra se obtuvo mediante técnicas broncoscópicas convencionales (biopsias bronquiales, aspiración por punción transbronquial, cepillado bronquial y/o lavado broncoalveolar) en la misma intervención.
Se registraron complicaciones, incluida una hemorragia de leve a moderada en el lugar de punción, tan solo en 2 pacientes (4,5%). El sangrado se controló localmente con solución salina enfriada con hielo y aspiración, y no fue necesaria ninguna medida adicional invasiva ni intubación. Se produjo una hipertensión no controlada en un paciente con sangrado, y ello se atribuyó a una falta de cumplimiento del tratamiento antihipertensivo habitual antes de la intervención. No se registraron complicaciones mayores ni muertes durante el periodo de estudio.
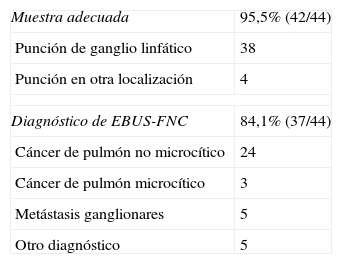
El análisis de las muestras por parte del Departamento de Citopatología confirmó que todas las punciones de ganglios linfáticos realizadas con la técnica de capilaridad proporcionaron un material adecuado y representativo para poder realizar la interpretación (tabla 3), con un rendimiento diagnóstico del 86,8%. La sensibilidad diagnóstica alcanzada con la técnica de EBUS-FNC fue del 88% para las intervenciones que proporcionaron muestras adecuadas, y del 84,1% para el conjunto de todas las intervenciones.
Análisis de las muestras por parte del Departamento de Citopatología
| Muestra adecuada | 95,5% (42/44) |
| Punción de ganglio linfático | 38 |
| Punción en otra localización | 4 |
| Diagnóstico de EBUS-FNC | 84,1% (37/44) |
| Cáncer de pulmón no microcítico | 24 |
| Cáncer de pulmón microcítico | 3 |
| Metástasis ganglionares | 5 |
| Otro diagnóstico | 5 |
El diagnóstico definitivo fue de cáncer de pulmón en el 61,4% (27/44) de los casos, con una prevalencia mayor en los varones (81,5%) y en los pacientes con antecedentes de tabaquismo (88,9%). Otros diagnósticos fueron los de metástasis ganglionares de neoplasias renales, cutáneas y de mama, linfadenitis granulomatosa mediastínica no tuberculosa (2 casos), tumor de células plasmocitoides (un caso) y linfadenopatía reactiva con un foco de infección obvio (2 casos).
En 4 de los 7 casos en los que la EBUS-FNC no permitió obtener un diagnóstico definitivo, se utilizó la correlación entre los antecedentes clínicos, las exploraciones de diagnóstico por la imagen y los informes del Departamento de Citopatología respecto a las muestras del estudio para establecer un diagnóstico.
DiscusiónEl rendimiento diagnóstico de la EBUS-TBNA depende de muchos factores, entre los que se encuentran los siguientes: la disponibilidad de imágenes diagnósticas recientes para la planificación adecuada de la intervención, la experiencia personal, la disponibilidad de ROSE y la obtención de una muestra adecuada y representativa del ganglio linfático18-20,35-38. La técnica convencional de obtención de muestras con EBUS, o de TBNA, exige el uso de presión negativa20. La muestra se obtiene fundamentalmente mediante aspiración. Se ha dicho que este método reduce la incidencia de muestras inadecuadas a un 5% o menos22,38. La preocupación por la influencia que tiene la Fine Needle Aspiration (FNA) sobre la calidad de una muestra fue expresada por primera vez por Zajdela24. Este autor describió una contaminación por sangrado atribuida al traumatismo del tejido local que complicaba la evaluación citopatológica de las muestras mamarias obtenidas mediante FNA. Se recomendó la FNC como método alternativo de obtención de muestras. Este método fue introducido por Bradford en 1982 en un estudio de muestras de carcinoma de mama. Este estudio clave puso de manifiesto una buena correlación entre las muestras citológicas obtenidas mediante FNC y la histología23.
La FNC se basa en la capilaridad, una propiedad física de los medios líquidos o semilíquidos que permite que la parte superficial de un líquido fluya espontáneamente hacia el interior de un tubo capilar. Este efecto se debe a las fuerzas de cohesión existentes entre las moléculas del líquido, a las que se denomina tensión superficial. El ascenso del líquido es directamente proporcional a la tensión superficial e inversamente proporcional al calibre del tubo39. La FNC puede ser útil en la obtención de muestras de un ganglio linfático, ya que las células no están unidas en una ultraestructura compacta, lo cual favorece el ascenso por capilaridad del material por el interior de la aguja a medida que se retira el estilete25. La FNC puede proporcionar material celular y su rendimiento diagnóstico es comparable al proporcionado por la FNA convencional, según los datos obtenidos en pacientes con cáncer de mama del Instituto Curie de Francia24. En estudios comparativos realizados en el tiroides y el hígado se ha descrito una distorsión de la arquitectura celular en las muestras obtenidas mediante FNA25,26, a pesar de que no se observaron diferencias significativas del rendimiento diagnóstico al comparar la FNC con la FNA (sensibilidad del 90% frente al 80-90%)25,40. La FNC puede considerarse superior a la FNA puesto que reduce al mínimo la contaminación de la muestra por sangre y puede preservar mejor la morfología celular41,42. Esto puede explicar la mejora del rendimiento diagnóstico en comparación con la FNA24,26,41-43.
No se ha resuelto todavía si resulta ventajoso realizar una FNC en vez de la FNA convencional en la EUS. Wallace y Storch no observaron diferencias significativas en cuanto a la calidad o el rendimiento diagnóstico con las muestras obtenidas mediante EUS-FNA en comparación con FNC28,29. En el estudio de Wallace, la FNA tuvo una mayor probabilidad de producir una muestra sanguinolenta, pero también produjo muestras más celulares que las de la FNC28. Los autores llegaron a la conclusión de que la FNC mejora la calidad global de la muestra al reducir la cantidad de sangre en ella, aunque no hubo diferencias en cuanto al rendimiento diagnóstico. Por el contrario, Puri et al. describieron una mayor sensibilidad y un mayor VPN de las muestras obtenidas mediante EUS-FNA en comparación con las de EUS-FNC (85,7% frente a 66,7%)30.
Una de las ventajas de la EUS-FNC respecto a la EUS-FNA puede ser la necesidad de menos introducciones de la aguja. Se ha indicado que el número óptimo de introducciones con la FNA convencional es de 5 para los ganglios linfáticos y de 7 para los tumores sólidos, con una sensibilidad global del 77 y del 83%, respectivamente, y una especificidad del 100%44,45. En cambio, Wallace señala que 3 introducciones es el número óptimo necesario para un diagnóstico con la obtención de muestras del mediastino con EUS-FNC28. Dado que cada introducción de la aguja puede requerir de 3 a 5min desde el inicio hasta el final, una reducción del número de introducciones permitiría reducir sustancialmente la duración de la intervención y la necesidad de mantener la sedación, lo cual limitaría posiblemente el total de complicaciones de la EUS.
Nuestro estudio respalda el uso de la FNC como alternativa viable a la TBNA en las muestras obtenidas mediante EBUS. Las comparaciones con datos históricos publicados sugieren que las técnicas son, cuando menos, comparables en cuanto a la obtención de muestras adecuadas y en cuanto a la exactitud diagnóstica, dado que un 77-100% de las muestras obtenidas con EBUS-TBNA convencional son adecuadas y/o diagnósticas13,27,46. Cabe argumentar que la FNC es más fácil de llevar a cabo, puesto que evita la necesidad de una aspiración con aguja, el uso de una válvula de 3 vías y la retirada completa del estilete, lo cual simplifica la obtención de muestras de ganglios linfáticos en el mediastino. Los operadores con experiencia en la EBUS y la TBNA convencional coincidirán en considerar que la EBUS-TBNA es una técnica algo laboriosa que a menudo requiere como mínimo 2 operadores para obtener una muestra, aunque algunos broncoscopistas están acostumbrados a aplicar la aspiración mientras sostienen la aguja y el broncoscopio con una sola mano. Simplificar la técnica puede ser útil en el examen de EBUS del mediastino en un entorno de trabajo sobrecargado en el que el endoscopista a menudo tiene que encargarse al mismo tiempo de la sedación, la broncoscopia, la monitorización del paciente y la obtención de muestras de tejido.
Que nosotros sepamos, este es el primer estudio de un abordaje sistemático de la obtención de muestras del mediastino con EBUS utilizando FNC en vez de la TBNA convencional. Nuestro estudio tiene la limitación de la falta de una comparación de la EBUS-FNC con la EBUS-TBNA convencional. A este respecto, debe considerarse un estudio de generación de hipótesis y prueba de concepto. Otra limitación importante del estudio es la incertidumbre existente respecto a lo que constituye una muestra adecuada. Debe señalarse que no existen criterios de consenso establecidos al respecto. Por consiguiente, la evaluación de si una determinada muestra es o no adecuada puede considerarse subjetiva, dependiente del operador, y puede no ser reproducible. En general, la poca coincidencia entre observadores es la norma31.
ConclusionesNuestro estudio sugiere que la EBUS-FNC es una alternativa viable a la EBUS-TBNA convencional para la obtención de muestras del mediastino. La técnica modificada es segura y comparable, en cuanto a eficacia y a obtención de muestras adecuadas, a lo publicado respecto al rendimiento de la EBUS-TBNA. Cabe argumentar que la EBUS-FNC es más sencilla que la EBUS-TBNA y puede ser superior a ella al reducir el tiempo de obtención de muestras y la complejidad de la técnica. Si la EBUS-FNC proporciona muestras de mejor calidad es algo que está todavía por demostrar mediante un estudio prospectivo y aleatorizado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.