Entre el 10 y el 36% de la población presenta un foramen oval permeable (FOP). Normalmente el FOP se asocia a un cortocircuito izquierda-derecha mínimo, pudiendo aparecer de forma transitoria un gradiente derecho-izquierda en sístole ventricular precoz provocado por una maniobra de Valsalva —toser, levantar objetos pesados, o al defecar—. Sin embargo, la repercusión clínica de un cortocircuito derecha-izquierda a través del FOP ocurre solo ocasionalmente y puede presentarse como embolismo paradójico —p.ej., accidente cerebrovascular (ACV)— o más raramente como síndrome de platipnea-ortodeoxia (SPO) con o sin embolismo. Los casos de SPO deben explicarse, además de por el FOP, por la presencia de una anomalía adquirida. Por lo tanto, debe coexistir un defecto anatómico en forma de comunicación interauricular junto a otro defecto funcional que condicione un cambio de dirección del flujo sanguíneo al adoptar la sedestación o bipedestación1,2. A este respecto, es conveniente mencionar que el SPO también se ha descrito en pacientes con neumonectomía, malformaciones vasculares intrapulmonares, parálisis diafragmática derecha, derrame pericárdico, pericarditis constrictiva, enfisema, cirrosis, o neumopatía por amiodarona2,3.
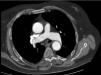
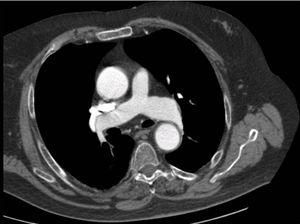
Presentamos a un varón de 76 años con antecedentes de obesidad, carcinoma prostático, ACV vertebrobasilar y cerebeloso 5 años antes sin secuelas, sospecha no confirmada de apnea del sueño (SAHS) y comunicación interauricular tipo ostium secundum, quien presentó disnea e hipoxemia desde pocos meses antes del ingreso, motivo por el que se pautó oxígeno domiciliario aunque no se llegó a determinar la causa de la hipoxemia. En el momento del ingreso aquejaba disnea de reposo y presentaba desorientación y agitación, cianosis central, taquipnea, crepitantes inspiratorios en base derecha y plano posterior, ruidos cardíacos normales sin signos de sobrecarga derecha e hipoxemia grave sin hipercapnia. La radiografía de tórax no mostraba infiltrados y mediante angio-TC se descartó embolia pulmonar, observando solo algunas atelectasias laminares en segmentos dependientes. No obstante, llamó la atención que la densidad de contraste era mayor en aorta que en arteria pulmonar a pesar de la presencia de contraste residual en vena cava. También se observó que la aorta ascendente estaba dilatada (fig. 1). La gasometría arterial con oxígeno en gafas nasales a 4lpm y en decúbito fue pH: 7,42; PaCO2: 38mmHg; PaO2: 56mmHg; HCO3: 25mEq/L; SaO2: 89%, y la ecocardiografía transtorácica (ETT) informó de buena función biventricular con relajación anómala del ventrículo izquierdo, sin signos indirectos de comunicación interauricular o de hipertensión pulmonar.
La aplicación de ventilación mecánica no invasiva (VMNI) con FiO2>60% no modificó significativamente la hipoxemia. Sin embargo, al incorporarlo en la cama presentó una rápida desaturación de hemoglobina, por lo que se realizó una ecocardiografía transesofágica (ETE) con suero agitado donde se confirmó el paso masivo de burbujas desde la aurícula derecha a la izquierda a través de un FOP amplio, con relleno de casi el 80% de la aurícula izquierda en posición sentado. También se observó un desplazamiento significativo de 25mm del septo interauricular y una dilatación de la raíz aórtica de 45mm. Aunque se ha descrito que realizar la ETE bajo soporte con VMNI puede ser más seguro que bajo oxigenoterapia convencional4, la tolerancia a la hipoxemia era aceptable y se decidió realizarla con gafas nasales a 6lpm. Finalmente se procedió al cierre percutáneo del FOP con un dispositivo Occlutech® Figulla® device N.o 30 (Occlutech GmbH, Jena, Alemania), siendo evidente la mejoría clínica tras el cierre del FOP. El paciente fue dado de alta sin precisar oxigenoterapia. Siete años después de la implantación del dispositivo se confirma la correcta colocación del mismo y la ausencia de hipoxemia significativa.
Pensamos que, en este caso, la dilatación de la raíz aórtica es el factor adquirido. Este hallazgo ha sido publicado por diferentes grupos1,2,5,6. También cabe mencionar que la existencia de atelectasias empeoró la hipoxemia, y aunque no se confirmó la existencia de SAHS, se ha descrito que los pacientes con SAHS y FOP pueden experimentar desaturaciones más profundas en relación con eventos respiratorios que aquellos sin FOP7. Por otro lado, pensamos que la ausencia de signos ecocardiográficos de hipertensión pulmonar aumentaba la probabilidad de éxito del dispositivo.
Ante un diagnóstico de SPO sin otra causa que lo justifique y aunque la ETT no sugiera cortocircuito, conviene realizar una ETE dinámica —medidas en supino y sedestación con o sin maniobra de Valsalva—. Otro método diagnóstico de cortocircuito derecha-izquierda es la eco-Doppler transcraneal, aunque se prefiere la ETE ya que permite confirmar el lugar del cortocircuito y evaluar apropiadamente el defecto2.
En varias series de casos publicadas el cierre percutáneo del FOP ha resuelto eficazmente el SPO1,5,6,8–10. La monitorización del procedimiento mediante ETE resulta de gran valor, ya que permite validar el tamaño más óptimo del dispositivo empleado, descartar la presencia de fugas una vez ubicado —permite volver a reubicarlo y/o retirarlo en caso de no ajustarse adecuadamente— y descartar la presencia de complicaciones en relación con el procedimiento. Las complicaciones durante el implante y posteriores a este son variadas aunque poco frecuentes —embolizaciones, infecciones, arritmias, trombosis del dispositivo, pasos residuales duraderos y extensos, fistulizaciones traumáticas entre aorta y aurícula izquierda, hecho facilitado en los casos de aneurisma de aorta—6.
Finalmente, conviene mencionar que en casos de FOP e hipertensión pulmonar el cierre es controvertido por riesgo de fallo ventricular derecho11, aunque se han descrito casos de pacientes con EPOC y FOP con cortocircuito derecha-izquierda estudiados mediante cateterismo pulmonar en los que tanto la aplicación de oxígeno como de óxido nítrico inhalado produjo una respuesta vasodilatadora significativa junto a una mejora de la oxigenación, describiéndose en un caso la resolución de la hipoxemia mediante el cierre percutáneo del cortocircuito y en otro caso una mejora significativa tras la administración de un fármaco antifosfodiesterasa-512.