*Al final del artículo se indican los miembros del grupo de colaboradores del proyecto ATBIM.
Introducción
La tuberculosis (TB), a pesar de ser una de las enfermedades más antiguas y de conocerse tanto su tratamiento como las medidas de control, continúa siendo un reto desde el punto de vista de la salud pública. Si bien es una enfermedad que afecta principalmente a los países pobres, durante las últimas décadas se ha producido un resurgir en los países industrializados. Este acontecimiento ha venido de la mano de la infección por el virus de la inmunodeficiencia humana (VIH), de la falta de apoyo a los programas de control y del aumento de la inmigración económica1. Durante los años ochenta y principios de los años noventa se produjo una gran alarma internacional tras la aparición de varios brotes de TB nosocomial y multirresistente, con una presentación muy agresiva, que afectaron principalmente a pacientes con infección por el VIH2-4. Con el paso de los años se ha visto que las tasas de incidencia de TB resistente no han sufrido el aumento que en un principio se temía debido a la pandemia del VIH5. En España, al igual en el contexto internacional, a partir de 1995 se produce un cambio en la epidemiología de la TB, circunstancia que se relaciona con la utilización de los antirretrovirales y con el incremento de la inmigración económica6. Concretamente en la Comunidad de Madrid, a partir del año 2000 el hecho de ser de origen extranjero aparece como primer factor de riesgo asociado a la TB, superando al factor de riesgo ser VIH positivo7. El aumento de la inmigración económica, con el incremento de cepas multirresistentes de Mycobacterium tuberculosis en países de Europa del Este, crea de nuevo cierta inquietud desde el punto de vista del control de la enfermedad8. Las resistencias representan un gran reto para los programas de control, dada su complejidad de tratamiento, así como el alto coste que suponen los casos multirresistentes.
Al hablar de resistencias de M. tuberculosis es importante tener en cuenta la historia de tratamiento previo. Así se diferencian las cepas resistentes aisladas de casos que nunca han recibido tratamiento antituberculoso o lo recibieron menos de un mes (RCN, resistencia en casos nuevos), y las cepas resistentes aisladas de casos previamente tratados durante un mes o más (RCT, resistencia en casos tratados)9,10. Las tasas de RCN ofrecen información sobre el funcionamiento de las medidas preventivas, ya que indican la transmisión de cepas resistentes desde pacientes bacilíferos o bien mutaciones espontáneas del bacilo. Conocer las RCN en grupos de población y áreas geográficas concretas permite adecuar las pautas de tratamiento a las necesidades de la población. Las RCT, por su parte, aportan información sobre el funcionamiento de los programas de control, ya que indican la idoneidad y el buen cumplimiento de las pautas terapéuticas.
En España la información sobre la prevalencia de cepas resistentes aisladas en la población inmigrante es escasa y está limitada a ámbitos geográficos generalmente locales. El objetivo de este trabajo es describir el patrón de resistencias en cepas de M. tuberculosis aisladas de la población inmigrante de la Comunidad de Madrid, así como identificar las variables que se asocian a dichas resistencias.
Pacientes y métodos
Diseño
Se ha realizado un estudio transversal de una serie de casos, en el que participaron 14 hospitales públicos de la Comunidad de Madrid: Hospital Carlos III, Hospital Clínico, Hospital 12 de Octubre, Fundación Hospital Alcorcón, Fundación Jiménez Díaz, Hospital de Getafe, Hospital Gregorio Marañón, Hospital de Móstoles, Hospital Príncipe de Asturias, Hospital de La Princesa, Hospital Ramón y Cajal, Hospital Severo Ochoa, Hospital Cantoblanco y Hospital de la Fuenfría. Estos 2 últimos son centros de larga estancia, con unidades específicas para el ingreso de pacientes con TB, y cubren derivaciones de cualquier hospital de la Comunidad de Madrid. Los centros hospitalarios mencionados suponen el 77,7% (14/18) de los hospitales públicos de la Comunidad de Madrid. La recogida de información se realizó con la colaboración de los Servicios de Microbiología (11 hospitales), Medicina Interna/Infecciosas (9 hospitales), Neumología (8 centros) y Unidades de Internamiento de TB (2 centros). El estudio estuvo coordinado por el Centro Nacional de Medicina Tropical del Instituto de Salud Carlos III.
Definiciones
- RCN: cepas resistentes a M. tuberculosis, aisladas de pacientes que nunca han recibido tratamiento antituberculoso o lo han recibido menos de un mes. Para calcular la tasa de RCN en el numerador se incluyen los casos nuevos resistentes y en el denominador, el número total de casos nuevos9,10.
- RCT: cepas resistentes a M. tuberculosis, aisladas de pacientes que han recibido previamente tratamiento antituberculoso al menos durante un mes. Para calcular la tasa de RCT en el numerador se incluyen los casos resistentes previamente tratados y en el denominador, el número total de casos previamente tratados9,10.
- Resistencias globales (RG): agrupa las RCN y las RCT.
- Resistencia simple: cepa resistente a un único fármaco antituberculoso.
- Resistencia múltiple: cepa resistente a más de un fármaco antituberculoso.
- Multirresistencia (MRTB): cepas resistentes al menos a isoniacida y rifampicina.
- Bebedor de riesgo: varón que consume más de 28 unidades de alcohol/semana o mujer que consume más de 16 unidades de alcohol/semana11.
- Retraso diagnóstico: intervalo comprendido entre el inicio de los síntomas y el diagnóstico de la enfermedad. Es una información referida por el paciente.
Criterios de inclusión y recogida de información
Todos los casos cumplieron los siguientes criterios: a) ser inmigrante (a efectos del presente estudio, se consideran inmigrantes las personas que no tienen nacionalidad española); b) diagnóstico de TB mediante cultivo positivo durante el año 2003 (del 1 de enero al 31 de diciembre); c) tener más de 15 años, y d) no encontrarse recluido en un centro penitenciario.
La información se recogió a través de un cuestionario elaborado para el estudio y previamente pilotado (n = 30). Se encargaron de recabarla 2 personas del Centro Nacional de Medicina Tropical, coordinadoras del estudio, salvo en 2 hospitales, donde la recogió personal médico. La información clínica se obtuvo de la revisión de la historia médica, y la información sociodemográfica, así como la verificación de los antecedentes de tratamiento antituberculoso previo, mediante una entrevista realizada al paciente durante la hospitalización o en la primera visita de atención primaria en caso de que no hubiese sido hospitalizado. Cuando fue necesario, se recurrió a traductores que facilitaron la recogida de información. En todos los casos se informó al paciente del proyecto y se obtuvo su consentimiento para participar en él.
Análisis microbiológico
Las muestras se cultivaron en medios sólidos (Löwenstein-Jensen, Coletsos o ambos) y/o en medios líquidos (MGIT Bectou Dickinson, Sparks, Maryland, EEUU; BacT/ALERT-Biomérieux, Marcy l'Etoile, Francia). Para el estudio de sensibilidades se incluyó el primer aislamiento del paciente. Los antibiogramas frente a fármacos de primera línea se realizaron en los Servicios de Microbiología de los hospitales (medio líquido MGIT) y/o en el Laboratorio de Referencia de Micobacterias del Centro Nacional de Microbiología (método de las proporciones de Canetti12) salvo para la pirazinamida). En el método de las proporciones deCanetti se utilizó medio de Löwenstein-Jensen con fármacos incorporados antes de la coagulación a las siguientes concentraciones: 0,2; 0,5 y 1 mg/ml de isoniacida; 20 y 40 mg/ml de rifampicina; 1,5 y 2 mg/ml de etambutol, y 4 y 8 mg/ml de estreptomicina. Sin embargo, para el estudio de sensibilidad de la piracinamida se utilizó el sistema BACTEC radiométrico (Becton Dickinson13) con medio Middlebrook a un pH de 5,5 y fármaco incorporado a la concentración de 100 mg/ml. Las cepas se consideraron resistentes cuando el número de colonias que crecieron fue igual o superior al porcentaje establecido por Canetti. En las cepas resistentes se realizó un estudio de sensibilidad a fármacos de segunda línea.
Análisis estadístico
Se elaboró una base de datos en SPSS versión 13.0 donde se introdujo la información con una doble entrada y posteriormente se analizó. Se describen las RG, las RCN y las RCT. Para ello, se realizó un análisis de frecuencias de las variables categóricas y una distribución de medidas de tendencia central de las variables cuantitativas.
En cuanto al estudio analítico, incluyó las RG y las RCN. El escaso número de RCT (6 cepas), así como su distribución, no permitió su estudio analítico. Se calcularon las odds ratio (OR) y los intervalos de confianza (IC) del 95% por medio de regresiones logísticas, en un primer paso mediante modelos univariantes y posteriormente multivariantes. Las variables dependientes fueron la presencia o no de resistencias. El análisis univariante incluyó como variables independientes: sexo (varón/mujer); grupo de procedencia (Latinoamérica, Magreb, África subsahariana, Europa, Asia); edad (años, variable continua); retraso diagnóstico (días, variable continua); caso nuevo (sí/no); VIH (seropositivo/seronegativo); bebedor de riesgo (sí/no); cobertura sanitaria (sí/no), y situación administrativa (regularizado/no regularizado). Las variables independientes incluidas en los modelos multivariantes fueron aquellas que resultaron significativas en el análisis univariante (p < 0,05), así como las variables identificadas en la bibliografía por su posible asociación con la presencia de resistencias. Las variables introducidas se conocían en, al menos, el 90% de los casos.
Dado el escaso número de cepas resistentes, así como su distribución, la resistencia a estreptomicina y la MRTB no pudieron analizarse por la variable grupo de procedencia.
Resultados
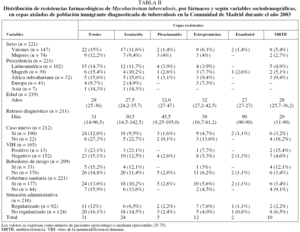
Durante el año 2003 los centros participantes identificaron un total de 312 casos de TB, de los que se aislaron un total de 268 cepas de M. tuberculosis. Se obtuvieron resultados de sensibilidad de 221 cepas (un 82,5% de las cepas aisladas); en un 6,7% de las cepas (n = 18) no se realizaron estudios de sensibilidad y no conocemos los resultados del 10,8% restante (n = 29).
Descripción de la muestra
No hubo diferencias significativas en las características sociodemográficas de las personas de las que obtuvo información de sensibilidad frente a aquellas en que no se obtuvo dicha información. En la muestra estudiada predominaban claramente los varones (66,5%), era una población joven, con una edad media ± desviación estándar de 32,9 ± 11,5 años. En relación con las regiones de procedencia, todos los pacientes eran inmigrantes económicos, esto es, procedían de países de renta baja. El grupo con mayor representación era el procedente de Latinoamérica (46,2%; n = 102), seguido de población europea, en su totalidad representada por países de Europa del Este (un 15,8% sobre el total) y Portugal (2,7%). La población magrebí suponía el 17,6% (n = 39) de la muestra y era en su totalidad originaria de Marruecos. En cuanto a la situación administrativa, un 57,4% (n = 124) no estaba regularizado, y de éstos el 34,8% (n = 44 casos) carecía de cobertura sanitaria de la Seguridad Social. El intervalo entre la llegada a España y el diagnóstico de TB fue en el 50% de los casos inferior a 30 meses (rango intercuartílico: 10-48 meses). En el 50% de los pacientes el retraso diagnóstico se situó en 42 días (rango intercuartílico: 16-97 días). El 32,2% (n = 70) inició la fase de inducción del tratamiento con 3 fármacos.
Resistencias globales
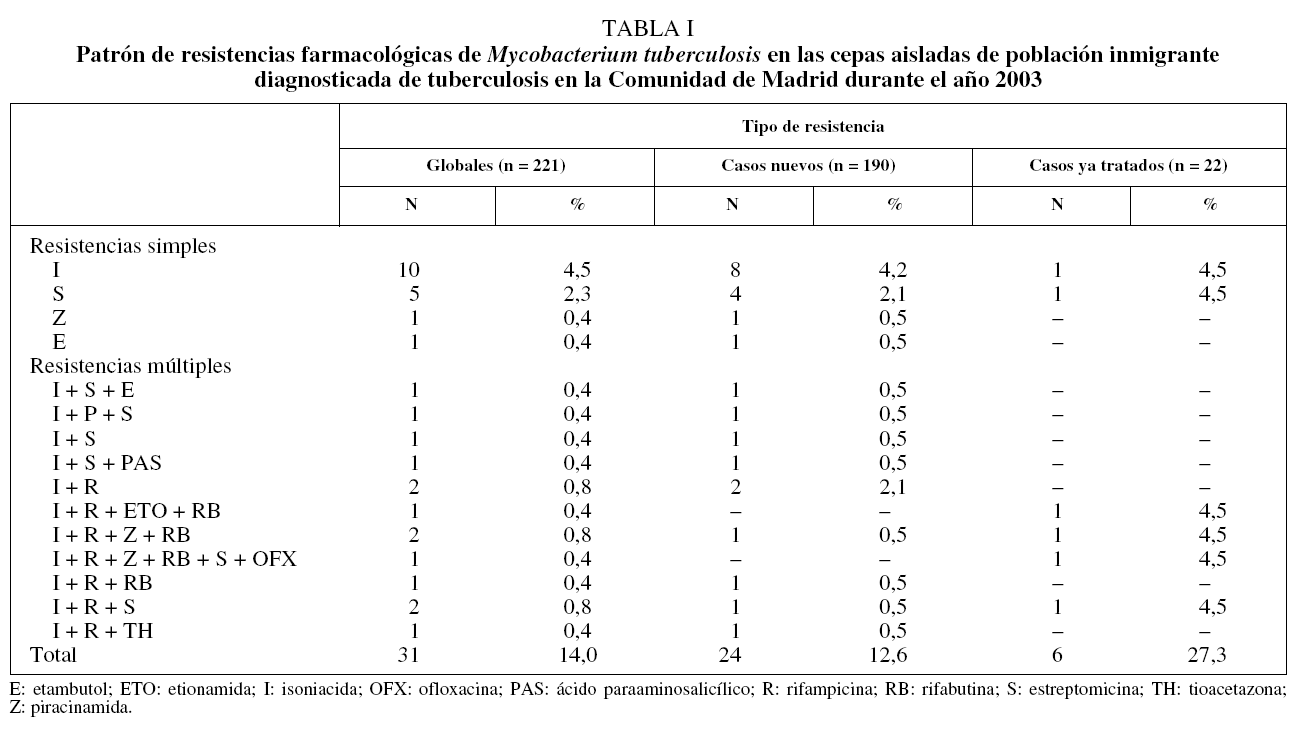
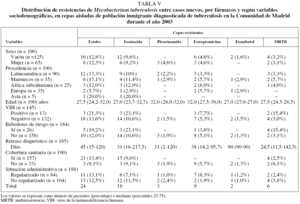
La tasa de RG fue de un 14%. Tras analizar las resistencias por fármacos se obtuvieron los siguientes resultados: resistencia a isoniacida en el 10,9% de las cepas (n = 24); a estreptomicina en el 5,4% (n = 12); a rifampicina en el 4,5% (n = 10); a piracinamida en el 2,3% (n = 5); a rifabutina en el 2,3% (n = 5); a etambutol en el 0,9% (n = 2), y a etionamida, ofloxacina, ácido paraaminosalicílico (PAS) y tioacetazona en el 0,5% (n = 1 cada uno).
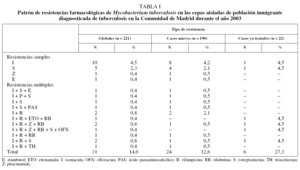
El patrón de resistencia queda recogido en la tabla I. La tasa de resistencia simple se situó en el 7,6%. Es importante señalar la resistencia a isoniacida, que supuso un 4,5% sobre el total de las cepas aisladas. No se aisló ninguna cepa con resistencia simple a rifampicina, de manera que todos los casos de resistencia a dicho fármaco fueron MRTB. El 6,3% de las cepas aisladas correspondió a resistencias múltiples. La tasa de MRTB fue del 4,5%.
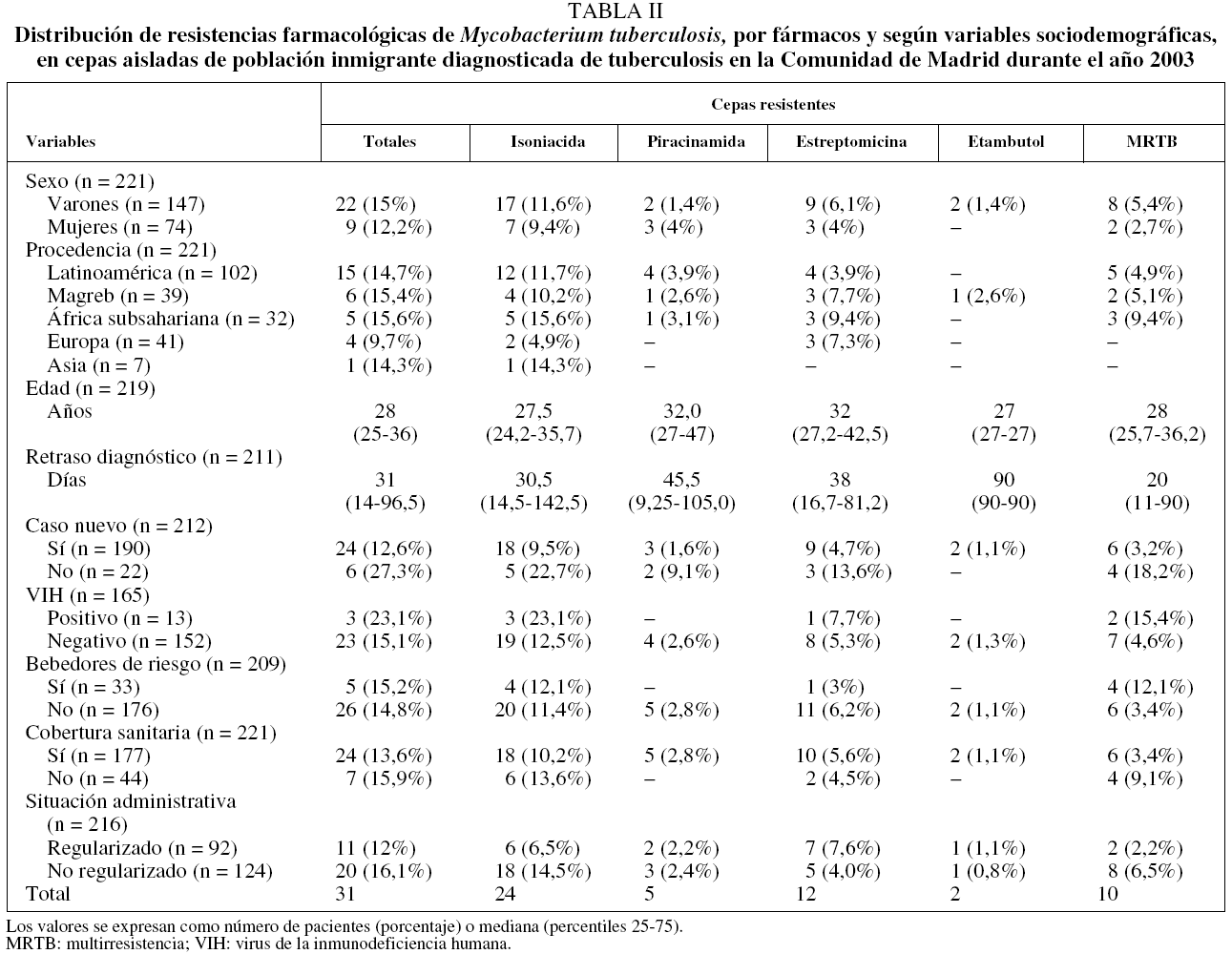
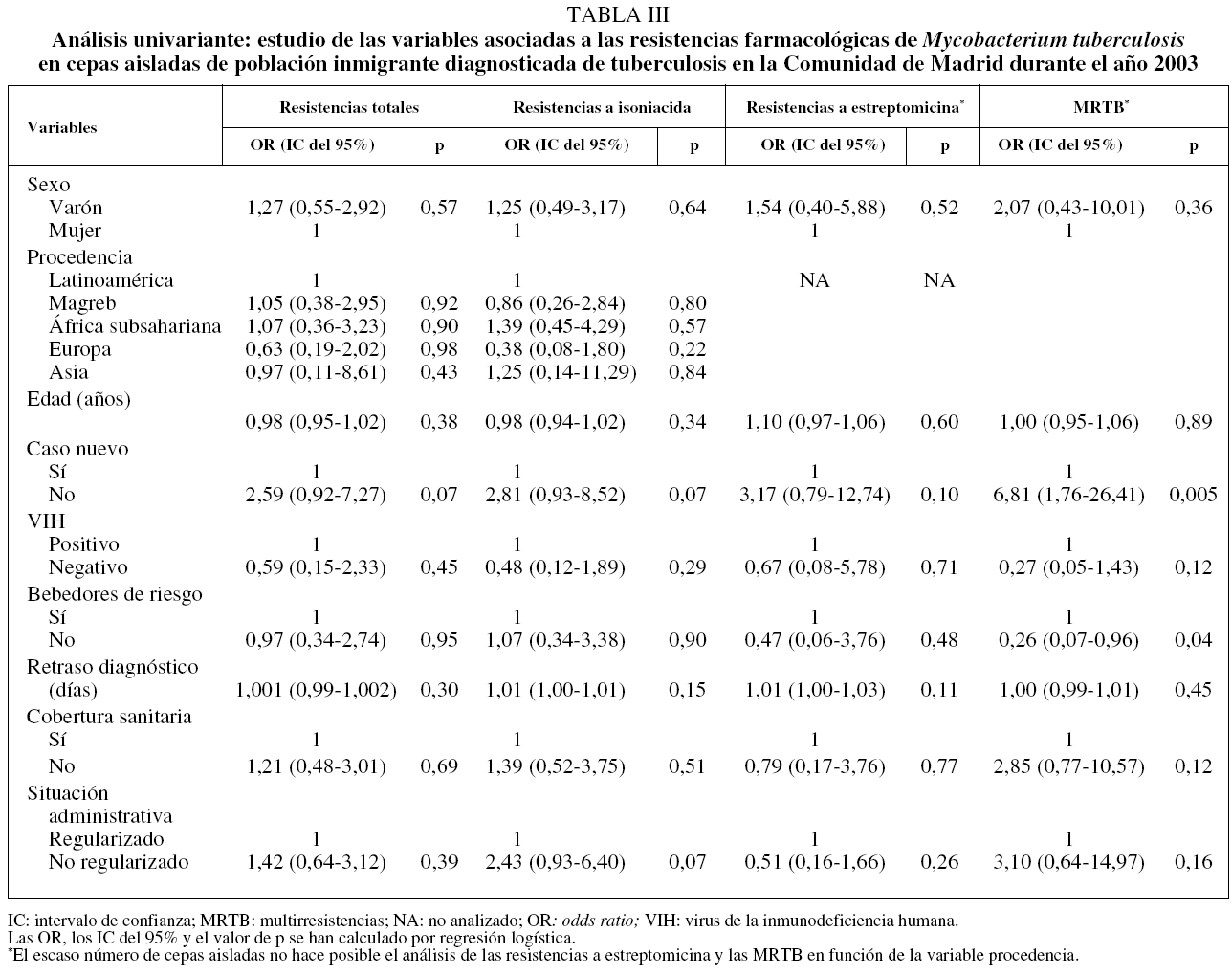
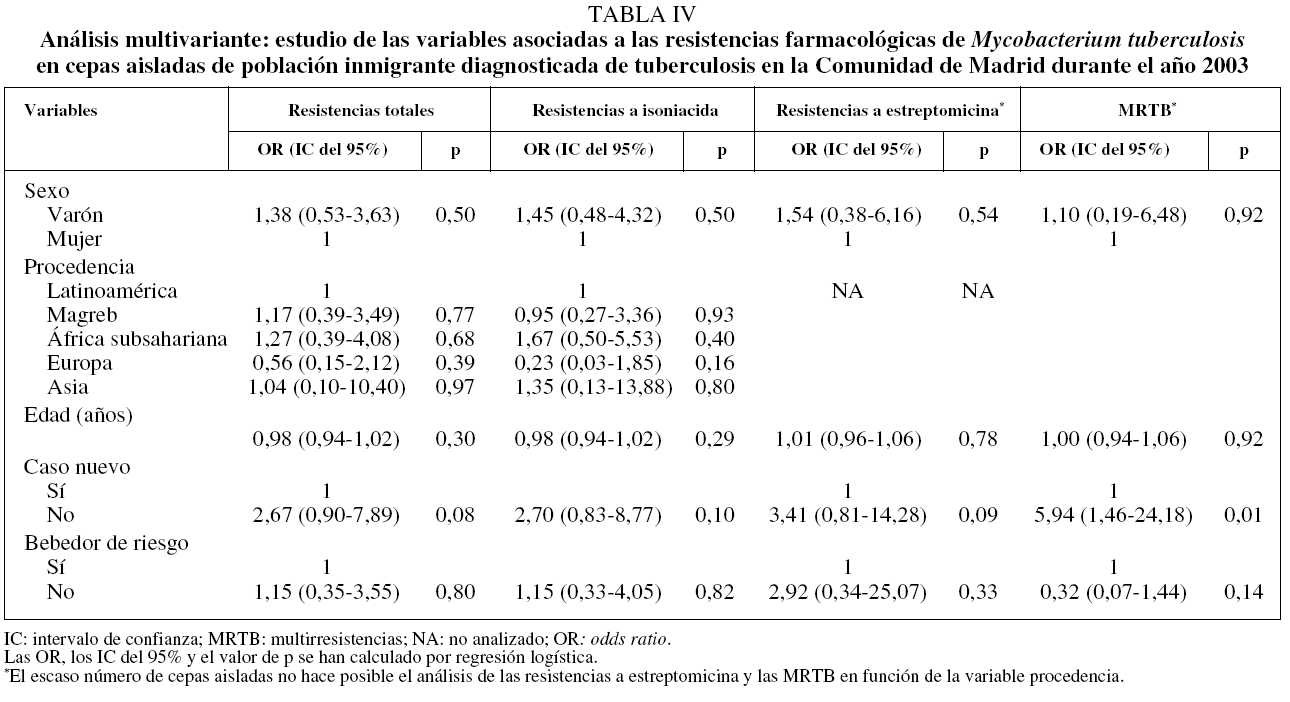
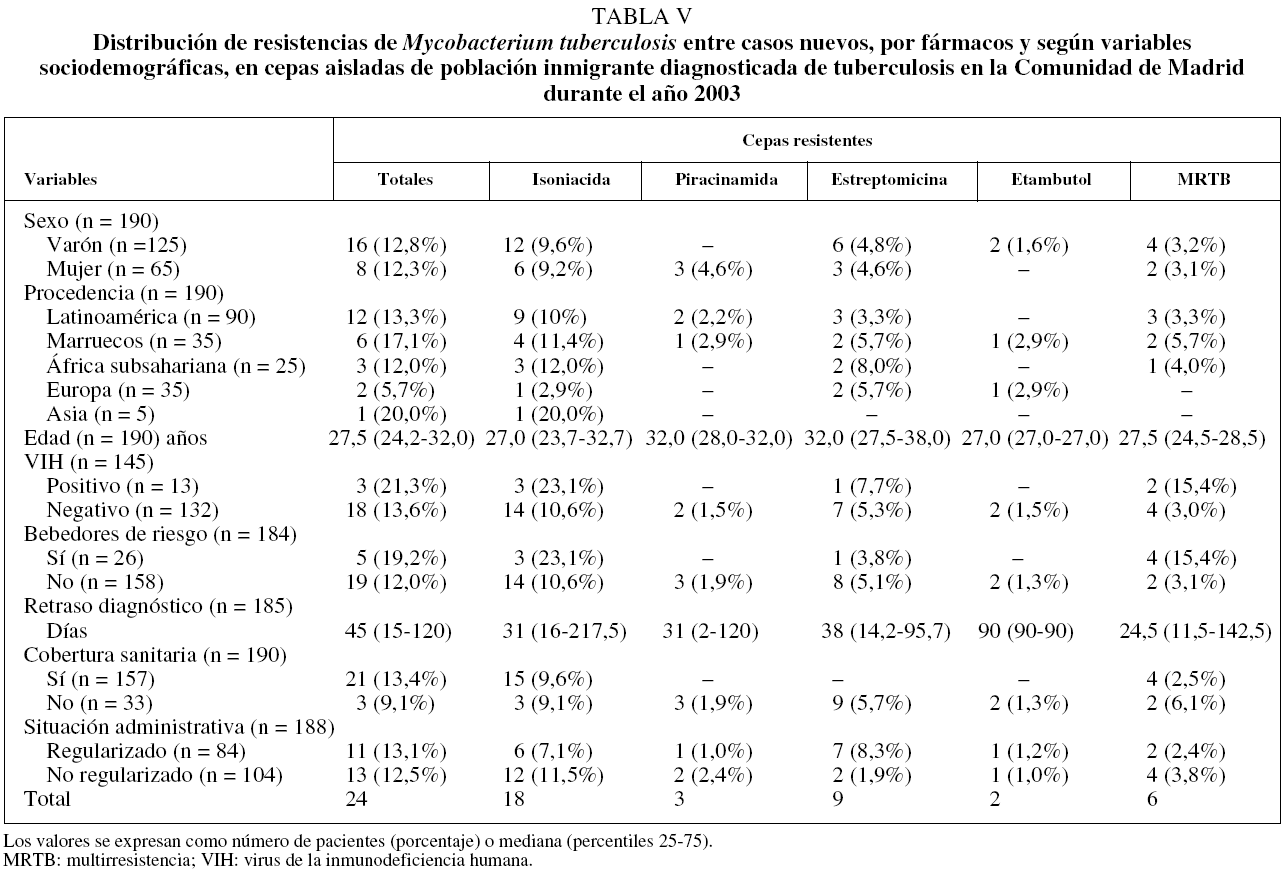
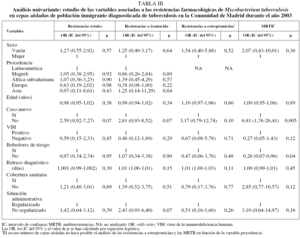
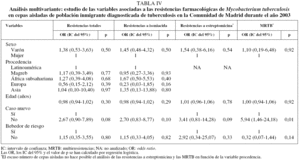
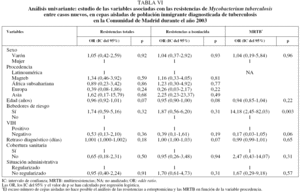
En la tabla II se recoge la distribución de resistencias farmacológicas de M. tuberculosis, totales y por fármacos, según las variables sociodemográficas estudiadas. Todos los bebedores de riesgo fueron varones. El análisis univariante (tabla III) indicó que las personas con un riesgo mayor de presentar MRTB eran las previamente tratadas de TB (OR = 6,81; IC del 95%, 1,76-26,41), y entre los varones, aquellos que eran bebedores de riesgo (OR = 3,91; IC del 95%, 1,04-14,70). Una vez realizado el análisis multivariante (tabla IV), únicamente el hecho de haber recibido previamente tratamiento antituberculoso se mantuvo como factor de riesgo asociado a la MRTB (OR = 5,94; IC del 95%, 1,46-24,18).
Resistencias en casos nuevos
Se aislaron 190 cepas de M. tuberculosis en casos nuevos, de las que 24 (12,6%) fueron resistentes. Las tasas de RCN por fármacos fueron las siguientes: resistencia a isoniacida en el 9,5% de las cepas (n = 18); a estreptomicina en el 4,7% (n = 9); a rifampicina en el 3,2% (n = 6); a piracinamida en el 1,6% (n = 3); a etambutol en el 1,1% (n = 2); a rifabutina en el 1,1% (n = 2); a PAS y a tioacetazona en el 0,5%(n = 1 cada uno), y MRTB en el 3,2% (n = 6). El patrón de RCN queda recogido en la tabla I. La tasa de resistencias simples fue del 7,4%, y la de resistencias múltiples del 6,3%.
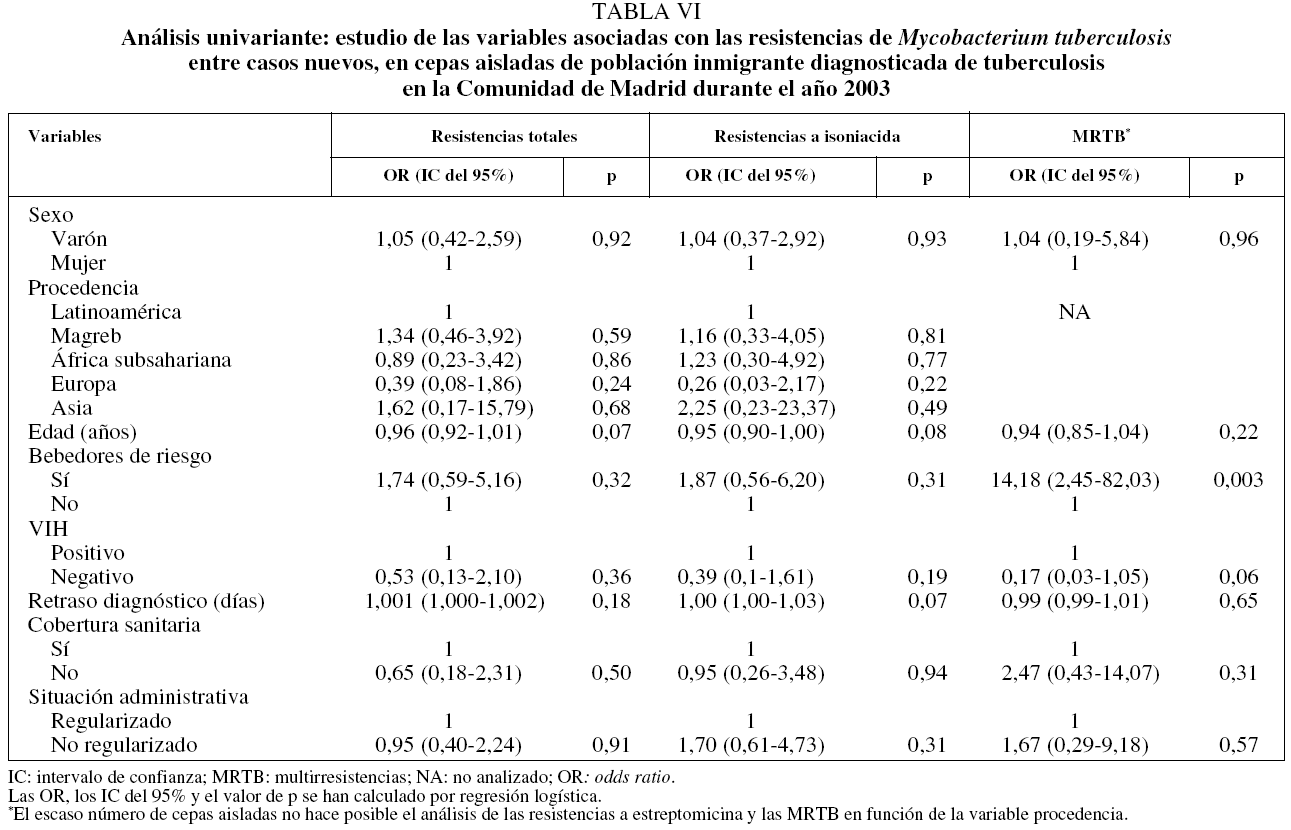
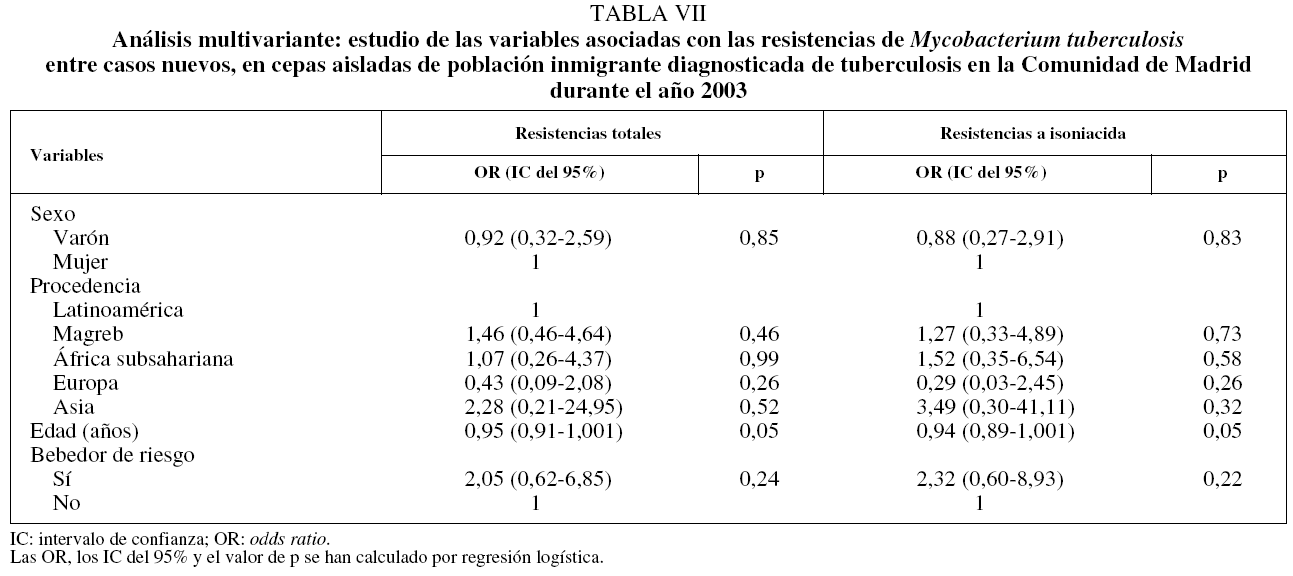
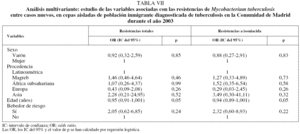
En la tabla V se muestra la distribución de RCN según las variables sociodemográficas estudiadas. Una vez realizado el análisis univariante (tabla VI), se observó que, entre los varones, los que eran bebedores de riesgo tenían un riesgo mayor de presentar MRTB (OR = 14,18; IC del 95%, 2,45-82,03). En el análisis multivariante (tabla VII) no se encontró ninguna relación significativa de las RCN totales y la resistencia a isoniacida con ninguna de las variables estudiadas.
Resistencias en casos previamente tratados
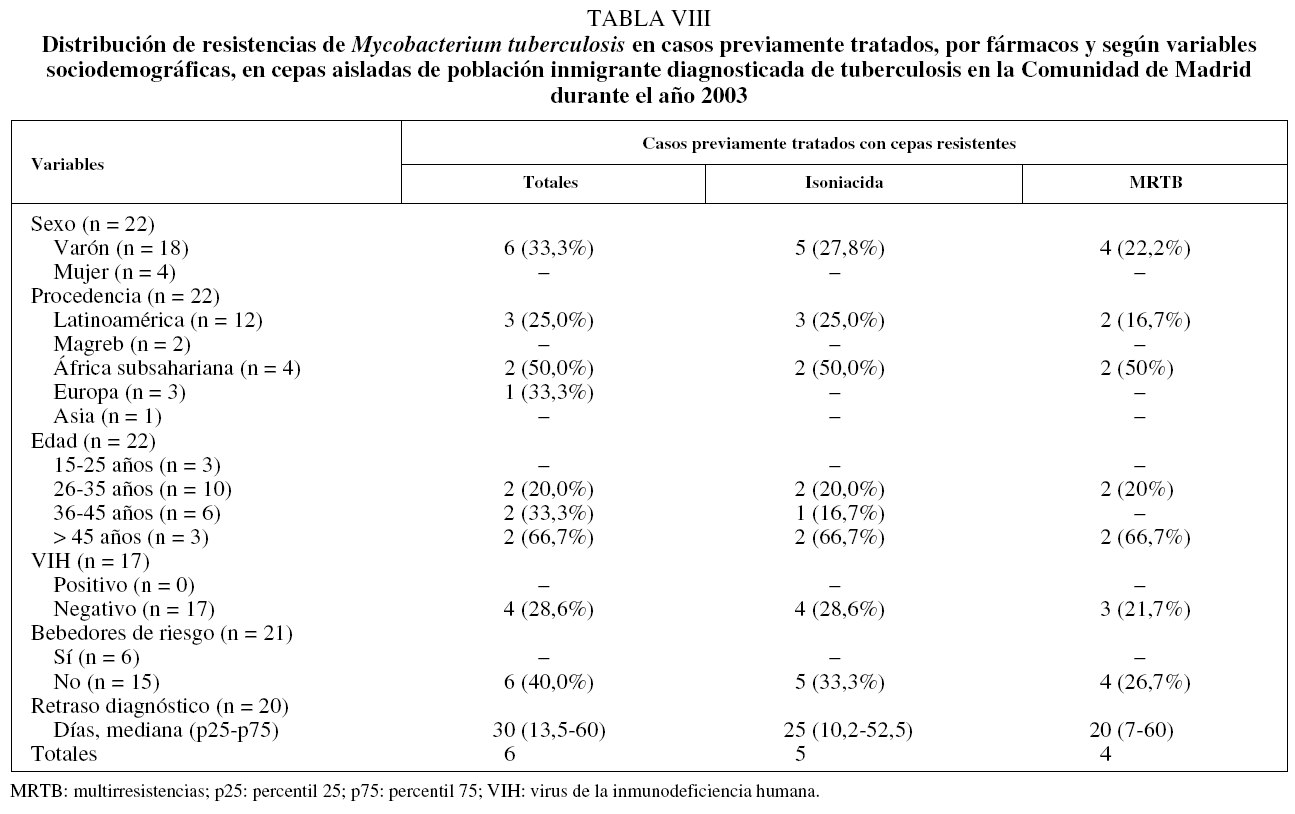
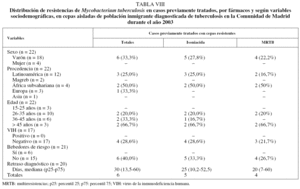
Se aislaron 22 cepas en pacientes que habían sido tratados con antituberculosos, de las cuales 6 (19,4%) fueron resistentes. Las resistencias aisladas por fármacos fueron las siguientes: resistencia a isoniacida en el 22,7% de las cepas (n = 5); a rifampicina en el 18,2% (n = 4); a piracinamida en el 9,1% (n = 2); a estreptomicina y rifabutina en el 13,6% (n = 3), a ofloxacina y etionamida en el 4,5% (n = 1), y MRTB en el 18,4% (n = 4). El patrón de RCT queda recogido en la tabla I. La distribución de resistencias por fármacos y por variables sociodemográficas se expone en la tabla VIII. Todas las cepas con RCT se aislaron en varones, mayores de 25 años, sin infección por el VIH y que no eran bebedores de riesgo. No se aisló ninguna cepa con RCT en población procedente de Marruecos ni en población asiática. El escaso número de RCT y la distribución que presentaron éstas en relación con las variables sociodemográficas estudiadas no permitieron realizar su análisis estadístico.
Discusión
Los datos que en este trabajo se presentan suponen un acercamiento a la situación de las resistencias de M. tuberculosis entre la población inmigrante de la Comunidad de Madrid, si bien hay que tener en cuenta que no representan al total de esta comunidad, ya que las cepas que forman parte del estudio están limitadas por la participación de 14 hospitales (77,7%) y por los criterios de inclusión establecidos. Al no haberse incluido a la población reclusa, por problemas administrativos, puede que se haya infravalorado la tasa de resistencias, dados los factores de riesgo que en ocasiones se asocian a este grupo poblacional. Ahora bien, puesto que se ha recogido tanto información sociodemográfica como clínica de los casos y la muestra abarca un amplio marco geográfico, el estudio aporta información valiosa sobre la distribución de las resistencias a fármacos antituberculosos en la Comunidad de Madrid, máxime el escaso número de estudios en esta dirección, en concreto, con población inmigrante.
En relación con las características sociodemográficas, tal como indican otros estudios, la población se define como formada por personas jóvenes, con un claro predominio de varones14. La procedencia de la muestra estudiada es un claro reflejo de la distribución de la población inmigrante en la Comunidad de Madrid15.
Es importante señalar que un 34,8% (n = 44) de la población en situación administrativa irregular carecía de cobertura sanitaria de la Seguridad Social. Otros estudios han indicado los problemas de acceso a los servicios sanitarios en este grupo de población16. Éste es un hecho preocupante, ya que podría dificultar el acceso al tratamiento y, por tanto, ser un obstáculo para el correcto control de la TB17. Los organismos internacionales han hecho llamamientos para que disminuyan las barreras de acceso a los servicios sanitarios entre la población inmigrante con TB17,18.
Por lo que se refiere a las RG, los datos que aparecen en la bibliografía sobre cepas de M. tuberculosis resistentes son heterogéneos. Las tasas de resistencia en población general presentan un amplio rango, que va del 2,8%19 al 21,3%20 de las cepas estudiadas. Estas diferencias podrían relacionarse principalmente con el distinto ámbito geográfico e intervalo temporal en que se han desarrollado los estudios. Los trabajos sobre la distribución de las resistencias a M. tuberculosis entre la población inmigrante de España son más escasos, pero sus datos son asimismo heterogéneos. Concretamente en la Comunidad de Madrid, las tasas de RG de M. tuberculosis en la población inmigrante varían del 3,6%21 al 30,1%20. En este caso, además de la distinta cobertura geográfica y el distinto intervalo temporal en que se desarrollaron los estudios, hay que contar con la distribución heterogénea de la población inmigrante dentro de la comunidad, así como con la rápida evolución de la inmigración en los últimos años.
En nuestro trabajo la tasa de RG se sitúa en un 14%. Este dato podría haberse infravalorado, ya que el Registro Regional de Casos de TB de la Comunidad de Madrid recoge tasas de RG en población inmigrante de un 21,5%14. Estas diferencias pueden deberse a los criterios de inclusión establecidos en nuestro estudio, así como a su menor cobertura geográfica, pero no a la exhaustividad de la información recogida, ya que el número de cepas aisladas con antibiograma conocido es mayor en el presente trabajo (n = 221) que en el Registro de la Comunidad de Madrid (n = 209).
Según nuestros datos, una vez realizado el análisis multivariante de las RG, tan sólo el tratamiento antituberculoso previo se asoció a la presencia de MRTB (OR = 5,94; IC del 95%, 1,46-24,18). Esta asociación está bien documentada en la bibliografía19,22,23 y posiblemente guarde relación con tratamientos previos que no se pautaron o no se realizaron correctamente. Los antecedentes de tratamiento previo deberían recogerse rigurosamente en la anamnesis, ya que ante un caso que ha sido tratado la sospecha de una posible MRTB sería mayor y, por tanto, habría que tomar las medidas adecuadas de control.
La tasa de resistencias totales entre los casos nuevos se situó en un 12,6% (24 cepas), similar a las referidas en ciudades como Barcelona o Castellón para la población inmigrante24,25. En la Comunidad de Madrid no hay estudios sobre las tasas de RCN entre la población inmigrante, si bien en la población general se sitúan en torno a un 7,4%2, claramente inferiores a las obtenidas para la población inmigrante en este trabajo. La mayor vulnerabilidad de la población inmigrante a presentar TB con RCN podría relacionarse con las altas tasas de infección frente a enfermedad tuberculosa en sus países, así como a las condiciones socioeconómicas en que viven en España, que claramente pueden ser un factor que facilite la transmisión. Estas condiciones, en ocasiones caracterizadas por un elevado número de convivientes y redes sociales estrechas entre personas de una misma comunidad, hacen que tengan un mayor contacto con M. tuberculosis, en ocasiones resistente. Otros autores26 apuntan una posible mayor inmunodepresión originada por el estrés y los problemas del proceso migratorio, que facilitan el paso de infección a enfermedad tuberculosa. Uno de los hallazgos más importantes de nuestro estudio es que las tasas de RCN a isoniacida se cifran en un 9,5%, y éste es un dato que debe tenerse en cuenta, ya que en este estudio el 32,3% de los pacientes inició el tratamiento con 3 fármacos. Según los datos aquí presentados, y de acuerdo con las recomendaciones emitidas por organismos internacionales27, el tratamiento debería iniciarse con 4 fármacos hasta que se conozcan los resultados de sensibilidad; el cuarto fármaco de elección sería el etambutol, dadas las bajas tasas de resistencia que presenta.
Si bien la variable procedencia, por problemas de potencia estadística, no pudo introducirse en todos los modelos de regresión estudiados, en este trabajo no se relacionó con las tasas de RCN. Ahora bien, es importante señalar que no se aisló ninguna cepa MRTB en población europea ni en población asiática.
En relación con las RCT, actualmente no hay ningún estudio al respecto en población inmigrante que permita contrastar los datos aquí obtenidos, y el número de casos previamente tratados en nuestro estudio es escaso para obtener conclusiones. Ahora bien, es importante señalar que la tasa de RCT totales en nuestro estudio fue del 19,4%, similar a las referidas en otros estudios llevados a cabo en población general en las ciudades de Barcelona24 y Madrid2. Esta información es llamativa, ya que en un principio cabría esperar que las RCT en población inmigrante fueran mayores que en la población general, dadas las dificultades tanto de diagnóstico como de acceso a la medicación que en principio podríamos presuponer en los países de origen. Ahora bien, la fuerte implantación de los programas de tratamiento directamente observado en los países de origen, así como el amplio uso de los tratamientos combinados en un solo comprimido a través de dichos programas, podría explicar estas tasas relativamente bajas de RCT28.
Por último, dado que la serología del VIH sólo se conocía en un 74,7% de las cepas aisladas, no pudo introducirse este dato en el análisis multivariante. Si bien el tema es controvertido29, algunos estudios indican una mayor presencia de cepas resistentes en pacientes con infección por el VIH4. Por tanto, habría sido conveniente que hubiese podido incluirse en el análisis multivariante, si bien los resultados del análisis univariante indican que la variable este lejos de ser significativa.
Grupo de colaboradores del proyecto ATBIM (Adherencia a los Tratamientos de Tuberculosis en la Población Inmigrante de la Comunidad de Madrid)
Coordinadoras
Belén Sanz y Teresa Blasco (Centro Nacional de Medicina Tropical)
Colaboradores
Hospital Cantoblanco: Arturo Noguerado. Hospital Carlos III: Alfonso Nevado. Hospital Clínico: Paloma Merino. Hospital 12 de Octubre: Elia Palenque y Felisa Jaén. Hospital de la Fuenfría: Enrique Marín. Fundación Hospital Alcorcón: Alfredo Espinosa, Mercedes Izquierdo y María Velasco. Fundación Jiménez Díaz: Jaime Esteban. Hospital de Getafe: Juana Cacho y Amador Ramos. Hospital Gregorio Marañón: María Jesús Ruiz. Hospital de Móstoles: Carlos Barros y Rosario Cogollos. Hospital Príncipe de Asturias: Antonio Ruiz, José Sanz y Rosa González. Hospital de la Princesa: Jesús Sanz y Javier García. Hospital Ramón y Cajal: Jesús Fortún. Hospital Severo Ochoa: Susana Flórez. Centro Nacional de Medicina Tropical: Tomás Caja.
Trabajo financiado por el Instituto de Salud Carlos III (proyecto SBPY 1254/02-02).
Correspondencia: Dra. B. Sanz Barbero.
Centro Nacional de Medicina Tropical. Instituto de Salud Carlos III.
Sinesio Delgado, 4-8, pabellón 13. 28029 Madrid. España.
Correo electrónico: bsanz@isciii.es
Recibido: 4-7-2006; aceptado para su publicación: 9-10-2006.