Introducción
La nocardiosis es una infección oportunista cuya asociación con el lupus eritematoso sistémico (LES) es muy poco frecuente (0,7-2,8%)1,2. Sólo se han comunicado 30 casos1-5 desde el año 1957 hasta la actualidad, y en una de las bases de datos más importante de LES, realizada en Singapur, de un total de 786 pacientes evaluados durante 5 años sólo tuvieron nocardiosis 6 enfermos, 3 de ellos con afectación pulmonar1.
Presentamos un caso de nocardiosis pulmonar (NP) en una paciente afectada de LES de difícil control que desarrolló con posterioridad un episodio de síndrome de distrés respiratorio agudo (SDRA) complicado, con evolución tórpida aunque satisfactoria. No tenemos constancia de publicaciones previas sobre esta complicación en pacientes con LES.
Observación clínica
Mujer de 34 años de edad, con antecedentes patológicos de corea, vasculitis retiniana, abortos de repetición e hipertensión arterial, trombopenia y anticoagulante lúpico positivo. Se le había diagnosticado 3 años antes de LES y, tras una biopsia renal, de nefropatía lúpica. El complicado control de su enfermedad de base había obligado a un tratamiento prolongado con dosis altas de corticoides (40 mg/día) en los 24 meses previos.
La paciente refirió que, desde un mes antes de su ingreso, experimentaba sensación de astenia. La radiografía torácica mostraba una imagen nodular de 1 x 1 cm en el lóbulo inferior derecho. Diez días antes de su ingreso en la unidad de cuidados intensivos comenzó una clínica de tos, expectoración verdosa y febrícula con sudoración profusa, que evolucionó con progresivo deterioro clínico y disnea de reposo. En la exploración física realizada en el momento de su ingreso se apreció una paciente de aspecto cushingoide, con cara de luna llena, abundante acné e hipertricosis, taquipnea de 36 respiraciones/min e incremento del trabajo respiratorio, temperatura de 37,2 ºC, presión arterial de 104/50 mmHg y frecuencia cardíaca de 126 lat/min. En la auscultación pulmonar se evidenciaron una disminución del murmullo vesicular en la base derecha y crepitantes en las base pulmonar izquierda. Entre las exploraciones complementarias destacaban, en la gasometría basal: pH de 7,47, presión arterial de anhídrido carbónico de 32 mmHg, presión arterial de oxígeno de 38 mmHg y HCO3--de 23,3 mEq/l; en el hemograma: leucocitosis marcada (36.000 x 10³/ml; un 94% polimorfonucleares), hemoglobina de 10,7 g/dl y 130.000 x 10³/ml de plaquetas; datos de insuficiencia renal aguda (creatinina de 3,3 mg/dl, urea 150 mg/dl), proteína C reactiva de 374 mg/l y albúmina de 2,9 mg/l. El resto de los parámetros analíticos eran normales. En la radiografía torácica se apreciaban múltiples nódulos en ambos campos pulmonares y derrame pleural derecho, hallazgos que se confirman mediante tomografía computarizada de tórax (figs. 1 y 2).
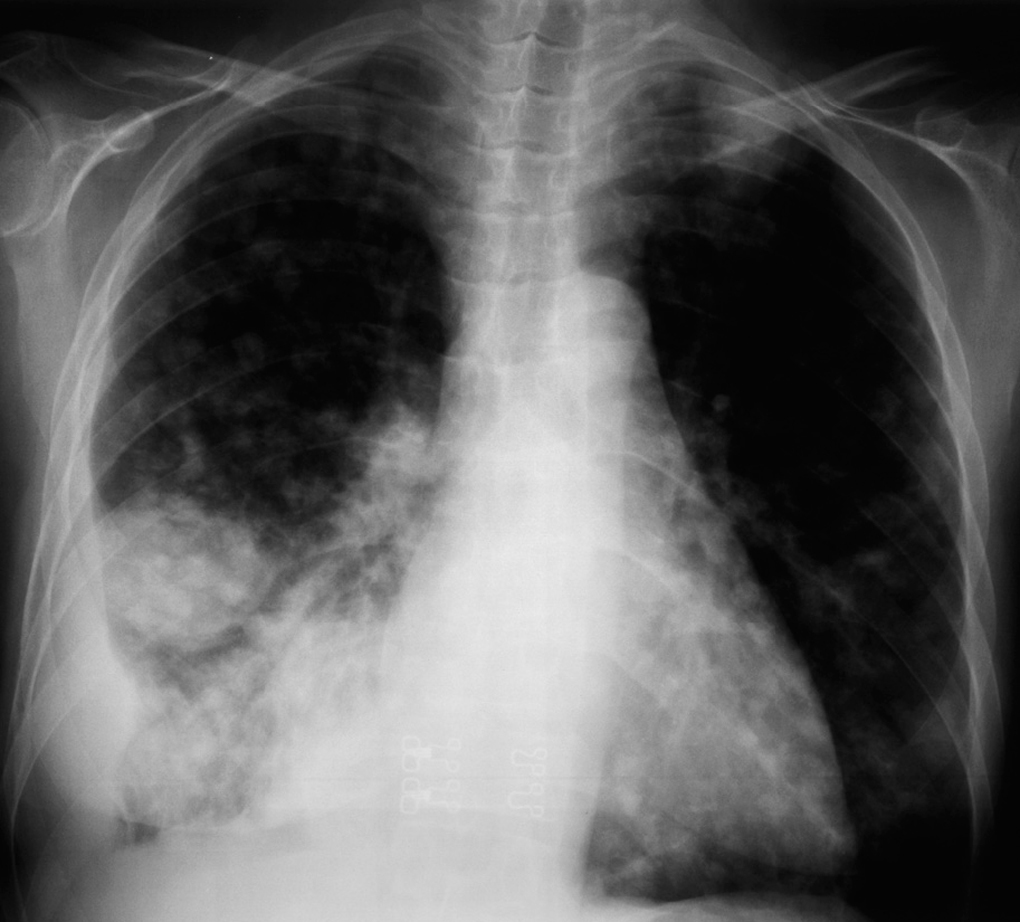
Fig. 1. Radiografía de tórax posteroanterior que muestra múltiples opacidades nodulares mal delimitadas, acinares, que afectan a ambos pulmones, con lesión nodular de mayor tamaño en el lóbulo inferior derecho asociada a la presencia de derrame pleural.
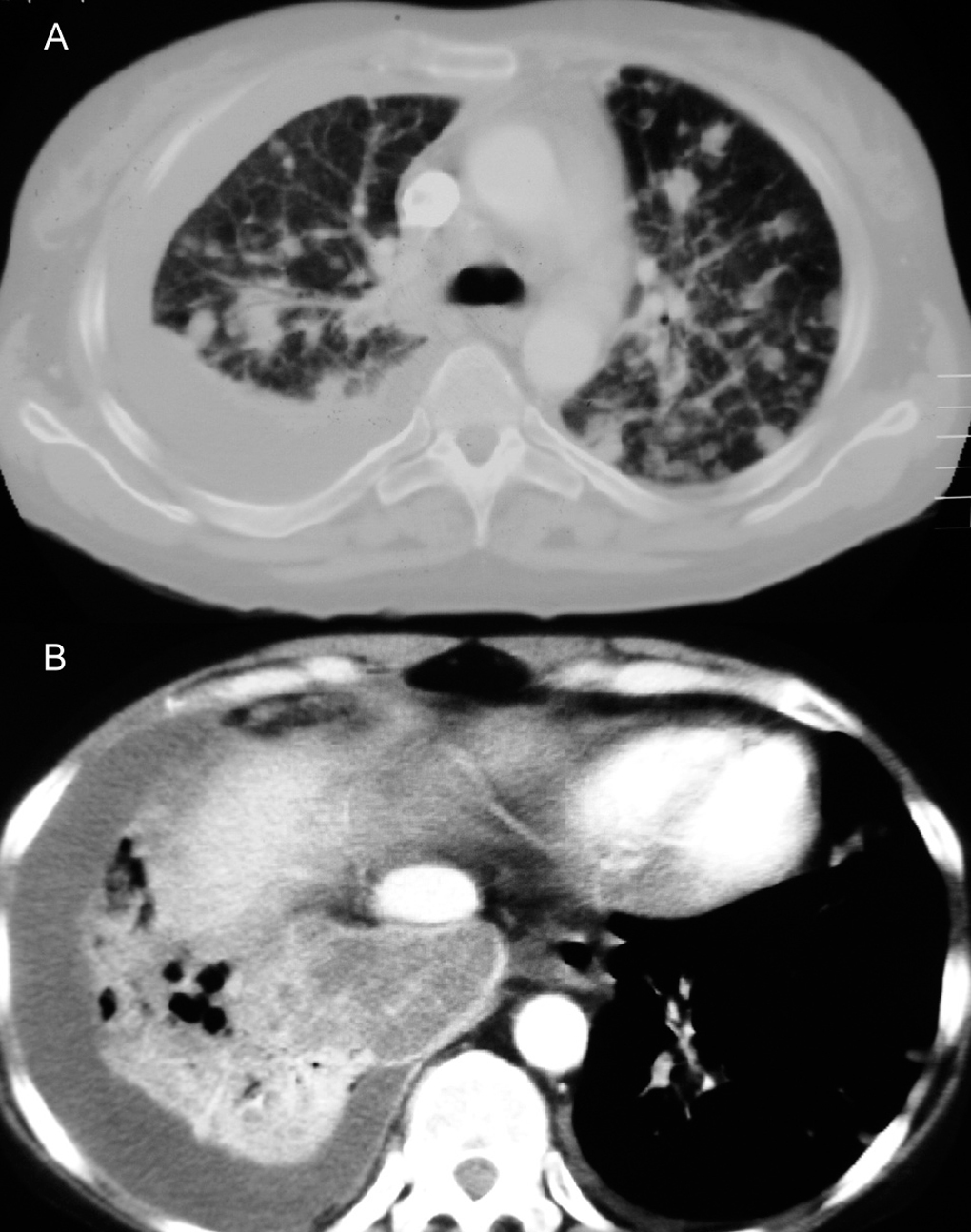
Fig. 2. A: tomografía computarizada de tórax con contraste intravenoso. Corte con ventana de pulmón a través de la carina que muestra múltiples nódulos pulmonares bilaterales de distinto tamaño. B: corte de lóbulos inferiores con ventana de mediastino donde se observa extensa consolidación derecha, heterogénea, con áreas de baja atenuación y colecciones líquidas, compatible con neumonía necrosante, así como derrame pleural.
Tras un intento inicial de ventilación espontánea con presión positiva continua de la vía aérea, seguía en situación clínica y gasométrica de insuficiencia respiratoria parcial grave (presión positiva continua de la vía aérea con presión positiva al final de la espiración de 5 cmH2O y fracción inspiratoria de oxígeno de 0,65: pH de 7,35; presión arterial de oxígeno de 71 mmHg; presión arterial de anhídrido carbónico de 34 mmHg; HCO3-- de 19,6 mEq/l; exceso de bases de -4,5; relación presión arterial de oxígeno/fracción inspiratoria de oxígeno de 110), por lo que requirió finalmente intubación orotraqueal y ventilación mecánica. Se inició de forma empírica tratamiento con imipenem, quinolonas y anfotericina liposómica, y se mantuvo el tratamiento corticoide pautado por su enfermedad de base. En la visión directa del hemocultivo se observaron bacilos grampositivos, con crecimiento a los 7 días de Nocardia asteroides, que también se identificó en el líquido pleural, con características de empiema (pH de 7,0), que precisó drenaje pleural junto con tratamiento trombolítico con urocinasa intrapleural. En el broncoaspirado comenzaron a crecer bacilos ramificados ácido-alcohol resistentes indicativos de Nocardia. El antibiograma mostraba resistencia de la bacteria a cotrimoxazol y sensibilidad a imipenem, por lo que se mantuvo este tratamiento y se retiró el fármaco antifúngico. Se realizó una tomografía computarizada cerebral que resultó ser negativa. La radiografía torácica evolucionó a un patrón intersticioalveolar bilateral, que junto a la situación gasométrica de la paciente, y tras descartar la existencia de insuficiencia ventricular izquierda, configuraba una situación de SDRA, por lo que recibió tratamiento con ventilación mecánica protectora pulmonar. Requirió el uso prolongado de ventilación mecánica (30 días) y la realización de traqueostomía para conseguir su destete del ventilador. Finalmente se procedió a la decanulación y se le dio de alta hospitalaria con buen estado clínico. No se observaron recaídas de la infección por Nocardia tras un período de seguimiento de 18 meses.
Discusión
Nocardia sp. se encuentra ampliamente distribuida en el medio ambiente y llega a estar en el aire contenida en partículas de polvo. Se considera que la inhalación es el principal mecanismo de entrada, por lo que se afecta más frecuentemente el pulmón2,6, sin que existan pruebas de la transmisión de persona a persona7.
Nocardia sp. son bacterias patógenas intracelulares que muestran su virulencia en pacientes con alteraciones de la inmunidad mediadas por linfocitos T, como es el caso de los afectados de LES y las personas en tratamiento con corticoides a dosis altas8, que parece ser un factor independiente de riesgo para la aparición de nocardiosis.
No existen imágenes radiológicas patognomónicas de NP, aunque se ha descrito la presencia de nódulos únicos o múltiples9, masas pulmonares (a menudo cavitadas), infiltrados reticulonodulares e intersticiales y derrames7. En algunos casos el diagnóstico diferencial se llega a plantear con enfermedades metastásicas pulmonares10. Las imágenes radiológicas y el contexto clínico de nuestra paciente apuntaban como primera posibilidad diagnóstica a la tuberculosis pulmonar, o a una infección fúngica, aunque la visión directa en el hemocultivo de bacilos grampositivos apoyaba la continuación del tratamiento antibiótico empírico inicial.
El curso de la NP puede ser agudo, subagudo o incluso imitar otros procesos crónicos tales como tuberculosis, infecciones fúngicas o cáncer, por sus características clínicas inespecíficas: fiebre, sudores nocturnos, fatiga, anorexia, pérdida de peso, disnea, tos, hemoptisis y dolor torácico pleurítico7. El diagnóstico de presunción se hace mediante la visión directa de bacilos grampositivos filamentosos y ramificados. La rentabilidad diagnóstica de los cultivos se incrementa al mantenerlos aproximadamente 4 semanas, ya que se trata de bacterias de crecimiento lento7. En el presente caso, se obtuvo la confirmación diagnóstica al cabo de 7 días a partir de los hemocultivos, identificación que fue relativamente rápida (en una serie se informó de un período medio de 12 meses desde que se desarrollaron los síntomas clínicos hasta que tuvo lugar el crecimiento microbiológico)11. Cuando se emplean métodos diagnósticos invasivos, los cultivos son positivos hasta en un 85-90% de los casos12, mientras que los hemocultivos sólo tienen una rentabilidad del 25%13.
El sistema nervioso central (SNC) es el órgano con mayor tropismo para este germen (hasta en un 20% de los casos), extensión que puede descartarse mediante la realización de una tomografía computarizada cerebral, como se hizo en esta enferma. Otra característica de estos patógenos es que recidivan con mucha facilidad, por lo que el tratamiento debe ser prolongado para evitar recaídas. La mortalidad global debida a infecciones por N. asteroides en el LES es alta (35%), y se duplica si hay compromiso del SNC (75%)2.
El tratamiento considerado de primera elección, aunque no esté basado en estudios aleatorizados, es el trimetropim-sulfametoxazol (15 mg/kg/día)1, dado su bajo coste y excelente penetración tisular. Algunos autores recomiendan iniciar en enfermos graves e inmunodeprimidos tratamiento con antibióticos de mayor poder bactericida, como el imipenem y la amikacina, ya que han mostrado mejor actividad in vitro y mayor sinergia en modelos animales14. En el caso que nos ocupa, el estudio de sensibilidad mostró resistencia a cotrimoxazol, por lo que se optó por el tratamiento con imipenem, que no se asoció con amikacina debido al deterioro de la función renal. La duración óptima del tratamiento no se ha determinado, pero las actuales recomendaciones aconsejan su prolongación para evitar las frecuentes recidivas. En pacientes con NP o nocardiosis sistémica sin afectación del SNC el tratamiento tiene una duración de 6 a 12 meses, aunque los pacientes inmunodeprimidos o con infección del SNC deben ser tratados al menos durante un año7.
Se considera que los procesos sépticos graves son la causa principal de SDRA. Por ello se supone que, en una enfermedad con alta mortalidad como es la inmunodepresión con NP, probablemente muchos de los pacientes fallecidos desarrollaron un SDRA en el contexto de un fracaso multiorgánico que les condujo finalmente a la muerte. No obstante, encontramos escasas referencias bibliográficas de SDRA asociado a nocardiosis14-16, y ninguna en relación con NP y LES. Para evitar el desarrollo de la reacción inflamatoria que conduce al SDRA se ha de aplicar un tratamiento antibiótico enérgico, sobre todo en pacientes inmunodeprimidos, a fin de erradicar los posibles focos sépticos para intentar evitar la perpetuación y descontrol del proceso infeccioso. Si el SDRA ya está instaurado, se recomienda aplicar medidas de ventilación mecánica protectora con volúmenes corrientes bajos y elevada presión positiva al final de la espiración17,18.