Aunque la etiopatogenia de las enfermedades autoinmunes suele ser desconocida, la interacción de diversos factores ambientales en individuos genéticamente predispuestos condiciona una respuesta inmunológica anómala1. Así, la exposición al polvo de sílice, aparte de provocar enfermedades respiratorias, se considera un factor de riesgo para el desarrollo de determinadas enfermedades autoinmunes: artritis reumatoide, esclerodermia, lupus eritematoso sistémico y vasculitis2. Aunque se han publicado casos aislados de la asociación entre síndrome de Sjögren (SS) y silicosis, son escasas las referencias sobre el particular en la bibliografía médica (Pubmed, palabras clave Sjögren's Syndrome and silicosis). Por ello, nos parece de interés la comunicación del presente caso.
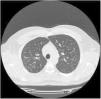
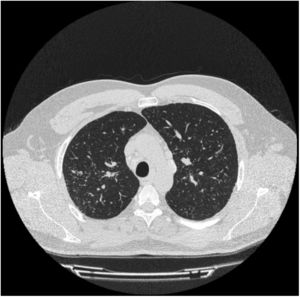
Varón de 36 años, trabajador de tallado de roca ornamental desde 20 años antes (exposición laboral continua a cuarzo, granito, mármol…) y fumador activo de 5 paquetes-año. Consultó por episodios de artritis en codos, muñecas e interfalángicas proximales, con rigidez matutina y limitación para la flexión de la mano, que mejoraba a lo largo del día, de un año de evolución. Se acompañaba de disnea de moderados esfuerzos y de sequedad oral y ocular de un año de evolución. A la exploración física destacaba inflamación y edema articular de interfalángicas proximales, muñeca y codo izquierdo. La auscultación pulmonar fue normal. La analítica mostró elevación de reactantes de fase aguda (VSG 35mm y PCR 25mg/l) y anticuerpos anti-Ro y anti-La fuertemente positivos. El resto de los parámetros (ANA, factor reumatoide y anticuerpo anticitrulinado) fueron negativos. El test de Schirmer fue patológico (3mm) y la gammagrafía de glándulas salivares puso de manifiesto una hipofunción moderada-severa de las glándulas parótidas y submaxilares. La TC de tórax (fig. 1) reveló la presencia de adenopatías mediastínicas e hiliares así como un patrón micronodulillar difuso en campos superiores. Las pruebas de función respiratoria (espirometría, pletismografía, disfusión y test de la marcha) fueron normales. Con el diagnóstico de silicosis y SS, debido a la intensidad de sus artritis, se inició tratamiento con prednisona en dosis descendente e hidroxicloroquina, con mejoría posterior del paciente.
El SS es una enfermedad autoinmune caracterizada por la disfunción de glándulas exocrinas y, en ocasiones, órganos no glandulares debido a su invasión linfocitaria. Tanto los factores genéticos como otros factores ambientales contribuyen en la patogénesis de esta entidad.
Desde la década de 1950 se conoce que la exposición al sílice se asocia con el desarrollo de artritis reumatoide y esclerodermia3. Desde entonces, múltiples estudios han relacionado la exposición al sílice y las enfermedades autoinmunes. Rosemann et al.4 observaron una prevalencia del 5,2% de artritis reumatoide en un estudio con 463 pacientes con silicosis. Otro estudio estadounidense5 dejó patente la relación de la exposición al sílice con la presencia de lupus eritematoso sistémico; y un metaanálisis reciente, la relaciona con el riesgo de desarrollar vasculitis asociada a ANCA6.
A pesar de los estudios citados anteriormente, no se conoce con exactitud la relación entre estas enfermedades y la silicosis. La inhalación de polvo de sílice provoca la activación y apoptosis de macrófagos alveolares, con la consiguiente liberación de antígenos. Dichos antígenos activan macrófagos y células dendríticas que migran a ganglios linfáticos locales, donde estimulan a linfocitos B y T, perpetuando así una respuesta autoinmune7.
Se han descrito muy pocos casos de SS asociado con la exposición al sílice8,9. La sintomatología que provoca la afectación glandular es menos llamativa que la que provocan otros órganos, lo que puede contribuir al infradiagnóstico. Además, y dado que la mayoría de los trabajadores expuestos al sílice son varones, suele minimizarse la sospecha de SS por su predominio en mujeres. No está claro, sin embargo, si es la exposición al sílice la que contribuye al desarrollo de enfermedades autoinmunes o, si por el contrario, la presencia de estas enfermedades confiere una mayor susceptibilidad al polvo de sílice10.
Otro aspecto a tener en cuenta es que la prevalencia de las enfermedades pulmonares
–definidas como presencia de sintomatología o de alteración funcional– en el SS oscila entre el 9 y el 22% de los pacientes y, si se considera la enfermedad subclínica, cercana al 50%11. El espectro de las manifestaciones pulmonares del SS primario abarca tres grupos: anormalidades de la vía aérea (bronquiolitis, hiperreactividad bronquial y bronquiectasias), enfermedad pulmonar intersticial (neumonía intersticial no específica, neumonía intersticial usual, neumonitis intersticial linfocítica y neumonitis organizada) y otro grupo misceláneo (linfoma pulmonar, amiloidosis, hipertensión pulmonar y tromboembolismo pulmonar)12. El caso expuesto presenta la manifestación clásica de la silicosis simple: patrón nodular difuso y bilateral de predominio en ambos lóbulos superiores.
En cualquier caso, creemos que la exposición laboral al sílice debe tenerse en cuenta en la evaluación de los pacientes con enfermedades autoinmunes y viceversa. En los pacientes expuestos al polvo de sílice debería realizarse una búsqueda activa de síntomas y signos de enfermedades autoinmunes, entre ellas el SS.