La fuerza de los músculos inspiratorios se evalúa habitualmente en la clínica a través de la determinación de la presión estática máxima en boca (PIM). Sin embargo, esta maniobra presenta algunos problemas, por lo que en los últimos años se han desarrollado diferentes alternativas como la medición de la presión inhalatoria nasal máxima (SNIP).
ObjetivoEvaluar la determinación de SNIP como alternativa para la evaluación de la fuerza muscular inspiratoria.
MétodoSujetos incluidos consecutivamente en tres grupos: control (8), EPOC (23) y neuromuscular (21). Se determinaron diferentes presiones inspiratorias máximas: (a) dinámica en esófago (sniffPesmáx, variable de referencia), (b) PIM, y (c) SNIP.
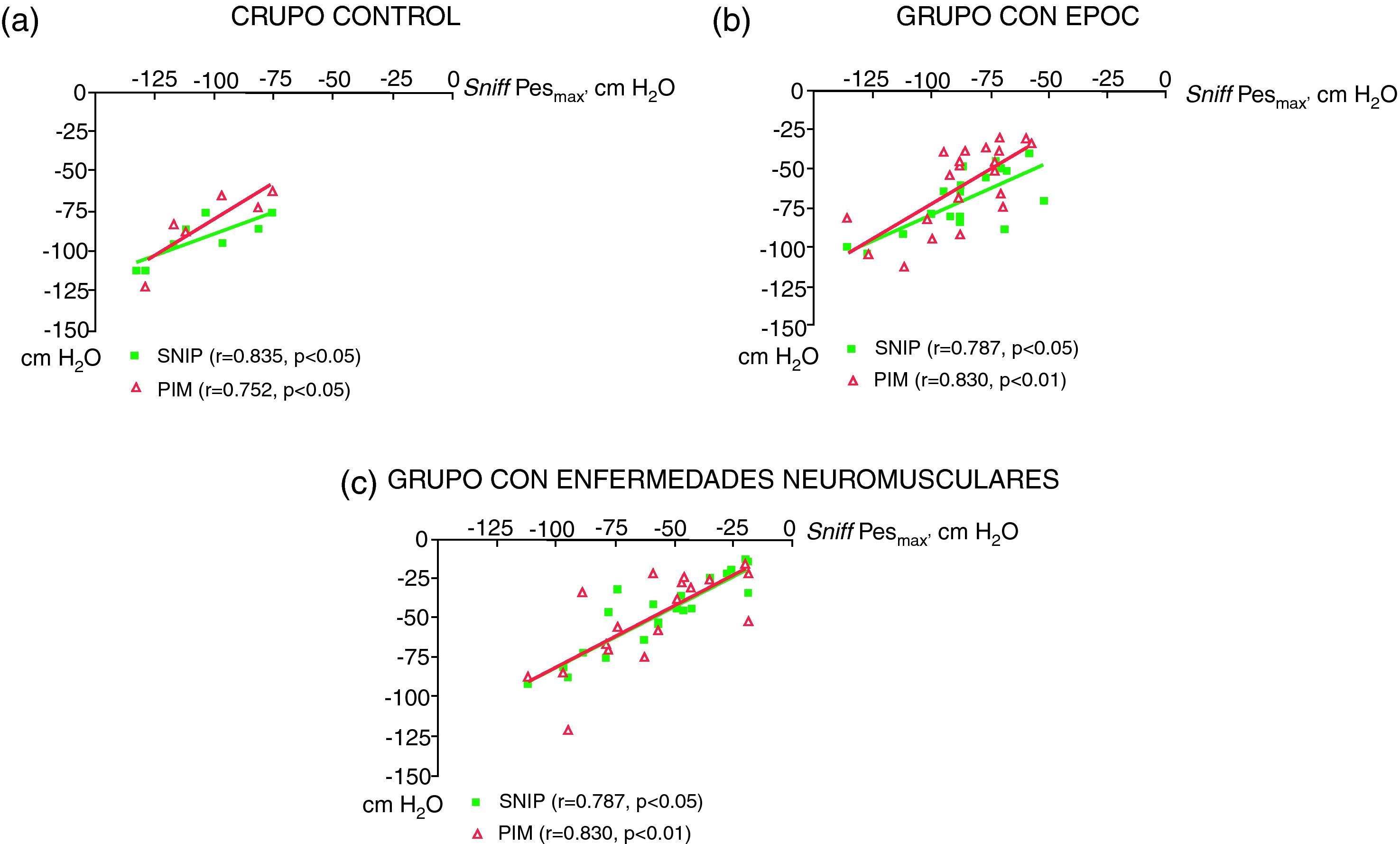
ResultadosSNIP y PIM mostraron una buena correlación con sniffPesmáx (r=0,835 y 0,752, respectivamente, en los controles, p<0,05 ambas). La correlación intraclase SNIP/sniffPesmáx fue de 0,585 (IC 95%: -0,097 a 0,901) en los controles, 0,569 (IC 95%: -0,048 a 0,836) en EPOC, y 0,840 (IC 95%: 0,459 a 0,943) en enfermos neuromusculares. Estos valores fueron respectivamente de 0,602 (IC 95%: -0,108 a 0,933), 0,418 (IC 95%: -0,108 a 0,761), y 0,712 (IC 95%: 0,378 a 0,882) para PIM/sniffPesmáx. La SNIP y la PIM mostraron una sensibilidad del 100% en los 3 grupos mencionados, aunque la especificidad era respectivamente del 100, 69 y 75% para la SNIP, y 83, 54 y 75%, para la PIM.
ConclusionesLa SNIP constituye un buen reflejo de la fuerza muscular inspiratoria. Probablemente su papel en la clínica sea complementario al de la PIM.
The strength of inspiratory muscles is assessed thorough the determination of the static mouth pressure (MIP). However, since this manoeuvre has some problems, alternative techniques have been developed in the last few years. One of the most promising is determination of sniff nasal inspiratory pressure (SNIP).
AimTo evaluate SNIP assessment as an alternative for the evaluation of the maximal inspiratory muscle strength.
MethodsSubjects were consecutively included and assigned to one of three different groups: control (8), COPD patients (23) and patients with neuromuscular disorders (21). Different maximal inspiratory pressures were determined: (a) dynamic at the esophagus (sniffPesmáx, reference variable), (b) MIP, and (c) SNIP.
ResultsBoth SNIP and MIP showed an excellent correlation with the reference variable, sniffPesmáx (r=0.835 and 0.752, respectively, P<0.05 for both). SNIP/sniffPesmáx intra-class correlation coefficients were 0.585 (CI 95%: -0.097 to 0.901) in controls, 0.569 (CI 95%: -0.048 to 0.836) in COPD patients, and 0.840 (CI 95%: 0.459 to 0.943) in neuromuscular disorders, respectively. For MIP/sniffPesmáx these values were 0.602 CI 95%: -0.108 to 0.933), 0.418 (CI 95%: -0.108 to 0.761), and 0.712 (CI 95%:, 0.378 a 0.882). Moreover, both SNIP and MIP showed 100% sensitivity in the three groups of subjects, although specificities were 100%, 69% and 75% for SNIP, and 83%, 54% and 75% for MIP, respectively.
ConclusionsSNIP is a good physiological marker of inspiratory muscle strength. Its role is likely to complement that of MIP.
La debilidad de los músculos inspiratorios se define por la incapacidad persistente en cumplir con sus funciones mecánicas, es decir, generar presiones. A diferencia de la fatiga, la debilidad no es reversible con el reposo. En realidad, ambas formas de disfunción aparecen cuando existe un desequilibrio entre la carga que los músculos inspiratorios deben afrontar, y el trabajo que son capaces de generar. Si el desequilibrio es muy acentuado llega a condicionar hipoventilación, con insuficiencia respiratoria hipercápnica. Existen múltiples enfermedades que cursan con debilidad de los músculos inspiratorios. Entre otras, las enfermedades neuromusculares (esclerosis lateral amiotrófica, miastenia gravis, etc.), metabólicas (caquexia de diferentes causas) o respiratorias (enfermedad pulmonar obstructiva crónica [EPOC], cifoescoliosis)1. En la práctica clínica habitual la debilidad inspiratoria se evalúa a través de la determinación de la presión inspiratoria máxima, que es a su vez expresión de la fuerza de los músculos homónimos2. Existen diferentes pruebas que permiten medir la fuerza de los músculos inspiratorios. La más utilizada por su comodidad es la determinación de la “presión inspiratoria máxima en boca” (PIM), para la que existen valores de referencia3–5. Sin embargo, la PIM puede ser infraestimada cuando existen problemas en la vía aérea superior o cuando la maniobra no es realmente máxima2. Esto último puede ocurrir con relativa frecuencia, ya que la maniobra de la PIM presenta importantes inconvenientes uno es la necesidad de una buena coordinación entre técnico y paciente, otro es la necesidad del aprendizaje de la técnica y también la necesidad de la preservación de la musculatura facial. Dentro de las técnicas voluntarias, un reflejo mucho más fiel de la fuerza inspiratoria global es la determinación de la “presión esofágica durante la inhalación forzada” (sniffPesmáx)6. Sin embargo, esta prueba requiere de la colocación de un catéter a nivel del esófago, generalmente introducido a través de uno de los orificios nasales2. Este factor de invasividad relativa, así como la necesidad de personal entrenado ha motivado la búsqueda de alternativas más confortables para el paciente. Entre estas alternativas destaca la medición de la “presión nasal durante una inhalación máxima” (SNIP)7, que para algunos autores podría ser una alternativa o un complemento de la PIM6,8. La SNIP se realiza ocluyendo un orificio nasal con un catéter modificado y solicitando del paciente una inhalación forzada6–9. Al ser una maniobra natural no requiere aprendizaje ni coordinación con el explorador. La técnica de SNIP ha sido desarrollada sobre todo en el medio anglosajón10,11, y se dispone ya de valores de referencia para sujetos centro y noreuropeos12,13. El objetivo del presente estudio fue validar la SNIP como una prueba para la medición de la fuerza de los músculos inspiratorios, tanto en sujetos control, como en pacientes con enfermedades neuromusculares o patología de la vía aérea como la EPOC.
MétodosPacientes y diseño del estudioEstudio transversal realizado siguiendo las directrices de la World Medical Association para la investigación en seres humanos14. Se seleccionaron consecutivamente todos los sujetos remitidos a nuestro laboratorio para realización de pruebas invasivas (catéter esofágico y gástrico) de función muscular respiratoria durante dos años (2007-2008). Seleccionándose a los sujetos en estudio de disnea en el servicio de Neumología que se había excluido neumopatía y cardiopatía mediante pruebas de función respiratoria convencional y prueba de esfuerzo cardiorrespiratoria; además de los pacientes con diagnóstico de EPOC grave (FEV1<50% pred.) o enfermedad neuromuscular. Se excluyeron los sujetos con evaluaciones previas de la función muscular respiratoria y aquellos con antecedentes de patología nasal o comorbilidad muy relevante o no colaboradores para realizar las maniobras de medición de la fuerza de los músculos inspiratorios. A todos los sujetos se les informó de la prueba y se obtuvo consentimiento para la realización de la misma.
TécnicasPruebas de función respiratoria convencionalA todos los pacientes se les realizó una espirometría forzada (Datospir 500, SIBEL, Barcelona, España), de acuerdo con las normas y valores de referencia de la SEPAR15. Posteriormente se procedió a la determinación de volúmenes pulmonares estáticos y resistencia de las vías aéreas por pletismografía corporal (Masterlab, Jaeger, Würzburg, Alemania), utilizando también valores de referencia publicados para población mediterránea16. Finalmente, se analizó la capacidad de transferencia del CO con el medidor de gases incorporado al citado equipo, según la técnica de “respiración única” y empleando valores de referencia también para población local17. Adicionalmente se obtuvieron valores de gases arteriales, según técnica estándar (analizador Rapidlab 860, BAYER, Chiron Diagnostics. GMBH, Tuttlingen, Alemania).
Pruebas de función muscular respiratoriaComo expresión de la fuerza voluntaria máxima de la totalidad de músculos respiratorios se determinaron las presiones estáticas máximas en boca, generadas durante esfuerzos inspiratorio (PIM) y espiratorio (PEM). Para ello se utilizó una pieza bucal ocluíble, con un pequeño orifico para minimizar la participación de los músculos buccinadores (SIBEL). La maniobra de PIM se realizó desde volumen residual (VR), mientras que la de PEM se efectuó desde capacidad pulmonar total (TLC). La pieza bucal se conectó a un manómetro de presión (TSD 104, Biopac Systems, Goleta, CA. EE.UU.), cuya señal se registró mediante polígrafo digital (Biopac Systems). Se incluyó en el análisis el valor máximo obtenido en tres maniobras válidas y reproducibles (diferencia < 5%), expresándose los valores como relativos a los de referencia para población mediterránea4. No se realizaron más de 10 maniobras en cada uno de los sujetos, cuando no se conseguía ninguna maniobra válida se consideraba maniobra de PIM o PEM no valorable22. A continuación se realizó el estudio de la presión esofágica máxima (reflejo de la pleural) y de la fuerza específica del diafragma. En primer lugar y mediante anestesia local nasal con un gel de lidocaína 2%, se procedió a la colocación de ambas sondas en tercio medio del esófago y en cavidad gástrica y su otro extremo se conecta a un transductor de presión (Biopac, modelo ya mencionado) para la medición de la presión esofágica y gástrica. El paciente estuvo respirando a volumen corriente hasta normalizar su patrón respiratorio. Posteriormente, se le colocó al paciente un catéter en una de las fosas nasales modificado en su porción proximal mediante una pieza expandible, que facilita la oclusión, y el extremo distal se conectó a un transductor de presión (Biopac, modelo ya mencionado) para la medición de la presión nasal. Al paciente se le solicitó la realización de varias maniobras de inhalación forzada desde CRF para medir las presiones gástrica (sniffPgasmáx) y esofágica (sniffPesmáx), cuya diferencia (equivalente a la suma aritmética al ser negativo el segundo factor) define la presión transdiafragmática (sniffPdimáx); además de la nasal (SNIP). Ambas fosas nasales fueron ocluidas mediante la pieza expansible de forma alternativa, con inicio aleatorio. La maniobra se repitió al menos 10 veces, con descansos de 30 segundos, y siempre desde FRC6,7,9. Como valores de referencia para la SNIP se utilizaron los valores de referencia publicados por Uldry et al12.
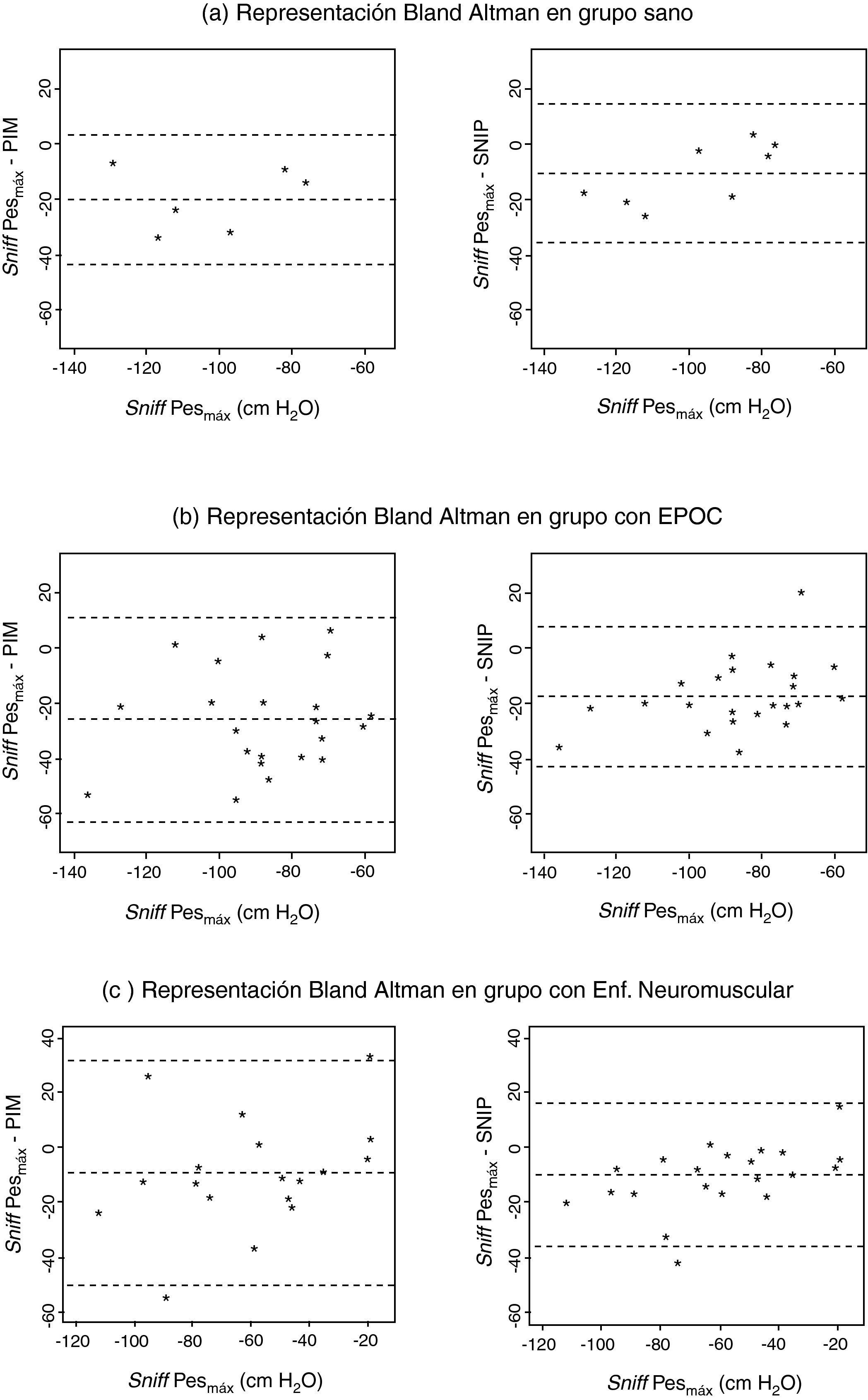
Análisis estadísticoLas variables cuantitativas se presentan como valor de la media±desviación típica (x±SD). La relación entre las diferentes variables cuantitativas se analizó mediante el coeficiente de Pearson. Además se calculó el grado de ajuste entre sniff Pesmáx y tanto PIM como SNIP mediante el método de las diferencias contra las medias, y de acuerdo al procedimiento de Bland and Altman18. También se calcularon mediante sus fórmulas convencionales respectivas la especificidad, sensibilidad, y valores predictivos positivo y negativo de cada una de las técnicas no invasivas de medición de fuerza de los músculos inspiratorios, siempre respecto de la sniffPesmáx, considerada como el gold standard. En todos los casos la significación estadística se definió por un error alfa (p) inferior a 0,05.
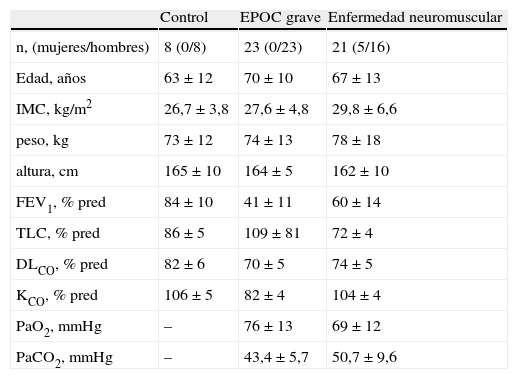
ResultadosCaracterísticas generalesFinalmente se incluyeron un total de 52 sujetos válidos; que pudieron clasificarse en los tres grupos siguientes: 23 pacientes con EPOC grave, 21 enfermos con patología neuromuscular y 8 sujetos control. No se encontraron diferencias estadísticamente significativas en las características generales de los tres grupos estudiados, si bien obviamente diferían en su función respiratoria (tabla 1). Los diagnósticos del grupo con enfermedades neuromusculares fueron en tres de ellos esclerosis lateral amiotrófica, en 4 enfermos miastenia gravis, en dos de los casos secuelas post-poliomielitis y en 14 pacientes con parálisis frénica.
Características generales y antropométricas
| Control | EPOC grave | Enfermedad neuromuscular | |
| n, (mujeres/hombres) | 8 (0/8) | 23 (0/23) | 21 (5/16) |
| Edad, años | 63±12 | 70±10 | 67±13 |
| IMC, kg/m2 | 26,7±3,8 | 27,6±4,8 | 29,8±6,6 |
| peso, kg | 73±12 | 74±13 | 78±18 |
| altura, cm | 165±10 | 164±5 | 162±10 |
| FEV1, % pred | 84±10 | 41±11 | 60±14 |
| TLC, % pred | 86±5 | 109±81 | 72±4 |
| DLCO, % pred | 82±6 | 70±5 | 74±5 |
| KCO, % pred | 106±5 | 82±4 | 104±4 |
| PaO2, mmHg | – | 76±13 | 69±12 |
| PaCO2, mmHg | – | 43,4±5,7 | 50,7±9,6 |
Los resultados se expresan como media±desviación estándar.
DLCO: capacidad de transferencia de CO; FEV1: volumen espirado máximo en el primer segundo; IMC: índice de masa corporal; KCO: capacidad de transferencia de CO corregido por volumen alveolar; PaO2: presión parcial de oxígeno en sangre arterial; PaCO2: presión parcial de anhídrido carbónico en el mismo compartimento; TLC: capacidad pulmonar total.
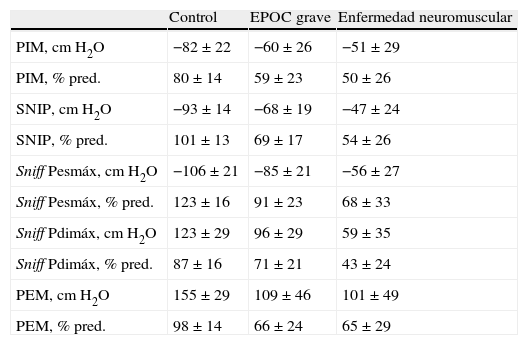
La tabla 2 muestra los valores de las distintas variables de función muscular para cada uno de los tres grupos.
Función muscular respiratoria
| Control | EPOC grave | Enfermedad neuromuscular | |
| PIM, cm H2O | −82±22 | −60±26 | −51±29 |
| PIM, % pred. | 80±14 | 59±23 | 50±26 |
| SNIP, cm H2O | −93±14 | −68±19 | −47±24 |
| SNIP, % pred. | 101±13 | 69±17 | 54±26 |
| Sniff Pesmáx, cm H2O | −106±21 | −85±21 | −56±27 |
| Sniff Pesmáx, % pred. | 123±16 | 91±23 | 68±33 |
| Sniff Pdimáx, cm H2O | 123±29 | 96±29 | 59±35 |
| Sniff Pdimáx, % pred. | 87±16 | 71±21 | 43±24 |
| PEM, cm H2O | 155±29 | 109±46 | 101±49 |
| PEM, % pred. | 98±14 | 66±24 | 65±29 |
Los resultados se expresan como media±desviación estándar.
PEM: presión espiratoria máxima; PIM: presión inspiratoria máxima; Sniff Pesmáx: presión esofágica durante inspiración forzada; Sniff Pdimáx: presión transdiafragmática durante inspiración forzada; SNIP: presión nasal durante inspiración máxima.
En el grupo control, ninguno de los sujetos presentaba disminución de su sniffPesmáx, considerándola para los hombres menor de 100cm H2O y en las mujeres menores de 80cm H2O24. Hasta una cuarta parte de ellos no consiguieron realizar correctamente la maniobra estática de PIM. Por el contrario, la maniobra dinámica de SNIP fue correcta en todos los casos. De los seis sujetos que realizaron correctamente la maniobra estática, dos cumplirían criterios de debilidad muscular considerando PIM < 80% pred. Por el contrario, ningún sujeto control mostró esta alteración al tomar como referencia el valor de SNIP; igualmente, < 80% pred. Aunque PIM y SNIP mostraban una sensibilidad y valores predictivos positivo y negativo del 100% en este grupo, la especificidad fue del 100% sólo con la SNIP, reduciéndose al 83% para la PIM.
En el grupo de pacientes con EPOC grave, hasta un 60% presentaban disfunción muscular inspiratoria medida mediante sniffPesmáx. Sorprendentemente, sólo un enfermo realizó incorrectamente la maniobra estática de PIM y todos hicieron apropiadamente la de SNIP. El porcentaje de sujetos con sniffPesmáx normal y presión en vía aérea superior reducida fue similar para PIM (tres pacientes) y SNIP (dos pacientes). En este grupo, ambas técnicas no invasivas de medición de la fuerza inspiratoria presentaban una sensibilidad y valor predictivo negativo del 100%. La especificidad fue de 69% para la SNIP y tan solo del 54% para la PIM. Algo similar sucedió con el valor predictivo positivo, que fue del 71% para la SNIP y disminuyó al 57% para la PIM.
En el grupo de pacientes con enfermedades neuromusculares, hasta un 65% presentaban disfunción muscular inspiratoria según los valores de su sniffPesmáx. La maniobra estática de la PIM no fue aceptable en tres pacientes, aunque todos realizaron correctamente la maniobra de SNIP. De los enfermos con sniffPesmáx dentro de la normalidad, la PIM era sugestiva de pérdida de fuerza muscular en 4 de ellos, mientras que la SNIP lo era en dos. La sensibilidad y el valor predictivo negativo fue también en este caso del 100% para PIM y SNIP, con especificidad equivalente (75%). También el valor predictivo positivo fue similar en ambas 94% para la SNIP y 93% para la PIM.
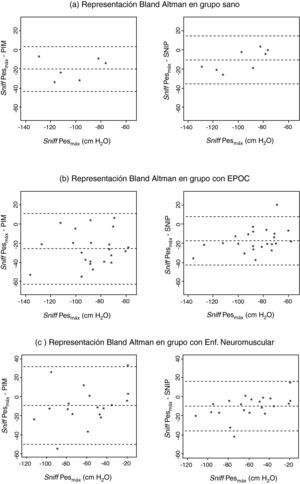
Correlaciones y concordancia entre las diferentes determinacionesConsiderando sólo los sujetos control, la razón media entre SNIP y sniffPesmáx fue de 0,882 (IC 95%: 0,786 a 0,978) siendo la diferencia de 13,9±12,6. En los pacientes con EPOC estos valores fueron de 0,820 (IC 95%: 0,740 a 0,900) y 16,1±14,2, respectivamente; siendo de 0,863 (IC 95%: 0,746 a 0,980) y 9,3±12,0 en los enfermos con patología neuromuscular. El análisis de correlación intraclase para medida única entre PIM y sniffPesmáx en el grupo control fue de 0,602 (IC 95%: -0,108 a 0,933), siendo para los enfermos con EPOC de 0,418 (IC 95%: -0,108 a 0,761) y para los aquejados de patología neuromuscular de 0,712 (IC 95%: 0,378 a 0,882) (figs. 2a, b y c, panel izquierdo). A su vez, la correlación intraclase entre la SNIP y la sniffPesmáx en sujetos control fue de 0,585 (IC 95%: -0,097 a 0,901) mostrando los pacientes con EPOC un valor de 0,569 (IC 95%: -0,048 a 0,836) y los enfermos neuromusculares 0,840 (IC 95%: 0,459 a 0,943) (figs. 2a, b y c, panel derecho). El valor de p osciló en todos los casos entre < 0,05 y < 0,001.
En el grupo control se observó una excelente correlación directa entre la fuerza de los músculos inspiratorios medida mediante la prueba invasiva y las dos no invasivas (fig. 1a). También los pacientes con EPOC grave en fase de estabilidad clínica, presentaban una correlación estadísticamente significativa entre la prueba invasiva y las no invasivas (fig. 1b). Por último en los pacientes con enfermedades neuromusculares, también se encontraron correlaciones directas entre presión esofágica y tanto PIM (fig. 1c).
DiscusiónEl presente estudio confirma que la determinación de la SNIP es un complemento válido a la PIM para la evaluación de la fuerza de los músculos inspiratorios de forma no invasiva. Esto es aplicable tanto a sujetos control como a pacientes con EPOC grave o con enfermedades neuromusculares fig. 2.
Existen diversas entidades nosológicas en las que resulta importante poder determinar la existencia de disfunción muscular respiratoria. Esto es debido fundamentalmente a las implicaciones pronósticas y terapéuticas de dicha afectación. En general, la disfunción de los músculos respiratorios, sobre todo si inicialmente es importante o tiene un carácter progresivo, implicará un mal pronóstico. Por otra parte, su detección y caracterización ayudará a la toma de decisiones sobre el eventual soporte ventilatorio y/o fisioterapia específica. También servirá para valorar la evolución y respuesta terapéutica7,20,21. Finalmente, en algunas ocasiones la detección de la disfunción muscular respiratoria será la primera manifestación de una enfermedad neuromuscular.
La disfunción muscular respiratoria suele referirse específicamente a los músculos inspiratorios, aunque puede asociarse a pérdida de función en los espiratorios. Esto es debido a que la inspiración es un fenómeno siempre activo, que requiere un considerable gasto de energía (en reposo equivale a un 5% del consumo total de oxígeno del organismo). La espiración por el contrario, sólo se torna activa en circunstancias especiales, como el envejecimiento, la enfermedad o el ejercicio2.
La variable voluntaria que podemos considerar como gold standard en la valoración de la función muscular inspiratoria es la presión esofágica máxima (Pesmáx), dado que constituye un excelente reflejo de los cambios en la presión pleural2. En general la Pesmáx se obtiene durante maniobras voluntarias tanto estáticas (sin flujo aéreo) como dinámicas (con flujo) máximas, y mediante un catéter de presión introducido en el esófago. La maniobra más aceptada y con la que existe mayor experiencia es la de inhalación forzada (sniff), para la que además existen valores de referencia19. En general, se acepta que valores de presiones esofágicas durante las maniobras de inhalación forzada (sniffPesmáx) para hombres menor de 100cmH2O y en mujeres menores de 80cmH2O indica afectación funcional inspiratoria24. Las maniobras pueden realizarse desde la posición de reposo respiratorio que sería capacidad funcional residual (FRC) o desde RV, aunque lo primero es más frecuente. Si la medición de la sniffPesmáx se acompaña de la de presión intraabdominal generalmente mediante otro catéter posicionado en el estómago, es posible calcular también la presión transdiafragmática (sniffPdimáx) que mide la fuerza específica del diafragma2,6. Sin embargo, todas estas determinaciones además de ser voluntarias son relativamente invasivas, suponen molestias para el paciente y requieren personal entrenado. Una solución a la voluntariedad de estas técnicas en pacientes con poca capacidad de compresión o incapacidad de colaboración, sería la utilización de técnicas de estimulación tanto magnética como eléctrica para contracción de los músculos inspiratorios mientras se registra la presión esofágica (Pes). En pacientes con EPOC moderado-grave en fase de estabilidad existe una relación moderada entre los valores de la presión esofágica obtenida mediante la estimulación magnética cervical, que es aproximadamente un 20% inferior que la sniffPesmáx31.
Una buena alternativa, cuyo uso clínico se ha ido generalizando desde su aparición en los años 60, es la medición en boca de la presión inspiratoria estática máxima o PIM3. Para ella también existen valores de referencia ámpliamente aceptados3-5. La PIM sería reflejo de la presión alveolar, a diferencia de la sniffPesmáx que lo sería de la presión pleural, debido a ser medidas durante diferentes maniobras estática y dinámica respectivamente. Aunque la maniobra de determinación de la PIM carece de invasividad y es relativamente sencilla en su ejecución, presenta también algunos problemas. En primer lugar, es necesaria una buena coordinación entre el técnico y el sujeto evaluado, ya que de lo contrario pueden infravalorar la fuerza inspiratoria. En segundo lugar, algunos sujetos no consiguen mantener por un mínimo tiempo su esfuerzo máximo, con lo que éste queda infravalorado. En tercer lugar, se trata de una maniobra “no natural”, cuya correcta ejecución debe ser aprendida por el sujeto del estudio. Esto implica la necesidad de neutralizar el efecto aprendizaje. La cuarta dificultad es que debe descartarse la participación de la musculatura facial en la maniobra2,22; problema que puede minimizarse con un pequeño orificio “de escape” en la pieza bucal oclusora. En quinto lugar, puede ser necesaria la realización de entre 5 y 9 maniobras válidas hasta obtener valores fiables2,23. Finalmente, los eventuales problemas asociados en la vía aérea superior pueden provocar su colapso inspiratorio, con dificultades para la transmisión de la presión alveolar a la boca24. No es pues de extrañar que diferentes autores, como Laroche, consideren que la sniffPesmáx es un reflejo mucho más exacto de la fuerza inspiratoria que la PIM25. Todos estos inconvenientes hicieron que en la década de los 80, Miller et al describiesen una maniobra no invasiva y dinámica para la determinación de la fuerza de los músculos inspiratorios en la fosa nasal (sniff nasal inspiratory pressure [SNIP])10. Esta maniobra consiste en realizar una inhalación forzada, generalmente desde FRC, con medición de la presión generada. Su casi único inconveniente es la dificultad de valoración cuando coexiste una obstrucción nasal26, ya que no requiere coordinación entre técnico y sujeto evaluado, tampoco es necesario mantener el esfuerzo en el tiempo, se trata de una maniobra natural, no participa en ella la musculatura facial, y parece alterarse mínimamente en sujetos con algún problema en la vía aérea superior9-11. Sin embargo, y desde su descripción, tenemos noticia de únicamente dos estudios de validación de la SNIP, realizados en adultos control y en pacientes con EPOC o patología pulmonar restrictiva26,27. En uno de ellos, Hértier et al demostraron que la SNIP es una buena estimación de la fuerza de los músculos inspiratorios tanto en sujetos control como en individuos con enfermedades neuromusculares o de la caja torácica26. Estos autores estudiaron un promedio de 34 maniobras inhalatorias en sus sujetos control y de 15 en los pacientes, obteniendo también una buena relación entre las medidas de presión en esófago y fosas nasales al igual que los incluidos en nuestro estudio. Por otro lado, en estos dos grupos, sujetos con enfermedades neuromuscualres y control la SNIP infraestimaría aproximadamente en -10cm H2O a la sniffPesmáx; sin embargo la PIM tendría mayor dispersión. En nuestro grupo de pacientes con enfermedades neuromuculares la concordancia de la SNIP con respecto a la sniffPesmáx es mejor que con la PIM.
Un factor que podría modificar la transmisión de la presión respiratoria a las fosas nasales es la presencia de obstrucción al flujo aéreo, o más exactamente, un aumento en la resistencia de las vías aéreas27,28. Esto es debido a que en esa situación, el gradiente de presión alvéolo-vía aérea superior depende de una constante de tiempo, que a su vez es producto de la resistencia y la distensibilidad de esta última estructura. Dado que la EPOC es el paradigma del aumento de las resistencias y de la obstrucción al flujo aéreo, una maniobra de corta duración como una inhalación podría provocar un colapso precoz, con infraestimación de la fuerza real muscular. Esto es justamente lo propuesto por Uldry et al. En su estudio se observó una infraestimación de la SNIP, aunque también de la PIM, atribuyéndose esta última a la dificultad que supone mantener un esfuerzo estático. En el grupo de pacientes con EPOC en fase estable en nuestro estudio se observa una mejor correlación de la SNIP con respecto a la sniffPesmáx que la PIM. Probablemente, en esta población con EPOC la SNIP infraestima aproximadamente en -20cm H2O a la sniffPesmáx sin embargo en los sujetos control como en los pacientes con enfermedades neuromusculares es de -10cm H2O. Esto podría estar explicado por lo propuesto por Uldry y colaboradores27 debido al aumento de la resistencia de la vía aérea que se produce en los pacientes con EPOC. Sin embargo, en nuestro estudio los pacientes con EPOC grave en fase también estable han mostrado algunas ventajas de la SNIP respecto de la PIM, ya que la primera se aproximaba mejor al valor de la Pesmáx y la sensibilidad era hasta un 15% superior. En la misma línea, Murciano et al, en un estudio realizado en pacientes con EPOC e intubación orotraqueal, no encontraron diferencias relevantes entre la presión de oclusión traqueal y la presión esofágica28.
En todos los grupos de nuestro estudio se confirma que no existe dificultad con la maniobra dinámica de SNIP. Problema que en ocasiones se detecta al realizar la maniobra estática de PIM. Esto provoca que, en ocasiones, una determinación de únicamente la PIM, pueda infravalorar la fuerza muscular inspiratoria. Sin embargo, si se realizan ambas maniobras (SNIP y PIM) se obvia este problema. Así, en nuestro estudio, únicamente dos pacientes (ambos del grupo EPOC) con PIM y SNIP disminuidas mostraban una sniffPesmáx normal. Por tanto, ambas técnicas debieran considerarse como complementarias. Desde un punto de vista práctico, si se incluyen ambas pruebas en la evaluación funcional rutinaria, siempre que una de las dos esté dentro de los valores de referencia podríamos asegurar que no existe disfunción de los músculos inspiratorios.
Limitaciones de la técnicaUna posible limitación teórica de la maniobra necesaria para obtener la SNIP es el eventual colapso de la cavidad nasal, y en concreto a nivel del istmo29. Sin embargo, esto es poco probable en situación normal, ya que implicaría una presión trasnasal de 10-15cm H2O)29,30, que sólo se produce a altos flujos (unos 30 L/min), no alcanzables en la inhalación forzada desde FRC29. Sí que es cierto, que bajo determinadas circunstancias como la congestión nasal, este factor podría jugar un papel limitante.
Una limitación actual de la técnica que no afecta al presente trabajo radica en la ausencia de valores de referencia para la SNIP en población mediterránea. Sí que existen ya ecuaciones de predicción para población norte y centroeuropea, tanto adulta12 como infantil13, que pueden ser utilizados como alternativa aceptable. En este estudio se han empleado siempre valores absolutos para la comparación de presiones.
Otra posible limitación del presente estudio es la existencia de problemas de obstrucción nasal sin repercusión clínica en los sujetos estudiados. Como criterio de exclusión se utilizó la existencia de problemas de obstrucción nasal en la historia clínica pero esta no fue explorada mediante rinomanometría. Sin embargo, aunque esta hubiese existido, no tendría repercusión clínica con lo que probablemente sería de escasa magnitud.
En conclusión, la maniobra de determinación de la SNIP permite obtener de forma no invasiva una buena aproximación a la fuerza máxima desarrollada por los músculos inspiratorios, tanto en sujetos control como en pacientes con enfermedades obstructivas y restrictivas. Sin embargo, pensamos que la SNIP no ha de conceptualizarse como un substituto de la PIM en la evaluación clínica, sino más bien como su complemento, al permitir excluir falsas disfunciones sugeridas por la reducción en esta última variable. Por tanto, con la combinación de ambas técnicas no invasivas para medición de la fuerza muscular inspiratorio (PIM y SNIP) se podrá realizar una correcta indicación de pruebas invasivas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A la Sra. Maribel Delgado, DUE, por su colaboración en la realización de las pruebas fucionales.
Juana Martínez-Llorens ha sido becada por la Sociedad Española de Neumología y Cirugía Torácica (SEPAR) y la Sociedad Catalana de Pneumologia (SOCAP).