La neumonitis organizada (NO) se ha definido como secundaria (NOS) si es debida a diferentes agresiones como infecciones, tóxicos, fármacos, enfermedades del tejido conectivo o a otros procesos y primaria, idiopática o criptogénica cuando no se ha hallado una asociación a otra enfermedad1,2. La relación entre diferentes tipos de infección y el inicio de la NO es desconocida2,3.
Describimos el caso de un paciente varón de 75 años, exfumador desde hace 30 años de 25paq/año con antecedentes de HTA, fibrilación auricular y cirugía por pólipos de colon. En tratamiento con acenocumarol, digoxina y valsartán.
Presenta un cuadro clínico con tos y expectoración mucosa, disnea a moderados esfuerzos, fiebre, artromialgias y malestar general de 2 semanas de evolución. En la radiografía de tórax se objetivaron unos infiltrados pulmonares en lóbulo inferior derecho e izquierdo, por lo que se inicia tratamiento con cefditoren 400mg/día y azitromicina 500mg/día durante 7 días.
Ante la aparición de dolor pleurítico en hemitórax derecho por derrame pleural y ausencia de resolución de los síntomas clínicos, se decide su ingreso hospitalario. En la exploración física destaca una temperatura de 38,1°C, taquipnea y una saturación de oxihemoglobina del 93%, respirando una FiO2 del 21%. En la auscultación respiratoria presentaba roncus y crepitantes en la base pulmonar derecha.
En el análisis de ingreso destacaba una leucocitosis de 13.900 leucocitos/mm3 (80% neutrófilos, 9% linfocitos y 10% monocitos), 399.000 plaquetas/mm3 y VSG 111mm/1.ª hora. En los parámetros bioquímicos destacaba una ALP de 133UI/l, gamma-GT 231UI/l y LDH 392UI/l y PCR de 140mg/l. El resto de parámetros hepáticos, función renal, iones, lípidos, proteínas totales, albúmina, ácido úrico, hormonas tiroideas, procalcitonina, ECA, inmunoglobulinas y complemento estaban dentro de los límites de la normalidad.
El estudio de autoinmunidad fue negativo y no se detectaron precipitinas plasmáticas a Aspergillus ni a proteínas de aves. La gasometría arterial respirando FiO2 al 21% mostraba una insuficiencia respiratoria parcial (pO2 59mmHg) y la intradermorreacción de la prueba de Mantoux fue negativa.
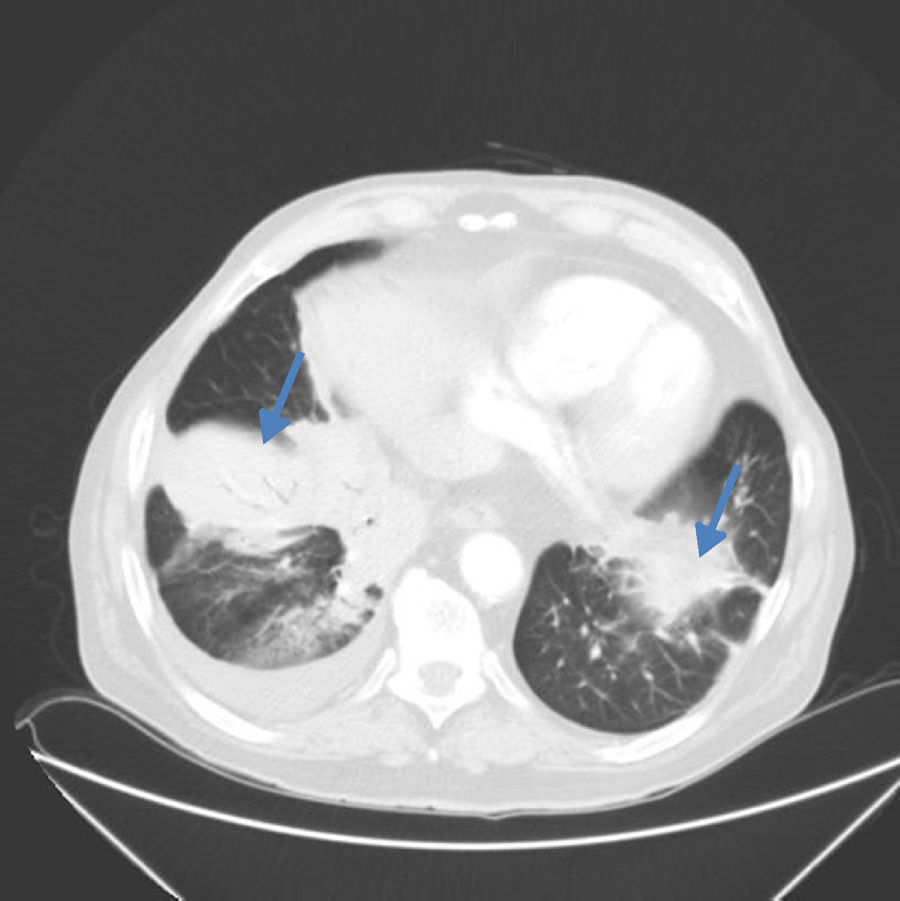
La TC torácica visualizó un infiltrado alveolar de límites mal definidos, con aspecto de masa polilobulada en el segmento anterior del lóbulo inferior derecho y un nódulo sólido en el mismo lóbulo de 25mm de diámetro en relación con un derrame pleural. Además presentaba infiltrados parcheados con áreas en vidrio deslustrado en língula y lóbulo inferior izquierdo (fig. 1).
Una toracocentesis permitió extraer 50cc de líquido seroso amarillento con celularidad mixta consistente en células mesoteliales, polimorfonucleares y linfocitos. El pH fue de 7,44, la relación de proteínas en líquido pleural (3,6UI/l) y suero (6,3g/dl), glucosa 125mg/dl y ADA 36UI/l sin evidenciar bacilos ácido-alcohol resistentes ni otros gérmenes. Los cultivos microbiológicos del líquido pleural incluyendo medios específicos para el bacilo de Koch, fueron negativos. Se practicó una broncoscopia que visualizó una tráquea «en sable» y tendencia al colapso de los bronquios principales sin otros hallazgos destacables.
Tras iniciar tratamiento con piperacilina y linezolid (durante 6 días) desapareció la fiebre sin mejoría radiológica, persistiendo el resto de síntomas, y ante los hallazgos de la TC se realizó biopsia con aguja de true cut (en lóbulo inferior derecho) cuyo informe histológico era compatible con neumonía organizada, visualizándose así mismo un granuloma no caseificado sin BAAR en la tinción.
Se inició tratamiento con metilprednisolona 40mg/día con posterior resolución del infiltrado pulmonar y del derrame pleural a los 3 días. Tras aislar crecimiento de Mycobacterium tuberculosis en el lavado broncoalveolar se inicia tratamiento antituberculostático (etambutol/isoniazida/pirazinamida/rifampicina) manteniendo la dosis de corticoides con mejoría clínica significativa posterior.
Recientemente Huo et al., han descrito la presencia de granulomas de células epitelioides o células gigantes multinucleadas en resecciones de neumonías organizadas focales relacionando su origen a una etiología infecciosa4,5. En el paciente no existía historia de exposición compatible con una neumonitis por hipersensibilidad. Por el contrario, la presencia de una condensación con broncograma aéreo, un nódulo e infiltrados parcheados con múltiples áreas en vidrio deslustrado son hallazgos habituales en la neumonía organizada, y aunque no se pudo descartar la etiología infecciosa existen series en las que la neumonía organizada asocia derrame pleural hasta en el 20% de los pacientes con lesiones focales.
De este caso clínico podemos concluir que en casos de infiltrados persistentes a pesar de tratamientos antibióticos (incluida la infección tuberculosa) debemos considerar la existencia de una neumonía organizada secundaria.
Al Dr. M. Marigil de la Sección de Anatomía Patológica y a la Dra. E. Briz de la Sección de Neumología del Hospital San Jorge, Huesca.