En los últimos años se ha asistido a un incremento progresivo en la utilización de la ecobroncoscopia con punción aspirativa (EBUS-TBNA). En la actualidad, la EBUS-TBNA es la técnica de elección para el análisis citológico de los ganglios mediastínicos e hiliares en el cáncer de pulmón y en otras enfermedades que afectan a esta zona anatómica. Se trata de una técnica mínimamente invasiva y muy segura1,2. Presentamos una complicación excepcional de la EBUS-TBNA no descrita en la literatura, como es la trombosis arterial pulmonar asociada a adenitis intrapulmonar.
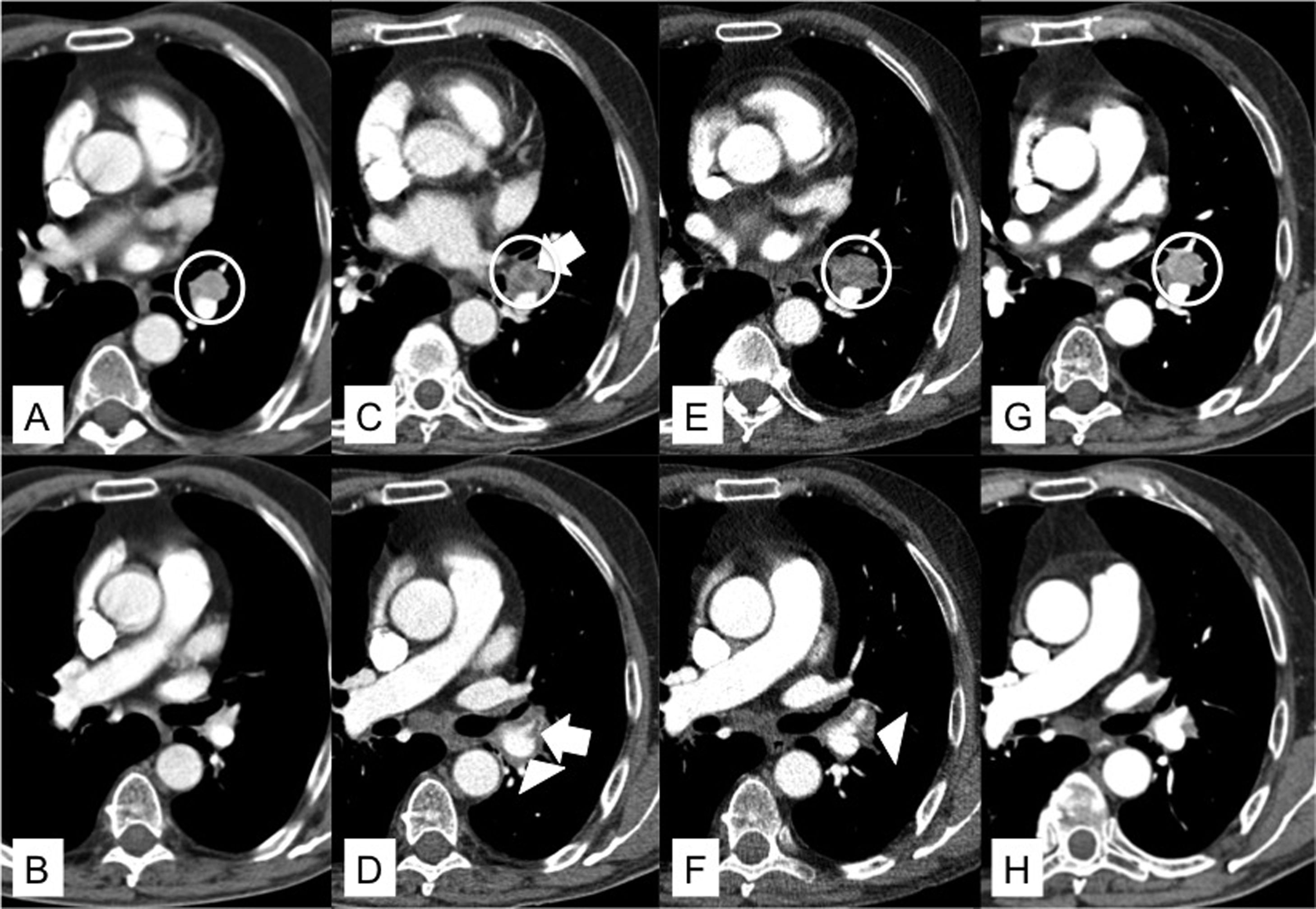
Se trata de un varón de 71 años, diagnosticado 7 años antes de carcinoma renal de células claras en estadio i, que requirió nefrectomía radical izquierda y, 3 años más tarde, segmentectomía atípica en el lóbulo superior derecho por metástasis pulmonar única. Durante el seguimiento de la enfermedad se realizó una tomografía computarizada (TC) de tórax que evidenció una adenopatía interlobar izquierda de 12mm de diámetro menor con necrosis central. La EBUS-TBNA identificó y puncionó una adenopatía interlobar izquierda (estación ganglionar 11L) de 15mm de diámetro menor, cuyo análisis citológico fue compatible con metástasis de carcinoma renal de células claras. Seis días después de la realización de la EBUS-TBNA, el paciente acudió a urgencias por malestar general, fiebre de 38-40°C, disnea y dolor torácico inespecífico. En la analítica sanguínea destacaba una PCR de 16mg/dl y una leucocitosis de 14,96×10^9/l, con una neutrofilia de 13,6×10^9/l. La radiografía de tórax era normal. Se inició tratamiento antibiótico empírico con ceftriaxona y azitromicina, a pesar de lo cual el paciente persistió febril, por lo que se decidió solicitar una TC de tórax, que confirmó la persistencia de la adenopatía interlobar izquierda que estaba rodeada de una imagen de densidad de partes blandas adyacente a la adenopatía, especialmente en su margen superior, que era el del potencial recorrido de la aguja y también englobaba la arteria lobar inferior izquierda, así como una imagen de trombo agudo en la emergencia de la rama lingular de la arteria pulmonar (fig. 1). Con el diagnóstico de adenitis intrapulmonar con trombosis arterial asociada se cambió la cobertura antibiótica a piperacilina/tazobactam y linezolid y se inició tratamiento anticoagulante con enoxaparina 1mg/kg de peso cada 12h. La evolución del paciente fue favorable, con resolución de la fiebre y normalización de los parámetros inflamatorios. Una TC de tórax un mes después del alta mostraba la resolución de la adenitis intrapulmonar y de la trombosis de la arteria lingular.
A: TC de tórax en ventana de mediastino a la altura de la bifurcación bronquial. Se identifica una adenopatía patológica e hipercaptante en el hilio izquierdo (circunferencia blanca). B: TC de tórax en ventana de mediastino a la altura de la arteria pulmonar derecha. Arteria lingular permeable. C: TC de tórax en ventana de mediastino a la altura de la bifurcación bronquial, 34 días después de A. Se objetiva la aparición de un foco hipodenso (flecha blanca) en el seno de la adenopatía hiliar izquierda (circunferencia blanca). D: TC de tórax en ventana de mediastino a la altura de la arteria pulmonar derecha, 34 días después de B. Aparición de un trombo agudo de disposición central en la arteria lingular (flecha blanca) y un rodete inflamatorio que engloba las estructuras vasculares del hilio izquierdo (cabeza de flecha blanca). E: TC de tórax en ventana de mediastino a la altura de la bifurcación bronquial, 44 días después de A. La adenopatía hiliar izquierda persiste con mayor aumento de volumen (circunferencia blanca). F: TC de tórax en ventana de mediastino a la altura de la arteria pulmonar derecha, 44 días después de B. Resolución del trombo en el interior de la arteria lingular, pero con persistencia del rodete inflamatorio alrededor de los vasos hiliares izquierdos (cabeza de flecha blanca). G: TC de tórax en ventana de mediastino a la altura de la bifurcación bronquial. Recuperación de las características iniciales de la adenopatía hiliar izquierda, 69 días después de A. H: TC de tórax en ventana de mediastino a la altura de la arteria pulmonar derecha, 69 días después de B. Resolución del rodete inflamatorio que acompañaba a los vasos hiliares izquierdos.
Se presenta el primer caso reportado de trombosis arterial secundaria a la realización de una EBUS-TBNA. Desde su introducción en el año 2000, la EBUS-TBNA se ha convertido en una herramienta esencial para investigar las linfoadenopatías hiliares y mediastínicas en el cáncer de pulmón, los carcinomas extratorácicos y diversas afecciones granulomatosas, como la sarcoidosis o la tuberculosis3.
Las complicaciones de la EBUS-TBNA son poco habituales pero pueden ser graves. En una encuesta nacional japonesa donde se evaluaba un total de 7.345 procedimientos, el porcentaje de complicaciones fue del 1,% siendo la hemorragia la más frecuente (0,6%), seguida de complicaciones infecciosas (0,1%) como mediastinitis, neumonía, pericarditis o infección de la lesión quística4.
Igualmente, un metaanálisis que incluía un total de 16.181 casos reportaba una frecuencia de eventos adversos graves del 0,1%, más de la mitad de los cuales eran de origen infeccioso5. Se especula que la mediastinitis es una de las complicaciones infecciosas más frecuentes, potencialmente grave y con una mortalidad del 12-50%2,6, lo que podría ser debido a la contaminación del canal de trabajo del broncoscopio por las secreciones de la cavidad orofaríngea, con la posterior contaminación de la aguja y una inoculación bacteriana directa durante la punción mediastínica transbronquial7. En cuanto a la adenitis, existe un caso reportado como infección localizada de la adenopotía subcarinal tras EBUS-TBNA6. En la literatura no se han publicado casos de trombosis arterial asociada al procedimiento. Diversos factores podrían haber participado en la formación del trombo, entre los que se incluyen el estado proinflamatorio asociado a la mediastinitis focal y el hecho de que las células tumorales pueden inducir la generación de trombina, que interviene en la patogénesis del estado hipercoagulable que acompaña al cáncer8,9. En nuestro caso, lo más probable es que se produjera una infección del ganglio con una tromboarteritis infecciosa secundaria por contigüidad, puesto que la reacción inflamatoria lo evidencia.
ConclusiónLa EBUS-TBNA es una prueba muy segura pero en la que de forma ocasional pueden darse complicaciones potencialmente graves. La aparición de síntomas torácicos o fiebre después del procedimiento obliga a una evaluación exhaustiva del paciente con el objetivo de descartarlas.