Los linfomas de tejido linfoide asociados con mucosas (MALT) son linfomas no Hodgkin de linfocitos B que aparecen en áreas extraganglionares, que normalmente carecen de tejido linfoide organizado. El órgano afectado con mayor frecuencia es el estómago, pero se han comunicado casos de linfoma MALT en otras partes del tubo digestivo y en los pulmones, la piel, la glándula tiroides y la órbita ocular1.
Los linfomas MALT no gástricos suelen tener un curso indolente. En el momento del diagnóstico suelen estar localizados2; su pronóstico es favorable3 y la supervivencia de los pacientes es prolongada1.
Independientemente de si se trata de una afectación primaria o secundaria3, el linfoma MALT traqueal es muy infrecuente, probablemente debido a la escasez de tejido linfoide en la tráquea2. Las características de la respuesta al tratamiento, el pronóstico y la supervivencia de este tipo de linfoma MALT parecen ser similares a las de otros linfomas MALT no gástricos.
Comunicamos el caso de un varón de 86 años de edad que acudió a nuestro centro por presentar hemoptisis moderada de una semana de evolución y una pérdida de peso no cuantificada durante el mes anterior. El paciente había recibido tratamiento con 500mg/día de azitromicina durante 5 días, sin mostrar mejoría.
Se trataba de un paciente no fumador y con antecedentes de arteritis temporal, hipertensión arterial, tratamiento crónico con antiagregantes plaquetarios y linfoma MALT no Hodgkin en la órbita derecha (estadio Ann Harbor: IEA) diagnosticado en julio de 2013. El paciente había recibido quimioterapia con clorambucilo y prednisolona (8 ciclos) y radioterapia local (40Gy) y, en el momento de finalizar el tratamiento en mayo de 2014, persistía una masa residual. A pesar de que la radioterapia es la opción recomendada para este estadio del linfoma MALT, la quimioterapia se considera eficaz en todos los estadios de la enfermedad4. En este caso el paciente era anciano y vivía lejos del hospital, por lo que se eligió una opción terapéutica que le permitiera tener que realizar menos desplazamientos. También se decidió que, si la enfermedad no respondía o solo se observaba una respuesta incompleta, el paciente recibiría radioterapia en su hospital de referencia, y este fue el caso.
La auscultación pulmonar inicial indicó la presencia de crepitantes en ambas bases pulmonares, sin otros hallazgos relevantes. En la exploración de nariz y garganta se descartó la presencia de lesiones en las vías aéreas superiores y de invasión local del linfoma orbitario.
Los resultados analíticos mostraron concentraciones normales de hemoglobina y plaquetas, y las pruebas de coagulación también fueron normales. La radiografía de tórax reveló una pérdida de volumen previamente conocida en el pulmón derecho. Se efectuó una angiografía torácica mediante tomografía computarizada que indicó signos de tromboembolismo pulmonar subsegmentario y una lesión retrotraqueal, con invasión de la luz de la tráquea.
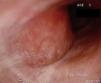
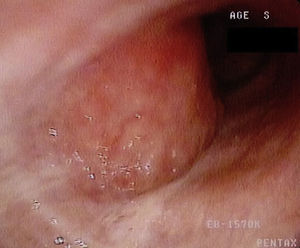
El paciente se sometió a una fibrobroncoscopia óptica que reveló una lesión neoplásica hipervascularizada en la pared posterior de la tráquea, que causaba una reducción del diámetro traqueal de un 50% (fig. 1). El análisis histológico de la biopsia mostró invasión de la mucosa traqueal coriónica por linfocitos de pequeño tamaño y núcleos ligeramente irregulares, así como la presencia de lesiones linfoepiteliales. En el análisis inmunohistoquímico se observó tinción de CD20 y Bcl-2 y ausencia de tinción de CD3, CD5, CD10 y ciclina-D1, lo que constituía un resultado compatible con linfoma MALT de bajo grado de la mucosa traqueal.
También se practicó una gammagrafía pulmonar de ventilación/perfusión, que indicó una probabilidad intermedia de que el paciente presentara un tromboembolismo pulmonar.
Se inició tratamiento con ácido aminocaproico, antibioterapia profiláctica con amoxicilina y ácido clavulánico y dosis anticoagulantes de heparina de bajo peso molecular. También se suspendieron los antiagregantes plaquetarios. La hemoptisis remitió y el paciente fue dado de alta.
Considerando que se trataba de un paciente anciano con enfermedad recidivante y diseminada, se decidió que se iniciaría quimioterapia con clorambucilo y prednisolona y, si no se observaba respuesta, también tratamiento tópico (tratamiento broncoscópico o radioterapia). En este momento el paciente ha finalizado 8 ciclos de quimioterapia, continúa asintomático y la tomografía computarizada torácica de seguimiento ha indicado una respuesta completa de la masa traqueal.
La localización traqueal del linfoma MALT es muy infrecuente, pero su pronóstico es favorable y la supervivencia a largo plazo es buena. Diversas opciones terapéuticas, como la resección quirúrgica, la radioterapia, el tratamiento broncoscópico, la quimioterapia, la inmunoterapia (rituximab) y la inmunoquimioterapia han demostrado ser eficaces para el tratamiento de esta enfermedad. Sin embargo, dada su rareza, los datos disponibles no son suficientes para poder comparar las distintas opciones terapéuticas.
En las orientaciones terapéuticas para el linfoma MALT no gástrico diseminado se recomienda la quimioterapia, sola o en combinación con inmunoterapia. La radioterapia tópica solo se debería usar en caso de enfermedad localizada o como tratamiento paliativo de la enfermedad sintomática4,5.
Dado el buen pronóstico y los índices de supervivencia de esta enfermedad, es importante tenerla en cuenta al hacer el diagnóstico diferencial de una lesión traqueal2,3. Según la base de datos PubMed, en todo el mundo se han comunicado 20 casos, pero este es el primero que se describe en Portugal.
Al Dr. Fortunato Vieira y a las Dras. Ana Loureiro, Marisol Guerra y Margarida Inácio.