La reducción del volumen pulmonar con válvula (LVR) es una técnica cada vez más empleada en algunos pacientes con enfisema grave. Los perfiles de seguridad y de eficacia de esta técnica son buenos; sin embargo, los pacientes pueden desarrollar complicaciones graves y no responder al tratamiento, incluso los que se consideran candidatos adecuados.
Presentamos el caso de una mujer de 60 años de edad, con enfermedad pulmonar obstructiva crónica (EPOC) en estadio IV, disnea intensa durante el ejercicio e insuficiencia respiratoria no hipercápnica. Las pruebas de función pulmonar (PFP) mostraron una grave obstrucción del flujo aéreo (FEV1: 0,57 l, 24% del valor previsto [vp]) e hiperinsuflación (RV: 334% del vp y FRC: 274% del vp). La evaluación radiológica reveló un enfisema heterogéneo bilateral avanzado, con predominancia en el lóbulo superior. La instauración de un tratamiento médico optimizado y la rehabilitación pulmonar no lograron una mejoría clínica.
La paciente rechazó someterse a una intervención quirúrgica de reducción del LVR debido a la irreversibilidad de esta técnica, por lo que se evaluó la posibilidad de efectuar una LVR endoscópica. El escáner de ventilación/perfusión confirmó gran heterogeneidad de la ventilación/perfusión, con hipoperfusión bilateral de los lóbulos superiores. La baja densidad tisular observada se consideró una contraindicación relativa para la implantación de espirales endobronquiales1. Sobre la base de estos elementos, se consideró que la paciente era una candidata adecuada para la práctica de una LVR broncoscópica con válvulas endobronquiales2.
Para seleccionar el lóbulo diana se empleó el sistema ChartisTM3, que indicó ventilación colateral significativa en todos los lóbulos, con la excepción del lóbulo superior derecho (LSD). Se insertaron 2 válvulas (Zephyr®, Pulmonx Inc., Redwood City, CA, EE.UU.) en los 3 bronquios segmentarios del LSD. Este procedimiento produjo una atelectasia del LSD, pero se complicó de inmediato por la aparición de un neumotórax a tensión derecho, que se trató mediante la inserción de un drenaje torácico. Debido a la presencia de una fuga de aire persistente, y de acuerdo a las recomendaciones actuales4, 15 días después de la intervención inicial se retiró la válvula endobronquial situada en el bronquio segmentario anterior, lo que permitió detener la fuga de aire activa y retirar el drenaje torácico.
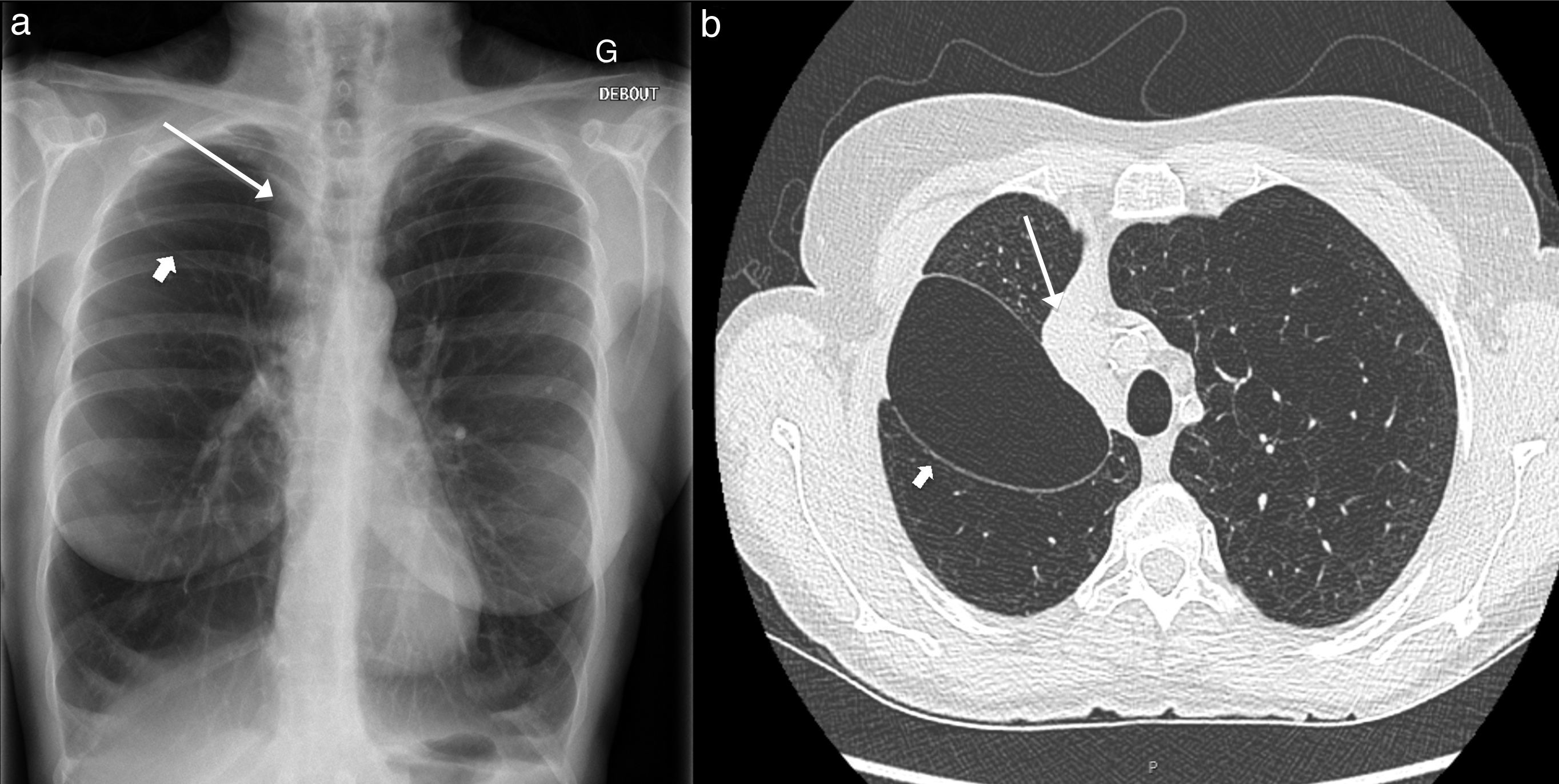
En los 3 meses siguientes, la paciente no mostró una mejoría clínica o funcional significativa. Los estudios de imagen mostraron la presencia de una cavidad aérea interlobular no resuelta y atelectasia persistente en el LSD (fig. 1). Se sospechó que esta voluminosa cavidad neutralizaba el efecto beneficioso de la reducción de volumen obtenida mediante la atelectasia del LSD, por lo que se decidió retirar las válvulas restantes. La válvula apical resultó inaccesible debido a la angulación del bronquio, pero la válvula posterior pudo extraerse con éxito.
La atelectasia del LSD y la cavidad aérea interlobular persistieron a pesar de la extracción de la segunda válvula. Ello motivó la colocación guiada por TC de un drenaje torácico en el interior de la cavidad aérea, que reveló una fuga de aire perpetua que explicaba el neumotórax prolongado (de más de 3 meses de evolución tras el procedimiento inicial). La paciente fue derivada a cirugía torácica para tratar de contener el neumotórax y lograr la reducción pulmonar. La atelectasia lobular de la paciente hizo que la elección de la intervención quirúrgica fuese una lobectomía superior derecha en lugar de una LVR clásica. Con esta intervención se logró el cese de la fuga de aire, lo que permitió retirar el drenaje torácico 3 días más tarde. En las visitas de seguimiento efectuadas en los meses siguientes a la LVR quirúrgica no se observó mejoría clínica o funcional significativa, y la paciente fue derivada para la evaluar la posibilidad de efectuar un trasplante pulmonar.
Nuestro caso presentó múltiples complicaciones, incluido un neumotórax asociado a atelectasia inducida con válvula «clásico» y una fuga de aire muy prolongada asociada a una cavidad aérea residual.
El neumotórax es una complicación frecuente de la LVR con válvula, que afecta a aproximadamente el 10% de los casos4,5. Muy probablemente, es consecuencia de los desgarros pleurales o parenquimatosos que se producen tras una atelectasia inducida con válvula. Sin embargo, esta complicación potencialmente mortal es también una promesa de mejoría clínica. En nuestro caso, la ausencia de un efecto beneficioso a pesar de la persistencia de la atelectasia en principio fue atribuida al neumotórax.
Las fugas de aire prolongadas son complicaciones conocidas de la LVR con válvula4. No obstante, hasta donde alcanza nuestro conocimiento, no se ha descrito ningún caso de neumotórax prolongado relacionado con una LVR con válvula. En nuestro caso, 3 meses después de la implantación de las válvulas, se diagnosticó una cavidad aérea interlobular persistente. En el diagnóstico diferencial se barajó la posibilidad de un neumotórax ex-vacuo o de una fístula parenquimatoso-pleural de bajo flujo. El drenaje torácico confirmó la presencia de una fuga de aire perpetua que probaba la presencia de una fístula. El fracaso del tratamiento de esta fuga de aire mediante la inserción de un drenaje torácico motivó la práctica de una LVR quirúrgica.
Este caso demuestra que las complicaciones desarrolladas pueden superar los beneficios esperados de la LVR endoscópica. La cirugía torácica puede corregir las complicaciones relacionadas con el procedimiento endoscópico, lo que refleja la necesidad de adoptar un abordaje multidisciplinar para el estudio y el tratamiento de este tipo de pacientes enfisematosos. Por último, es posible que los criterios de selección de candidatos a LVR endoscópica o quirúrgica actuales presenten limitaciones para identificar a los pacientes «respondedores». La realización de amplios estudios aleatorizados podría permitir definir mejor los criterios de selección de estos pacientes.