Este trabajo pretende evaluar la influencia de un programa de fast-track surgery en la estancia hospitalaria y en la morbimortalidad en cirugía de resección pulmonar.
Pacientes y métodosEstudio prospectivo de 100 pacientes sometidos a resección pulmonar abierta por afección neoplásica. Se analizaron las variables demográficas y las clínicas, el tipo de resección, la estancia hospitalaria y las complicaciones postoperatorias, ajustándolas a la clasificación establecida en función del tratamiento requerido.
ResultadosSetenta y tres pacientes fueron hombres y la media de edad de 60,8 años. El 82% fueron asintomáticos y el 97% tenía historia de tabaquismo. La mayoría presentó comorbilidad asociada y se realizaron 7 neumonectomías, 79 lobectomías, 6 bilobectomías y 8 segmentectomías. La estancia media fue de 5,4±4,2 días (rango, 3-23), variando entre 3,4±0,8 días (rango, 3-6) y de 9,8±5,3 días (rango, 4-23) en función de la ausencia o presencia de complicaciones. La mortalidad asociada fue del 2% y la morbilidad del 31%, siendo las complicaciones más frecuentes la fuga aérea persistente (10%) y la fibrilación auricular (6%). El 51,5% de las complicaciones se clasificaron dentro del grupo de complicaciones de menor grado en función del tratamiento requerido. Cuatro pacientes requirieron reingreso tras el alta hospitalaria.
ConclusionesLos programas de fast-track surgery permiten conseguir una reducción de los tiempos de estancia hospitalaria al planificar una estrategia multidisciplinar del procedimiento quirúrgico, en el que toma parte activa el propio paciente. Igualmente, se hace necesario establecer sistemas de clasificación de las complicaciones postoperatorias que puedan evaluar la calidad de la cirugía.
This paper intends to assess the influence of a fast-track surgery program on hospital stay and morbidity/mortality in lung resection surgery.
Patients and methodsA prospective study including 100 patients who underwent open lung resection due to neoplastic pathologies. The variables analyzed were demographic, clinical, resection type, length of hospital stay and postoperative complications, adjusting these to the classification established according to the treatment required.
ResultsSeventy-three patients were men, and mean age was 60.8. 82% of the subjects were asymptomatic, 97% had a history of smoking and the majority presented associated comorbidities. The resection types included 7 pneumonectomies, 79 lobectomies, 6 bilobectomies and 8 segmentectomies. Mean hospital stay was 5.4±4.2 days (range: 3-23), varying between 3.4±0.8 days (range: 3-6) and 9.8±5.3 days (range: 4-23) according to the absence or presence of complications. Associated mortality was 2% and morbidity 31%; the most frequent complications were persistent air leak (10%) and atrial fibrillation (6%). 51.5% of the complications were classified within the lower grade complication group, depending on treatment required. Four patients required readmittance after hospital discharge.
ConclusionsFast-track surgery programs are able to reduce hospitalization times by planning a multidisciplinary strategy of the surgical procedure, in which the patient him/herself participates. It is equally necessary to establish systems to classify postoperative complications that can evaluate the quality of the surgery.
Las complicaciones postoperatorias, sobre todo pulmonares, continúan siendo un problema frecuente en la resección pulmonar, lo que determina una prolongación en la estancia postoperatoria con el consecuente disconfort para el paciente y el impacto económico que conlleva. La estancia de una resección pulmonar electiva está determinada por 3 factores: la fuga aérea, el control del dolor y las complicaciones.
La fast-track surgery es una estrategia multidisciplinar que combina la educación del paciente antes de la intervención, la reducción del estrés postoperatorio mediante nuevas técnicas anestésicas, analgésicas y farmacológicas, la cirugía mínimamente invasiva, la rehabilitación postoperatoria agresiva y la revisión de los principios clásicos de la asistencia postoperatoria (sondas, drenajes, catéteres, etc.), con el fin de potenciar la pronta recuperación del paciente y, consecuentemente, reducir la duración de la estancia hospitalaria1.
En nuestro país la estancia media para procedimientos torácicos mayores abiertos es de 8,2 días, que se convierten en 11,4 días cuando acontecen complicaciones2. La utilización de programas de fast-track en cirugía torácica puede conseguir una reducción sustancial en la morbilidad y mortalidad postoperatoria3-6, incluso en pacientes de alto riesgo7, con el consecuente impacto en la estancia hospitalaria.
El análisis objetivo y la discusión de la morbimortalidad postoperatoria son imprescindibles a la hora de evaluar la calidad asistencial. Sin embargo, definir y medir la calidad no es tarea fácil8. Recientemente, Seeley et al.9 han introducido un novedoso sistema para medir el grado de complicaciones en función del esfuerzo proporcional que requiere para tratar las mismas, basado en el esquema de Clavien-Dindo10,11.
El objetivo de nuestro trabajo es conocer la estancia hospitalaria de una serie de pacientes sometidos a resecciones pulmonares mayores abiertas e incluidos en un programa de fast-track y analizar la tasa de morbimortalidad operatoria desde la perspectiva de la clasificación propuesta por Seely et al.9.
Pacientes y métodosPoblación de estudioSe ha incluido, de forma consecutiva y prospectiva, a 100 pacientes sometidos a resecciones pulmonares anatómicas por patología neoplásica: neumonectomía, lobectomía, bilobectomía o segmentectomía, habiéndose excluido resecciones en cuña. Todos los pacientes fueron intervenidos de forma programada por el mismo grupo de cirujanos del Servicio de Cirugía Torácica de la Fundación Instituto Valenciano de Oncología, entre noviembre del 2008 y julio del 2011.
Descripción del protocoloPreoperatorio- –
Información al paciente, destacando la importancia de su participación activa en dicho proceso.
- –
Fisioterapia respiratoria preoperatoria.
- –
Profilaxis antibiótica.
- –
Profilaxis antitrobótica.
- –
Protocolo anestésico: inserción de catéter epidural (nivel T6-T7).
- –
Hidratación ajustada: reposición de pérdidas hemáticas y pérdidas insensibles a razón de 6-8ml/kg/h.
- –
Manta térmica y administración de sueros a temperatura controlada.
- –
Utilización de autosuturas metálicas para la separación de las cisuras pulmonares.
- –
Retirada de intubación traqueal en el quirófano.
- –
Inicio de la analgesia postoperatoria antes de acabar la intervención.
- –
Analgesia postoperatoria multimodal: catéter epidural con anestésicos locales en perfusión continua durante 48h y analgesia por vía intravenosa con antiinflamatorios no esteroideos y paracetamol alternos cada 4h.
- –
Inicio de tolerancia a ingesta oral a las 4-6 h.
- –
Retirada de sueros cuando se alcance la tolerancia oral.
- –
Fisioterapia respiratoria y movilización en las primeras 24 h.
- –
Retirada de drenajes endotorácicos a las 48 h en ausencia de fuga aérea.
- –
Control radiológico con pulmón expandido.
- –
Función cardiorrespiratoria correcta.
- –
Dolor controlado con analgesia vía oral.
- –
Correcta movilización del paciente.
De cada uno de los pacientes se recogieron las siguientes variables: sexo, edad, presencia o ausencia de síntomas, tabaquismo, comorbilidad asociada, patología neoplásica primaria o metastásica, capacidad vital forzada (FVC), volumen espiratorio máximo en el primer segundo (FEV1), cociente FEV1/FVC, capacidad de difusión alveolocapilar del monóxido de carbono (DLCO), índice de riesgo de morbimortalidad de la American Society Anestesiologist (ASA), amplitud de resección pulmonar, fuga aérea > 5 días, morbimortalidad perioperatoria, aplicándose para esta última la clasificación de las complicaciones en función del tratamiento requerido publicado por Seely et al.7 (tabla 1), estancia hospitalaria y reingreso.
Clasificación de las complicaciones según Clavien-Dindo10,11
| Complicación | Cualquier desviación del curso postoperatorio normal |
| MenorGrado IGrado II | Cualquier complicación sin necesidad de tratamiento farmacológico u otra intervenciónCualquier complicación que necesite tratamiento farmacológico u otra intervención menor |
| MayorGrado IIIGrado IIIaGrado IIIbGrado IVGrado IVaGrado IVb | Cualquier complicación que necesita intervención quirúrgica, radiológica, endoscópica o multiterapiaIntervención que no requiere anestesia generalIntervención que requiere anestesia generalCualquier complicación que requiere de tratamiento en la unidad de cuidados intensivos y soporte vitalDisfunción de un solo órganoDisfunción multiorgánica |
| MortalidadGrado V | Complicación que determina el fallecimiento del paciente |
Se llevó a cabo un análisis descriptivo de la serie estudiada. Para las variables cuantitativas se calcularon los estadísticos de centralización, media y mediana, y de dispersión, desviación típica y rango. Para las variables categóricas se calcularon la frecuencia absoluta y el porcentaje.
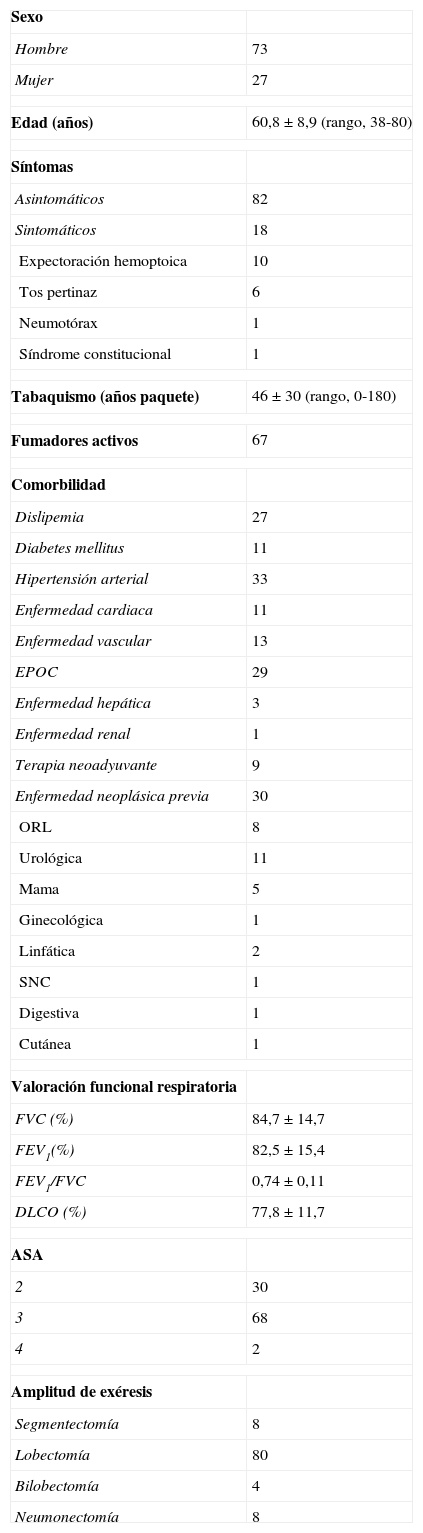
ResultadosEn nuestra experiencia, 73 pacientes fueron hombres y 27 mujeres. La media de edad se estimó en 60,8±8,9 años (rango, 38-80). Solo el 18% presentó síntomas, siendo la expectoración hemoptoica el síntoma más frecuente. En cuanto a los antecedentes, el 97% refería historia previa de tabaquismo, con una media de 45,8±29,5 años/paquete (rango, 0-180), siendo fumadores activos en el momento del diagnóstico el 67%. En cuanto a la comorbilidad asociada, la hipertensión arterial, la enfermedad pulmonar obstructiva crónica y la existencia de antecedentes neoplásicos fueron los hallazgos más frecuentes, en clara correspondencia con el hábito tabáquico. En 94 ocasiones el tumor era primario y solo en 6, metastásico. En la afección neoplásica primaria, 30 pacientes habían presentado neoplasias en otras localizaciones, sobre todo en el área urológica y otorrinolaringológica. La media de la FVC fue 84,7±14,7%, del FEV1 de 82,5±15,4% y de la relación FEV1/FVC de 0,74±0,11. En cuanto a la DLCO, fue de 77,8±19,7%. Treinta pacientes fueron clasificados como ASA 2, 68 como ASA 3 y 2 como ASA 4. Se realizaron 8 neumonectomías, 80 lobectomías, 4 bilobectomías y 8 segmentectomías. En la tabla 2 se recogen las características clínico-demográficas de toda la serie.
Características demográfico-clínicas
| Sexo | |
| Hombre | 73 |
| Mujer | 27 |
| Edad (años) | 60,8±8,9 (rango, 38-80) |
| Síntomas | |
| Asintomáticos | 82 |
| Sintomáticos | 18 |
| Expectoración hemoptoica | 10 |
| Tos pertinaz | 6 |
| Neumotórax | 1 |
| Síndrome constitucional | 1 |
| Tabaquismo (años paquete) | 46±30 (rango, 0-180) |
| Fumadores activos | 67 |
| Comorbilidad | |
| Dislipemia | 27 |
| Diabetes mellitus | 11 |
| Hipertensión arterial | 33 |
| Enfermedad cardiaca | 11 |
| Enfermedad vascular | 13 |
| EPOC | 29 |
| Enfermedad hepática | 3 |
| Enfermedad renal | 1 |
| Terapia neoadyuvante | 9 |
| Enfermedad neoplásica previa | 30 |
| ORL | 8 |
| Urológica | 11 |
| Mama | 5 |
| Ginecológica | 1 |
| Linfática | 2 |
| SNC | 1 |
| Digestiva | 1 |
| Cutánea | 1 |
| Valoración funcional respiratoria | |
| FVC (%) | 84,7±14,7 |
| FEV1(%) | 82,5±15,4 |
| FEV1/FVC | 0,74±0,11 |
| DLCO (%) | 77,8±11,7 |
| ASA | |
| 2 | 30 |
| 3 | 68 |
| 4 | 2 |
| Amplitud de exéresis | |
| Segmentectomía | 8 |
| Lobectomía | 80 |
| Bilobectomía | 4 |
| Neumonectomía | 8 |
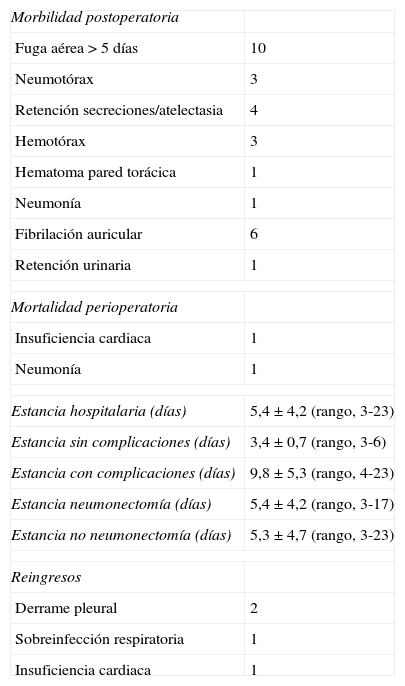
El 31% de los pacientes tuvieron complicaciones postoperatorias, 10 pacientes presentaron fuga aérea > 5 días. En 3 se objetivó la presencia de un neumotórax tras la retirada de los drenajes torácicos, precisando colocación de un nuevo drenaje. En cuatro ocasiones fue necesaria la práctica de aspiración endobronquial mediante fibrobroncoscopia por retención de secreciones/atelectasia. Tres pacientes presentaron un hemotórax, que requirió de revisión mediante toracotomía. Por último, un paciente fue diagnosticado de neumonía, que precisó de reingreso en la unidad de reanimación, y otro presentó un hematoma a nivel de la toracotomía, que no precisó de tratamiento. En cuanto a las complicaciones no respiratorias, 6 pacientes presentaron fibrilación auricular que se controlaron exclusivamente con tratamiento médico y uno una retención urinaria que precisó de permanencia de sonda urológica durante 6 días. La mortalidad perioperatoria fue del 2%, un paciente por insuficiencia cardiaca y otro por neumonía (tabla 3).
Morbimortalidad postoperatoria. Estancia hospitalaria. Reingresos
| Morbilidad postoperatoria | |
| Fuga aérea > 5 días | 10 |
| Neumotórax | 3 |
| Retención secreciones/atelectasia | 4 |
| Hemotórax | 3 |
| Hematoma pared torácica | 1 |
| Neumonía | 1 |
| Fibrilación auricular | 6 |
| Retención urinaria | 1 |
| Mortalidad perioperatoria | |
| Insuficiencia cardiaca | 1 |
| Neumonía | 1 |
| Estancia hospitalaria (días) | 5,4±4,2 (rango, 3-23) |
| Estancia sin complicaciones (días) | 3,4±0,7 (rango, 3-6) |
| Estancia con complicaciones (días) | 9,8±5,3 (rango, 4-23) |
| Estancia neumonectomía (días) | 5,4±4,2 (rango, 3-17) |
| Estancia no neumonectomía (días) | 5,3±4,7 (rango, 3-23) |
| Reingresos | |
| Derrame pleural | 2 |
| Sobreinfección respiratoria | 1 |
| Insuficiencia cardiaca | 1 |
La media de la estancia global fue de 5,4±4,2 días (rango, 3-23), con una mediana de 4 días. Cuando no hubo complicaciones, la media de estancia hospitalaria fue de 3,4±0,8 días (rango, 3-6) y de 9,8±5,3 días (rango, 4-23) cuando las hubo. La estancia en la neumonectomía fue de 5,4±4,2 días (rango, 3-17) y de 5,3±4,7 días (rango, 3-23) en las resecciones pulmonares parciales. Cuatro pacientes precisaron de reingreso hospitalario, 2 por derrame pleural que precisaron de drenaje endotorácico, uno por sobreinfección respiratoria y otro por insuficiencia cardiaca. Ninguno de estos últimos pacientes había presentado complicación alguna durante el postoperatorio (tabla 3).
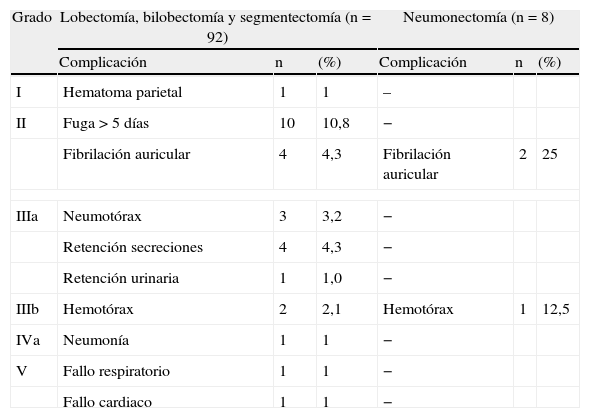
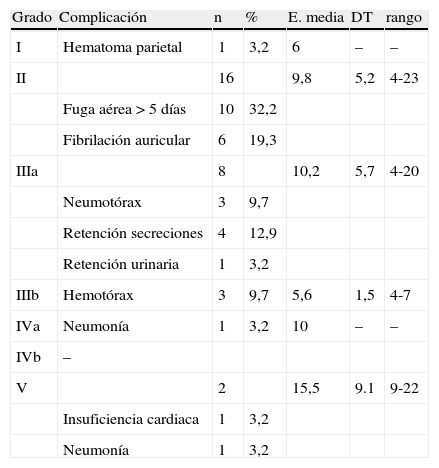
En cuanto a la clasificación de las complicaciones, según el esquema de Seely et al.9, quedan recogidas en la tabla 4, siendo más frecuentes las complicaciones de menor grado, 51,5%, sobre todo la fuga aérea > 5 días. Las complicaciones según grados y la correspondiente estancia hospitalaria quedan recogidas en la tabla 5.
Complicaciones según grados y procedimiento quirúrgico
| Grado | Lobectomía, bilobectomía y segmentectomía (n=92) | Neumonectomía (n=8) | ||||
| Complicación | n | (%) | Complicación | n | (%) | |
| I | Hematoma parietal | 1 | 1 | – | ||
| II | Fuga > 5 días | 10 | 10,8 | − | ||
| Fibrilación auricular | 4 | 4,3 | Fibrilación auricular | 2 | 25 | |
| IIIa | Neumotórax | 3 | 3,2 | − | ||
| Retención secreciones | 4 | 4,3 | − | |||
| Retención urinaria | 1 | 1,0 | − | |||
| IIIb | Hemotórax | 2 | 2,1 | Hemotórax | 1 | 12,5 |
| IVa | Neumonía | 1 | 1 | − | ||
| V | Fallo respiratorio | 1 | 1 | − | ||
| Fallo cardiaco | 1 | 1 | − | |||
Complicaciones según grados y estancia hospitalaria
| Grado | Complicación | n | % | E. media | DT | rango |
| I | Hematoma parietal | 1 | 3,2 | 6 | – | – |
| II | 16 | 9,8 | 5,2 | 4-23 | ||
| Fuga aérea > 5 días | 10 | 32,2 | ||||
| Fibrilación auricular | 6 | 19,3 | ||||
| IIIa | 8 | 10,2 | 5,7 | 4-20 | ||
| Neumotórax | 3 | 9,7 | ||||
| Retención secreciones | 4 | 12,9 | ||||
| Retención urinaria | 1 | 3,2 | ||||
| IIIb | Hemotórax | 3 | 9,7 | 5,6 | 1,5 | 4-7 |
| IVa | Neumonía | 1 | 3,2 | 10 | – | – |
| IVb | – | |||||
| V | 2 | 15,5 | 9.1 | 9-22 | ||
| Insuficiencia cardiaca | 1 | 3,2 | ||||
| Neumonía | 1 | 3,2 |
E: estancia; DT: desviación típica.
En nuestra experiencia, la introducción de un programa de fast-track en un grupo de pacientes sometidos a resecciones pulmonares abiertas ha reducido de forma sustancial la estancia postoperatoria con respecto a la estancia media para procedimientos torácicos mayores abiertos comunicada en nuestro medio2, con el consecuente impacto en la pronta recuperación del paciente y en la sostenibilidad del sistema sanitario.
A diferencia de otras especialidades quirúrgicas, como la cirugía digestiva, hay muy pocos estudios que respalden el concepto de fast-track en cirugía torácica12. Un reciente estudio prospectivo y aleatorizado ha puesto de manifiesto una disminución significativa en las tasas de complicaciones postoperatorias en los pacientes enrolados en un programa de fast-track, si bien paradójicamente estos resultados no mostraron impacto alguno en la estancia hospitalaria, 11 días5. Por el contrario, la media y la mediana de la estancia hospitalaria en nuestra serie, 5,4 y 4 días, respectivamente, son superponibles a los resultados publicados por otros autores3,4.
El conocimiento de la morbilidad y mortalidad que conlleva la cirugía es imprescindible a la hora de evaluar la calidad de la misma. Sin embargo, definir y evaluar la calidad es particularmente difícil, ya que para ello es necesaria la formulación de criterios y estándares apropiados que nos faciliten la información necesaria8. Si bien la mortalidad operatoria en un estadístico, por lo general, consistente, ya que suele ser recogida en la literatura médica y es fácilmente comparable, no sucede lo mismo con las tasas de morbilidad, ya que existen distintos criterios a la hora de su cumplimentación, lo que dificulta la comparación entre los distintos grupos de trabajo.
La mortalidad operatoria en nuestra serie, 2%, así como la morbilidad, 31%, estuvieron en el rango observado en pacientes sometidos a lobectomía e incluidos en un programa de fast-track surgery, siendo, igualmente, la fuga aérea y la fibrilación auricular las complicaciones más frecuentes3-6.
La falta de un consenso a la hora de definir y evaluar los eventos operatorios adversos ha obstaculizado el análisis de la calidad de los procedimientos quirúrgicos. Sin duda, la introducción de un novedoso sistema de clasificación de las complicaciones según el grado de severidad proporcional al tratamiento requerido, el denominado sistema Clavien-Dindo10,11, puede ser un paso importante en el establecimiento de un lenguaje común entre los distintos grupos de trabajo y una herramienta útil para evaluar la calidad de la cirugía. Recientemente, Seely et al. han incorporado el citado sistema de clasificación de las complicaciones a la cirugía torácica9.
En este último estudio, el 49,3% de los pacientes en los que se realizó una lobectomía presentó complicaciones y el 54,6%, en la neumonectomía. En nuestra serie, las complicaciones en la lobectomía fueron del 30,4%, mientras que en la neumonectomía fueron del 37,5%, probablemente condicionado por la instauración de un programa de fast-track. En cuanto a la clasificación por grados, la incidencia fue del 7,5, el 69,6, el 16,1 y el 4,9% del total de las complicaciones para los grados i, ii, iii y iv, respectivamente. En nuestra experiencia, también las complicaciones encuadradas en el grado ii fueron las más frecuentes, si bien con una incidencia algo menor, 50%, siendo la fuga aérea > 5 días y la fibrilación auricular las complicaciones más observadas. En el grupo iiia, la presencia de neumotórax que precisó de drenaje fue la complicación más frecuente en el estudio de Seely et al.9, mientras que en nuestra serie fue la necesidad de broncoaspiraciones con fibrobroncoscopio por retención de secreciones/atelectasia. En cuanto al resto de los grupos, no hemos encontrado diferencias, al igual que la mortalidad postoperatoria (grado v), que fue del 2,2%. Igualmente, la aparición de complicaciones tuvo un impacto significativo en la estancia hospitalaria, aunque en nuestra experiencia la incidencia de reingreso fue menor, el 4%, y ninguno de los pacientes que reingresaron tuvo complicaciones postoperatorias anteriormente.
A modo de conclusión, la introducción de un programa de fast-track surgery en la resección pulmonar tiene un impacto significativo en la estancia hospitalaria y la adopción de sistemas de clasificación de las complicaciones postoperatorias pueden ser de interés a la hora de poder evaluar la calidad de la cirugía.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.