La esclerosis sistémica (ES) es una enfermedad infrecuente, caracterizada por la presencia de trastornos inmunológicos complejos, daño vascular y fibrosis cutánea y visceral1. Las enfermedades autoinmunes (AI), incluida la ES, y los fármacos inmunosupresores se han relacionado con muchos tipos de cáncer.
El sarcoma de Kaposi (SK) es un tumor angioproliferativo infrecuente, que se asocia con la infección por el herpesvirus humano 8 (HVH-8). La afectación más habitual es la mucocutánea, aunque se puede desarrollar en casi todas las vísceras2. En el SK pulmonar pueden resultar afectados el parénquima pulmonar, las vías aéreas, la pleura y/o los ganglios linfáticos intratorácicos3. De los 4 tipos de SK, el yatrógeno está relacionado con la administración de tratamientos inmunosupresores, típicamente en pacientes sometidos a trasplante de órgano sólido o que padecen otras enfermedades, tales como una enfermedad AI2.
Comunicamos el caso de una mujer de 66 años, a quien se diagnosticó ES cutánea limitada a los 40 años de edad y con afectación pulmonar de 4 años de evolución en forma de enfermedad pulmonar intersticial, con patrón de neumonía intersticial usual. La paciente recibía tratamiento con 1.200mg/día de pentoxifilina, 40mg/día de pantoprazol, 100mg/día (2mg/kg/día) de azatioprina y 10mg/día de prednisolona.
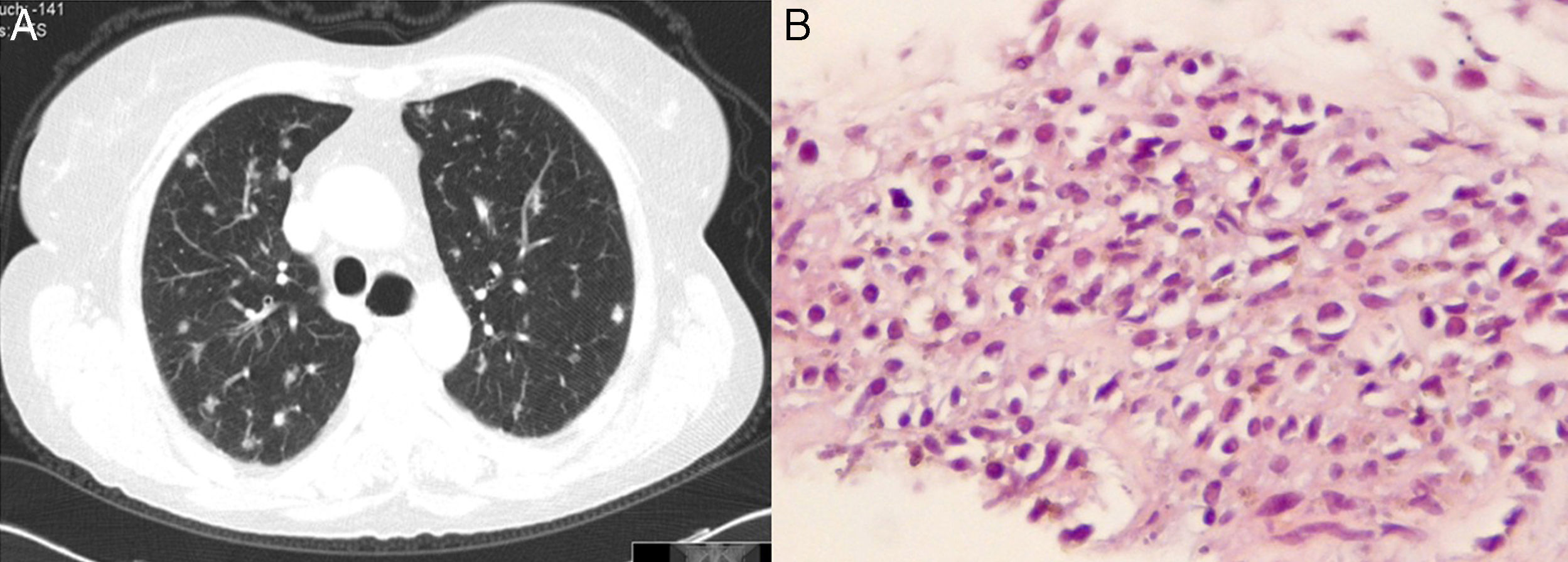
Tras presentar un nódulo parduzco-rojizo en el párpado derecho que se resecó quirúrgicamente, el examen histológico indicó que la lesión era compatible con SK. La serología del virus de la inmunodeficiencia humana (VIH) fue negativa. Seis meses más tarde, la paciente desarrolló lesiones nodulares violáceas en la espalda, el abdomen y la parte superior del muslo, y refirió un empeoramiento de los síntomas respiratorios, con más tos y expectoración no purulenta. Se le practicó una tomografía computarizada torácica de alta resolución, que reveló la presencia de múltiples nódulos pulmonares, de tamaño inferior a 1cm, y distribución dispersa en ambos pulmones (fig. 1A). Las pruebas analíticas rutinarias no indicaron cambios significativos, y la distribución de subpoblaciones linfocitarias en sangre periférica fue normal. El resultado de la repetición de la serología del VIH también fue negativo. Se practicó una fibrobroncoscopia con lavado broncoalveolar que reveló una importante linfocitosis, previsible en el contexto de una ES con afectación pulmonar, pero los resultados microbiológicos fueron negativos y no se observaron signos de malignidad. En el examen histológico de la biopsia transtorácica con aguja de uno de los nódulos pulmonares se observó la presencia de unas células fusiformes características y compatibles con un diagnóstico de SK (fig. 1B). El antígeno nuclear latente (LANA-1) no se analizó, pero el ADN del HVH-8 se detectó mediante la reacción en cadena de la polimerasa, lo que confirmó el diagnóstico de SK. Se ajustó el tratamiento inmunosupresor y se suspendió la azatioprina. Se hizo un estrecho seguimiento de las lesiones de SK de la paciente, que permanecieron estables, y se decidió que, si se observaba progresión del SK, se iniciaría quimioterapia.
Hasta donde alcanza nuestro conocimiento, esta es la primera descripción de un caso de sarcoma de Kaposi con afectación pulmonar en un paciente con ES. Se ha demostrado que la prevalencia de daños genéticos que predisponen a la carcinogénesis es más alta en pacientes con ES1. Las neoplasias malignas pulmonares y las hematológicas son las que se asocian a la ES con mayor frecuencia1.
La incidencia de SK es muy baja en pacientes con enfermedades AI4,5. Sin embargo, el hecho de padecer una enfermedad AI parece constituir, por sí mismo, un factor de riesgo de desarrollo de SK, y se han notificado algunos casos en pacientes previamente no tratados con inmunosupresores5.
Asimismo, es bien conocido que el tratamiento inmunosupresor puede inducir o desencadenar el desarrollo de un SK en pacientes previamente infectados por el virus HVH-84,5, pero todavía no se ha establecido ninguna relación entre el tipo, la duración y la dosis requeridos4. También se ha descrito que el SK relacionado con la inmunosupresión suele ser agresivo, y que produce afectación visceral con mayor frecuencia4.
En nuestro caso, la paciente había recibido tratamiento crónico con una combinación de corticoides y azatioprina, y presentaba la particularidad de padecer SK cutáneo y pulmonar. Desconocemos hasta qué punto las manifestaciones pulmonares guardaban relación con la afectación pulmonar debida a la ES, pero cabe la posibilidad de que estén asociadas.
En este contexto, interpretamos que, en ausencia de otros factores predisponentes, es decir, de infección por VIH, la aparición del SK estaba relacionada con el tratamiento y/o la enfermedad.
Respecto al manejo de estos pacientes, se debería intentar modificar, reducir o suspender la medicación inmunosupresora, puesto que esto causa la remisión del SK en aproximadamente un 50% de los casos, mientras que los pacientes refractarios o cuyo curso de la enfermedad sea más grave, posiblemente precisarán radioterapia y/o quimioterapia5.