Un varón de raza blanca, 75 años de edad y con antecedentes de enfermedad coronaria, fibrilación auricular paroxística e insuficiencia cardíaca crónica estable, consultó por presentar disnea progresiva sin ortopnea ni tos, que no había respondido a un aumento de las dosis de los diuréticos que tomaba. La radiología y la tomografía computarizada (TC) torácicas mostraron una atelectasia compresiva en el pulmón izquierdo, causada por un derrame pleural izquierdo moderado (recuento eritrocitario: 140.000; recuento leucocitario: 1.840 [macrófagos 76%, linfocitos 15%]; LDH 8,488UI/l; proteínas 40,4g/l y glucosa <20mg/dl). No se observaron células malignas en ninguna de las muestras; todos los resultados de los cultivos (reacciones de PCR para micobacterias inclusive) fueron negativos.
El análisis de sangre mostró función renal normal, elevación de la proteína C reactiva (43,9mg/l) y leucocitosis (7,53×109/l), ausencia de anemia, leve disminución de la albúmina sérica (26,9g/l) y elevación de la lactato deshidrogenasa (549UI/l). Las pruebas de autoinmunidad fueron positivas para el antígeno antinuclear (1/320) y los anticuerpos antimitocondriales (M2-3E [BPO]). Sin embargo, no pudo identificarse ninguna enfermedad autoinmunitaria. La serología de la hepatitis B y C fue negativa. El valor de la IgG frente al virus de Epstein-Barr (VEB) fue de 404U/ml y la serología del VIH fue negativa.
El paciente también presentaba un derrame más pequeño en el lado derecho. No se constataron adenopatías mediastínicas ni axilares. El derrame pleural reapareció rápidamente, y fue necesaria una segunda aspiración con aguja. Se efectuó una pleuroscopia con obtención de biopsias pleurales y una pleurodesis. En los 2 meses siguientes, el pequeño derrame pleural observado en el lado derecho, aumentó. El análisis del líquido pleural volvió a indicar la presencia de un exudado (636 eritrocitos; 401 leucocitos; macrófagos 53%; linfocitos 24%; células linfoides anormales 13,5% y LDH 2.873UI/l).
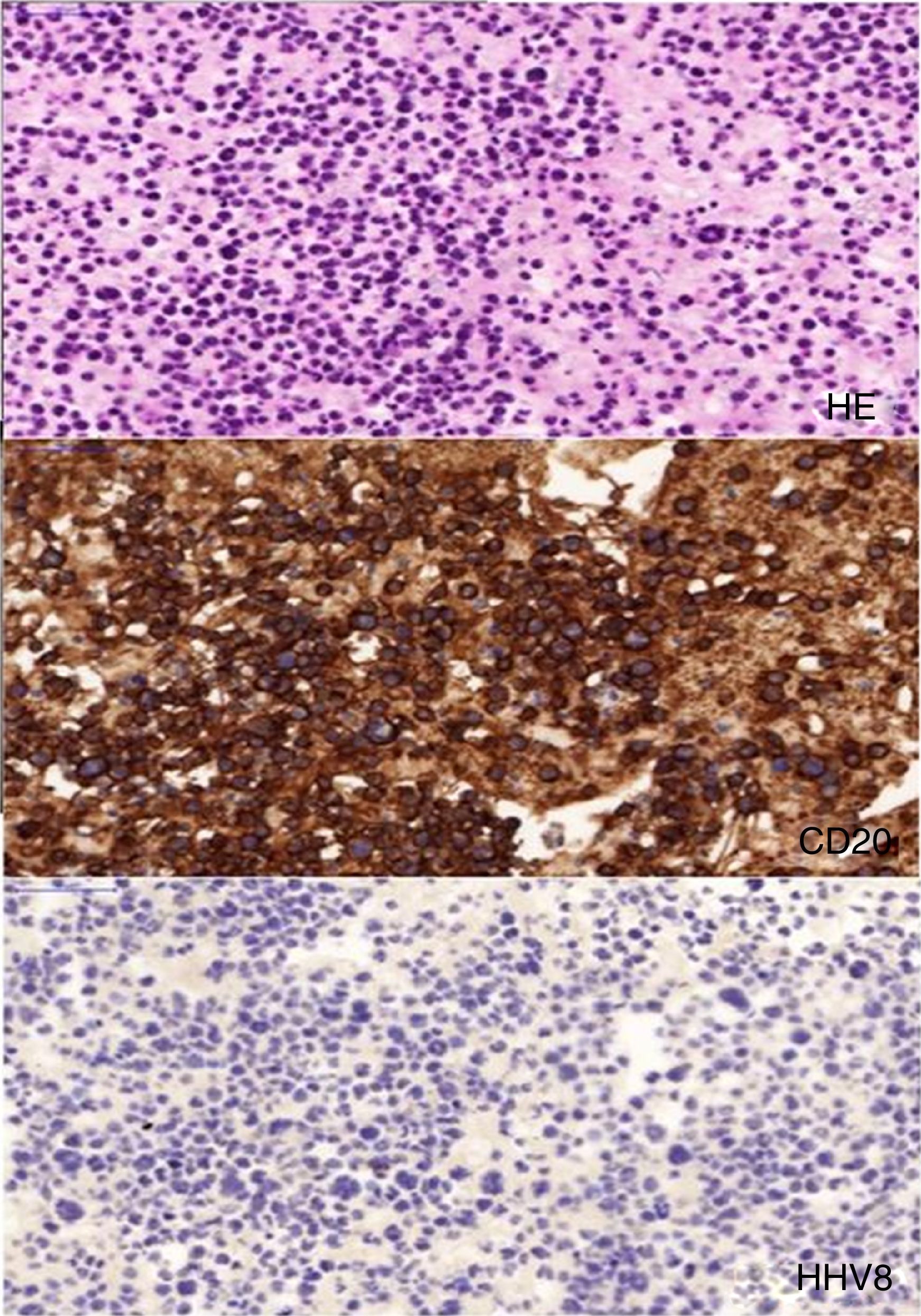
La citometría de flujo con inmunotinción reveló un número elevado de linfocitos B monoclonales, con presencia de marcadores CD20, CD30 (aunque débilmente), CD45, MUM1 y BCL-6, y reordenación de las cadenas pesadas de inmunoglobulinas, lo que sugería la presencia de un linfoma B difuso de células grandes (DLBCL, fig. 1). Las inmunotinciones para CD3, CD10, CD15, VEB y herpesvirus humano 8 (VHH-8) fueron negativas. Se diagnosticó un linfoma B pleural primario difuso de células grandes no relacionado con el VHH-8. En muestras del derrame pleural del lado izquierdo pudimos identificar retrospectivamente este linfoma. El paciente rechazó el tratamiento, y poco tiempo después dejó de acudir a las visitas de seguimiento.
El derrame linfomatoso primario (DLP), conocido también como linfoma primario de cavidades (LPC), es un linfoma no Hodgkin de linfocitos B, raro, ubicado en cavidades orgánicas, que se presenta en forma de derrame seroso pleural, pericárdico o peritoneal (ascitis), sin una masa tumoral sólida detectable. Este tipo de linfoma fue descrito por Nador et al., en 19961 y, de acuerdo a la clasificación de la OMS de los tumores de tejido hematopoyético y linfoide, el DLP se considera una variante del linfoma B difuso de células grandes2.
Ichinohasama et al., propusieron clasificar los derrames linfomatosos primarios en 3 subtipos3:
- 1.
DLP clásico: está relacionado con la infección por el VHH-8 y suele observarse en pacientes seropositivos al VIH, aunque también en zonas con alta prevalencia del VHH-8, como el área del Mediterráneo. El rol causal del VHH-8 también ha sido señalado en el sarcoma de Kaposi, la enfermedad de Castleman multicéntrica y el linfoma plasmablástico de la cavidad oral, pero el mecanismo exacto que ejerce en la génesis del DLP no ha sido dilucidado completamente2. El pronóstico es muy malo, con una mediana de supervivencia de 3 o 4 meses.
- 2.
Linfoma de tipo DLP: al igual que en nuestro caso, no guarda relación con el VHH-8. Hay presencia de marcadores típicos de los linfocitos B, como CD19, CD20 y CD79a, y reordenación de las cadenas pesadas de inmunoglobulinas clonales (IgH), mientras que contrariamente al DLP clásico, no se observa activación ni marcadores de las células plasmáticas, como CD30, CD38, CD45 o CD138. El pronóstico de este tipo de linfoma no es tan desfavorable. Se ha comunicado una supervivencia media de 8,5-10,1 meses y una supervivencia a un año del 35%4.
- 3.
Linfoma de tipo Burkitt o linfoma de Burkitt extraganglionar: se caracteriza por la presencia de una reordenación del gen c-myc, inexistente en el DLP clásico, ni en el linfoma de tipo LDP.
Los pacientes con DLP relacionado con el VHH-8 suelen ser más jóvenes (edad media: 42,5 años) que aquellos que presentan linfoma de tipo DLP no relacionado con el VHH-8 (edad media: 81,5 años), con una distribución similar a la observada en el sarcoma de Kaposi, que se observa en las etapas iniciales de la infección por VIH (es decir, en pacientes más jóvenes) y en pacientes mayores con VIH negativo. El linfoma de tipo DLP suele observarse en personas de edad avanzada y, a menudo, se asocia a estados de inflamación crónica o de hipervolemia, como la cirrosis hepática o la insuficiencia cardíaca (Ardiguzel et al., comunicaron que en el 41,2% de los casos se asociaba al VHC4). Al tratarse de una entidad poco conocida, es posible que muchos casos pasen desapercibidos, y que el derrame pleural (bilateral) sea atribuido a la propia insuficiencia cardíaca.
Debido a la escasez de casos, no se ha establecido un tratamiento estándar. Normalmente, estos pacientes han sido tratados con ciclofosfamida, doxorrubicina, vincristina y prednisona (CHOP) en combinación con rituximab, ya que el linfoma de tipo DLP no relacionado con el VHH-8 suele expresar el marcador de linfocitos B CD20 y la pauta CHOP es la pauta estándar para el linfoma B sistémico. Xiao et al., publicaron un caso de remisión persistente durante 5 años con rituximab en monoterapia, por lo que el tratamiento con rituximab en monoterapia puede ser una alternativa para pacientes de edad avanzada con un linfoma con expresión CD205. También se ha notificado la regresión espontánea de este linfoma tras una pleurodesis o drenaje del derrame3.
En nuestro caso, observamos un cociente LDH pleural/LDH sérica muy elevado que, a pesar de no ser específico, es muy sugestivo de linfoma pleural. Encontramos 7 casos más en los que los autores comunicaban el cociente LDH pleural/LDH sérica, todos los cuales confirmaron nuestro hallazgo.
Queremos agradecer a Jasper Bruyneel la preparación de la imagen de la tinción de las células del linfoma, y a Els De Droogh, Danny Galdermans y Lieven Bedert los comentarios que nos han proporcionado.