Introducción
El síndrome de apneas-hipopneas durante el sueño (SAHS) se caracteriza por episodios de obstrucción total (apneas) o parcial (hipopnea) de la vía respiratoria superior durante el sueño, lo que provoca desaturaciones de oxígeno y despertares transitorios (arousals) que originan un sueño fragmentado y no reparador. La Sociedad Española de Neumología y Cirugía Torácica (SEPAR) publicó una normativa en 19931 para estandarizar el recuento de los eventos respiratorios (apneas e hipopneas) que se basaba en el uso del termistor/termopar. Sobre la base de esta normativa se estableció un índice de apneas-hipopneas (IAH) > 10 como diagnóstico del SAHS2 y se recomendaba el inicio del tratamiento con un aparato de presión continua positiva por vía nasal (CPAP) a partir de un IAH > 303, acompañado de síntomas diurnos o factores de riesgo importantes.
Posteriormente se extendió el uso de la cánula de presión nasal (CPN)4-6 y menos el de la sonda de presión esofágica (SPes)7, lo que aumento el rendimiento en la detección de los eventos respiratorios; además se caracterizó un nuevo evento conocido como RERA (esfuerzo respiratorio relacionado con el arousal)8. Para acoger estas novedades la SEPAR publicó una nueva normativa en el año 20029, en la que permanecían sin cambios los puntos de corte para el diagnóstico y tratamiento del SAHS con CPAP.
El objetivo del presente estudio es comparar los 2 métodos de análisis de los eventos respiratorios (normativas de 1993 y 2002) en la lectura de las mismas polisomnografías de un grupo de pacientes.
Pacientes y métodos
Se ha incluido en el estudio a 120 pacientes consecutivos que acudieron, entre enero de 2000 y marzo de 2001, a realizarse una polisomnografía nocturna, indicada en una consulta hospitalaria específica para los trastornos respiratorios del sueño por una sospecha media-alta de SAHS.
Estudios de sueño
Las polisomnografías se efectuaron con 2 polisomnógrafos Alice 3 de 18 canales: 2 de registro electroencefalográfico (C3A2 y C4A1), 2 de movimientos oculares, 1 de flujo oronasal medido por un termistor de la marca Healthdyne® (EE.UU.), 1 de ronquido, 1 para la CPN de la marca Allegiance® (Allegiance Healthcare Corporation, EE.UU.), conectada a un transductor de presión modelo PTAF2® (Pro-tech, EE.UU.), 1 de banda torácica, 1 de banda abdominal, ambas de tipo piezoeléctrico, 1 para la actividad de la musculatura submentoniana, 2 de movimientos de piernas, así como 2 de registro de electrocardiograma continuo, 2 de saturación de oxígeno, un canal para el altímetro y otro de posición corporal.
Eventos respiratorios
El recuento de los eventos se realizó de 2 maneras diferentes:
1. Mediante la normativa de la SEPAR de 1993, que considera apnea la ausencia de flujo respiratorio en la boca y nariz durante al menos 10 s. Según se acompañe o no de movimientos toracoabdominales será obstructiva o central, respectivamente. La apnea mixta empieza como una central y termina como una obstructiva. Se etiqueta como hipopnea una caída del flujo oronasal por debajo del 50%, acompañada de una desaturación de oxígeno del 4% o de un despertar transitorio. El flujo respiratorio se valoró únicamente con el termistor oronasal.
2. Con la normativa de la SEPAR de 2002, que propone la utilización del termistor, la CPN y las bandas toracoabdominales para captar los eventos respiratorios, pero no el empleo de la SPes. Se define la apnea obstructiva como la ausencia o reducción > 90% de la señal respiratoria durante más de 10 s en presencia de esfuerzo respiratorio detectado por las bandas toracoabdominales. Si no se acompaña de esfuerzo respiratorio, es una apnea central, y la mixta se inicia como central y termina como obstructiva. La hipopnea es una reducción discernible (> 30% y < 90%) de la amplitud de la señal respiratoria durante más de 10 s y se acompaña de una desaturación del 3% y/o un despertar transitorio. Los RERA se definen como períodos de más de 10 s de incremento progresivo del esfuerzo respiratorio que acaban generalmente con un despertar transitorio. Habitualmente se captan mediante la SPes, aunque la CPN y las bandas toracoabdominales también pueden servir de ayuda.
Con ambas normativas se determinaron las apneas e hipo-pneas y se dedujeron el índice de apnea (IA), el de hipopnea (IH) y el IAH. Además se hallaron los porcentajes con que el IA y el IH contribuían al IAH total.
Los RERA de la normativa de 2002 se contabilizaron dentro del grupo de las hipopneas. Realizó la lectura de los eventos respiratorios un solo lector, de forma manual, ciega y separada para las 2 normativas, manteniendo fijas las fases del sueño y los despertares transitorios. El método de lectura fue el siguiente: se grabaron las polisomnografías de todos los pacientes en 2 grupos diferentes de discos informáticos; el primer grupo, en el que se había suprimido el canal de la CPN en cada paciente, se leía de forma consecutiva con la aplicación de la normativa de 1993 y, una vez finalizado, se leía el segundo grupo mediante la normativa de 2002.
Análisis estadístico
Se realizó mediante el paquete estadístico SPSS (versión 11.0, SPSS Inc., 2001, Chicago, EE.UU.). Los resultados del análisis estadístico descriptivo se presentan como media ± desviación estándar o porcentajes según la naturaleza de las variables. Se aplicó la prueba de la t de Student pareada a las variables obtenidas con ambas normativas y se compararon los porcentajes con una seguridad estadística del 95% (p < 0,05). Se usó el método de Bland y Altman10 para mostrar gráficamente el grado de acuerdo y sesgos entre los 2 métodos respecto al IAH. En el eje de abscisas se coloca el valor promedio del IAH según ambas normativas y en el de ordenadas, la diferencia entre ambos valores.
Resultados
Del total de 120 pacientes se rechazó a 2: a uno porque su polisomnografía estaba artefactada, ya que fue necesario medicarle con un vasoconstrictor nasal en 2 ocasiones durante la noche para mejorar la calidad de sus registros, y al segundo debido a que durmió menos de 180 min. Se observaron breves problemas en la calidad de la señal de la CPN, que no impidieron identificar los eventos en 10 pacientes (8,47%). Los 118 evaluados presentaban las siguientes características demográficas: el 80% eran varones y el 20% mujeres; la edad media era de 51 ± 11,6 años; el índice de masa corporal de 31,1 ± 4,3, y el perímetro del cuello de 41,8 ± 3,9. Los parámetros del sueño fueron (en porcentaje): eficiencia, 81,4 ± 14,3; sueño ligero (fase 1 + 2), 68,1 ± 12,3; sueño profundo (fase 3 + 4), 15,2 ± 6,8, y REM, 16,7 ± 6,2. La gravedad del SAHS se distribuyó al aplicar la normativa de 1993 del siguiente modo: 25 pacientes tenían un IAH < 10 (roncadores simples), 38 entre 10 y 29 (SAHS leve-moderado) y 55 ≥ 30 (SAHS grave).
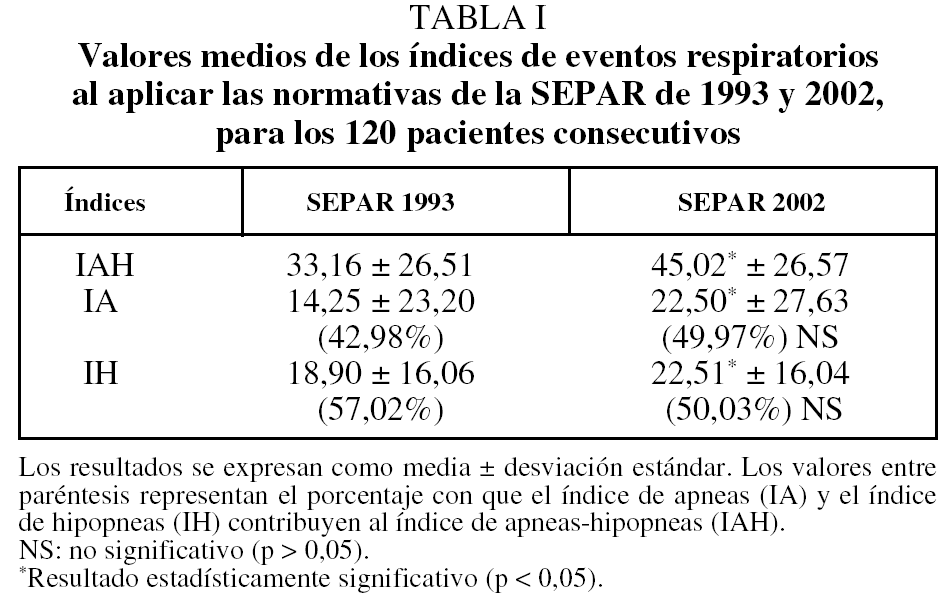
En la tabla I se muestran las medias, con su desviación estándar, en valores absolutos del IAH, IA e IH al aplicar las normativas de 1993 y 2002, así como el porcentaje con que el IA y el IH contribuyeron al IAH en cada grupo. Se observó una diferencia significativa (p < 0,05) de 11,86 puntos entre los valores medios del IAH. Las diferencias para el IA y el IH fueron de 8,25 (p < 0,05) y 3,61 puntos (p < 0,05), respectivamente. Las diferencias entre los porcentajes no fueron significativas (p > 0,05).
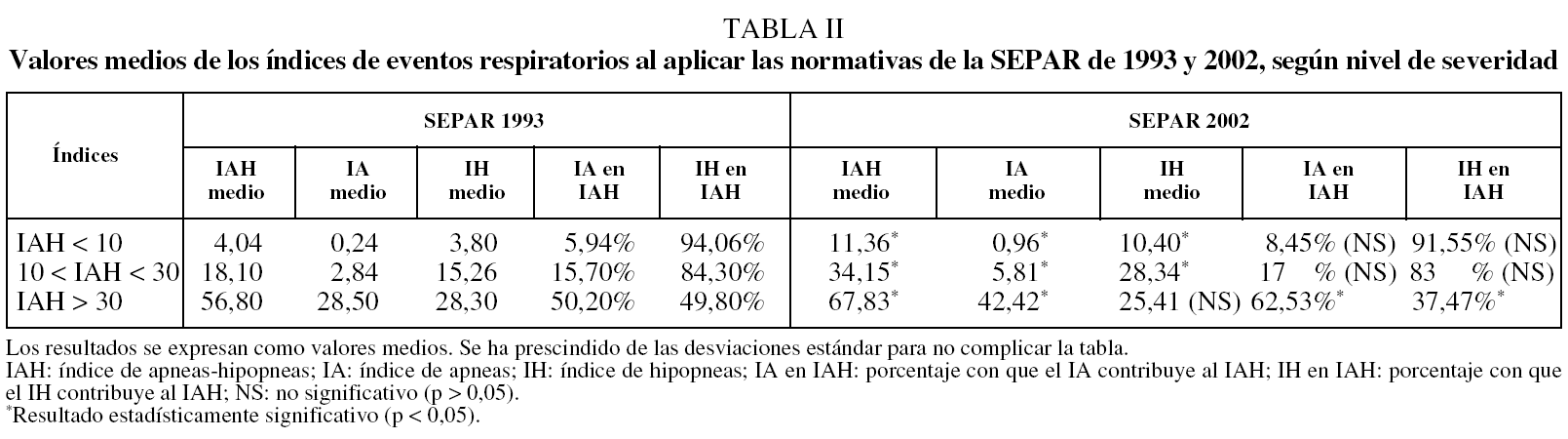
En la tabla II se exponen los valores medios del IAH, IA e IH de cada subgrupo, obtenidos al dividir el grupo total en las 3 partes citadas según la normativa de 1993; a su lado se muestran las correspondencias al aplicar la de 2002. Se obtuvieron los siguientes resultados:
1. Las diferencias entre las medias del IAH de los 3 subgrupos fueron significativas: 7,32 puntos en los roncadores simples, 16,05 puntos en los SAHS leve-moderados y 11,03 en los graves.
2. En los 2 subgrupos con IAH < 30 los aumentos del IA fueron de 0,72 y 2,97 puntos y los del IH de 6,60 y 13,08, respectivamente. En los SAHS graves el IA aumentó 13,92 puntos y el IH disminuyó 2,89. Todas las diferencias fueron significativas (p < 0,05), excepto la del IH en los SAHS graves.
3. Los porcentajes con que el IA y el IH contribuyeron al IAH no variaron significativamente en los 2 primeros subgrupos, pero sí en el subgrupo de SAHS graves.
Al usar el punto de corte de 10 para el IAH como diagnóstico de SAHS, el 64% (16 de 25) de los roncadores simples con la normativa de 1993 pasaba a tener el diagnóstico de SAHS con la de 2002, y al usar el punto de corte de 30 para el tratamiento con CPAP el 47,61% (30 de 63) de los no tratables según la normativa de 1993 pasaban a serlo con la de 2002.
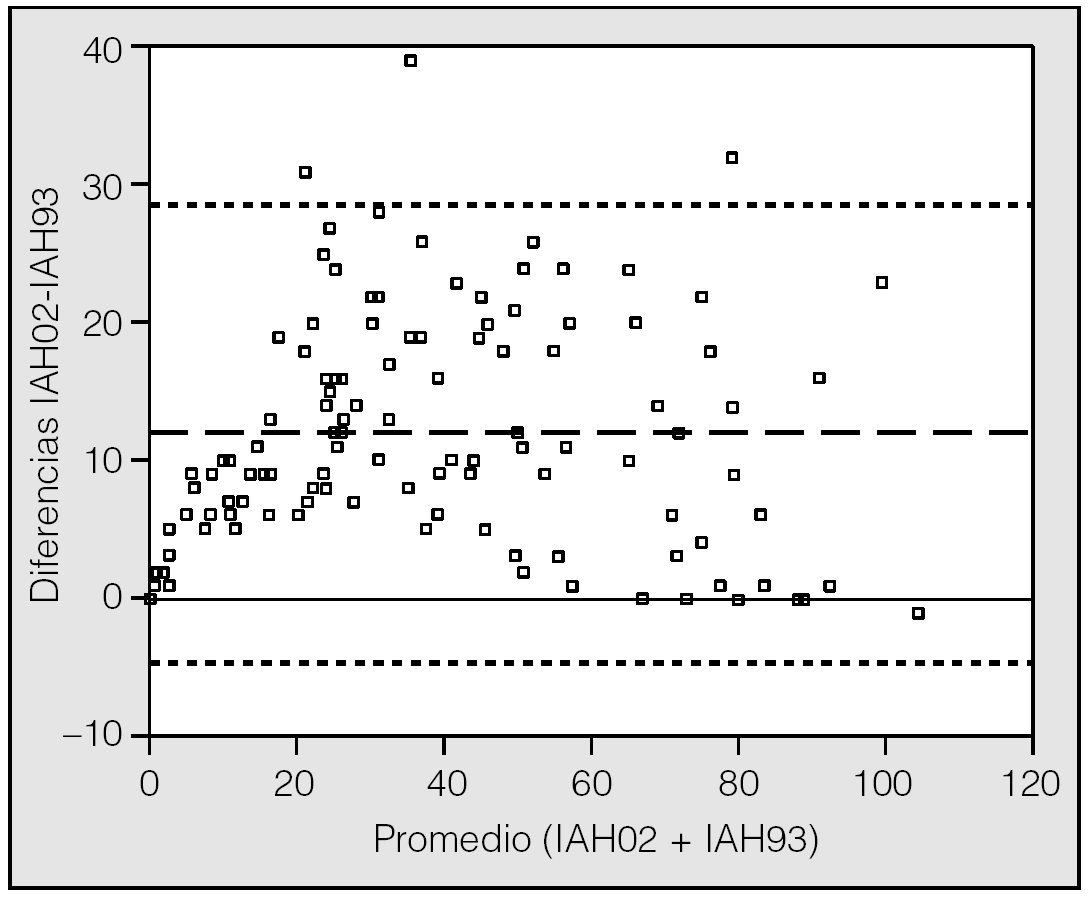
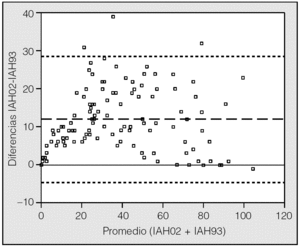
La relación entre las 2 normativas mostró un sesgo sistemático que se aprecia en la gráfica del método de Bland y Altman (fig. 1). Para el conjunto del grupo el IAH estaba casi siempre por encima de la línea de identidad correspondiente al valor de 0 en el eje de ordenadas.
Fig. 1. Expresión gráfica del método de Bland-Altman. Diferencias en los valores del IAH (ordenada) entre los métodos de medida de 2002 y 1993 en relación a su promedio (abscisa). La media viene definida por línea discontinua ( ) y los límites del acuerdo (media ± 1,96 x DE) por la línea de puntos (-------). Para el grupo total, el IAH está casi siempre por encima de la línea de identidad (valor cero del eje ordenadas), reflejando el infradiagnóstico que conlleva el uso de la normativa de 1993.
Se realizó un modelo de regresión con nivel de significación del 5% (p < 0,05) en el que el IAH de 1993 se consideró variable independiente y el IAH de 2002, variable dependiente, y se obtuvo la siguiente expresión: IAH (2002) = 13,49 + 0,95 · IAH (1993).
Discusión
Como era de esperar, se han encontrado notables diferencias, estadísticamente significativas, para la muestra total de pacientes, tanto en los valores del IAH (diferencia de medias de 11,86 puntos) como en el IA y el IH aislados, al utilizar las normativas de la SEPAR de 1993 y 2002. Estos hallazgos se asemejan a los descritos por diversos autores en estudios realizados con un objetivo parecido pero utilizando criterios ligeramente diferentes para catalogar los eventos respiratorios. Así, Sériès y Marc11 encuentran 8,8 puntos de diferencia en pacientes con trastornos respiratorios del sueño al medir los eventos con el termistor frente a la CPN, y Hernández et al12 7 puntos en la población general y 10 en las personas con sospecha de SAHS. En niños también se han descrito resultados similares13. Las diferencias en nuestro trabajo se deben a que la normativa de 1993 sólo contempla el uso del termistor/termopar para medir los eventos, y este aparato es un medidor semicuantitativo de flujo respiratorio de respuesta no lineal y con mala constante de tiempo14. La calidad de su señal depende del patrón de flujo respiratorio (amplitud, forma y frecuencia de la onda respiratoria) y de diversas características geométricas (distancia a la nariz y área de las fosas nasales)15. Todo ello lo limita para medir adecuadamente algunos eventos respiratorios, por lo que la normativa de 2002 añade la CPN y la SPes, que proporcionan mayor rendimiento.
Al dividir el conjunto de pacientes en 3 subgrupos según los puntos de corte para el IAH que se proponen en los criterios de la SEPAR de 1993, se observa que se mantienen las diferencias significativas entre los valores medios del IAH (tabla II), que son mayores en el subgrupo de SAHS leve-moderado y menores en los otros 2. Otros autores4,16-18 también han observado que es en la detección de hipopneas y RERA (eventos predominantes en los casos de SAHS de gravedad intermedia) donde se aprecian las mayores diferencias al usar la CPN y/o la SPes con respecto al termistor/termopar. Siempre se debe tomar la precaución de valorar el despertar transitorio y/o la desaturación de oxígeno al final del evento como mecanismo de corrección. Así se evita el sobrediagnóstico de la CPN respecto a la SPes19 o al neumotacógrafo20. Incluso las bandas toracoabdominales sobrediagnostican con respecto a la SPes21 o al neumotacógrafo20 si no se acompañan del citado mecanismo corrector.
En cambio, los porcentajes con que el IA y el IH contribuyen al IAH no varían significativamente en los 2 primeros subgrupos; esta aparente paradoja se debe a que con los criterios de 2002 también aumenta la detección de apneas, principalmente por 2 motivos: a) la CPN, debido a su comportamiento no lineal, sobrestima los flujos altos e infravalora los bajos al compararla con el neumotacógrafo5, 22, y tiende a clasificar las hipopneas de baja amplitud (para el termistor/termopar) como apneas, y b) la normativa de 2002 no exige cese total de flujo para definir las apneas. Coincidiendo con lo descrito, Sériès y Marc11 observan que el 39% de las hipopneas detectadas por el termistor se transforman en apneas para la CPN.
Ahora bien, hay que tener la precaución de no confundir las apneas con la respiración bucal exclusiva (falsos positivos), lo que puede lograrse exigiendo que el evento termine con un despertar transitorio y/o desaturación de oxígeno, manteniendo el termistor como auxiliar de la CPN para captar el flujo bucal o linealizando la onda de presión "bruta" que se obtiene con la CPN mediante la siguiente ecuación: presión = K · flujo2; este último método ha proporcionado buenos resultados en estudios de laboratorio5,22 y más discretos en la clínica20,23. El diferente comportamiento de los porcentajes en los SAHS graves se debe al predominio de las apneas sobre las hipopneas y los RERA en estos pacientes18,24.
Como consecuencia del hallazgo en nuestro estudio de que el 64% de los roncadores simples con los criterios de 1993 se transforman en afectados de SAHS al aplicar los de 2002 y de que el 47,61% de los no susceptibles de tratamiento con CPAP pasaría a recibirlo, cabría plantearse la oportunidad de iniciar un debate con respecto a la posibilidad de cambiar (¿actualizar?) los puntos de corte para el diagnóstico y tratamiento del SAHS con CPAP establecidos en las normativas de 19952 y 19983. Algún autor24 ya ha propuesto dicho cambio y otros han procedido a adoptar la medida: Rees et al25 consideran límite de la normalidad un IAH de 15, Hosselet et al17 de 18 y Norman et al4 de 20. Estos cambios deberían basarse en estudios clínicos, epidemiológicos, etc., diseñados al efecto y están más allá de los propósitos de este estudio. Es de suponer que aumentar el umbral de diagnóstico del SAHS no comportaría cambios terapéuticos notables, pero variar el de tratamiento implicaría variaciones en el número de CPAP prescritas, sobre todo en el subgrupo de SAHS leve-moderado.
Otro motivo de controversia puede ser la disyuntiva de si los criterios de la SEPAR de 2002 sirven para detectar los eventos respiratorios realmente existentes que no se apreciaban con los de la anterior normativa, o se sobrestiman y etiquetan de forma equivocada lo que son fenómenos fisiológicos. Se cree que las novedades que introduce la última normativa se basan en evidencias concluyentes y, por tanto, cabe rechazar la segunda hipótesis.
La principal limitación de este estudio es que no se ha empleado la SPes para detectar los eventos respiratorios. Ésta y el neumotacógrafo son las técnicas de referencia para el estudio del esfuerzo respiratorio y el flujo respiratorio, respectivamente. La CPN, añadida al termistor, y las bandas toracoabdominales que se han usado son la segunda opción, ya que la SPes muestra buena concordancia con la CPN19 y las bandas21. Consideramos que el método aplicado en nuestro estudio es adecuado y que el uso de la SPes no hubiera producido variaciones notables en los resultados.
En resumen, la reciente normativa de la SEPAR de 2002 mejora la detección de los eventos respiratorios, por lo que existen notables diferencias, estadísticamente significativas, en el IAH, IA e IH según se aplique esta normativa o la de 1993. Estos hallazgos llevan a plantear la oportunidad de iniciar un debate con respecto a la posibilidad de cambiar los puntos de corte para el diagnóstico del SAHS y su tratamiento con CPAP, que no han variado desde su instauración en la década de 1990.