Los tumores mucinosos pulmonares son una entidad infrecuente, siendo los malignos (cistoadenocarcinoma y mucoepidermoide), más frecuentes que los benignos (cistoadenoma o adenoma de glándula mucosa)2, presentándose en pacientes de alrededor de 50 años, sin clara predilección de sexo2. Sólo hay descritos 20 casos del subtipo cistoadenocarcinoma en la literatura.
Presentamos el caso de una mujer de 67 años con EPOC moderado, fumadora de 30 paquetes-año. Tras tratamiento de lo que parecía ser una infección respiratoria, se observó en la tomografía computerizada (TC) de tórax una masa sólida en lóbulo superior derecho (LSD) de 3,6cm de diámetro, con adenopatías ipsilaterales. Se realizó estudio mediante broncoscopia, biopsia y PET, sin resultados concluyentes. No se realizó tratamiento quirúrgico en este momento.
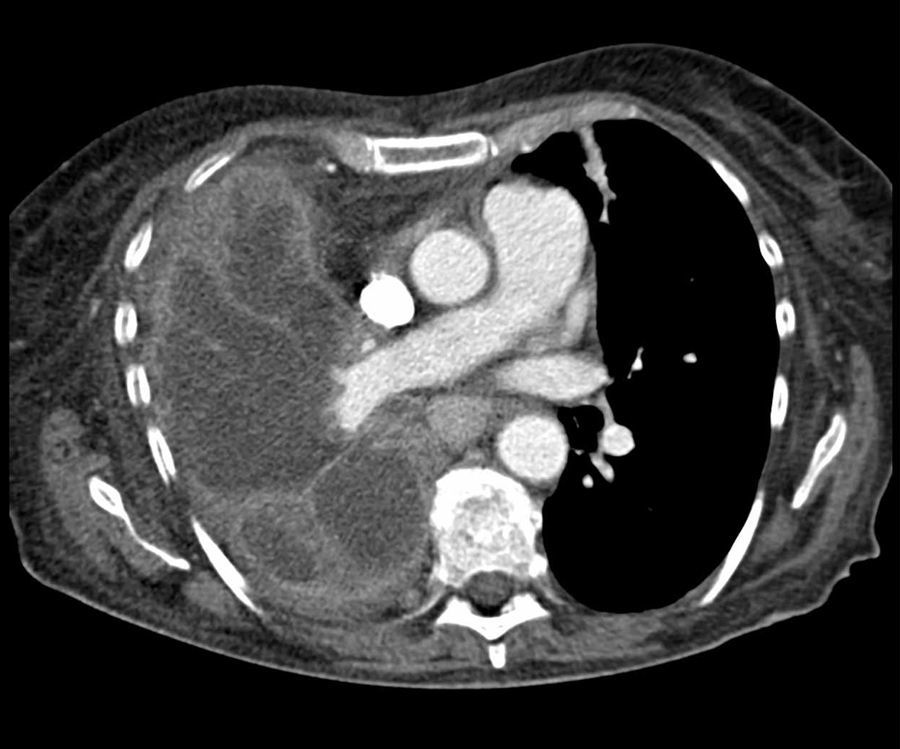
Desde entonces, no siguió revisiones médicas de ningún tipo permaneciendo asintomática. Seis años después se presenta con cuadro constitucional y síntomas de infección respiratoria. Se inicia nuevo estudio de la masa pulmonar mediante TC que mostraba ocupación completa del LSD persistiendo las adenopatías, con invasión mediastínica y derrame pleural (fig. 1). Se realizó PAAF que mostró abundante material mucinoso; dos broncoscopias evidenciaron estenosis completa del LSD cuyas biopsias bronquiales fueron informadas como mucosa bronquial no atípica con ligero aumento de las glándulas seromucosas, con BAL y cepillado negativo para malignidad. La biopsia con aguja gruesa de pulmón mostró tejido fibroso sin evidencia de tumor. El PET evidenció captación patológica periférica de la masa y de las adenopatías, sin afectación a otro nivel. Se realizó ecoendoscopia y mediastinoscopia, informándose como granulomas necrotizantes sin signos de malignidad. Ante la alta sospecha de neoplasia y la falta de confirmación diagnóstica, se procedió a toracotomía con toma de biopsias intraoperatorias hasta que se visualizó tejido tumoral suficiente para el diagnóstico, confirmando la irresecabilidad de la masa. El diagnóstico definitivo fue de cistoadenocarcinoma mucinoso primario de pulmón. La paciente falleció seis meses después de haber recibido tratamiento quimioterápico.
El espectro de este tipo de neoplasias es amplio, habiéndose descrito con múltiples denominaciones1,2. Quizá la clasificación más sencilla sea agruparlo según la OMS en tres entidades: cistoadenoma mucinoso (masa quística localizada, llena de moco y rodeada de pared de epitelio mucinoso columnar bien diferenciado), tumor quístico mucinoso con atipia (crecimiento invasivo del tejido subyacente con atipia significativa y marcada pseudoestratificación) y cistoadenocarcinoma mucinoso (adenocarcinoma quístico con abundante producción de moco que sigue un patrón similar al descrito en tumores de ovario, mama y páncreas)1. En la mayoría de los casos son hallazgos incidentales sin clínica y sin compromiso de la función pulmonar3. Generalmente son de evolución lenta, aunque se han descrito casos de progresión, incluso con metástasis y recurrencias1,2. La radiografía y la TC torácica son esenciales para el diagnóstico2. Su confirmación se realiza mediante anatomía patológica5. El diagnóstico diferencial es ámplio incluyendo quiste broncogénico, adenoma de glándula mucosa, carcinoma mucoepidermoide, carcinoma mucinoso bronquioalveolar o metástasis de adenocarcinomas mucinosos. El tratamiento se basa en la resección completa del tumor. La radioterapia y quimioterapia parece que tienen un papel limitado en tumores no resecables. El pronóstico en general es bueno4,5, con una supervivencia aproximada del 75% a los 5 años y del 50% a los 10 años.