Introducción
La colitis ulcerosa (CU) y la enfermedad de Crohn se engloban clásicamente dentro del término enfermedad inflamatoria intestinal (EII). Desde hace años está descrito que en pacientes con EII puede existir afectación pulmonar1, con una prevalencia que, aunque desconocida en pacientes asintomáticos, puede estar en torno del 50%2,3 en determinados subgrupos de pacientes. De entre las formas de aparición, las más frecuentes incluyen la afectación de la vía aérea central, la afectación bronquial y la afectación del parénquima pulmonar en forma de enfermedad intersticial. Dentro de la afectación bronquial, las bronquiectasias son frecuentes en los pacientes con EII, casi siempre después del inicio de ésta y en muy íntima relación con la actividad inflamatoria de la enfermedad. Sin embargo, los casos publicados sobre la aparición de bronquiectasias tras una colectomía por un brote de EII son excepcionales4,5. Nosotros publicamos el único caso, en nuestro conocimiento, de desarrollo de bronquiectasias tras una colectomía, con tomografía axial computarizada de alta resolución (TACAR) antes y después de la intervención, en un paciente con CU.
Observación clínica
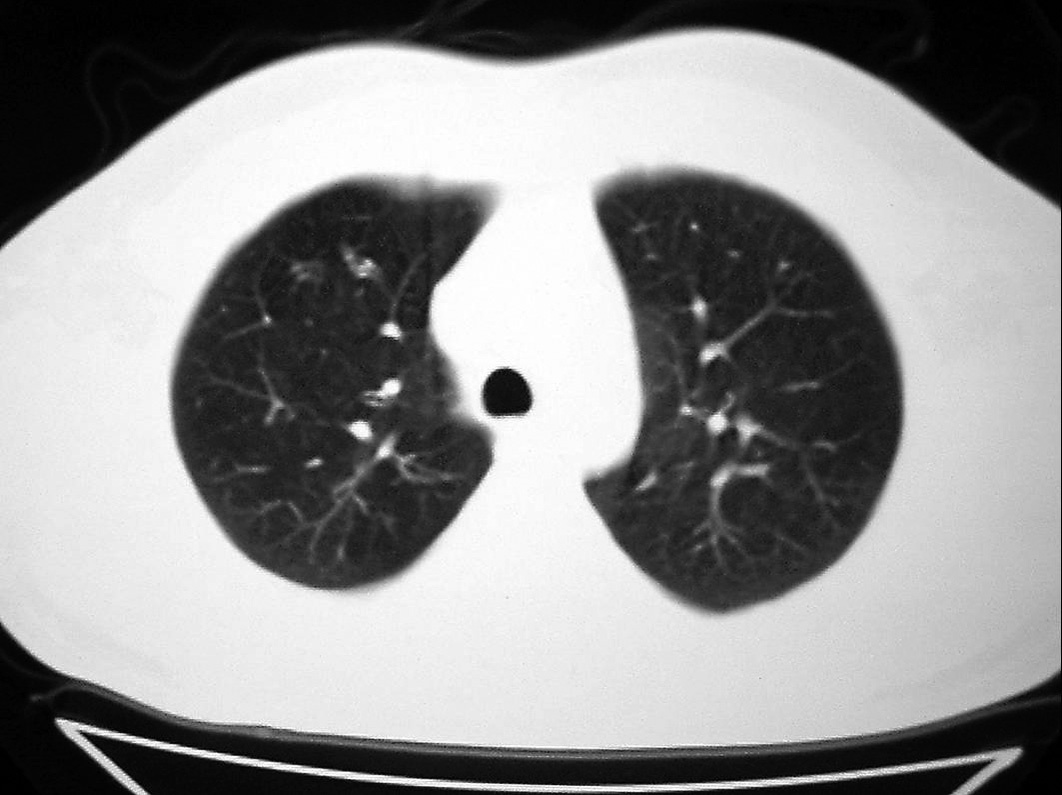
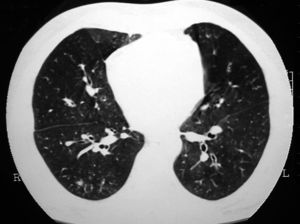
Paciente de 36 años, sin hábitos tóxicos conocidos, con antecedentes personales de nefrolitiasis frecuentes y CU diagnosticada en el año 1995, en seguimiento en consultas del Servicio de Digestivo de nuestro hospital. La CU presentaba un grado importante de severidad, era corticodependiente y ocasionaba múltiples brotes diarreicos y complicaciones asociadas (desde hacía 3 años el paciente padecía de uveítis tratada con corticoides tópicos, además de artritis de tipo inflamatorio y un episodio de anemia hemolítica por anticuerpos fríos). En varias ocasiones se había intentado controlar con ácido 5-aminosalicílico, pero ante la mala respuesta al tratamiento se decidió mantener al paciente con 10 mg de prednisona diarios. En septiembre de 2002 precisó de una colectomía total con ileostomía permanente debido a un brote de CU con megacolon tóxico. Además estaba diagnosticado de una trombofilia hereditaria (mutación de Leiden) tras sufrir una tromboembolia pulmonar en el año 1998 y una trombosis venosa profunda en el año 1999 después de la retirada de la anticoagulación oral; también se había diagnosticado del déficit genético a un hermano con posterioridad. En marzo de 2002 se realizó un estudio por tomografía axial computarizada en el Servicio de Urgencias de nuestro hospital ante la sospecha de tromboembolia pulmonar, pero no se apreciaron signos de ésta ni alteraciones del parénquima pulmonar (fig. 1).
Fig. 1. Tomografía axial computarizada de alta resolución, realizada en 2002 antes de la colectomía, donde se observa un parénquima pulmonar normal.
Ingresó en nuestro servicio en septiembre de 2003 por presentar un cuadro de hemoptisis franca de 15 ml desde hacía 24 h, sin que mediara cuadro clínico infeccioso aparente o síndrome febril, junto con dolor de tipo pleurítico subescapular derecho. El paciente no refería episodios previos de hemoptisis, aunque desde enero de 2003 presentaba un cuadro de expectoración abundante, matutina, de aspecto mucopurulento, sin que hubiera mediado ninguna infección.
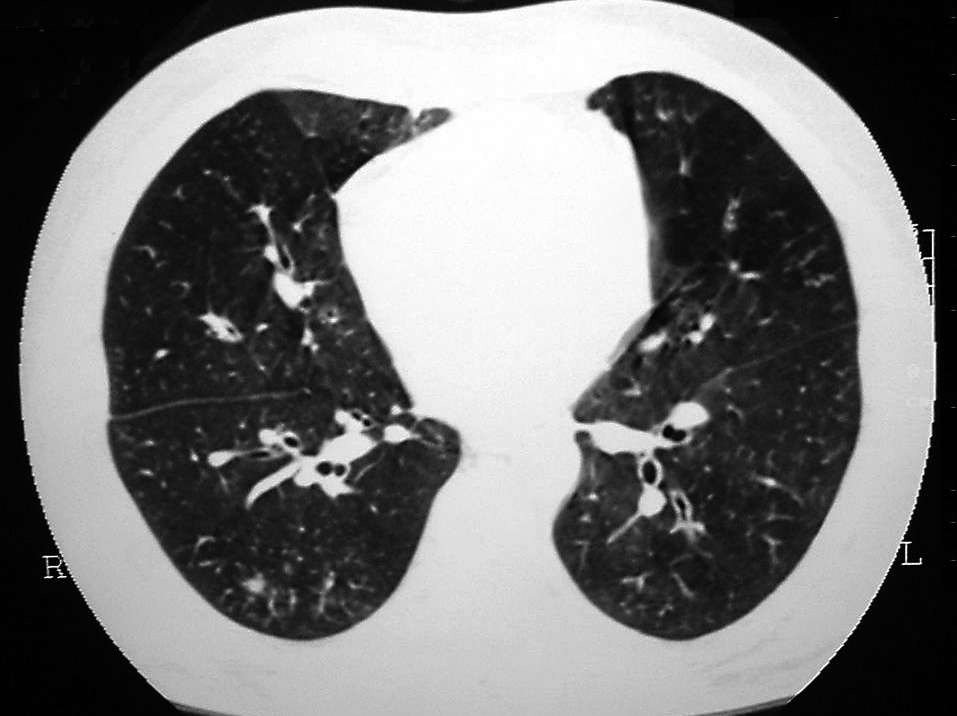
En la exploración el paciente estaba bien perfundido, afebril y no presentaba disnea en reposo. La presión arterial era de 120/70 mmHg y la saturación arterial de oxígeno del 92%. La auscultación cardiorrespiratoria sólo ponía de manifiesto roncus en los campos medios apicales del hemitórax derecho y crepitantes aislados en la línea axilar media derecha. El abdomen sólo mostraba cicatriz de laparotomía y bolsa de ileostomía. Los miembros inferiores no mostraban edemas ni signos de trombosis venosa profunda. En cuanto a las pruebas complementarias, la bioquímica era normal y el hemograma no evidenciaba anemia, leucocitosis ni neutrofilia. La coagulación mostraba una razón normalizada internacional de 2,4 con actividad de protrombina del 34%. El dímero D fue negativo. La gasometría arterial con una fracción inspiratoria de oxígeno del 21% mostraba una presión arterial de oxígeno de 62 mmHg, una presión arterial de anhídrido carbónico de 42 mmHg, un pH de 7,41 y una saturación arterial de oxígeno del 92%. La radiografía realizada al ingresar el paciente mostraba un infiltrado alveolar con broncograma aéreo en el lóbulo superior derecho. Los cultivos de esputo fueron negativos, así como las baciloscopias seriadas. Se solicitó una TACAR torácica que objetivó signos de bronquiectasias de forma bilateral y de predominio en ambos lóbulos superiores, aunque también estaban afectados los lóbulos inferiores. En el vértice pulmonar derecho había algunas bronquiectasias rellenas de sangre (fig. 2). Se realizó una broncoscopia sin hallazgos visuales, y las muestras microbiológicas obtenidas para gérmenes habituales, bacilos ácido-alcohol resistentes, gérmenes en inmunodeprimidos y hongos fueron negativas. Un lavado broncoalveolar puso de manifiesto un aumento de neutrófilos. Se solicitaron pruebas de función pulmonar, cuyos resultados fueron los siguientes: volumen espiratorio forzado en el primer segundo del 70% (2,93 l), capacidad vital forzada del 88,2% (4,41 l), relación entre ambos parámetros del 66% y flujo máximo mesoespiratorio 25/75% del 30%. Las pruebas de capacidad de difusión de monóxido de carbono fueron normales. El test de metacolina fue negativo. El cuadro clínico revirtió a las 24 h del ingreso y se dio de alta al paciente con tratamiento esteroideo durante 6 meses a dosis mayores de las que previamente tomaba, junto con corticoides inhalados y broncodilatadores. En la revisión de los 6 meses persistían los hallazgos de la TACAR así como el cuadro ventilatorio obstructivo de la espirometría, aunque la cantidad de esputo diaria había disminuido.
Fig. 2. Tomografía axial computarizada de alta resolución, realizada el año 2003 tras colectomía, en la que se aprecian bronquiectasias bilaterales.
Discusión
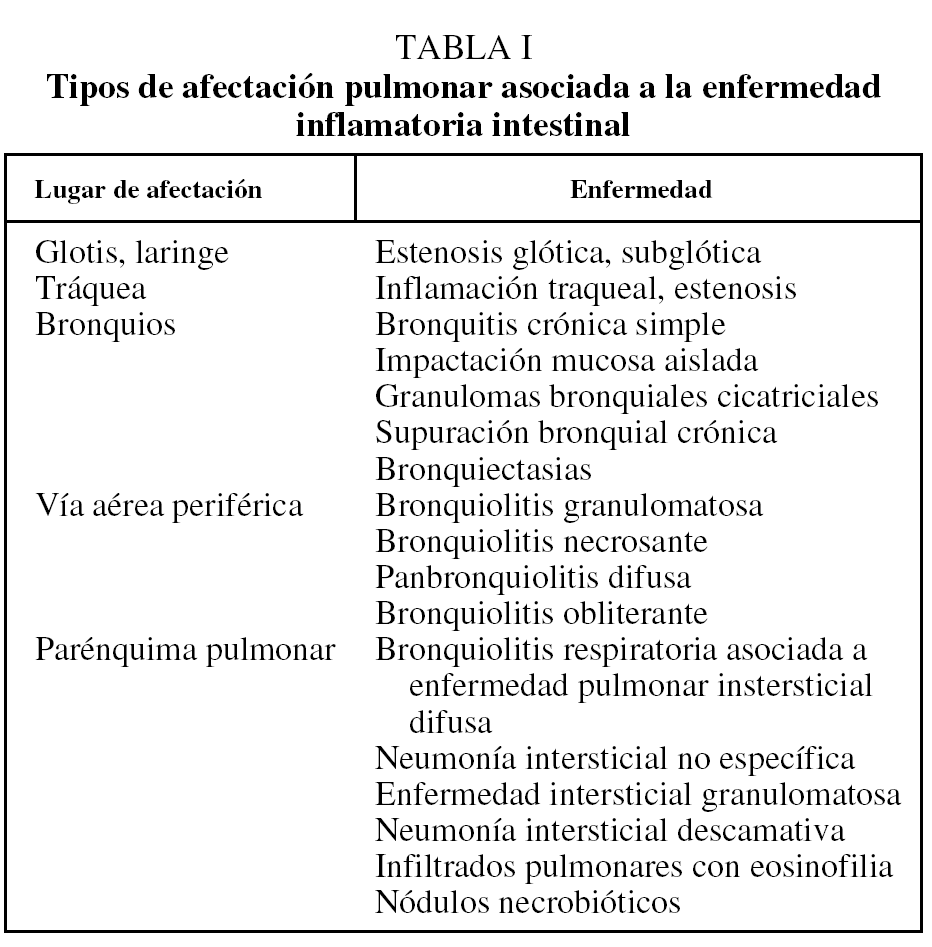
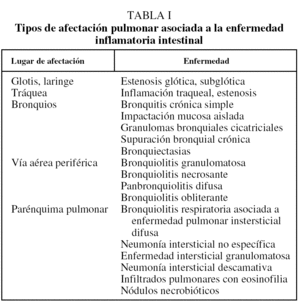
La afectación pulmonar en la EII está descrita desde hace años, aunque se desconoce su incidencia real. Debe diferenciarse la afectación pulmonar propiamente dicha asociada a la EII de la que se produce como consecuencia del tratamiento inmunodepresor (fundamentalmente la sulfasalazina6, que suele manifestarse como neumonía eosinofílica). En lo que se refiere a la afectación pulmonar de la EII propiamente dicha, puede clasificarse en afectación de la vía aérea, afectación del intersticio pulmonar y otras afectaciones más raras como serositis, nódulos necrobióticos y vasculitis pulmonares7. Las manifestaciones pulmonares suelen aparecer en un 85% de los casos tras el inicio de los síntomas de la EII, y en un 28% los síntomas aparecen cronológicamente tras una colectomía. En la tabla I se expone el amplio espectro de alteraciones pulmonares en la EII.
En cuanto a la aparición de bronquiectasias en pacientes con EII, se ha descrito en distintos artículos, que por lo general demuestran que estas manifestaciones suelen aparecer con más frecuencia en pacientes afectados de CU que de enfermedad de Crohn8, y normalmente ocurren en un período variable (desde días a años) tras el inicio de los síntomas de la EII. No hay preferencias por ningún grupo de edad. La clínica suele ser de hipersecreción bronquial, y normalmente suelen tener un comienzo insidioso, pero benigno. Suelen tener un curso paralelo al de la EII, con brotes de síntomas respiratorios junto con brotes de la enfermedad digestiva, hecho que ha llevado a plantear la hipótesis de que la enfermedad podría producirse en el pulmón al tener tanto el tubo digestivo como el pulmón un mismo origen embrionario; este hecho se ve reforzado en el caso de las bronquiectasias tras colectomía, donde, tras quitar el órgano diana del proceso inflamatorio, el aparato respiratorio pasa a ser el siguiente en presentar el daño inflamatorio9. Las bronquiectasias suelen ser estériles y sólo demuestran un aumento de los neutrófilos en el lavado broncoalveolar10,11.
La aparición de bronquiectasias tras una colectomía en un paciente afectado de EII se ha descrito tan sólo en 2 casos (búsqueda bibliográfica realizada en MEDLINE), y en ambos artículos se carecía de una tomografía axial computarizada previa a la intervención. En el caso aquí comunicado, dado que al paciente se le había realizado una TACAR antes de la colectomía, pudimos comparar las zonas del parénquima pulmonar antes y después de la intervención.
Las bronquiectasias asociadas a la EII suelen tener buena respuesta en general al tratamiento corticoideo4,8, normalmente asociado al de la enfermedad de base. Se opta en primer lugar por los corticoides inhalados a dosis altas y después por los corticoides orales en dosis de 1-2 mg/kg/día de prednisona. No hay evidencias sobre la duración óptima del tratamiento. Hay casos publicados en los que, debido a efectos secundarios y al mal control de la enfermedad pulmonar, se realizaron lavados bronquiales seriados con una solución de corticoides, con una buena respuesta terapéutica8. En el caso que publicamos hubo una respuesta clínica pero no radiológica ni funcional a los corticoides.
En resumen, el caso que describimos ayuda algo más a comprender la patogenia de la afectación pulmonar en la EII, sobre todo la que tiene relación con una colectomía. Asimismo, subraya la necesidad de que a los pacientes con EII que desarrollen síntomas pulmonares se les remita a un neumólogo de forma rápida, ya que la demora en establecer el cuadro clínico y el diagnóstico puede hacer imposible la recuperación del parénquima pulmonar con el tratamiento apropiado.