Existe poca información sobre el manejo clínico de pacientes ingresados en hospitales públicos españoles con un diagnóstico de exacerbación de enfermedad pulmonar obstructiva crónica. AUDIPOC es una auditoría clínica sobre el manejo de exacerbación de EPOC en España.
ObjetivosValidar la adecuación y validez de los instrumentos de medición de las variables propuestas en AUDIPOC España (estudio preliminar) y verificar su viabilidad en un medio complejo con hospitales de tamaño, recursos y organización diferentes (estudio piloto).
Material y métodosEl estudio preliminar se realizó en 4 hospitales y 213 casos. El estudio piloto en 30 hospitales de 6 comunidades autónomas y 1.203 casos.
ResultadosLos resultados de ambos estudios contribuyeron a mejorar el diseño y los métodos y organización del estudio AUDIPOC, incluyendo un mejor entrenamiento de los responsables hospitalarios, una nueva clasificación de hospitales, la incorporación de nuevas variables y la creación de una oficina de coordinación y gestión del proyecto.
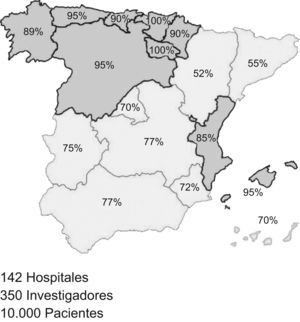
ConclusionesEl estudio AUDIPOC es viable y prevé reclutar 10.000 pacientes en 142 hospitales de todas las Comunidades Autónomas.
There is little information regarding the clinical management of hospital inpatients diagnosed with exacerbation of Chronic Obstructive Pulmonary Disease (COPD). AUDIPOC is a clinical audit dealing with the clinical management of COPD in Spain.
ObjectivesTo examine the adequacy and validity of the instruments used to measure the variables proposed by AUDIPOC Spain (Preliminary Study) and to verify the viability of AUDIPOC in a complex environment with hospitals of different sizes, resources, and organizational layout (Pilot Study).
Materials and methodsThe Preliminary Study took place in 4 hospitals and studied 213 cases. The Pilot Study took place in 30 hospitals of 6 Autonomous Communities (i.e. Regions) and studied 1203 cases.
ResultsThe results of both studies contributed to the improvement of the design, methods and organization of the AUDIPOC work. Some of the improvements include better training of those responsible at a hospital level, a new classification of hospitals, the incorporation of new variables and the creation of a Bureau for the Coordination and Management of the Project.
ConclusionsThe AUDIPOC study is viable. It aims to recruit 10000 patients across 142 hospitals from all the Regions of Spain.
Los pacientes con EPOC presentan con frecuencia episodios de exacerbación de su enfermedad (eEPOC)1,2 que son clínicamente relevantes porque se asocian a mortalidad significativa3,4, aceleran el deterioro de la función pulmonar5, tienen un efecto negativo sobre la calidad de vida de los pacientes6 y son responsables de la mayor parte de la carga social, económica y sanitaria de la enfermedad2,7. Existen numerosas guías de práctica clínica dirigidas a sistematizar la atención clínica de las eEPOC1,8,9 y se han desarrollado estándares de calidad10. Sin embargo, dado que hay poca información sobre la gestión clínica de estos pacientes en España2, el programa integrado de investigación (PII) sobre EPOC de SEPAR11 y el CIBER de enfermedades respiratorias (CIBERES)12 plantearon impulsar una auditoría clínica de ámbito nacional (estudio AUDIPOC) para analizar la atención médica prestada a los pacientes hospitalizados con un diagnóstico clínico de eEPOC. Los objetivos del estudio AUDIPOC se presentan en la tabla 1.
Objetivos del estudio AUDIPOC
| Objetivo genérico |
| Describir el tipo de atención médica proporcionada en España a los pacientes que se hospitalizan con un diagnóstico clínico de exacerbación de EPOC |
| Objetivos específicos |
| 1. Describir el estado clínico de los pacientes en el momento del ingreso |
| 2. Describir el tipo, calidad y adecuación de la atención clínica proporcionada (Modelo de clínica, MC) |
| 3. Describir los recursos y el modelo de organización hospitalaria (Modelos de gestión hospitalaria, MGH) |
| 4. Describir los dispositivos extrahospitalarios de asistencia sanitaria y social disponibles (Modelo de gestión extra-hospitalaria, MGeH) |
| 5. Describir los desenlaces de la enfermedad: duración del ingreso, muertes y reingresos |
| 6. Describir las variaciones de intervenciones clínicas, organización y recursos hospitalarios entre regiones, tipo de hospital y hospitales participantes |
| 7. Describir las variaciones de los desenlaces entre regiones tipo de hospital y hospitales participantes |
| 8. Describir variables latentes de distribución espacial (VE) por lugar de residencia del paciente |
| 9. Examinar el impacto de los vectores MC, MGH, MGeH y VE sobre los desenlaces |
Con objeto de validar y, eventualmente, mejorar el método y la organización del trabajo se han realizado un estudio preliminar para determinar la adecuación y validez de los instrumentos de medición de las variables propuestas, y un estudio piloto para verificar la viabilidad de la auditoria en un medio complejo con hospitales de tamaño, recursos y organización diferentes.
En este manuscrito se presenta el diseño metodológico inicial del estudio AUDIPOC, los resultados y conclusiones más relevantes de los estudios preliminar y piloto, y las implicaciones de ambos estudios en el diseño y organización definitivos de AUDIPOC.
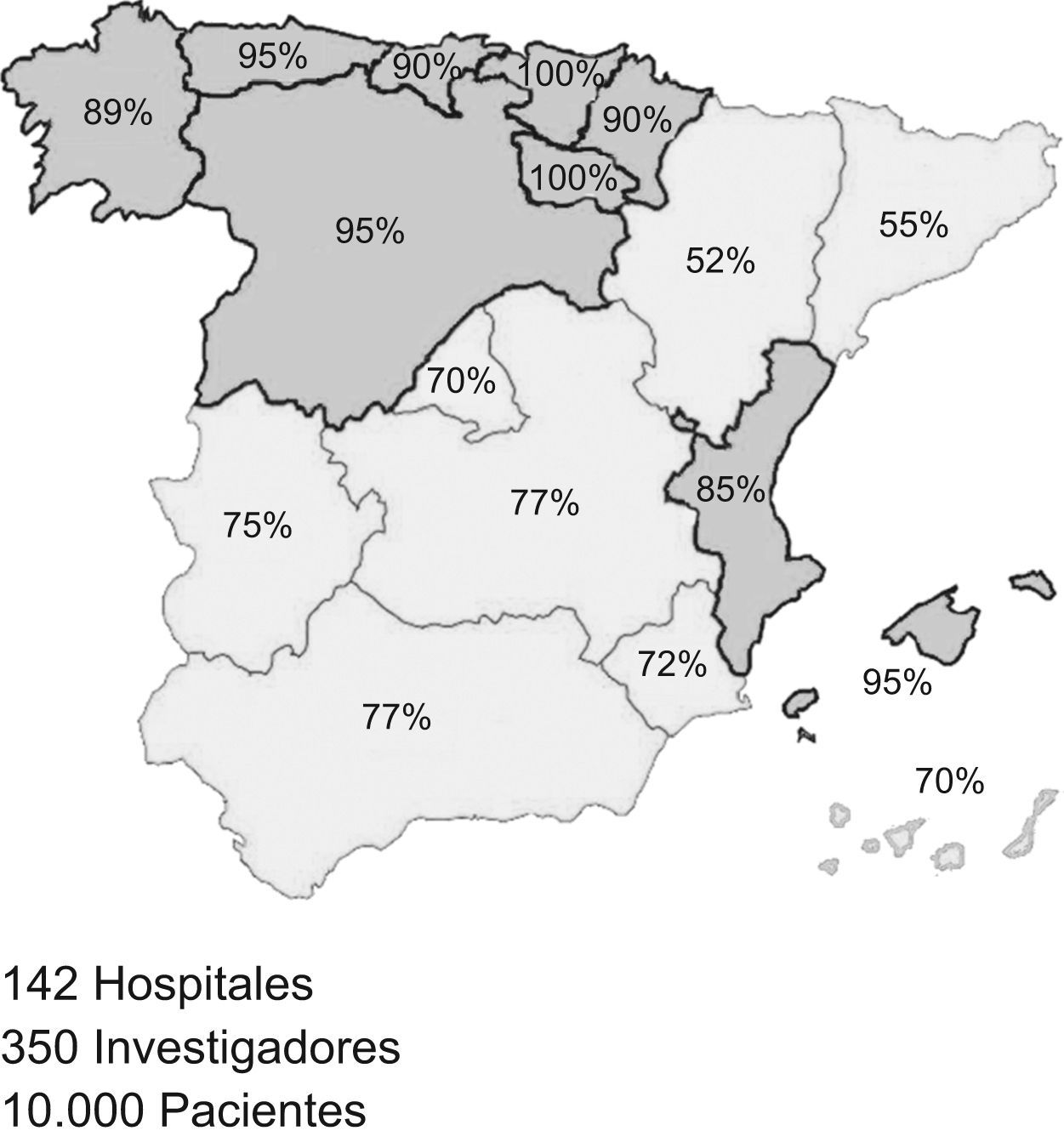
MétodoEstudio AUDIPOC EspañaDiseño genérico inicialAUDIPOC España se ha diseñado como un estudio observacional trasversal, con reclutamiento prospectivo de casos, de base hospitalaria y seguimiento extra hospitalario a 3 meses desde el ingreso. La información será de naturaleza histórica para los datos clínicos (historia clínica y documentos relacionados) y concurrente para los datos de evolución y de recursos hospitalarios. El estudio se realizará en 142 hospitales públicos españoles de todas las comunidades autónomas (CCAA), que representan un 65% de los hospitales generales públicos con admisión de urgencias13 y ofrecen una cobertura aproximada del 80% de la población española (fig. 1). La población de muestreo será la de pacientes hospitalizados en los centros participantes durante el periodo de estudio, diagnosticados de eEPOC por el médico responsable de su ingreso.
Organización del estudioEl estudio ha sido diseñado por un Comité Científico (CC) constituido por neumólogos, epidemiólogos y estadísticos. El trabajo de campo será dirigido por el CC, que designará los responsables regionales (RR) en las diversas Comunidades Autónomas (CC.AA.) participantes. Un responsable local (RL) coordinará el estudio en los hospitales participantes, y supervisará el trabajo de los encuestadores que recogerán los datos.
Variables e instrumentos de medidaSe recogerá los datos de 284 variables relacionadas con los hospitales participantes y 471 con los sujetos de estudio (repositorio online). Las variables se agruparán en 5 conjuntos: 1) de recursos disponibles y organización del trabajo o modelo de hospital (MH); 2) de modelos de prácticas clínicas (MP), con los datos referentes al proceso clínico; 3) de desenlaces: duración del ingreso y, durante el ingreso y en los 90 días posteriores, mortalidad por todas las causas, frecuencia de reagudizaciones y frecuencia de reingresos; 4) de análisis de datos espaciales: localidad de residencia del paciente y localidad del hospital; y 5) de evaluación de la auditoría: valoración del conocimiento de los clínicos sobre la existencia de la auditoría en curso y valoración de la calidad de la base de datos.
Plan de análisisSe hará una descripción de la distribución de los valores de las variables por niveles, nacional, regional, tipo de hospital y hospital individual, y una comparación sobre la posición de cada unidad en relación con las de su ámbito. La influencia sobre los desenlaces del estado clínico del paciente, de los modelos de práctica clínica, del modelo de hospital y de la variabilidad geográfica, se evaluará mediante modelos jerárquicos bayesianos espaciales. En su caso, se tendrá en cuenta la variabilidad espacial previsiblemente presente en el estudio para captar los determinantes ligados a factores geográficos y aislar el efecto de las variables a evaluar. Para ello se introducirán efectos aleatorios con estructura espacial auto-regresiva. El análisis se implementará mediante Métodos de Monte Carlo por cadenas de Markov (MCMC) con el programa WinBUGS.
Aspectos éticos y conflictos de interésEl proyecto AUDIPOC España deberá ser aprobado por los comités éticos y direcciones de los hospitales participantes. El CC y los RL serán responsables de la seguridad y confidencialidad de los datos de los pacientes y participantes. La base de datos basada en WEB será disociada y encriptada.
Estudio preliminarSe realizó entre el 13 de marzo–12 de abril de 2006 en los hospitales 12 de Octubre (Madrid), General de Guadalajara, Galdakao (Vizcaya) y Clìnic (Barcelona), con una población asignada de 1.571.000 habitantes. Se reclutaron 231 enfermos. La base de datos se diseñó en Microsoft Acces 2003.
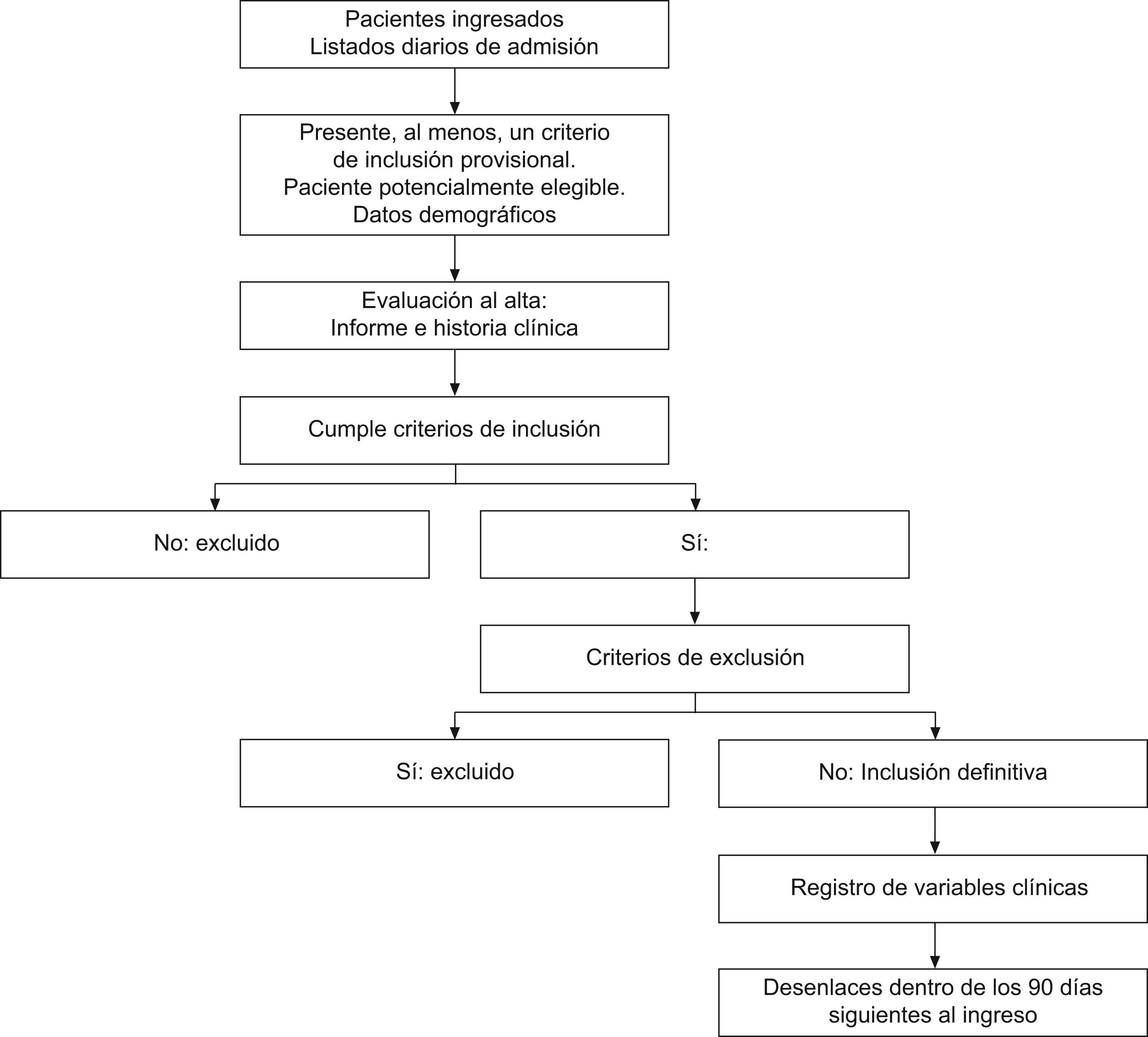
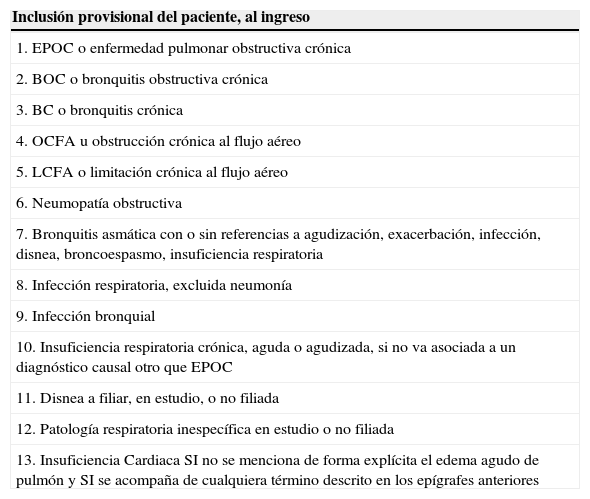
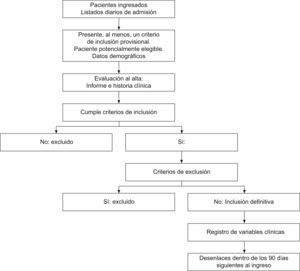
Estudio pilotoSe llevó a cabo entre el 5 de febrero–16 de marzo de 2007 en 30 hospitales de 6 CCAA (Cantabria, Castilla La Mancha, Euskadi, Extremadura, Navarra y Rioja) con una población asignada de 6.597.734 habitantes. En la figura 2 se expone el esquema de captación de pacientes, diseñado para sistematizar la definición de caso. Al ingreso se revisaron los informes de admisión para identificar criterios provisionales de inclusión, indicadores de patología pulmonar aguda o agudizada (casos potencialmente elegibles, tabla 2). Al alta se verificó, en el informe o en la historia clínica de estos casos, si tenían diagnóstico de eEPOC segura o posible, de patología respiratoria no EPOC, o de patología extrapulmonar, que son los criterios definitivos de inclusión y exclusión en el estudio (tabla 3).
Criterios de inclusión provisional. Descriptores diagnósticos al ingreso
| Inclusión provisional del paciente, al ingreso |
| 1. EPOC o enfermedad pulmonar obstructiva crónica |
| 2. BOC o bronquitis obstructiva crónica |
| 3. BC o bronquitis crónica |
| 4. OCFA u obstrucción crónica al flujo aéreo |
| 5. LCFA o limitación crónica al flujo aéreo |
| 6. Neumopatía obstructiva |
| 7. Bronquitis asmática con o sin referencias a agudización, exacerbación, infección, disnea, broncoespasmo, insuficiencia respiratoria |
| 8. Infección respiratoria, excluida neumonía |
| 9. Infección bronquial |
| 10. Insuficiencia respiratoria crónica, aguda o agudizada, si no va asociada a un diagnóstico causal otro que EPOC |
| 11. Disnea a filiar, en estudio, o no filiada |
| 12. Patología respiratoria inespecífica en estudio o no filiada |
| 13. Insuficiencia Cardiaca SI no se menciona de forma explícita el edema agudo de pulmón y SI se acompaña de cualquiera término descrito en los epígrafes anteriores |
Criterios de inclusión y de exclusión
| a. Criterios de Inclusión Definitiva (al menos uno) |
| 1. Ingresado por diagnóstico principal de eEPOC |
| 2. Ingresado por «patología respiratoria» [infección respiratoria sin infiltrado radiológico ni derrame pleural (O) insuficiencia respiratoria (O) Insuficiencia cardiaca derecha (O) Bronquitis (O) Broncoespasmo] (Y) [diagnóstico histórico de EPOC (O) se documenta una FEV1/FVC<0,70 en ausencia de otra enfermedad obstructiva como asma o bronquiolitis] |
| b. Criterios de Exclusión Definitiva (cualquiera de ellos): |
| 1. Diagnóstico específico: edema pulmonar, neumonía, embolismo pulmonar, neumotórax, fracturas costales, aspiración, derrame pleural, etc. en el momento del ingreso. |
| 2. Otra patología respiratoria asociada que condiciona el cuidado: fibrosis pulmonar, cifoescoliosis, obesidad-hipoventilación, patología neuromuscular, obstrucción de vía aérea superior, bronquiectasias, secuelas tuberculosas extensas, asma, bronquiolitis o carcinoma broncogénico no controlado. |
| 3. Patología extrapulmonar que condiciona el cuidado: cardiopatía importante con insuficiencia cardiaca crónica, demencia evolucionada, neoplasia extendida, insuficiencia hepática o renal terminales, u otras situaciones a juicio del investigador. |
Se evalúan sobre el informe de alta e Historia Clínica. Son casos incluidos los que tienen al menos un criterio de inclusión y ninguno de exclusión.
Se creó un sistema de información basado en la WEB para la recogida online de datos, con las medidas cautelares necesarias para disminuir los errores de edición. El servicio se ofrecía bajo plataforma Windows 2003 Server, Servidores DELL, en una infraestructura n+1 que integra Switches Rapier y AT de Allied Telesyn, Switches HP, conmutadores APC Masterswitch, balanceadores de carga y firewalls Etinc, y motor de Base de Datos MS SQL Server 2003. El CC y los RL fueron los responsables de la seguridad y confidencialidad de los datos de los pacientes y hospitales participantes. La base de datos estaba disociada y encriptada y el proyecto fue aprobado por los comités éticos de los hospitales participantes y por las direcciones.
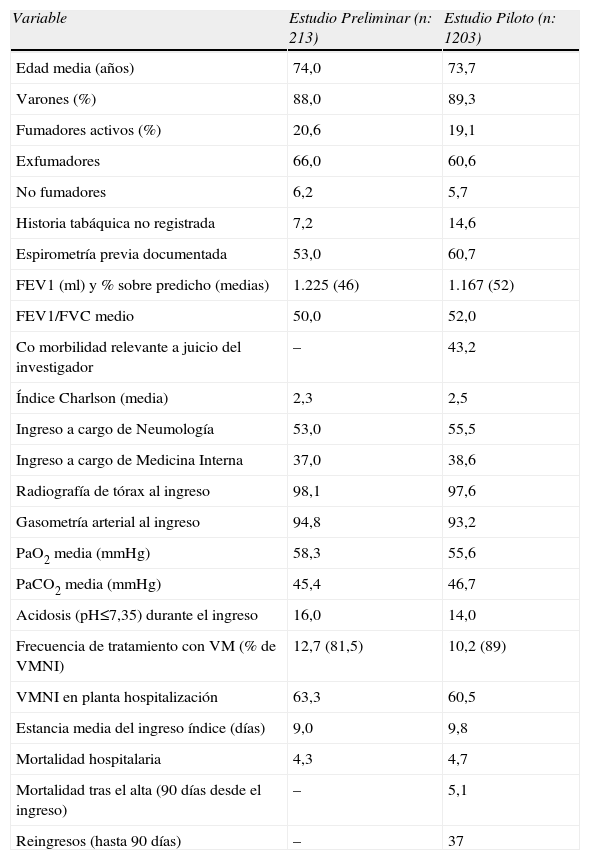
ResultadosEstudio preliminarHubo variaciones importantes en la tasa de reclutamiento entre los cuatro centros en relación a la población asignada (entre 1,1 y 1,6/100.000). En la tabla 4 se exponen algunos datos relevantes del estudio preliminar y del Piloto. Los datos obtenidos en el estudio preliminar permitieron concluir que: (i) la definición de caso era ambigua y permitía interpretaciones que propiciaban variabilidad en el reclutamiento y captación de pacientes; (ii) la mayoría de las variables eran pertinentes a los objetivos de AUDIPOC y se podían responder; (iii) faltaban variables relacionadas con nivel socioeconómico, estilos de vida o soporte social del paciente, y con el seguimiento del estado clínico y vital de los casos; y (iv) existían errores en la recogida de información de algunas variables, demasiado abiertas a la interpretación de los encuestadores o carentes de ayudas, límites de respuesta y chequeos automáticos internos en la base de datos. Por ello, se refinó la definición de caso y se diseño un nuevo sistema de información basado en WEB. Ambos cambios fueron implementados en el estudio piloto.
Algunas características relevantes para el estudio de los casos incluidos en los estudios Preliminar y Piloto
| Variable | Estudio Preliminar (n: 213) | Estudio Piloto (n: 1203) |
| Edad media (años) | 74,0 | 73,7 |
| Varones (%) | 88,0 | 89,3 |
| Fumadores activos (%) | 20,6 | 19,1 |
| Exfumadores | 66,0 | 60,6 |
| No fumadores | 6,2 | 5,7 |
| Historia tabáquica no registrada | 7,2 | 14,6 |
| Espirometría previa documentada | 53,0 | 60,7 |
| FEV1 (ml) y % sobre predicho (medias) | 1.225 (46) | 1.167 (52) |
| FEV1/FVC medio | 50,0 | 52,0 |
| Co morbilidad relevante a juicio del investigador | – | 43,2 |
| Índice Charlson (media) | 2,3 | 2,5 |
| Ingreso a cargo de Neumología | 53,0 | 55,5 |
| Ingreso a cargo de Medicina Interna | 37,0 | 38,6 |
| Radiografía de tórax al ingreso | 98,1 | 97,6 |
| Gasometría arterial al ingreso | 94,8 | 93,2 |
| PaO2 media (mmHg) | 58,3 | 55,6 |
| PaCO2 media (mmHg) | 45,4 | 46,7 |
| Acidosis (pH≤7,35) durante el ingreso | 16,0 | 14,0 |
| Frecuencia de tratamiento con VM (% de VMNI) | 12,7 (81,5) | 10,2 (89) |
| VMNI en planta hospitalización | 63,3 | 60,5 |
| Estancia media del ingreso índice (días) | 9,0 | 9,8 |
| Mortalidad hospitalaria | 4,3 | 4,7 |
| Mortalidad tras el alta (90 días desde el ingreso) | – | 5,1 |
| Reingresos (hasta 90 días) | – | 37 |
Valores expresados en porcentaje, salvo otra especificación.
VM: ventilación mecánica; VMNI: ventilación mecánica no invasora.
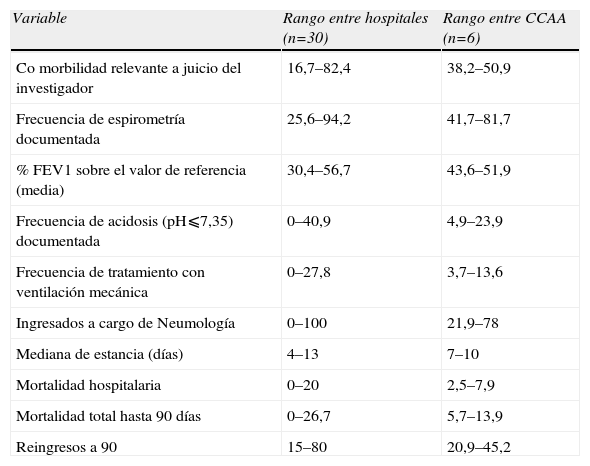
Se reclutaron 1891 casos potencialmente elegibles. Se descartaron 95 por gestión incorrecta del caso y 593 por criterios de exclusión (295 por patología respiratoria crónica no EPOC, 195 por patología respiratoria aguda no eEPOC, y 103 por patología extrapulmonar) y finalmente se incluyeron en el estudio 1203 pacientes. En el 27% de los casos se trataba de su primer ingreso por eEPOC. Fallecieron 114 pacientes (9,5%), 57 durante el ingreso (4,7%) y 57 tras el alta, dentro de los 90 días de seguimiento. Durante este periodo de seguimiento reingresaron 424 pacientes (37,2%), el 75% por eEPOC. De los 30 hospitales participantes, 2 disponían de programas activos de rehabilitación para EPOC, 2 de hospitalización a domicilio y 2 de unidad de cuidados intermedios neumológicos. El 90% disponía de ventilación mecánica no invasiva. En 2/3 de los servicios de urgencias no existía protocolo médico para el manejo normalizado de la eEPOC. En la tabla 4 se exponen algunos datos relevantes del estudio Piloto, junto a los del preliminar. Los resultados de este estudio piloto permitieron concluir que: (i) el sistema de información basado en WEB funcionaba y permitía la monitorización en tiempo real del estudio; (ii) el esquema de captación de pacientes y los criterios de inclusión y exclusión ayudaban a la estandarización del reclutamiento; (iii) persistía una variabilidad significativa en la tasa de reclutamiento provisional e inclusión definitiva entre hospitales y CCAA; (iv) la definición de tipo de hospital en terciario, secundario y primario no clasificaba apropiadamente a los hospitales en términos de recursos, organización y complejidad asistencial; (v) se observaba variabilidad notable en intervenciones y desenlaces entre hospitales y CC.AA. (tabla 5); y (vi) el estudio AUDIPOC España era factible.
Variabilidad entre hospitales y entre CCAA de algunas variables y desenlaces
| Variable | Rango entre hospitales (n=30) | Rango entre CCAA (n=6) |
| Co morbilidad relevante a juicio del investigador | 16,7–82,4 | 38,2–50,9 |
| Frecuencia de espirometría documentada | 25,6–94,2 | 41,7–81,7 |
| % FEV1 sobre el valor de referencia (media) | 30,4–56,7 | 43,6–51,9 |
| Frecuencia de acidosis (pH⩽7,35) documentada | 0–40,9 | 4,9–23,9 |
| Frecuencia de tratamiento con ventilación mecánica | 0–27,8 | 3,7–13,6 |
| Ingresados a cargo de Neumología | 0–100 | 21,9–78 |
| Mediana de estancia (días) | 4–13 | 7–10 |
| Mortalidad hospitalaria | 0–20 | 2,5–7,9 |
| Mortalidad total hasta 90 días | 0–26,7 | 5,7–13,9 |
| Reingresos a 90 | 15–80 | 20,9–45,2 |
Valores expresados en porcentaje, salvo otra especificación.
Sobre la base del diseño inicial y los resultados de los estudios preliminar y piloto el CC decidió: (i) mantener los criterios provisionales y definitivos de inclusión y exclusión (ii) reforzar el entrenamiento de los responsables y encuestadores hospitalarios para homogeneizar el reclutamiento e inclusión; (iii) implementar una mejor definición de hospital14 (tabla 6); (iv) incorporar variables que contribuyan a explicar la variabilidad en intervenciones y desenlaces; (v) crear una oficina de coordinación y gestión del proyecto, y (vi) diseñar un estudio de consistencia para documentar la reproducibilidad en la recogida de los datos, que se realizará con 29 variables relevantes (repositorio online) en un 15% de los pacientes provisionalmente incluidos, seleccionados mediante muestreo aleatorio y estratificado por centro.
Tipos de hospital. Clasificación de hospitales públicos españoles realizado por el Departamento de Métodos Cuantitativos en Economía y Gestión de la Universidad de Las Palmas14 (2007) a solicitud del Ministerio de Sanidad y Política Social
| Tipos de hospital | |
| Grupo 1 | Pequeños hospitales comarcales, con menos de 150 camas de media, sin apenas dotación de alta tecnología, pocos médicos y escasa complejidad atendida |
| Grupo 2 | Hospitales generales básicos, tamaño medio de menos de 200 camas, mínima dotación tecnológica, con algo de peso docente y algo mayor complejidad atendida |
| Grupo 3 | Hospitales de área, de tamaño medio en torno a 500 camas. Mas de 50 médicos MIR y 269 médicos promedio. Complejidad media (1,5 servicios complejos y case mix 1,01) |
| Grupo 4 | Grupo de grandes hospitales, pero mas heterogéneos en dotación tamaño y actividad. Gran intensidad docente (mas de 160 MIR) y elevada complejidad (4 servicios complejos de media y case mix mayor de 1,2) |
| Grupo 5 | Hospitales de gran peso estructural y mucha actividad. Oferta completa de servicios. Mas de 680 médicos y en torno a 300 MIR. Incluye los grandes complejos |
Los episodios de eEPOC son de gran relevancia clínica2. Sin embargo, existe escasa información sobre la gestión clínica en los pacientes hospitalizados con un diagnóstico de eEPOC en España. En 1997 la British Thoracic Society y el Royal College of Physicians de Londres impulsaron una primera auditoría sobre el tema en la que participaron 38 hospitales y 1.400 pacientes15. Sus resultados sugerían que los procedimientos y estilos de práctica clínica no se ajustaban a las recomendaciones y que existían variaciones muy amplias entre hospitales15. En 2003, se realizó un segundo estudio, esta vez de ámbito nacional, con 234 hospitales y 7.529 pacientes16 cuyos resultados confirmaron las conclusiones del primero.
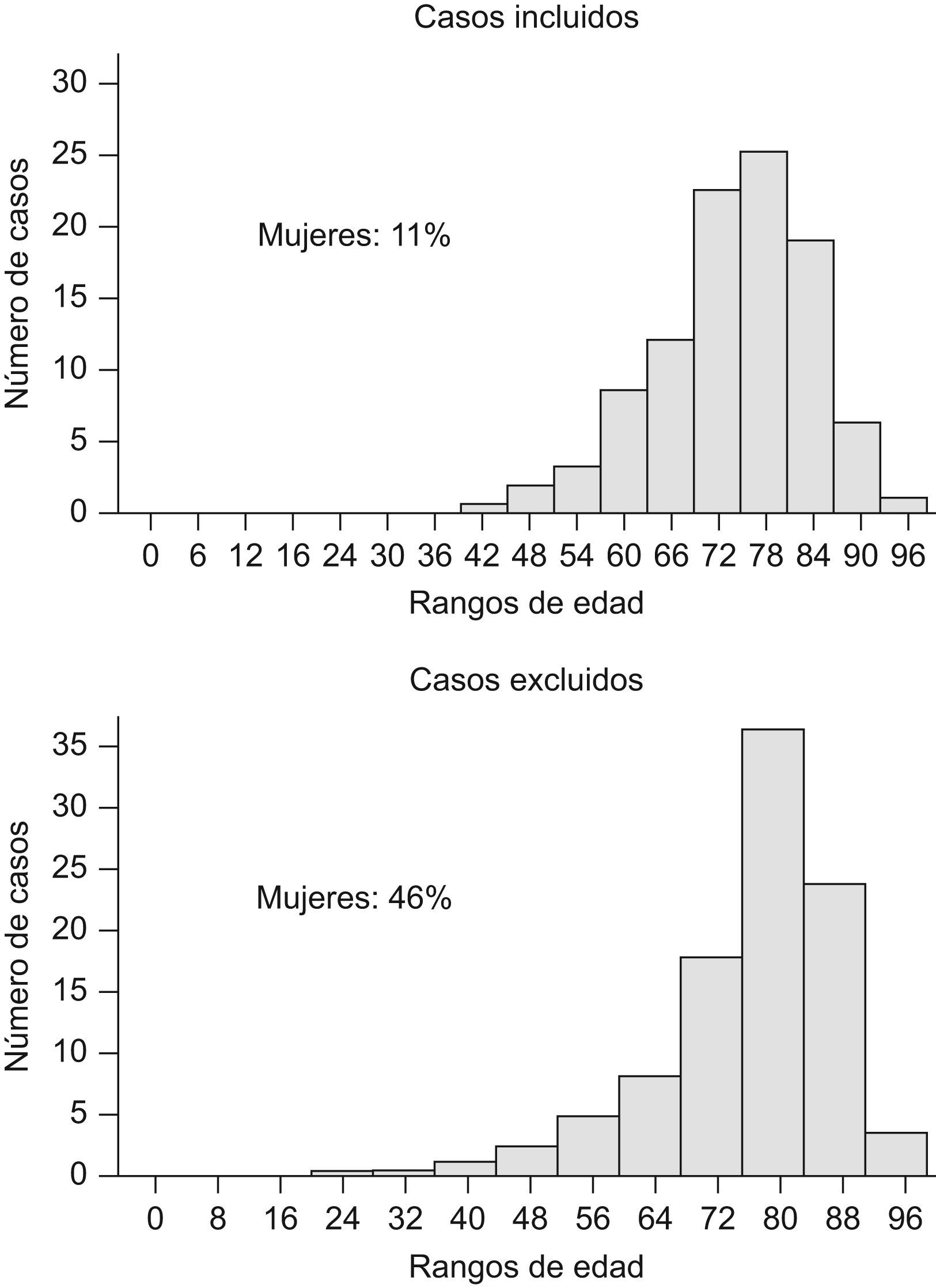
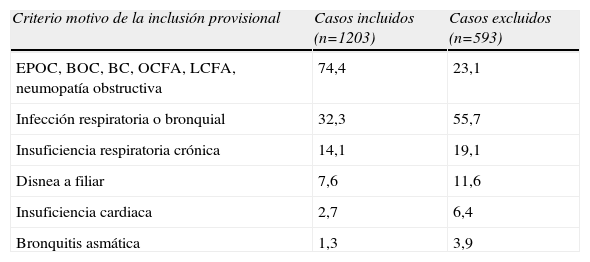
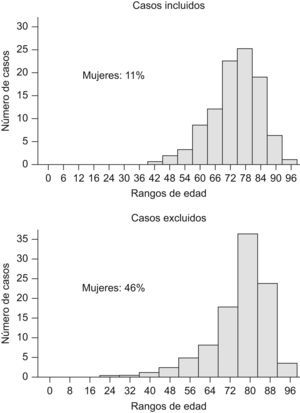
Los estudios británico y español comparten el mismo objetivo: conocer el tipo y calidad de la asistencia a pacientes ingresados con un diagnóstico presunto de eEPOC, tal y como este se establece en la práctica médica cotidiana, pero difieren en varios aspectos metodológicos que precisan discusión. En primer lugar, en la auditoría británica el criterio de inclusión fue la existencia de un diagnóstico de eEPOC al ingreso sin más restricciones, lo que podía conllevar la inclusión de pacientes sin EPOC en una proporción tal que confundiese los resultados de la auditoría. Además de las evidencias publicadas sobre el infra y el sobrediagnóstico de la EPOC17,18, algunos resultados del estudio británico, como la representación elevada de mujeres (49%) o la proporción de casos sin espirometría (45%)16 sugerían que el diagnóstico de eEPOC al ingreso carecía de suficiente precisión. Por ello, el CC del estudio español decidió introducir en el piloto un filtro de entrada compuesto por criterios de inclusión y exclusión, a los que no se incorporó la espirometría, de manera que los sujetos de estudio fueran una representación suficiente de la práctica clínica habitual, que combina casos de diagnóstico seguro (con espirometría) y de diagnóstico presunto (sin espirometría). De hecho, en el estudio piloto sólo se documentó espirometría en el 68% de los casos incluidos. Otros datos del piloto mostraban la eficacia del filtro para excluir casos verosímilmente no EPOC y retener casos verosímilmente EPOC: un 75% de los casos incluidos, frente a un 23% de los excluidos, habían sido diagnosticados al ingreso con descriptores muy específicos de EPOC (tabla 7); y los casos excluidos (fig. 3) tenían más edad y mayor proporción de mujeres (46%), muy superior a la del grupo de incluidos (11%) y a la descrita para la población española de EPOC19. Estos datos ayudaron al CC en la decisión de mantener el filtro de entrada en el estudio AUDIPOC.
Distribución de los criterios provisionales de inclusión entre los casos definitivamente incluidos en el estudio piloto y los excluidos. Algunos casos podían cumplir varios de los criterios
| Criterio motivo de la inclusión provisional | Casos incluidos (n=1203) | Casos excluidos (n=593) |
| EPOC, BOC, BC, OCFA, LCFA, neumopatía obstructiva | 74,4 | 23,1 |
| Infección respiratoria o bronquial | 32,3 | 55,7 |
| Insuficiencia respiratoria crónica | 14,1 | 19,1 |
| Disnea a filiar | 7,6 | 11,6 |
| Insuficiencia cardiaca | 2,7 | 6,4 |
| Bronquitis asmática | 1,3 | 3,9 |
Valores expresados en porcentaje.
BC: bronquitis crónica; BOC: bronquitis obstructiva crónica; EPOC: enfermedad pulmonar obstructiva crónica; LCFA: limitación crónica al flujo aéreo; OCFA: obstrucción crónica al flujo aéreo.
En segundo lugar, la auditoría británica15,16 asignó un número de casos fijo a cada hospital participante, mientras que AUDIPOC reclutará todos los casos emergentes durante el periodo de estudio. Ello permitirá que los estimadores agregados, a nivel nacional, regional y por tipo de hospital, estén ponderados por el peso asistencial de cada hospital.
En tercer lugar, en relación con la variabilidad en intervenciones y desenlaces entre hospitales y regiones reportada tanto por los estudios británicos como por el estudio piloto, el CC decidió que en AUDIPOC, además de ajustar por el estado clínico del paciente y la organización y estructura del hospital, se utilizarán técnicas de análisis espacial que informen del impacto de los determinantes ligados a factores geográficos.
Por último, AUDIPOC incorporará diversos mecanismos para el control de calidad de los datos recogidos. Para controlar un potencial sesgo de información se recogerá información sobre la implicación y el conocimiento que tenía el médico responsable del paciente sobre la realización de la auditoría. Además, la oficina de gestión del proyecto supervisará diariamente el progreso del trabajo y la calidad de los datos recogidos mediante la revisión exhaustiva de una selección aleatoria de casos y la realización periódica de análisis intermedios para identificar valores imposibles e inconsistencias.
Los tipos de práctica asistencial identificados en el estudio AUDIPOC se confrontarán con estándares externos e internos. Los primeros serán las recomendaciones de GOLD1 y SEPAR8,10 así como los estándares de calidad propuestos por la estrategia en EPOC del Sistema Nacional de Salud2; la comparación se hará para cada nivel, nacional, regional, por tipo de hospital y por hospital individual. Los segundos serán los datos de tendencia central originados en cada nivel de AUDIPOC. Los resultados de estas comparaciones se utilizarán para hacer recomendaciones a los clínicos y a los gestores sanitarios que ayuden a mejorar la atención clínica de los pacientes hospitalizados por eEPOC en nuestro país. La evaluación del grado y calidad del cumplimiento de estas recomendaciones se verificará en otro proyecto de auditoría clínica sobre las exacerbaciones de la EPOC de ámbito europeo. Se trata de un estudio piloto patrocinado por la European Respiratory Society (ERS), coordinado por investigadores británicos y españoles en cuyo trabajo de campo participarán 13 países a través de sus respectivas sociedades nacionales.
FinanciaciónEl proyecto multicéntrico AUDIPOC piloto ha sido aprobado y financiado en la convocatoria ETES del Fondo de Investigación Sanitaria (FIS 06/90397, 06/90433, 06/90435, 06/90436, 06/90519 y 06/90563).
Los autores agradecen a la Agencia de Calidad del Sistema Nacional de Salud (Ministerio de Sanidad y Política Social), al CIBER de Enfermedades Respiratorias (CIBERES), al Programa Integrado de Investigación PII EPOC de SEPAR, a las autoridades sanitarias y Direcciones y Servicios de los Hospitales participantes por la ayuda prestada a los estudios preliminar y piloto. Y a la empresa Quodem Consultores S.L por su dedicación a este proyecto.
Coordinador: POZO RODRIGUEZ, Francisco. Neumología, Hospital 12 de Octubre. Madrid. Gabinete de coordinación: CASTRO ACOSTA, Ady Angélica. Médico Investigador CIBERES Unidad de Epidemiología Clínica, Hospital Universitario 12 de octubre. Madrid. BOUKICHOU ABDELKADER, Nisa Lic. CC y TT. Estadísticas. Investigador CIBERES Unidad de Epidemiología Clínica, Hospital Universitario 12 de octubre. Madrid. JIMENEZ ARANDA, Guillermo Estadístico Investigador CIBERES Unidad de Epidemiología Clínica, Hospital Universitario 12 de octubre. Madrid. Comité científico y directivo: POZO RODRÍGUEZ, Francisco. Coordinador del estudio AGUSTÍ, Alvar. Neumología, Instituto Cardiotorácico Hospital Clinic, Barcelona. ÁLVAREZ MARTÍNEZ, Carlos José. Neumología, Hospital 12 de Octubre. Madrid. CAPELASTEGUI SAIZ, Alberto. Neumología, Barakaldo. Bilbao. ESTEBAN GONZÁLEZ, Cristobal. Neumología, Hospital de Galdakao. Vizcaya. HERNÁNDEZ CARCERENY, Carme. Neumología, Hospital Clinic. Barcelona. IZQUIERDO ALONSO, José Luis. Neumología, Hospital de Guadalajara. LOPEZ CAMPOS, José Luís. Neumología, Hospital Universitario Virgen del Rocío. Sevilla. MELERO MORENO, Carlos. Neumología, Hospital Universitario 12 de octubre. Madrid. ANDALUCIA: RESPONSABLE REGIONAL: José Luís López Campos. Neumología, Hospital Universitario Virgen del Rocío. Almería: Complejo Hospitalario Torrecárdenas. RESPONSABLE LOCAL: José Calvo Bonachera. Cádiz: Hospital de La Línea de la Concepción. RESPONSABLE LOCAL: Armando Falces Sierra. Hospital General de Jerez de la Frontera. RESPONSABLE LOCAL: Gregorio Soto Campos. Hospital Puerta del Mar. RESPONSABLE LOCAL: Fernando Romero Valero. Hospital Puerto Real. RESPONSABLE LOCAL: Jesús Sanchez Gomez. Hospital Universitario Reina Sofía. RESPONSABLE LOCAL: Maria Jesús Cobos Ceballos. Granada: Hospital Universitario San Cecilio. RESPONSABLE LOCAL: Alicia Conde Valero. Huelva: Hospital Infanta Elena. RESPONSABLE LOCAL: Rosa Vázquez Oliva. Hospital Juan Ramón Jiménez. RESPONSABLE LOCAL: Rut Ayerbe García. Jaén: Centro Hospitalario Ciudad de Jaén. RESPONSABLE LOCAL: Bernardino Alcázar Navarrete. E.P.H.A.G. Alto Guadalquivir (Andujar). RESPONSABLE LOCAL: Juan Manuel Bravo Santervás. Málaga: Hospital Costa del Sol. RESPONSABLE LOCAL: José Fernández Guerra. Hospital Regional Carlos Haya. RESPONSABLE LOCAL: José Luís de la Cruz Ríos. Hospital Serranía de Ronda. RESPONSABLE LOCAL: Francisco José Cabello Rueda. Hospital Virgen de la Victoria. RESPONSABLE LOCAL: Francisco Marín Sánchez. Sevilla: Hospital de la Merced–Osuna. RESPONSABLE LOCAL: José Pérez Ronchel. Hospital Universitario Virgen del Rocío. RESPONSABLE LOCAL: José Luís López Campos. Hospital Universitario Valme. RESPONSABLE LOCAL: Inmaculada Alfageme Michavila. ARAGÓN: RESPONSABLE REGIONAL: José Manuel Gascón Pelegrín. Neumología, Hospital Miguel Servert. Zaragoza: Instituto Aragonés de Salud: Anselmo López y Mónica Torrijos. Hospital Clínico Universitario Lozano Bleza. RESPONSABLE LOCAL: Joaquín Carlos Costan Galicia. Hospital Miguel Servert. RESPONSABLES LOCALES: Andrés Sánchez Barón y José Manuel Gascon Pelegrín. Canarias: RESPONSABLE REGIONAL José Gabriel Julia. Neumología, Hospital Dr Negrín. Las Palmas: Hospital Dr Negrín. RESPONSABLE LOCAL: Carlos Cabrera López. Lanzarote: Hospital Dr Jose Molina Orosa, Lanzarote. RESPONSABLE LOCAL: Javier Navarro Esteva. Santa Cruz de Tenerife: HM Nuestra Señora de Candelaria. RESPONSABLE LOCAL: Orlando Acosta Fernández. Hospital Universitario de Tenerife. RESPONSABLE LOCAL: José Antonio Gullón. CANTABRIA: RESPONSABLE REGIONAL Ramón Agüero Balbín. Neumología, Hospital Marqués de Valdecilla. Cantabria: Hospital de Laredo. RESPONSABLE LOCAL: Miguel Zabaleta Murguiondo. Hospital Marqués de Valdecilla. RESPONSABLE LOCAL: Ramón Agüero Balbín. Hospital Sierrallana RESPONSABLE LOCAL: Mar García Pérez. CASTILLA LA MANCHA: RESPONSABLE REGIONAL Jesús Fernández Francés. Neumología, Hospital de Guadalajara. Albacete: Hospital de Albacete. RESPONSABLE LOCAL: Ana Isabel Tornero. Ciudad Real: Hospital La Mancha Centro (ALCAZAR). RESPONSABLE LOCAL: Gloria Francisco. Hospital Manzanares. RESPONSABLES LOCALES: Fernando Pedraza y Marisi Verdugo. Cuenca: Hospital de Cuenca. RESPONSABLE LOCAL: María José Peirón. Guadalajara: Hospital de Guadalajara. RESPONSABLE LOCAL: Jesús Fernández Francés y JL Izquierdo. Toledo: Hospital de Talavera. RESPONSABLE LOCAL: José Celdrán. Hospital de Toledo. RESPONSABLE LOCAL: Encarna López Gabaldón. CASTILLA Y LEÓN: RESPONSABLE REGIONAL Jesús Reyes Hernández Hernández. Neumología, Hospital Nuestra señora de Sonsoles. Ávila: H Nuestra señora de Sonsoles. RESPONSABLE LOCAL: Eugenio Trujillo Santos. Burgos: Complejo Hospitalario de Burgos. RESPONSABLE LOCAL: Luís Rodríguez Pascual. Hospital Santiago Apostol de Miranda de Ebro. RESPONSABLE LOCAL: Esteban Pascual Pablo. Hospital Santos Reyes Aranda de Duero. RESPONSABLE LOCAL: Pedro Cancelo Suárez. León: Complejo Asistencial de León. RESPONSABLE LOCAL: Ana José Seco García. Hospital del Bierzo. RESPONSABLE LOCAL: Juan Ortiz De Saracho y Bobo. Palencia: Complejo Asistencial de Palencia. RESPONSABLE LOCAL: Maria Ángeles Fernández Jorge. Salamanca: Complejo hospitalario de Salamanca. RESPONSABLE LOCAL: Rosa Cordovilla Pérez. Segovia: Hospital General de Segovia. RESPONSABLE LOCAL: Graciliano Estrada Trigueras. Soria: Complejo Asistencial de Soria, Hospital Santa Bárbara. RESPONSABLE LOCAL: José Luís Orcastegui Candial. Valladolid: Hospital Clínico Universitario. RESPONSABLE LOCAL: Enrique Macías Fernández. Hospital Río Hortera. RESPONSABLE LOCAL: Félix del Campo Matías. Zamora: Complejo Hospitalario de Zamora. Hospital de Benavente. RESPONSABLE LOCAL: Carmen Fernández García, Cecilia Alonso Medievilla y Maria Victoria Domínguez Rodríguez. CATALUÑA: RESPONSABLE REGIONAL Carlos Martinez Rivera. Neumología, Hospital Universitari Germans Trias i Pujol. Eduard Monsó Molas. Neumología, Hospital Universitari Germans Trias i Pujol. Barcelona: Hospital Clinic Barcelona. RESPONSABLE LOCAL: Nestor Soler Porcar, Carmen Hernández. Hospital Comarcal de L′alt Penedés,Vilefrance de Penedés. RESPONSABLE LOCAL: Nuria Rodríguez Lázaro. Hospital del Mar. RESPONSABLE LOCAL: Joaquim Gea. Hospital General de Vic. RESPONSABLE LOCAL: Fernando Ruiz Mori. Hospital San Pau. RESPONSABLE LOCAL: Antonio Antón y Virginia Pajares Ruiz. Virginia Pajares Ruiz. Hospital Universitari Germans Trias i Pujol. RESPONSABLE LOCAL: Eduard Monso Molas. Hospital Vall d′Hebron. RESPONSABLE LOCAL: Esther Rodriguez Gonzalez. Eva Lozano, Eva Tapia Melechon, Mª Angeles Barrio, Mª Antonia Roman, Mieria Guzman Perez, Milagros Gandara Sanz y Xavier Perez. Hospital Viladecans. RESPONSABLE LOCAL: Joan Anton Lloret Queraltó. Gerona (Girona): Hospital Universitario Doctor Josep Trueta. RESPONSABLE LOCAL: Manuel Haro Estarriol. Lérida (Lleida): Hospital Arnau. RESPONSABLE LOCAL: Ferran Barbé. COMUNIDAD DE MADRID: RESPONSABLE REGIONAL. Carlos José Álvarez Martínez. Neumología, Hospital Universitario 12 de Octubre. Madrid. H. 12 OCTUBRE. RESPONSABLE LOCAL: Virginia Pérez González. Hospital Clínico San Carlos. RESPONSABLE LOCAL: Gema Rodríguez Trigo. Hospital de la Princesa. RESPONSABLE LOCAL: Enrique Zamora García. Hospital de Tajo, Aranjuez. RESPONSABLE LOCAL: José. Fernando González Torralba. Hospital de Valdemoro. RESPONSABLE LOCAL: Rocío García García. Hospital El Escorial. RESPONSABLE LOCAL: Francisco Gomez Rico. Hospital Fundación Alcorcón. RESPONSABLE LOCAL: Barbara Steen. Eva De Higes Martinez. Mercedes Izquierdo Patron y Ángela Ramos Pinedo. Hospital Gomez Ulla. RESPONSABLES LOCALES: Javier Jareño, Ignacio Granda Uribe y Sergio Campos Tellez. Hospital Gregorio Marañón. RESPONSABLE LOCAL: Jose De Miguel Rodriguez Gonzalez Moro. Hospital Infanta Cristina, Parla. RESPONSABLE LOCAL: Maria Teresa Rio. Ramirez. Hospital Infanta Sofía. RESPONSABLES LOCALES: Blas Rojo Moreno Arrones y Raul Moreno Zabaleta. Hospital La Paz. RESPONSABLE LOCAL: Sergio Alcolea Batres. Hospital Puerta de Hierro. RESPONSABLE LOCAL: Antolin López Viña. Hospital Ramón y Cajal. RESPONSABLE LOCAL: Esteban Perez Rodriguez. Hospital Sureste Arganda del Rey. RESPONSABLE LOCAL: Sergio Salgado Aranda. COMUNIDAD FORAL DE NAVARRA: RESPONSABLE REGIONAL. Javier Hueto Perez de Heredia. Neumología, Hospital de Navarra de Pamplona. Navarra: Hospital De Navarra De Pamplona. RESPONSABLES LOCALES: Jalil Abú-Shams, Victor Manuel Eguía Astibia. Hospital Garcia Orcoyen De Estella. RESPONSABLE LOCAL: Idoya Pascal Martínez. Hospital Reina Sofia De Tudela. RESPONSABLES LOCALES: José Antonio Cascante Rodrigo y Jose Javier Lorza Blasco. Hospital Virgen Del Camino De Pamplona. RESPONSABLES LOCALES: Joan Boldú Mitgans y Pilar Cebollero Rivas. COMUNIDAD VALENCIANA: RESPONSABLE REGIONAL Juan José Soler Cataluña. Neumología, Hospital de Requena. Alicante: Hospital de Elda. RESPONSABLE LOCAL: Alejandro Muñoz. Hospital de Orihuela. RESPONSABLE LOCAL: Jose Manuel Querol. Hospital de San Joan. RESPONSABLE LOCAL: Adaluz Andreu Rodríguez. Hospital de Torrevieja. RESPONSABLE LOCAL: Esther Pastor. Castellón de la Plana: Hospital de la Magdalena. RESPONSABLE LOCAL: Khaled Bdeir Egnayem Hospital de La Plana. RESPONSABLE LOCAL: Luis Miravet. Hospital General de Castellón. RESPONSABLE LOCAL: Margarita Marin Royo. Valencia: Hospital Clinico Valencia. RESPONSABLE LOCAL: Maria Cruz Gonzalez Villaescush. Hospital de Requena. RESPONSABLE LOCAL: Juan Jose Soler Cataluña. Hospital Dr Peset. RESPONSABLES LOCALES: Alberto Herreron Silvestre y Alfonso Martinez Martinez. Hospital Frances de Borja, Gandia. RESPONSABLE LOCAL: Concha Pellicer Ciscar. Hospital Rivera. RESPONSABLE LOCAL: Elsa Naval Sendra. Hospital Sagunto. RESPONSABLE LOCAL: Eva Martinez Moragon. Hospital Universitario la Fe. RESPONSABLE LOCAL: Montserrat Leon Fabregas. EXTREMADURA: RESPONSABLE REGIONAL Juan Antonio Riesco Miranda. Neumología, Hospital de Cáceres. Badajoz: Hospital de Badajoz. RESPONSABLE LOCAL: Jose Antonio Gutiérrez Lara. Cáceres: Hospital de Cáceres. RESPONSABLE LOCAL: Juan Antonio Riesco Miranda. Hospital de Plasencia. RESPONSABLE LOCAL: Miguel Angel Hernández Mezquita. GALICIA: RESPONSABLE REGIONAL Juan Suárez Antelo. Neumología, Complejo Hospitalario Universitario A Coruña. La Coruña (A Coruña): Complejo Hospitalario Universitario A Coruña. RESPONSABLE LOCAL: Juan Suarez Antelo. FPH Barbanza. RESPONSABLE LOCAL: Emilio Manuel Padin Paz. Hospital de Conxo-Santiago de Compostela. RESPONSABLE LOCAL: Jesús Suarez Martinez. Lugo: Hospital Comarcal Burela. RESPONSABLE LOCAL: Sonia Paredes Vila. Hospital Xeral. RESPONSABLE LOCAL: Rafael Golpe Gomez. Orense (Ourense): CH Ourense. RESPONSABLES LOCALES: Carlos Vilariño Pombo y Jose Manuel García Pazos. Pontevedra: Hospital do Meixoero, Vigo. RESPONSABLE LOCAL: Manuel Nuñez Delgado. Hospital Povisa. RESPONSABLE LOCAL: Maria Dolores Corbacho Abelaira. Hospital Xeral, Vigo. RESPONSABLE LOCAL: Marta Nuñez Fernandez. ISLAS BALEARES: RESPONSABLE REGIONAL Borja García Cosio. Neumología, Hospital Son Dureta. Palma de Mallorca: Hospital Comarcal de Inca. RESPONSABLE LOCAL: Elena Laserna Martinez. Hospital de Manacor. RESPONSABLE LOCAL: Rosa Maria Irigaray Canals. Hospital de San Llatzer. RESPONSABLE LOCAL: Salvador Pons Vivas. Hospital Son Dureta. RESPONSABLE LOCAL: Borja Garcia Cosio. Menorca: Hospital Mateu Orfila. RESPONSABLE LOCAL: Jordi Guerrero. Ibiza: Hospital Can Misses, Ibiza RESPONSABLES LOCALES: Alvaro De Astorza y Antonio Cascales García. LA RIOJA: RESPONSABLE REGIONAL Manuel Barrón Medrano. Neumología, Hospital de la Rioja. La Rioja: Fundación Hospital de Calahorra. RESPONSABLES LOCALES: Susana Chic Palacin y Manuel Barron Medrano. Hospital De La Rioja. RESPONSABLES LOCALES: Carlos Ruiz Martínez y Manuel Barron Medrano. PAIS VASCO: RESPONSABLE REGIONAL Cristóbal Esteban González. Neumología, Hospital de Galdakao. Álava: H de Santiago. RESPONSABLE LOCAL: Mª Ines Carrascosa. H Txagorritxu. RESPONSABLE LOCAL: Laura Tomas. Gipuzcoa (Guipuzkoa): H Bidasoa. RESPONSABLES LOCALES: Mª Asunción Celaya y Silvia Dorronsoro. H Donostia. RESPONSABLES LOCALES: Mª Rosa Berdejo y Monica Rayon. Hospital de Mendaro. RESPONSABLES LOCALES: Iñaki Royo y Nicolás Gurrutxaga. H de Mondragón. RESPONSABLES LOCALES: Iñaki Peña y Mikel Temprano Gogenola. H Zumarraga. RESPONSABLES LOCALES: Cristina Estirado y Raquel Sanchez. Vizcaya (Bizkaia): H Basurto. RESPONSABLE LOCAL: Miren Begoñe Salinas. H Cruces. RESPONSABLES LOCALES: Jose Mª Antoñana y Pilar Marin. H Galdakao. RESPONSABLES LOCALES: Alberto Capelastegui, Cristóbal Esteban y Mikel Egurrola. RESPONSABLES INFORMACIÓN: Rosa Diez, Cristóbal Esteban y Mikel Egurrola. H San Eloy. RESPONSABLES LOCALES: Juan Manuel Nuñez y Luis Alberto Ruiz Iturriaga. PRINCIPADO DE ASTURIAS: RESPONSABLE REGIONAL Cristina Martinez. Neumología, Hospital Universitario Central de Asturias. Hospital de Cadueñes Gijón. RESPONSABLE LOCAL: Concepción Diaz Sanchez. Hospital del Oriente-Arriondas. RESPONSABLE LOCAL: Blanca Requejo Mañana. Hospital Fundación Jove. RESPONSABLE LOCAL: Benigno Del Busto Lorenzo. Hospital San Agustín, Avilés. RESPONSABLE LOCAL: Marta García Clemente. Hospital Universitario Central de Asturias. RESPONSABLES LOCALES: Aida Quero Martinez y Cristina Martinez. Hospital Valle del Nalón Langreo. RESPONSABLE LOCAL: Hortencia Canto Argiz. REGION DE MURCIA: RESPONSABLE REGIONAL. Juan Miguel Sánchez Nieto. Neumología, Hospital General Universitario Morales Meseguer. Hospital de los Arcos. RESPONSABLES LOCALES: Damian Malia Alvarado, Jose A Ros Lucas y Nuria Castejon Piña. Hospital General Universitario Morales Meseguer. RESPONSABLES LOCALES: Juan Miguel Sanchez Nieto, Maria Loreto Alemany Frances y Roberto Bernabeu Mora. Hospital Santa Maria Rosell. RESPONSABLES LOCALES: Ines Bernal Belijar, Jose Javier Martinez Garceran, Mercedes Guillamon Sanchez y Pilar Berlinches Acin. Hospital U Reina Sofía. RESPONSABLES LOCALES: Carlos Orts Arqueros, Maria Jesus Aviles Ingles y Pedro Mendez Martinez.