obtener datos representativos acerca del abordaje, la prevalencia y los recursos disponibles para la práctica de la ventilación mecánica no invasiva (VMNI), tanto en pacientes agudos como en domicilio.
Métodomediante un cuestionario específico por vía electrónica reforzado con encuesta telefónica se recabó información de todos los hospitales de la Comunidad Valenciana.
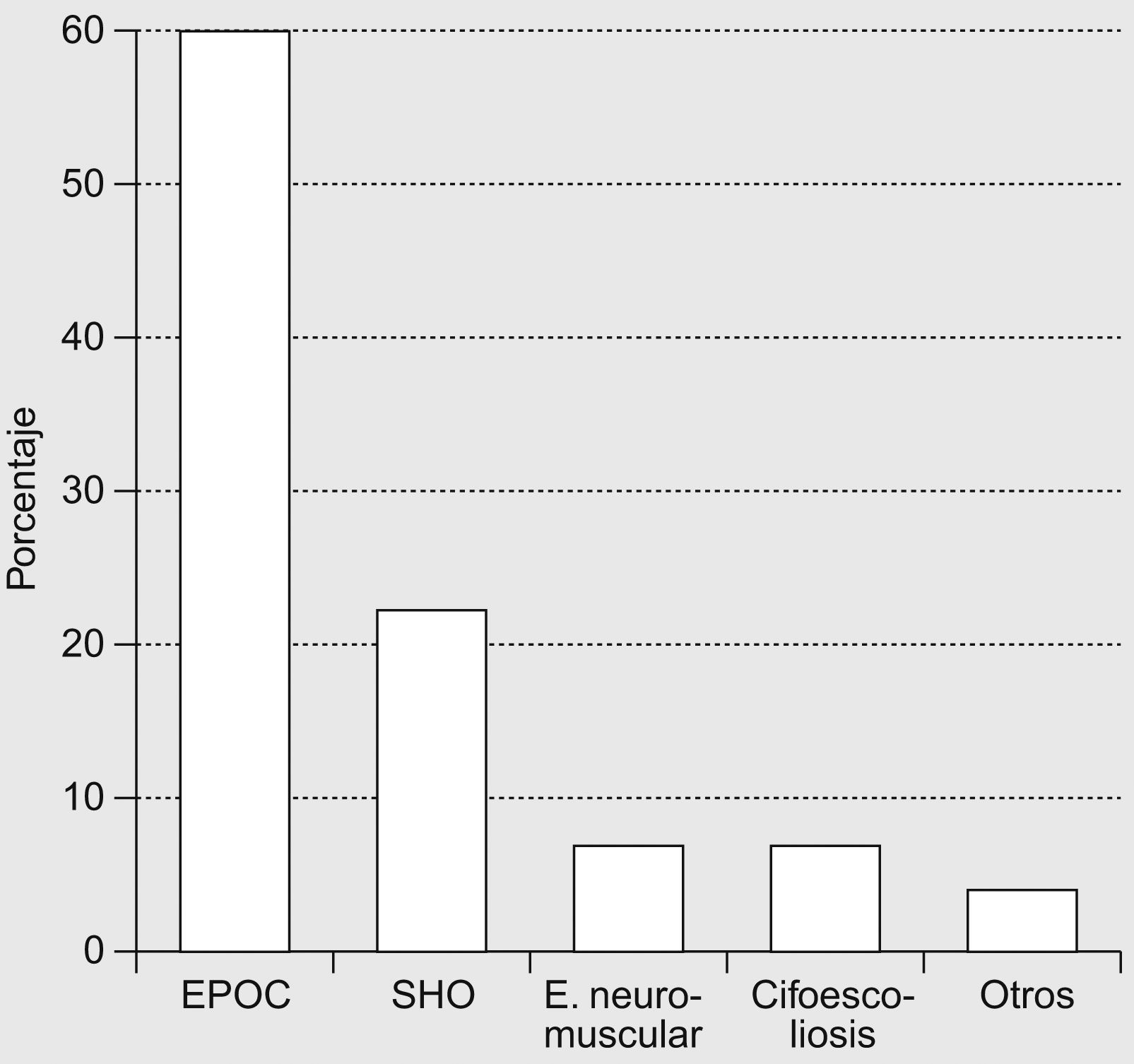
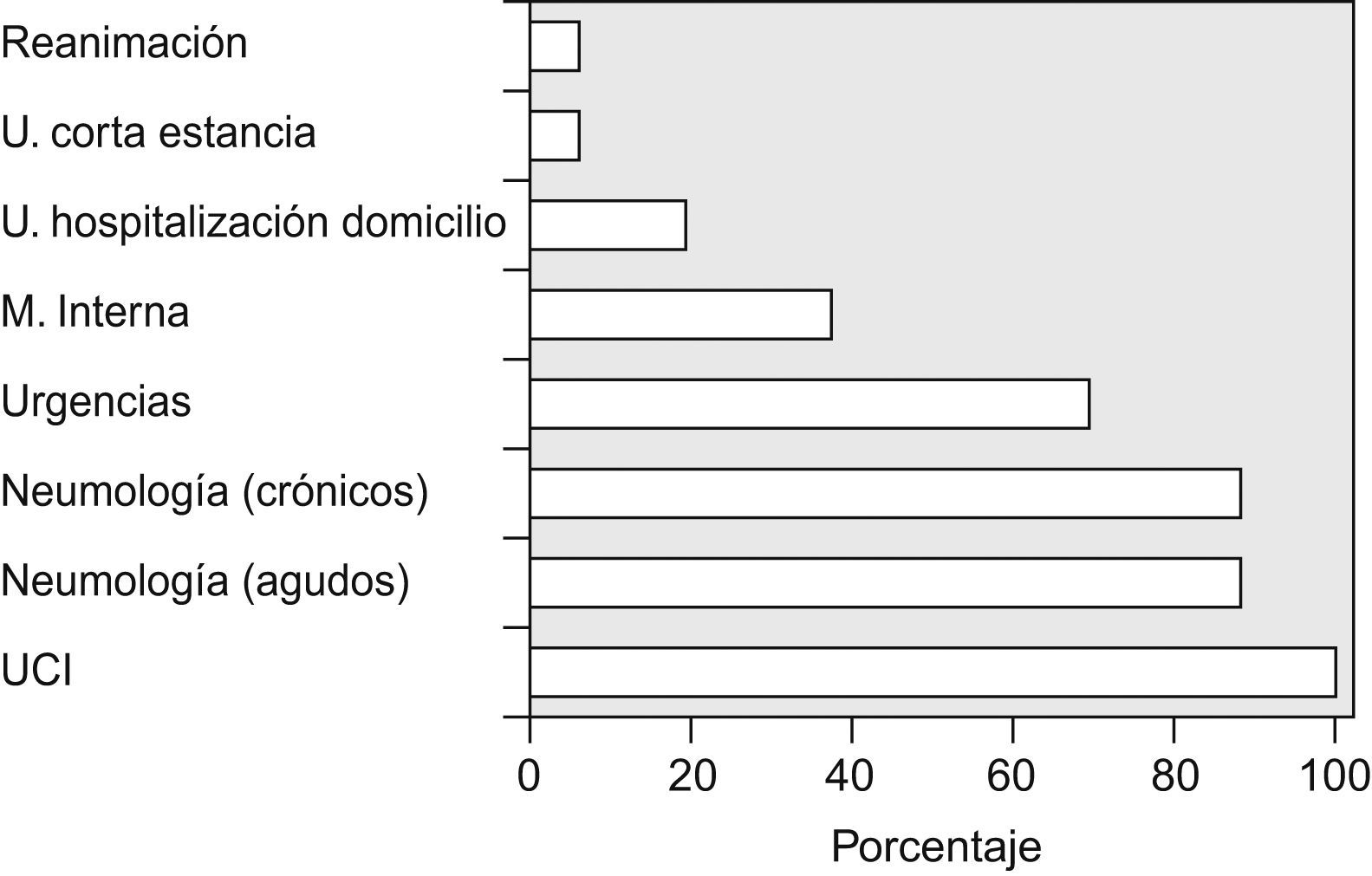
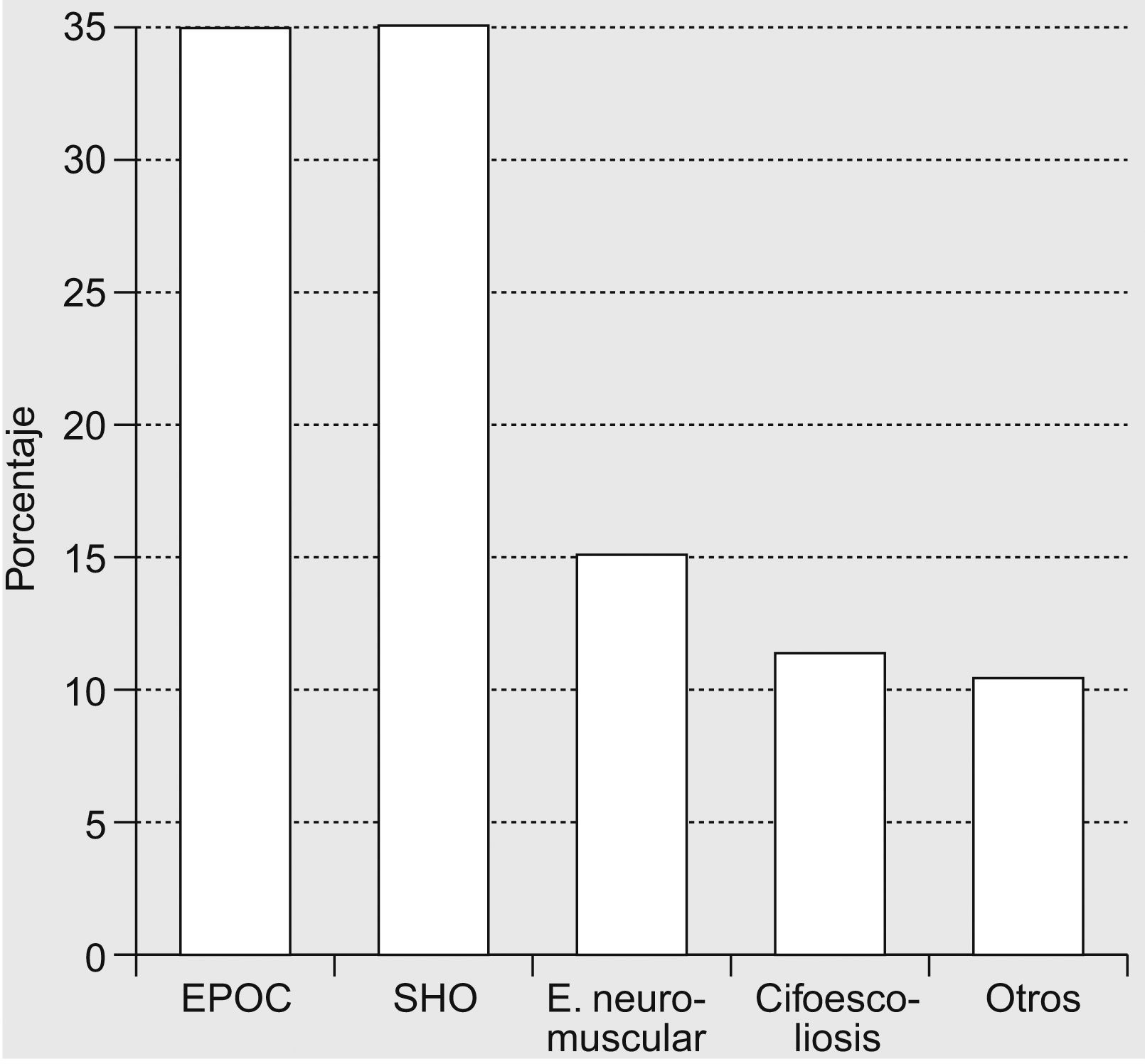
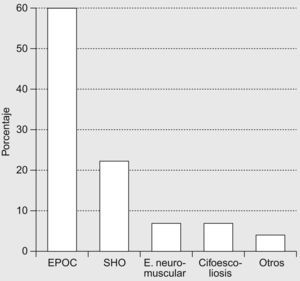
Resultadosse obtuvieron datos del 70% de los centros encuestados. Durante los episodios agudos la VMNI se realizaba en la unidad de cuidados intensivos en el 100% de los casos y en el servicio de neumología en el 88%; las enfermedades más frecuentes (media±desviación estándar) fueron las siguientes: enfermedad pulmonar obstructiva crónica (EPOC; 60±20%), síndrome de obesidad-hipoventilación (22±12%), enfermedades neuromusculares (6,5±8%), cifoescoliosis (6,5±7%) y otras (4±11%). La VMNI se realizaba en urgencias en el 69% de los casos, en medicina interna en el 37%, en la unidad de hospitalización domiciliaria en el 19% y en otros servicios en el 12%. Ninguno de los hospitales encuestados dispone de Unidad de Cuidados Intermedios y existió gran disparidad entre los sistemas de VMNI empleados. La VMNI en domicilio se efectuaba en el 88% de los hospitales y se aplicaba a pacientes con EPOC (31±18%), síndrome de obesidad-hipoventilación (30±18%), enfermedades neuromusculares (16±23%), cifoescoliosis (12±10%) y otras enfermedades (11±17%), con amplia variabilidad en el número de pacientes por hospital. El tipo de interfaz domiciliaria fue nasal en el 65±32% de los casos, oronasal en el 33±33%, traqueostomía en el 2±3% y bucal en el 1±3%. Sólo disponía de consulta monográfica el 31,3% de los hospitales. El control domiciliario lo realizaban principalmente empresas suministradoras. La prevalencia calculada de VMNI domiciliaria fue 29/100.000. Sólo el 50% de los centros disponía en neumología de protocolos de VMNI para pacientes hospitalizados un 44% para domicilio, un 19% para urgencias y un 12% para medicina interna.
Conclusionesse observan importantes carencias en recursos humanos y técnicos, disparidad en el material empleado y escasez en sistemas de apoyo. Aunque en la mayoría de los hospitales la VMNI se realiza en pacientes agudos, el número y el tipo de pacientes que reciben VMNI en su domicilio son más variables, pero la VMNI en domicilio presenta alta prevalencia. Además, se objetiva falta de protocolos escritos tanto para pacientes agudos como crónicos.
To obtain representative data on the frequency of use and availability of resources for noninvasive mechanical ventilation (NIV) in hospitals (acute respiratory failure) and at home (chronic respiratory failure).
MethodWe sent a purpose-designed questionnaire to all the hospitals in the Autonomous Community of Valencia, Spain and followed up with a telephone interview.
ResultsSeventy percent of the hospitals responded to the survey. NIV was used to treat patients with acute respiratory episodes in 100% of the intensive care units and in 88% of the respiratory medicine departments. The most common diseases were chronic obstructive pulmonary disease (COPD) (mean [SD] 60% [20%]), obesity hypoventilation syndrome (22% [12%]), neuromuscular diseases (6.5% [8%]), and kyphoscoliosis (6.5% [7%]). Other diseases accounted for 4% [11%] of cases. Emergency departments used NIV in 69% of patients, internal medicine departments in 37%, hospital-based home care units in 19%, and other departments in 12%. None of the hospitals that responded to the survey had an intermediate care unit and considerable differences were found in terms of NIV systems used. Home NIV was provided by 88% of hospitals. Patients using home NIV had COPD (31% [18%]), obesity hypoventilation syndrome (30% [18%]), neuromuscular diseases (16% [23%]), kyphoscoliosis (12% [10%]), and other diseases (11% [17%]). Patient numbers varied greatly from one hospital to the next. Home NIV was delivered using a nasal interface in 65% (32%) of cases, an oral-nasal interface in 33% (33%), a tracheostomy tube in 2% (3%), and a mouthpiece in 1% (32%). Only 31.3% of hospitals has a specialized home NIV unit. Home monitoring was performed mainly by service providers. We calculated that home NIV was used in 29 individuals per 100 000 population. Only 50% of the respiratory medicine departments surveyed had written hospitalization protocols; the corresponding percentages for other departments were 44% for home care units, 19% for emergency departments, and 12% for internal medicine departments.
ConclusionsWe observed differences in the type of requirement used, and considerable deficiencies in the availability of human and material resources and support systems. Although NIV is mostly used in hospitals to treat patients with acute respiratory failure, home NIV is also very common and is characterized by greater variability in terms of the number and type of patients. We also observed deficiencies in terms of written protocols for patients with acute and chronic disease.
El empleo de la ventilación mecánica no invasiva (VMNI) en el tratamiento de la insuficiencia respiratoria aguda y crónica se ha incrementado en los últimos 15 años1. En la actualidad hay evidencias de que la VMNI reduce la necesidad de intubación endotraqueal y acorta la estancia hospitalaria, tanto en la unidad de cuidados intensivos (UCI) como en salas de hospitalización. En casos seleccionados reduce la mortalidad en la insuficiencia respiratoria de pacientes con una exacerbación de enfermedad pulmonar obstructiva crónica (EPOC)2,3, edema agudo de pulmón4 e inmunodeprimidos5. Aunque la evidencia de su efectividad en otros procesos como la exacerbación grave del asma6 y la insuficiencia respiratoria hipoxémica es menor7, los grupos de consenso han establecido recomendaciones en el sentido de que la VMNI debe considerarse la modalidad de primera elección en el tratamiento de pacientes con descompensación de la EPOC, y aconsejan su disponibilidad en todos los hospitales que atienden a estos pacientes8. Sin embargo, trabajos multicéntricos realizados en Europa muestran una realidad distinta. En efecto, algunos autores han revelado que el 20% de los hospitales no empleaban nunca la VMNI y sólo en el 16% de los pacientes que precisaban ventilación mecánica9. Un estudio realizado recientemente en hospitales norteamericanos ha mostrado que se empleaba tan sólo en un 20% de los pacientes que requerían ventilación mecánica y que había amplias variaciones entre hospitales10. Respecto a la VMNI domiciliaria, el estudio Eurovent puso de manifiesto una amplia variación en su prevalencia entre los distintos países y notables diferencias en la proporción relativa de pacientes con enfermedad obstructiva y restrictiva11. Los datos al respecto en España son parciales; el trabajo publicado por De Lucas Ramos et al12 mostró que en 1999 la VMNI domiciliaria estaba ampliamente introducida en nuestro país, pero los datos correspondían a los 43 hospitales que respondieron a la encuesta, de los 200 a los que se les solicitó información.
El motivo del presente trabajo ha sido conocer el abordaje de la VMNI, tanto en pacientes agudos como en el domicilio, en los hospitales públicos de la Comunidad Valenciana, y conocer los recursos de material, personal e infraestructura disponibles en la actualidad.
Material y métodosDiseño y ámbito de estudioEstudio descriptivo, observacional y transversal, llevado a cabo durante los meses de diciembre de 2006 a mayo de 2007, cuyo ámbito fueron los hospitales de la red sanitaria pública de la Comunidad Valenciana. Se empleó el censo de centros hospitalarios públicos de la Comunidad Valenciana por provincias, actualizado a noviembre de 2006, donde constan 29 hospitales, de los que 10 pertenecen a la provincia de Alicante, 5 a la de Castellón y 14 a la de Valencia. De éstos se excluyeron 2 de Castellón y 4 de Valencia por no tener área propia asignada, no disponer de neumólogo o ser hospitales de apoyo para pacientes crónicos derivados de otros hospitales. Se incluyó en el estudio un hospital de estas características en Alicante porque atendía a pacientes agudos hospitalizados y disponía de una sección de neumología. Así pues, participaron en el estudio 23 hospitales.
IntervenciónSe confeccionó un cuestionario que incluía preguntas relativas a la práctica de la VMNI, tanto en pacientes agudos como en el domicilio, en los distintos servicios hospitalarios: neumología, medicina interna, UCI, urgencias, unidad de corta estancia y otros. En caso de que se realizara VMNI, se obtuvo información acerca del número de pacientes atendidos al mes, diagnósticos más frecuentes, número y tipo de ventiladores empleados, material adicional, habitaciones específicas disponibles, guardias propias y protocolos de ventilación. Con respecto al régimen de ventilación domiciliaria se obtuvo igualmente información acerca del número y tipo de pacientes, clase de ventiladores, empresas suministradoras, existencia de servicio y control de atención a domicilio y protocolos escritos de actuación.
El cuestionario fue elaborado inicialmente por el coordinador del Grupo de Trabajo de SAHS y VMNI de la Sociedad Valenciana de Neumología, y en una reunión posterior con 2 miembros del grupo se sometió a corrección y delimitación de los ítems, con lo que se confeccionó el cuestionario definitivo. Se realizó una prueba piloto telefónica en un hospital elegido al azar, con el fin de comprobar su comprensión y factibilidad.
El cuestionario se remitió a todos los miembros del Grupo de Trabajo por correo electrónico y se obtuvo una sola encuesta por hospital, cuya cumplimentación consensuaron los distintos miembros del grupo cuando pertenecían al mismo hospital. Cuando no se dispuso de información, se estableció contacto telefónico con el responsable del servicio de neumología, o de la VMNI, en el hospital correspondiente.
El estudio fue aprobado por el Comité Ético del Centro Coordinador y siguió en todo momento, tanto en su elaboración como en su administración, las guías de buena práctica clínica.
Análisis estadísticoSe elaboró una base de datos correspondiente a una encuesta por hospital. Se realizó un análisis descriptivo de las variables cuantitativas, para lo cual se emplearon medidas de tendencia central (media y desviación estándar). A fin de calcular la prevalencia por 100.000 habitantes se utilizó el citado censo actualizado con el Sistema de Información Poblacional (SIP; noviembre de 2006), ajustando los cálculos en función de los hospitales que participaron.
Todos los datos se procesaron con el paquete estadístico SPSS versión 12.0 (SPSS, Inc., Chicago, IL, EE.UU.).
ResultadosDe los 23 hospitales encuestados, se obtuvieron datos de 16 (70%). Por provincias, contestaron al cuestionario el 50% de los hospitales de Alicante, el 89% de los de Valencia y el 75% de los de Castellón.
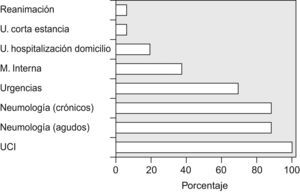
La VMNI se practicaba en la sala de neumología durante el episodio agudo de hospitalización en 14 (88%), y los diagnósticos más frecuentes fueron (valores medios±desviación estándar): exacerbación de EPOC (60±20%), síndrome de obesidad-hipoventilación (22±12%), descompensación respiratoria de enfermedad neuromuscular (6,5±8%) y de cifoescoliosis (6,5±7%); se comunicaron otros diagnósticos en menor proporción, como neumonía grave e insuficiencia cardíaca (4±11%) (fig. 1). El número de pacientes ventilados por mes fue de 1–5 en 3 hospitales (21%), 6–10 en 6 (43%) y 11–20 en 5 (36%).
Disponían de ventiladores para practicar la VMNI 14 hospitales (88%), de los que el 44% empleaba únicamente el tipo bipresión. Se observaron diferencias importantes entre los servicios en cuanto al número de aparatos disponibles, que osciló entre 2 y 8, así como al tipo de ventilador, pues en general eran ventiladores para uso domiciliario cedidos por las empresas suministradoras de servicios, por lo que sus características técnicas dependían de la distribución y área de influencia de las propias empresas.
Respecto al material adicional de ayuda para la VMNI, sólo 3 hospitales (19%) empleaban sistemas de tos asistida mecánicamente para el control de secreciones en pacientes con enfermedad neuromuscular, y tan sólo uno disponía de habitaciones específicas para la VMNI. En este sentido, ésta se realizaba mayoritariamente en la sala general de hospitalización, tanto en la propia como en pacientes desplazados y ubicados en otros servicios.
En cuanto al personal, 14 centros (88%) no disponían de neumólogo de guardia y sólo uno contaba con guardias específicas para pacientes ventilados. Ningún hospital disponía de enfermería de refuerzo especializada para practicar la ventilación, que en todos los casos llevaba a cabo el personal de enfermería asignado a las salas generales de hospitalización.
La VMNI se practicaba en el servicio de medicina interna en 6 hospitales. Aunque su control corría a cargo de neumólogos en la mayoría de los casos (83%), en un hospital (6%) la realizaban exclusivamente internistas. La realizaban en el servicio de urgencias 11 hospitales (69%), 2 a cargo de neumología (a demanda) y en el resto sin personal específico. En 3 hospitales se practicaba en la unidad de hospitalización domiciliaria (19%), sólo en uno se efectuaba en la unidad de corta estancia (6%) y en otro, en reanimación (6%), de forma similar a urgencias. La VMNI se realizaba en la UCI en la totalidad de los hospitales encuestados (fig. 2).
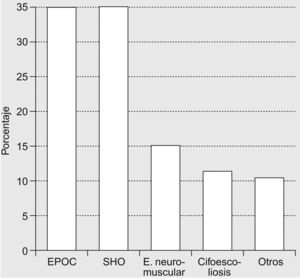
Respecto a la VMNI en domicilio, la efectuaban 14 hospitales (88%). En este caso, las enfermedades más frecuentes fueron las siguientes: EPOC (31±18%), síndrome de obesidad-hipoventilación (30±18%), enfermedad neuromuscular (16±23%), cifoescoliosis (12±10%) y otras (11±17%) (fig. 3). Por lo que se refiere al número y tipo de pacientes que los hospitales controlaban, se observó una amplia variabilidad, con una mediana de 61 pacientes por hospital (rango: 3–369). Cinco hospitales controlaban a menos de 25 pacientes, 2 entre 26 y 50, 4 entre 51 y 100, y 3 más de 100 pacientes.
La interfaz más frecuentemente empleada para la VMNI en el domicilio fue la nasal (65±32%), seguida de la oronasal (33±33%). Otras, como la traqueostomía (2±3%) y la pieza bucal (1±3%), se usaban con menor frecuencia. Respecto a los sistemas de ventilación, 8 hospitales (50%) utilizaban exclusivamente bipresión, y el resto, ambos sistemas, aunque también con amplias diferencias en función del tipo y el número de pacientes atendidos.
Sólo disponían de consulta monográfica para pacientes con VMNI domiciliaria 5 hospitales (31,3%), que en general eran aquellos que controlaban a un mayor número de pacientes. Sólo un hospital (6%) tenía un neumólogo en hospitalización domiciliaria para el control de pacientes ventilados. En la mayoría de los centros el control en el domicilio dependía exclusivamente de las empresas suministradoras.
Respecto a la existencia de protocolos escritos para el inicio de la VMNI, sólo 8 (50%) contaban con ellos para la hospitalización en los servicios de neumología, 7 (44%) para VMNI domiciliaria, un 19% para urgencias y un 12% para medicina interna.
Al ajustar la cifra de 1.067 pacientes con VMNI domiciliaria comunicada a los 3.697.337 habitantes del área de influencia de los 16 hospitales estudiados (correspondiente al 77% de los 4.806.908 habitantes de la Comunidad Valenciana), la prevalencia obtenida fue de 29/100.000.
DiscusiónEn los últimos años se ha generalizado el uso de la VMNI tanto en pacientes en situación aguda como crónica, y hay que destacar el papel ejercido por los neumólogos, junto con los intensivistas. No obstante, se ha publicado poca información respecto a cifras de empleo real, uso generalizado, infraestructuras, etc. Los datos obtenidos en nuestro trabajo muestran que hay aspectos susceptibles de mejora y carencias importantes de personal e infraestructura. El porcentaje de respuesta (70%) obtenido en los hospitales de la Comunidad Valenciana hace que los resultados del estudio sean representativos de la realidad del aspecto abordado.
Doherty y Greenston13 llevaron a cabo un estudio acerca del uso de la VMNI en las exacerbaciones de la EPOC en 268 hospitales de Gran Bretaña. Observaron que la técnica estaba disponible en el 48% de los hospitales y que aquellos en que se practicaba tendían a atender a más población y disponían de un número mayor de neumólogos que aquellos en que no se realizaba. Las principales razones para no emplearla fueron la falta de personal preparado (53%), problemas financieros (63%) y dudas acerca de su beneficio (15%). Además, al igual que en nuestro estudio, el número de pacientes tratados al año presentó una gran variabilidad y sólo el 9% de los centros trataron a más de 60 pacientes al año.
En la misma línea, el estudio de Maheshwari et al10, realizado en 82 hospitales norteamericanos, puso de manifiesto que, aunque la VMNI estaba disponible en la mayoría de los que respondieron a la encuesta, la proporción de su uso fue sólo del 20% en los pacientes que precisaron ventilación mecánica, con grandes variaciones entre hospitales (0–50%). Las razones principales de su bajo uso fueron, al igual que en el estudio británico, la falta de conocimientos por parte del personal y la presencia de equipos inadecuados. Asimismo, una experiencia negativa previa disminuyó significativamente el uso de la VMNI, hecho que coincidía, en general, con los hospitales de menor área de población.
Nuestro estudio pone de manifiesto la falta de protocolos escritos de actuación en los distintos servicios implicados en la VMNI, principalmente en pacientes agudos. Aunque su existencia es superior en los servicios de neumología, su disponibilidad en servicios de urgencias o medicina interna es muy baja. Las guías de práctica clínica permiten optimizar el proceso de cuidados, reducir el uso de recursos, minimizar la variabilidad de la práctica clínica y aplicar las directrices derivadas de los ensayos aleatorizados, incluso adelantándose a sus conclusiones. En este sentido, la aplicación de guías de práctica clínica a la VMNI llevada a cabo por equipos multidisciplinarios ha dado lugar a cambios en el proceso de cuidados, con mayor empleo en la UCI, aumento de interconsultas al neumólogo y mejoría en el seguimiento cardiopulmonar14. Igualmente, la puesta en marcha de protocolos de VMNI específicos para enfermería en salas generales ha mostrado su efectividad en el proceso de cuidados de pacientes con acidosis respiratoria aguda15. A pesar de todo, la observancia de las guías clínicas para ciertos procesos es baja; a este respecto, un estudio efectuado en Bélgica para conocer el manejo de la EPOC de acuerdo con las guías de la Global Initiative for Chronic Obstructive Lung Disease (GOLD) reveló que sólo el 22% de los neumólogos usaba correctamente la VMNI en la exacerbación de la EPOC16.
Los patrones de utilización de la VMNI han cambiado a lo largo de los años, principalmente por la preparación de los médicos que la realizan y por el aumento de la disponibilidad de recursos técnicos. Así, se ha demostrado que entre 1992 y 1999 los pacientes con descompensación de la EPOC que recibían VMNI presentaban acidosis significativamente más graves en el último período, sin que se evidenciaran cambios en la proporción de éxito y sí una significativa reducción de los costes diarios por paciente17. Ésta es una realidad tangible también en nuestro país, y así se desprende de forma indirecta de nuestro trabajo, donde la EPOC es la enfermedad más frecuentemente atendida de forma aguda en la mayoría de hospitales.
Respecto al uso de la VMNI en los servicios de urgencias, la empleaba el 69% de los hospitales que respondieron a nuestra encuesta, cifra similar al 67% de los servicios de urgencias ingleses18, en tanto que los franceses la utilizaron sólo en el 9% de las exacerbaciones de EPOC moderadas y en el 56% de las graves19. En urgencias, el uso de protocolos fue del 19%, un porcentaje muy bajo, pero semejante al 22% de los hospitales ingleses18. Este porcentaje fue superior en los servicios de neumología (50%), y semejante al estimado en hospitales norteamericanos10. Por regla general, tenían mayor experiencia en la VMNI los hospitales que disponían de protocolos, en tanto que comunicaron una experiencia menor aquéllos con menor número de camas o menor plantilla.
Aunque en los últimos años se ha promovido la creación de unidades de cuidados intermedios20–22 en los servicios de neumología, la realidad de nuestro entorno más cercano dista del desarrollo alcanzado en países del área mediterránea como Italia23. Nuestro trabajo indica que tales unidades no existen y que dichos cuidados se dispensan en salas generales, con escasa supervisión y vigilancia, y sin neumólogo de guardia. El hecho de aplicar la VMNI fuera de las salas de hospitalización de neumología potencialmente agrava el problema, ya que puede comprometer gravemente su calidad y el plan de cuidados. Por otro lado, las normativas sobre VMNI existentes en nuestro país se redactaron hace ya algunos años y habría que actualizar ciertos aspectos24. La ausencia de enfermería especializada de refuerzo en las salas generales es particularmente grave a la hora de asegurar la calidad de los cuidados.
Respecto a la VMNI domiciliaria, nuestro trabajo revela aspectos importantes que deberán analizarse, como la falta de consultas monográficas, la diversidad de las enfermedades atendidas y de las modalidades de ventilación, así como la variabilidad en el número de pacientes atendidos por hospitales. Esto refleja una realidad presente también en otros países europeos. Así, el estudio Eurovent puso de manifiesto una amplia variación en la prevalencia de VMNI entre países y notables diferencias en la proporción relativa de pacientes con enfermedad obstructiva y restrictiva11. Es llamativa en nuestro estudio la prevalencia de VMNI domiciliaria (29/100.000), que contrasta frente a la media española de 1999 (4,59/100.000)12, lo que indica, al menos en nuestra área geográfica, un cambio de actitudes y habilidades en el manejo de estos pacientes. En el citado estudio Eurovent las cifras menores correspondieron a Polonia (0,1/100.000) y las más elevadas a Francia (17/100.000), con una media europea de 6,6/100.000, si bien los datos se refieren a 200111. Nuestros datos son probablemente extrapolables al resto de España, pues el cambio en el abordaje de la VMNI tanto en pacientes agudos como en crónicos se ha producido en los últimos 10 años.
Otros estudios han puesto de manifiesto, tanto en España como en Europa, las carencias en el control de calidad de los sistemas de VMNI a domicilio, fundamentalmente cuando no hay equipos multidisciplinarios y dicho control se halla casi de forma exclusiva en manos de personal técnico o de las empresas suministradoras de servicios25,26. Así, un estudio europeo llevado a cabo en 16 países, que incluyó a más de 20.000 pacientes ventilados, mostró que los servicios prestados a los pacientes los realizaban compañías externas en el 62% de los centros, con una frecuencia de mantenimiento entre 3 y 12 meses; que la interacción entre las compañías suministradoras de servicios era limitada; que la participación de los centros en el control de calidad de los equipos era escasa; que los centros carecían en su mayoría de sistemas de vigilancia, y que había considerables diferencias no sólo entre países, sino dentro del propio país26. La VMNI domiciliaria está regulada en la Comunidad Valenciana, como en la mayoría de las comunidades autónomas, mediante la correspondiente ley reguladora, denominada “Gestión de servicio público por concierto para la prestación del servicio de oxigenoterapia domiciliaria, ventiloterapia domiciliaria y asimilados”, según la cual las empresas suministradoras de estos tratamientos intervienen en el control de los mismos a través de un concurso público, que por lo general se celebra cada 4 años. Aunque las condiciones del concierto se revisan periódicamente, se observa cierta diversidad entre las propias empresas en cuanto al tipo de material utilizado o el tipo de control, que puede ser distinto entre provincias o incluso dentro de la misma provincia, en función del distrito sanitario al cual pertenece la empresa.
En conclusión, aunque la prevalencia de pacientes con VMNI ha aumentado considerablemente, se observan carencias importantes en los hospitales de la Comunidad Valenciana en cuanto a recursos humanos y técnicos, así como disparidad en el material empleado y escasez en sistemas de apoyo, como los de tos asistida mecánicamente. Aunque en la mayoría de los hospitales la VMNI se realiza en pacientes agudos, el número y el tipo de pacientes a los que se aplica en el domicilio son mucho más variables, sin clara relación con el área de influencia. La falta de protocolos escritos de actuación en los propios servicios debe ser motivo de reflexión y sentar las bases para un cambio de actitud.
Los autores agradecen especialmente su colaboración en la cumplimentación de las encuestas a los siguientes miembros del Grupo de Trabajo de SAHS y VMNI de la Sociedad Valenciana de Neumología: M.C Aguar, J. Blanquer, R. Blanquer, P. Cordero, A. Camarasa, V. Crescencio, R. Domènech, E. Gómez-Merino, M. Marín, E. Martínez-Moragón, A. Muñoz-Fernández, M.D. Nauffal, D. Orts, E. Pastor, J.A. Pérez y C. Senent.