La exacerbación de la enfermedad pulmonar obstructiva crónica (EPOC) constituye el 1,5% de las urgencias atendidas en los hospitales españoles, y su principal causa desencadenante son las infecciones1, que representan un factor de aumento de la mortalidad y producen un impacto negativo en la calidad de vida de los pacientes. La infección asociada a la EPOC supone el 13,7% de todas las infecciones atendidas en los hospitales y son múltiples los microorganismos implicados. Presentamos un caso de exacerbación de EPOC en la que se aisló en las muestras respiratorias Ralstonia pickettii, un nuevo microorganismo potencialmente patógeno en este tipo de pacientes, que, en nuestro conocimiento, no se ha descrito hasta el momento.
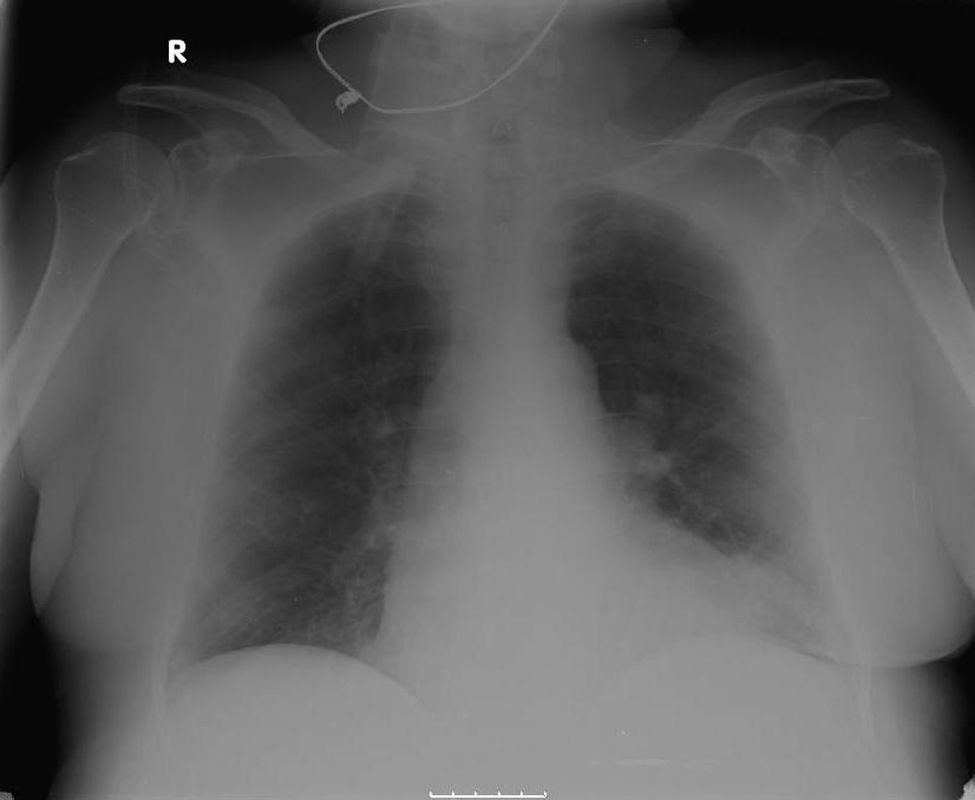
Varón de 78 años, exfumador desde hacía 18 años de 40 paquetes/año, diagnosticado de EPOC (estadio IV de la clasificación GOLD) con buen control en consultas externas; síndrome de apneas-hipopneas del sueño tratado con presión positiva continua en la vía aérea; insuficiencia respiratoria crónica con oxigenoterapia crónica domiciliaria, y artritis reumatoide en tratamiento con leflunomida. En los 3 meses previos había ingresado en 3 ocasiones en el hospital por exacerbación de la EPOC, con aislamiento de Escherichia coli en esputo, que se trató según antibiograma con cefditorén por vía oral (400mg/12h) durante 21 días. Ingresó por un cuadro de 5 días consistente en aumento de la disnea habitual hasta hacerse de reposo, expectoración purulenta y febrícula. La exploración física reveló roncus a la auscultación pulmonar. En la analítica destacaba un valor de proteína C reactiva de 2,48mg/dl. La radiografía de tórax (fig. 1) mostró signos de hipertensión pulmonar precapilar y aumento de la trama broncovascular bilateral. La exploración funcional respiratoria era: volumen espiratorio forzado en el primer segundo (FEV1) de 670ml (28%), capacidad vital forzada (FVC) de 1.200ml (35%) y FEV1/FVC del 56%, con test broncodilatador negativo. Se trató con corticoides sistémicos e inhalados, broncodilatadores inhalados, oxigenoterapia y antibioterapia empírica con ceftacidima intravenosa (2g/8h). Debido a la falta de respuesta pese a antibioterapia previa, se decidió realizar una fibrobroncoscopia, en la que se observaron secreciones mucopurulentas y engrosamiento mucoso de forma difusa. En el cultivo cuantitativo del catéter telescopado protegido crecieron: 103 unidades formadoras de colonias (UFC)/ml de E. coli sensible a cefditorén y ceftacidima, y 105UFC/ml de R. pickettii resistente a cefditorén y sensible a ceftacidima. Tras una buena evolución clínica, se dio de alta al paciente, que completó un total de 21 días de tratamiento antibiótico.
La etiología infecciosa es la responsable del 75% de las agudizaciones de la EPOC1. El 50% están causadas por bacterias, entre las que destacan Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis, Chlamydia pneumoniae y Pseudomonas aeruginosa, entre las más frecuentes1. El resto de causas infecciosas incluyen virus o excepcionalmente otros microorganismos1.
Los bacilos gramnegativos no fermentadores son una causa emergente de infección. Los principales patógenos oportunistas de este grupo son P. aeruginosa, Acinetobacter baumannii, Stenotrophomonas maltophilia y Burkholderia cepacia. Otra especie perteneciente a este grupo es R. pickettii, microorganismo ubicuo en suelo, agua y vegetales2. El género Ralstonia incluye antiguos miembros de Burkholderia spp., separados debido a sus características fenotípicas, composición lipídica celular, hibridación ARN ribosómico-ADN y análisis filogenético de secuencias de nucleótidos 16S ADN ribosómico3.
Aunque se creía que su virulencia era baja, actualmente esta afirmación está en entredicho4. En los últimos años, R. pickettii está emergiendo como patógeno oportunista, tanto nosocomial como comunitario, implicado en múltiples infecciones: bacteriemias, endocarditis, meningitis, osteomielitis, artritis séptica, infección seminal o peritonitis2. Se han descrito algunos brotes causados por focos de contaminación asociados a la presencia de esta bacteria en productos usados en laboratorios y en el cuidado de pacientes2. En la mayoría de los casos en adultos se identifican factores predisponentes para la infección, como, por ejemplo, insuficiencia renal crónica, diabetes mellitus, cirrosis hepática o trasplante de progenitores hematopoyéticos4. Así pues, este microorganismo no debe despreciarse como patógeno cuando se aísla en secreciones teóricamente libres de gérmenes, en especial si hay factores predisponentes5.
Respecto al aparato respiratorio, R. pickettii se ha identificado como colonizador de la cavidad bucal o tracto respiratorio superior en personas sanas4. Se han descrito casos de infección respiratoria en pacientes con los factores predisponentes antes citados o asociados a fibrosis quística2. También se ha identificado en neumonías, habitualmente en pacientes inmunodeprimidos2, aunque se ha comunicado un caso en una persona inmunocompetente6. En nuestro conocimiento, R. pickettii no se ha descrito previamente como agente responsable de exacerbación de la EPOC. En el caso aportado, no se identificaron agentes ambientales potencialmente responsables. Respecto a la etiología infecciosa, el aislamiento previo de E. coli se había tratado de forma correcta según el antibiograma, pese a lo cual el paciente empeoró. Por este motivo la exacerbación se atribuyó a R. pickettii. Además, no se produjeron otros aislamientos en el hospital que hicieran pensar en un brote. Como factores predisponentes podrían apuntarse el tratamiento con leflunomida y los ciclos previos de antibióticos o corticoides, que favorecerían la disfunción inmunológica y la selección de un germen poco habitual.
Concluimos que R. pickettii puede ser responsable de una exacerbación de la EPOC, especialmente si concurren situaciones que predispongan a una inmunodepresión y, aunque hasta la fecha no se había descrito su asociación en esta enfermedad, en el futuro deberá tenerse en cuenta.