Hay pocos estudios sobre la distribución circadiana de los síntomas de la enfermedad pulmonar obstructiva crónica (EPOC) durante las 24h del día. El objetivo principal fue conocer la variabilidad diaria de los síntomas en pacientes con EPOC estable en España en comparación con otros países europeos.
MétodosEstudio observacional realizado en 8 países europeos. Se presentan resultados de pacientes españoles (n=122) versus resto de europeos (n=605). Se incluyeron pacientes con EPOC, sin modificaciones en el tratamiento en los 3meses anteriores. Los pacientes rellenaron: cuestionario de síntomas matutinos, diurnos y nocturnos de la EPOC, cuestionario COPD Assessment Test (CAT), escala de ansiedad y depresión hospitalaria (HADS) y escala del impacto del sueño por asma y EPOC (CASIS).
ResultadosEdad media: 69 (DE=9) años; FEV1 posbroncodilatador medio: 50,5 (DE=19,4) % (similar en españoles y europeos). La proporción de hombres entre los españoles fue superior (91,0% versus 60,7%, p<0,0001). El 52,5% experimentaron algún tipo de síntomas durante todo el día (57,5% resto europeos, p<0,001). Los pacientes con síntomas durante todo el día tuvieron peor calidad de vida relacionada con la salud (CVRS) y niveles mayores de ansiedad/depresión que los pacientes sin síntomas. Los pacientes con síntomas nocturnos tenían peor calidad del sueño. Los pacientes españoles con síntomas durante todo el día mostraron una mejor puntuación en el CAT (16,9 versus 20,5 resto europeos, p<0,05).
ConclusionesA pesar de recibir tratamiento, más de la mitad de los pacientes refieren síntomas durante todo el día. Estos pacientes presentan peor CVRS, peor calidad del sueño y niveles aumentados de ansiedad/depresión. A igual función pulmonar, los españoles son menos sintomáticos y refieren mejor CVRS en comparación con otros europeos.
Few studies have examined the 24-hour symptom profile in patients with chronic obstructive pulmonary disease (COPD). The main objective of this study was to determine daily variations in the symptoms of patients with stable COPD in Spain, compared with other European countries.
MethodsObservational study conducted in 8 European countries. The results from the Spanish cohort (n=122) are compared with the other European subjects (n=605). We included patients with COPD whose treatment had been unchanged in the previous 3months. Patients completed questionnaires on morning, day-time, and night-time symptoms of COPD, the COPD assessment test (CAT), the hospital anxiety and depression scale (HADS), and the COPD and asthma sleep impact scale (CASIS).
ResultsMean age: 69 (standard deviation [SD]=9) years; mean post-bronchodilator FEV1: 50.5 (SD=19.4)% (similar in Spanish and European cohorts). The proportion of men among the Spanish cohort was greater (91.0% versus 60.7%, P<.0001). A total of 52.5% patients experienced some type of symptom throughout the day, compared to 57.5% of the other Europeans, P<.001). Patients with symptoms throughout the day had poorer health-related quality of life (HRQoL) and higher levels of anxiety/depression than patients without symptoms. Patients with night-time symptoms had a poorer quality of sleep. Spanish patients with symptoms throughout the day had higher CAT scores (16.9 versus 20.5 in the other Europeans, P<.05).
ConclusionsDespite receiving treatment, more than half of patients report symptoms throughout the day. These patients have poorer HRQoL and higher levels of anxiety/depression. Among patients with similar lung function, the Spanish cohort was less symptomatic and reported better HRQoL than other Europeans.
Los principales síntomas de la enfermedad pulmonar obstructiva crónica (EPOC) son la tos, la expectoración y la disnea. Hasta hace poco, la opinión general era que los síntomas de la EPOC, a diferencia de los síntomas en el asma1, no presentaban demasiada variabilidad diaria. Sin embargo, en los últimos años se ha puesto de manifiesto que la percepción de los síntomas respiratorios en los pacientes con EPOC es variable a lo largo del día2-4. Curiosamente, Kessler et al.2 observaron diferencias en la percepción de la variabilidad de los síntomas entre diferentes regiones europeas. No obstante, este estudio incluía únicamente pacientes con EPOC grave o muy grave (FEV1<50% del predicho).
Recientemente ha finalizado un estudio observacional europeo5 diseñado con la finalidad de conocer la prevalencia y la gravedad de los síntomas a lo largo de las 24h del día que ha incluido pacientes con EPOC estable tratados en la práctica clínica, con cualquier nivel de limitación del flujo aéreo (estudio ASSESS). Dado que en este estudio un importante porcentaje de pacientes provenían de centros españoles, se ha considerado interesante realizar un subanálisis de la población española con el fin de conocer la prevalencia y la variabilidad de los síntomas respiratorios en pacientes con EPOC de cualquier estadio de gravedad en nuestro ámbito asistencial y compararla con la obtenida en el resto de países europeos5. De forma secundaria, evaluamos la relación entre los síntomas de la EPOC con la calidad de vida relacionada con la salud (CVRS), los niveles de ansiedad y depresión, la calidad del sueño y las exacerbaciones de la EPOC.
MétodosEstudio epidemiológico, observacional y multicéntrico llevado a cabo en España y en otros 7 países europeos (Alemania, Dinamarca, Francia, Holanda, Italia, Suecia y Reino Unido) entre abril de 2011 y noviembre de 2013. Presentamos los resultados de los pacientes incluidos en España. En el estudio participaron especialistas en neumología de 14 centros distribuidos por la mayor parte del territorio nacional (Cantabria, Castilla-La Mancha, Cataluña, Comunidad Valenciana, Galicia, Islas Baleares, Madrid, Navarra y País Vasco).
Se incluyeron pacientes con edad ≥40años e historial de tabaquismo acumulado de ≥10años-paquete, con diagnóstico de EPOC de cualquier gravedad (estadiosi a iv) según los criterios GOLD de 20106. Los pacientes debían estar estables, sin haber recibido tratamiento para exacerbación en el mes previo. Los criterios de exclusión fueron: modificaciones en el régimen de tratamiento de mantenimiento de la EPOC en los 3meses anteriores a la visita del estudio, diagnóstico previo de asma, síndrome de apnea del sueño u otra enfermedad respiratoria crónica distinta de la EPOC o presentar una afección aguda o crónica que, en opinión del investigador, limitaría su capacidad para participar en el estudio.
El estudio se realizó de acuerdo con los principios de la Declaración de Helsinki y las normas de Buena Práctica Clínica de la Conferencia Internacional de Armonización. Todos los pacientes otorgaron su consentimiento informado por escrito antes de su inclusión. Se obtuvo la aprobación del Comité Ético de Investigación Clínica del Hospital Clínic de Barcelona.
Recogida de datosEn la visita del estudio se recogieron características demográficas, antropométricas y socioeconómicas, hábito tabáquico, datos de la última espirometría disponible (máximo 12meses de antigüedad), gravedad de la enfermedad según los criterios GOLD 2010, tratamiento actual de la EPOC y exacerbaciones en el año previo a la visita. Además, los pacientes debían rellenar los siguientes cuestionarios:
- a)
Cuestionario de síntomas nocturnos, matutinos y diurnos de la EPOC: cuestionario autoadministrado de 33 preguntas, desarrollado por el promotor, sobre la frecuencia y la gravedad de los síntomas de la EPOC (disnea, tos, expectoración, opresión torácica, congestión torácica, sibilancias) durante cada periodo del día en la semana previa a la visita y en una semana típica en el último mes (definida como la semana que el paciente considere como más común para él durante el mes previo). El cuestionario consta de 3 partes. En la primera (13 preguntas) se tratan los síntomas nocturnos (tiempo transcurrido desde que el paciente se va a la cama hasta que se levanta), en la segunda (10 preguntas) se pregunta sobre los síntomas matutinos (desde que se levanta hasta las 11 de la mañana, aproximadamente) y en la tercera (10 preguntas) se tratan los síntomas diurnos (desde las 11 de la mañana hasta que se va a la cama).
- b)
Cuestionario COPD Assessment Test (CAT)7: cuestionario de 8 preguntas que evalúa la CVRS en la EPOC con puntuaciones entre 0-40, donde puntuaciones más altas representan una peor CVRS.
- c)
Escala de ansiedad y depresión hospitalaria (Hospital Anxiety and Depression Scale [HADS])8: escala autoadministrada de 14 preguntas que mide los niveles de ansiedad y depresión (con 7 preguntas en cada subescala, respectivamente). Para cada subescala la puntuación oscila entre 0 y 21, indicando las puntuaciones más altas niveles más elevados de ansiedad o depresión.
- d)
Escala del impacto del sueño por asma y EPOC (COPD and Asthma Sleep Impact Scale [CASIS])9,10: escala autoadministrada de 7 preguntas que evalúa los problemas de sueño relacionados con la EPOC y el asma. La puntuación total es de 0 a 100, indicando las puntuaciones más altas un mayor deterioro del sueño en la última semana.
Se realizó un análisis descriptivo de todas las variables: media y desviación estándar para las variables cuantitativas y frecuencias para las cualitativas. La población de análisis incluyó a los pacientes que cumplían todos los criterios de selección y disponían del cuestionario de síntomas nocturnos, matutinos y diurnos de la EPOC completado (población evaluable). No se emplearon métodos de sustitución para datos ausentes. Se utilizó el test de Chi-cuadrado para la comparación de variables cualitativas y el test de Mann-Whitney-Wilcoxon en caso de variables continuas. Se consideró significación estadística un valor de p<0,05. Todos los análisis fueron realizados usando el paquete estadístico SAS® System para Windows versión 9.2.
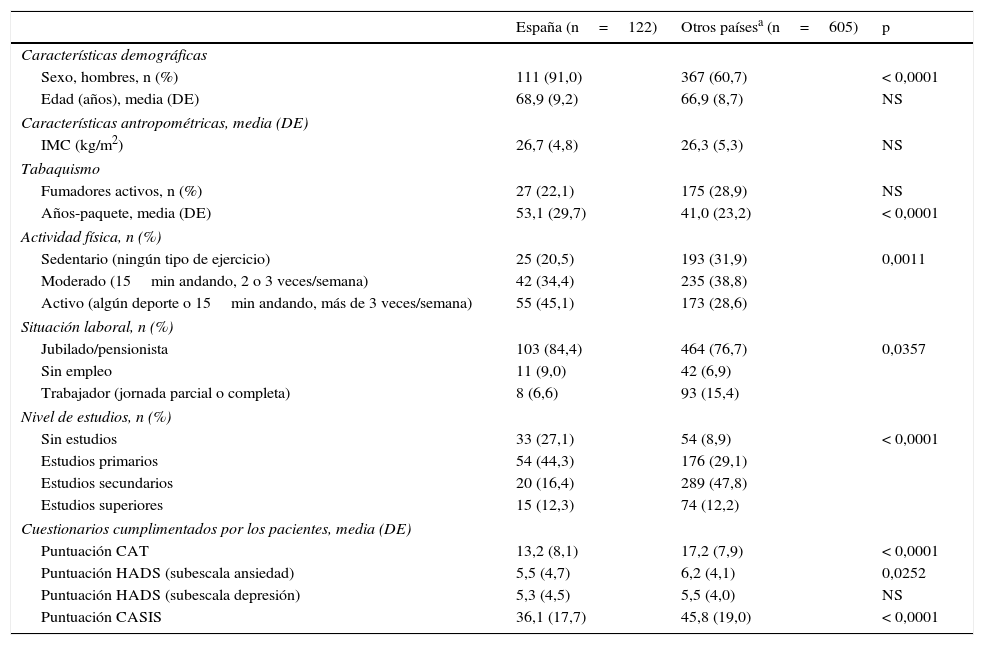
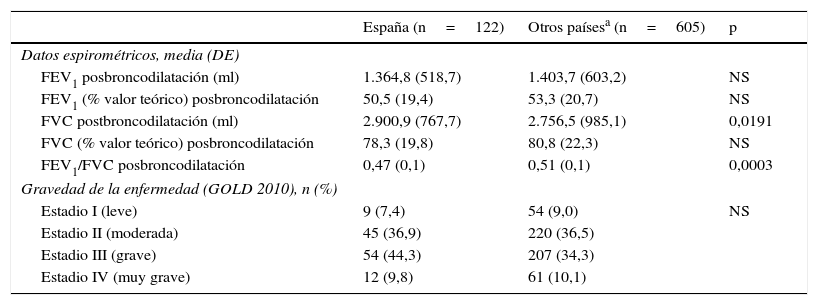
ResultadosSe seleccionaron 124 pacientes españoles, 2 de los cuales (1,6%) incumplieron criterios de selección, por lo que la población final de pacientes evaluables fue de 122 casos. En el resto de países europeos se disponía de 605 pacientes evaluables. En la tabla 1 se resumen las principales características de ambas poblaciones. La edad media de la población española fue de 69 (DE=9) años, similar a la media europea, siendo la gran mayoría hombres, porcentaje significativamente superior al del resto de países europeos (91,0% versus 60,7%, p<0,0001). Un 22,1% de los españoles eran fumadores activos, porcentaje similar al del resto de europeos, aunque en comparación con la población no española tenían un mayor número de años-paquete (p<0,0001). Los pacientes españoles eran más activos físicamente (45,1% versus 28,6%, p<0,01) y un mayor porcentaje de ellos estaban jubilados (84,4% versus 76,7%, p<0,05). Tanto la puntuación del CAT como la puntuación de la subescala de ansiedad de la HADS y de la CASIS fueron menores en población española (p<0,05, todos) (tabla 1). El FEV1 medio posbroncodilatador (% valor teórico) en población española fue del 50,5% (DE=19,4%), similar al europeo. El 44,3% de pacientes españoles presentaban EPOC grave (estadioiii) según criterios GOLD 2010, porcentaje numéricamente superior al de la población europea (34,3%), aunque sin diferencias significativas entre ambas poblaciones (tabla 2).
Características generales de la población española (n=122) y otros países europeos (n=605)
| España (n=122) | Otros paísesa (n=605) | p | |
|---|---|---|---|
| Características demográficas | |||
| Sexo, hombres, n (%) | 111 (91,0) | 367 (60,7) | < 0,0001 |
| Edad (años), media (DE) | 68,9 (9,2) | 66,9 (8,7) | NS |
| Características antropométricas, media (DE) | |||
| IMC (kg/m2) | 26,7 (4,8) | 26,3 (5,3) | NS |
| Tabaquismo | |||
| Fumadores activos, n (%) | 27 (22,1) | 175 (28,9) | NS |
| Años-paquete, media (DE) | 53,1 (29,7) | 41,0 (23,2) | < 0,0001 |
| Actividad física, n (%) | |||
| Sedentario (ningún tipo de ejercicio) | 25 (20,5) | 193 (31,9) | 0,0011 |
| Moderado (15min andando, 2 o 3 veces/semana) | 42 (34,4) | 235 (38,8) | |
| Activo (algún deporte o 15min andando, más de 3 veces/semana) | 55 (45,1) | 173 (28,6) | |
| Situación laboral, n (%) | |||
| Jubilado/pensionista | 103 (84,4) | 464 (76,7) | 0,0357 |
| Sin empleo | 11 (9,0) | 42 (6,9) | |
| Trabajador (jornada parcial o completa) | 8 (6,6) | 93 (15,4) | |
| Nivel de estudios, n (%) | |||
| Sin estudios | 33 (27,1) | 54 (8,9) | < 0,0001 |
| Estudios primarios | 54 (44,3) | 176 (29,1) | |
| Estudios secundarios | 20 (16,4) | 289 (47,8) | |
| Estudios superiores | 15 (12,3) | 74 (12,2) | |
| Cuestionarios cumplimentados por los pacientes, media (DE) | |||
| Puntuación CAT | 13,2 (8,1) | 17,2 (7,9) | < 0,0001 |
| Puntuación HADS (subescala ansiedad) | 5,5 (4,7) | 6,2 (4,1) | 0,0252 |
| Puntuación HADS (subescala depresión) | 5,3 (4,5) | 5,5 (4,0) | NS |
| Puntuación CASIS | 36,1 (17,7) | 45,8 (19,0) | < 0,0001 |
CAT: COPD Assessment Test; CASIS: escala del impacto del sueño por asma y EPOC; DE: desviación estándar; HADS: escala de ansiedad y depresión hospitalaria; IMC: índice de masa corporal; NS: no significativo.
Datos ausentes (n): sexo (otros países: 1), edad (otros países: 2), IMC (otros países: 7), años-paquete (España: 1; otros países: 3), actividad física (otros países: 4), situación laboral (otros países: 6), nivel de estudios (otros países: 12).
Función pulmonar en población española (n=122) y otros países europeos (n=605)
| España (n=122) | Otros paísesa (n=605) | p | |
|---|---|---|---|
| Datos espirométricos, media (DE) | |||
| FEV1 posbroncodilatación (ml) | 1.364,8 (518,7) | 1.403,7 (603,2) | NS |
| FEV1 (% valor teórico) posbroncodilatación | 50,5 (19,4) | 53,3 (20,7) | NS |
| FVC postbroncodilatación (ml) | 2.900,9 (767,7) | 2.756,5 (985,1) | 0,0191 |
| FVC (% valor teórico) posbroncodilatación | 78,3 (19,8) | 80,8 (22,3) | NS |
| FEV1/FVC posbroncodilatación | 0,47 (0,1) | 0,51 (0,1) | 0,0003 |
| Gravedad de la enfermedad (GOLD 2010), n (%) | |||
| Estadio I (leve) | 9 (7,4) | 54 (9,0) | NS |
| Estadio II (moderada) | 45 (36,9) | 220 (36,5) | |
| Estadio III (grave) | 54 (44,3) | 207 (34,3) | |
| Estadio IV (muy grave) | 12 (9,8) | 61 (10,1) | |
DE: desviación estándar; FEV1: volumen espiratorio forzado en el primer segundo; FVC: capacidad vital forzada; GOLD: Global Initiative for Chronic Obstructive Lung Disease; NS: no significativo.
Datos ausentes (n): FEV1 posbroncodilatación (otros países: 29), FEV1 (% valor teórico) posbroncodilatación (otros países: 7), FVC posbroncodilatación (otros países: 31), FVC (% valor teórico) posbroncodilatación (otros países: 14), FEV1/FVC posbroncodilatación (otros países: 31), gravedad de la enfermedad (España: 2; otros países: 61).
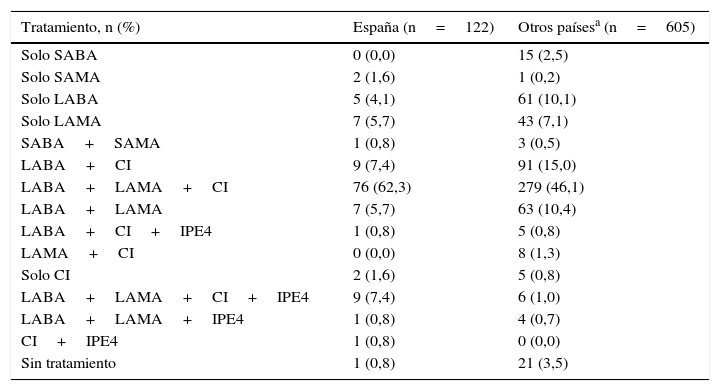
El 99,2% de los pacientes españoles recibían tratamiento para la EPOC. El tratamiento más frecuente fue la combinación de un beta-2 agonista de larga duración (LABA), un anticolinérgico de larga duración (LAMA) y un corticosteroide inhalado (CI), combinación más frecuente entre la población española que en el resto de países europeos: 62,3% versus 46,1% (p<0,0001). El 7,4% de los pacientes españoles recibían cuádruple terapia (LAMA, LAMA, CI y un inhibidor de la fosfodiesterasa4), frente al 1,0% en población no española (tabla 3).
Tratamiento actual de mantenimiento de la EPOC en población española (n=122) y otros países europeos (n=605) (p<0,0001)
| Tratamiento, n (%) | España (n=122) | Otros paísesa (n=605) |
|---|---|---|
| Solo SABA | 0 (0,0) | 15 (2,5) |
| Solo SAMA | 2 (1,6) | 1 (0,2) |
| Solo LABA | 5 (4,1) | 61 (10,1) |
| Solo LAMA | 7 (5,7) | 43 (7,1) |
| SABA+SAMA | 1 (0,8) | 3 (0,5) |
| LABA+CI | 9 (7,4) | 91 (15,0) |
| LABA+LAMA+CI | 76 (62,3) | 279 (46,1) |
| LABA+LAMA | 7 (5,7) | 63 (10,4) |
| LABA+CI+IPE4 | 1 (0,8) | 5 (0,8) |
| LAMA+CI | 0 (0,0) | 8 (1,3) |
| Solo CI | 2 (1,6) | 5 (0,8) |
| LABA+LAMA+CI+IPE4 | 9 (7,4) | 6 (1,0) |
| LABA+LAMA+IPE4 | 1 (0,8) | 4 (0,7) |
| CI+IPE4 | 1 (0,8) | 0 (0,0) |
| Sin tratamiento | 1 (0,8) | 21 (3,5) |
CI: corticosteroide inhalado; IPE4: inhibidor de la fosfodiesterasa 4; LABA: beta-2 agonista de larga duración; LAMA: anticolinérgico de larga duración; SABA: beta-2 agonista de corta duración; SAMA: anticolinérgico de corta duración.
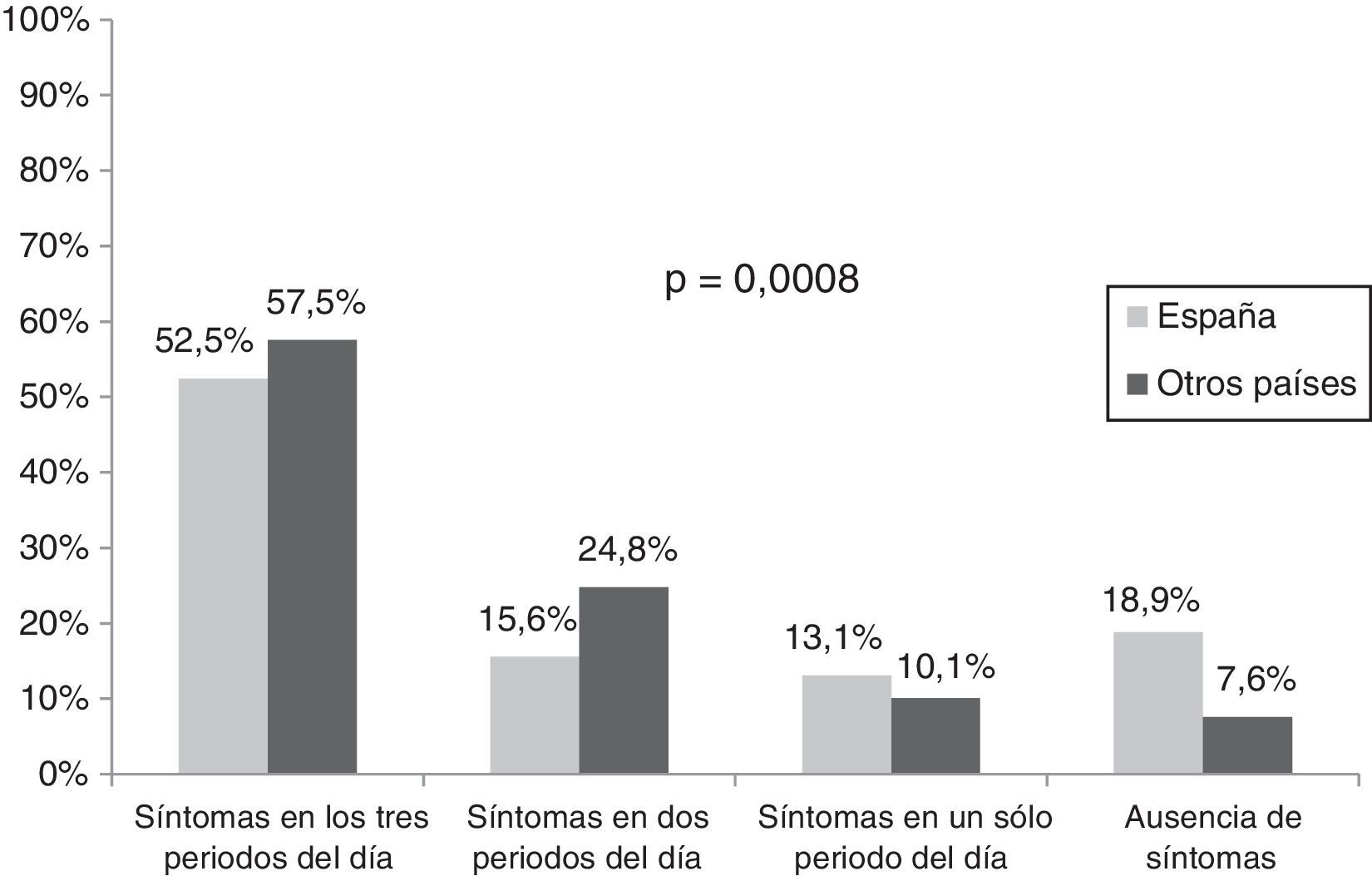
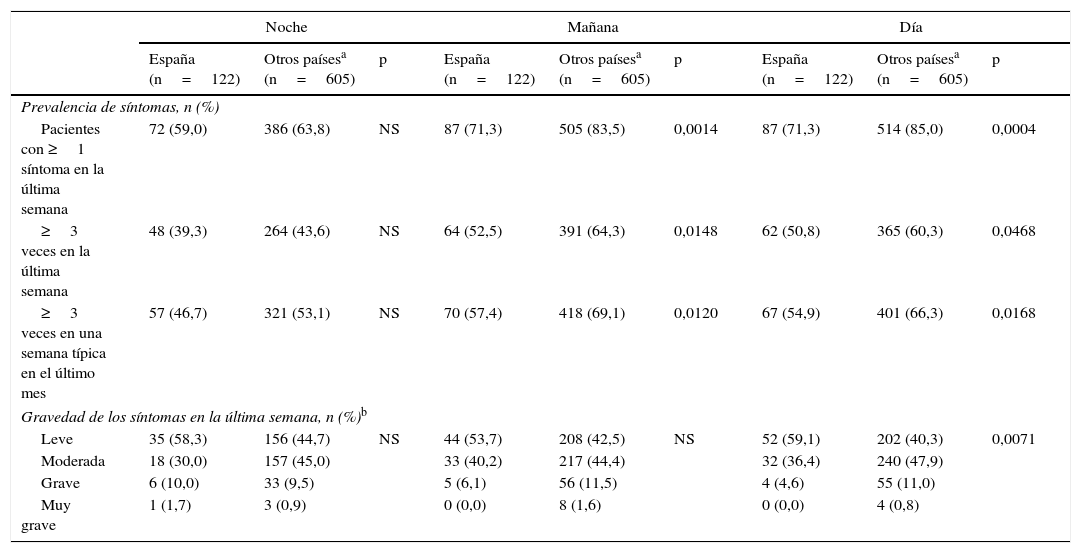
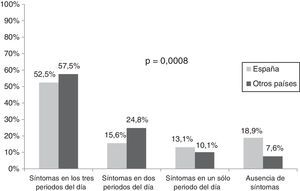
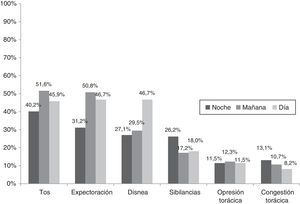
Durante la semana anterior al inicio del estudio, más de la mitad de los pacientes españoles (52,5%) experimentaron síntomas de la EPOC durante los 3 periodos del día y un 15,6% lo hicieron durante 2 periodos, porcentajes significativamente menores (p<0,001) que los presentados por la población del resto de países europeos: 57,5 y 24,8%, respectivamente (fig. 1). Los síntomas matutinos y diurnos fueron los más frecuentes tanto en población española como en el resto de países, pero más frecuentes en estos últimos (71,3% versus 83,5% y 71,3% versus 85,0% síntomas matutinos y diurnos, respectivamente [p<0,01, ambos]). Hasta un 59,0% de los pacientes españoles presentaron al menos un síntoma de la EPOC durante la noche (tabla 4). La gravedad de los síntomas fue comparable en los distintos períodos del día. La mayoría de los síntomas fueron descritos como leves o moderados por parte de los pacientes españoles (un 93,9, un 95,5 y un 88,3% refirieron síntomas leves o moderados durante la mañana, durante el resto del día o durante la noche, respectivamente). Un porcentaje significativamente mayor de pacientes no españoles refirieron síntomas graves o muy graves durante el día (11,8% versus 4,6%; p<0,01) (tabla 4).
Prevalencia y gravedad de los síntomas de la EPOC a lo largo de las 24h de un día en población española (n=122) y otros países europeos (n=605)
| Noche | Mañana | Día | |||||||
|---|---|---|---|---|---|---|---|---|---|
| España (n=122) | Otros paísesa (n=605) | p | España (n=122) | Otros paísesa (n=605) | p | España (n=122) | Otros paísesa (n=605) | p | |
| Prevalencia de síntomas, n (%) | |||||||||
| Pacientes con ≥1 síntoma en la última semana | 72 (59,0) | 386 (63,8) | NS | 87 (71,3) | 505 (83,5) | 0,0014 | 87 (71,3) | 514 (85,0) | 0,0004 |
| ≥3 veces en la última semana | 48 (39,3) | 264 (43,6) | NS | 64 (52,5) | 391 (64,3) | 0,0148 | 62 (50,8) | 365 (60,3) | 0,0468 |
| ≥3 veces en una semana típica en el último mes | 57 (46,7) | 321 (53,1) | NS | 70 (57,4) | 418 (69,1) | 0,0120 | 67 (54,9) | 401 (66,3) | 0,0168 |
| Gravedad de los síntomas en la última semana, n (%)b | |||||||||
| Leve | 35 (58,3) | 156 (44,7) | NS | 44 (53,7) | 208 (42,5) | NS | 52 (59,1) | 202 (40,3) | 0,0071 |
| Moderada | 18 (30,0) | 157 (45,0) | 33 (40,2) | 217 (44,4) | 32 (36,4) | 240 (47,9) | |||
| Grave | 6 (10,0) | 33 (9,5) | 5 (6,1) | 56 (11,5) | 4 (4,6) | 55 (11,0) | |||
| Muy grave | 1 (1,7) | 3 (0,9) | 0 (0,0) | 8 (1,6) | 0 (0,0) | 4 (0,8) | |||
NS: no significativo.
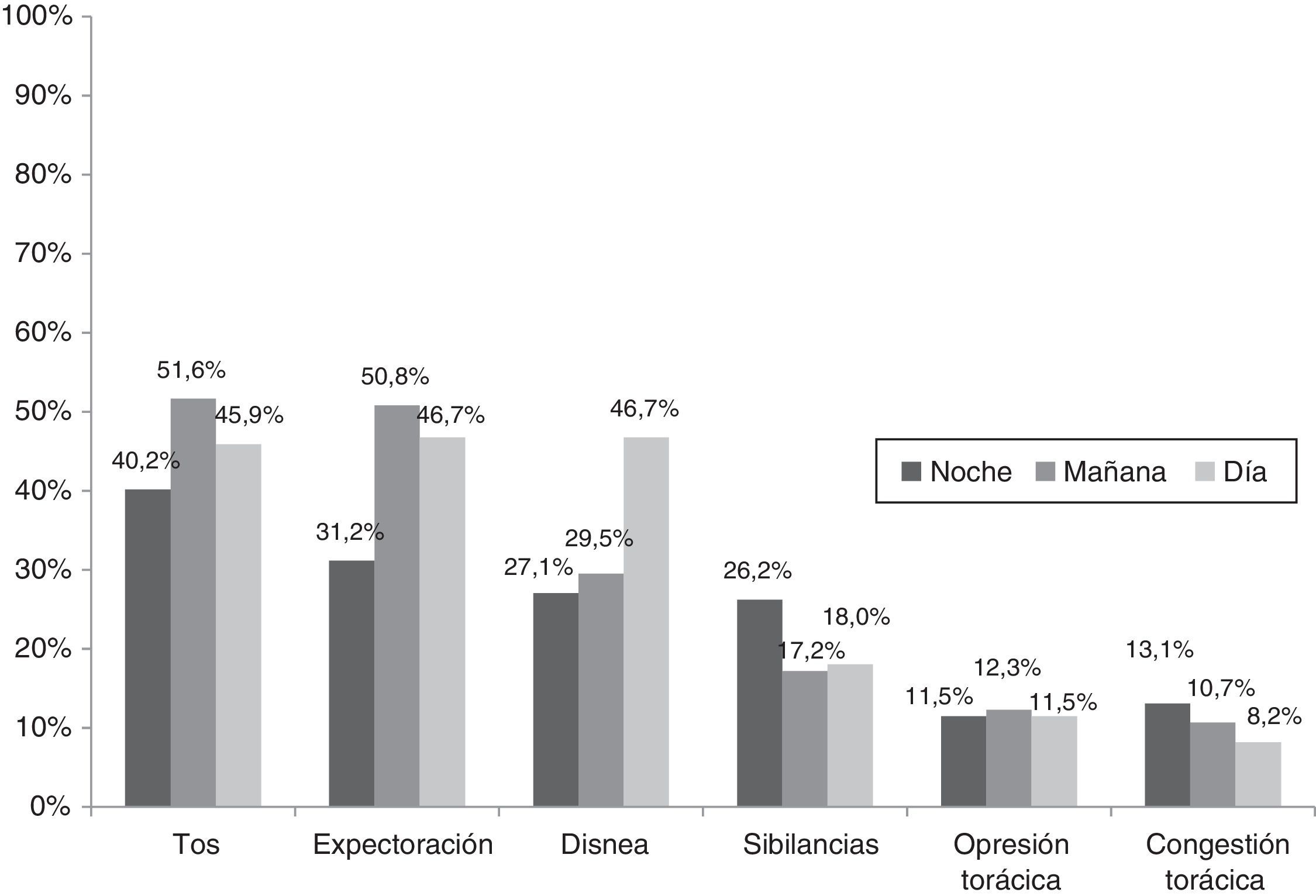
La tos (referida por el 59,8% de los españoles), la expectoración (57,4%) y la disnea (53,3% españoles versus 75,0% en población no española; p<0,0001) fueron los síntomas más comunes de la EPOC en población española, seguidos por las sibilancias (29,5%) y la opresión o congestión torácica (referidos cada uno por un 15,6% de la población). La frecuencia de cada síntoma individual varió a lo largo de las 24h del día. La tos y la expectoración fueron más frecuentes por la mañana y los síntomas relacionados con la disnea aumentaron durante el día. Las sibilancias fueron más frecuentes de noche que de día (fig. 2). La disnea percibida durante la mañana o durante el día, referida por el 29,5 y el 46,7%, respectivamente, de la población española, aumentó hasta un 56 y un 68,9%, respectivamente, en la población no española (p<0,0001, ambos).
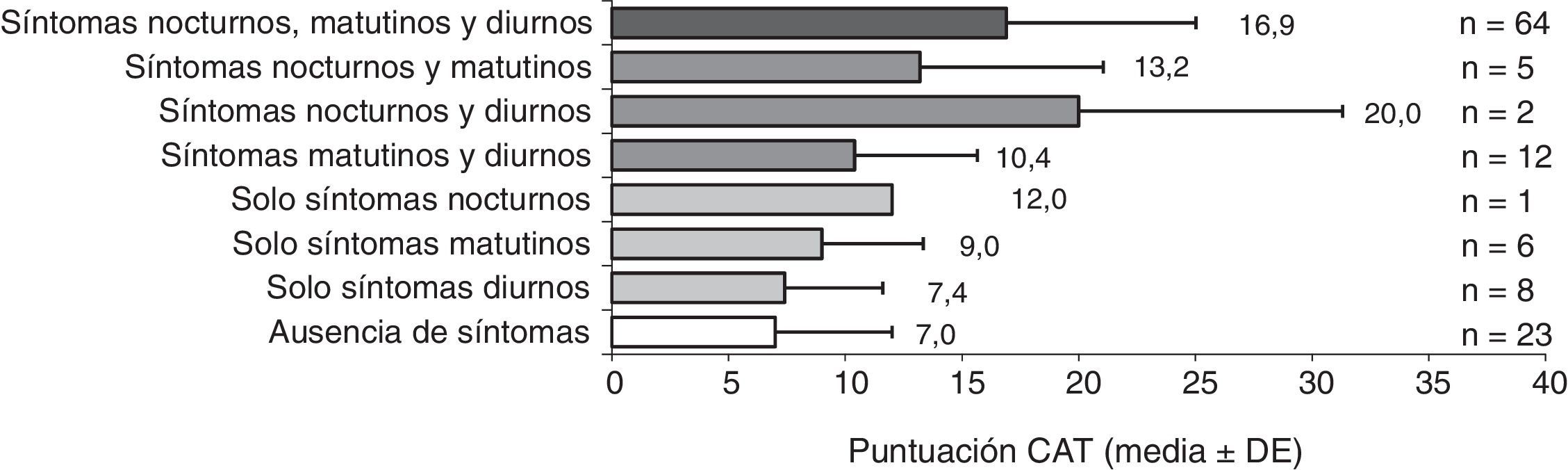
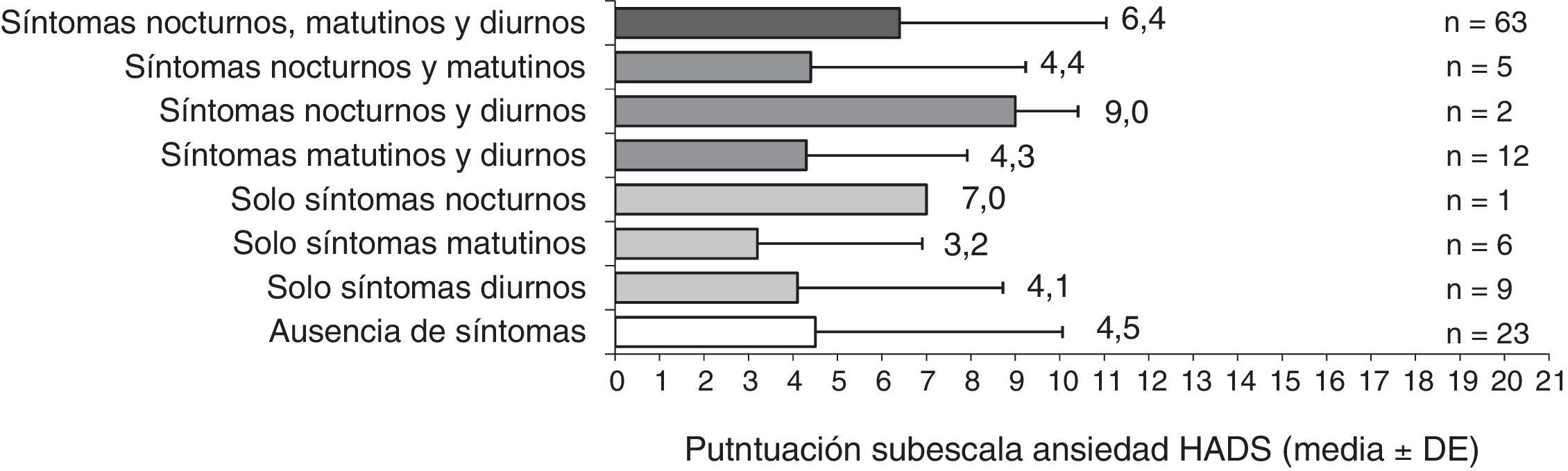
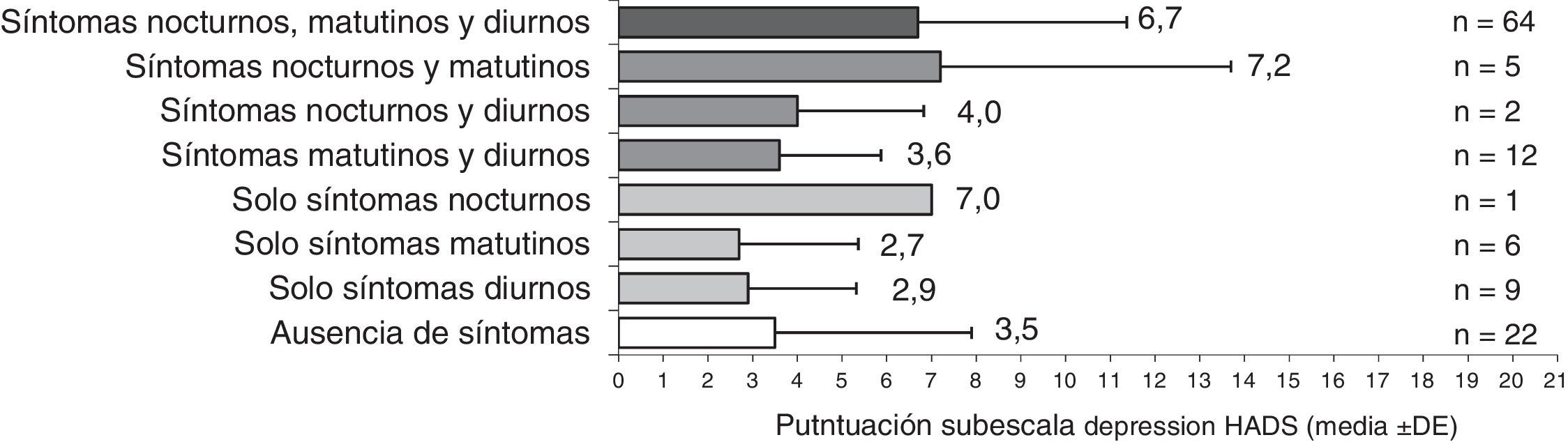
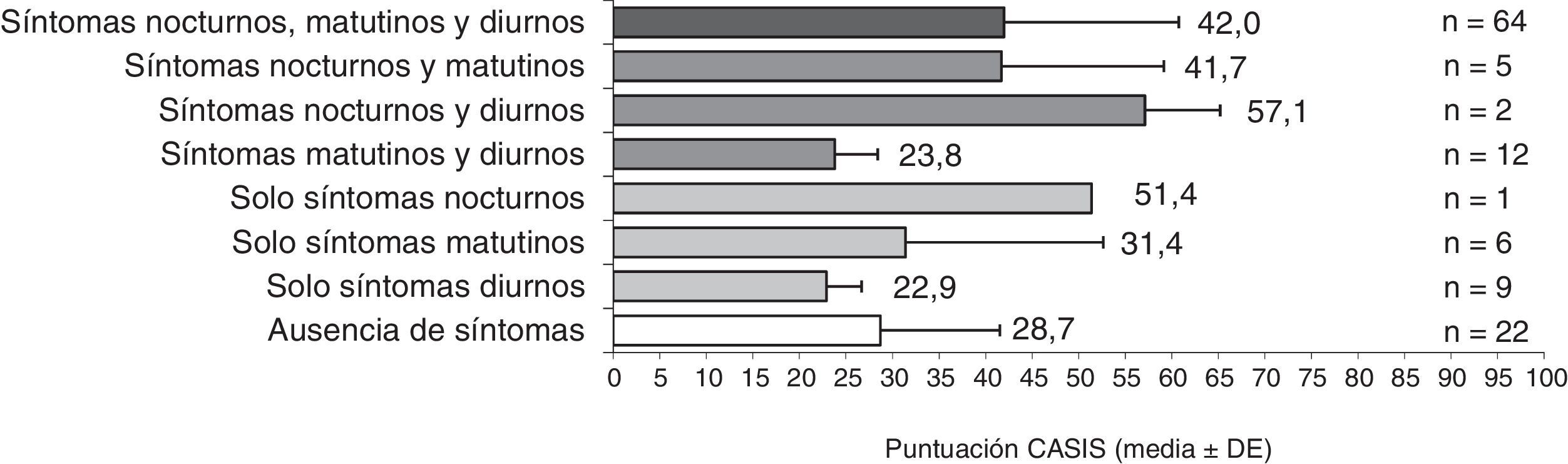
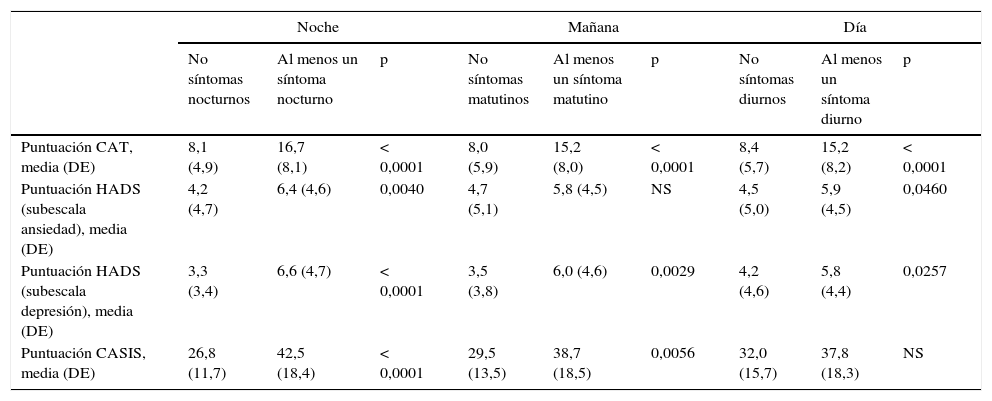
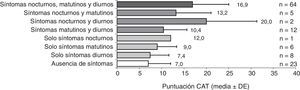
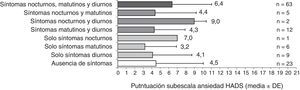
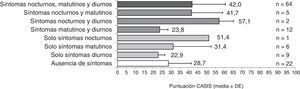
Los pacientes con síntomas a lo largo de todo el día tuvieron peor CVRS y niveles más altos de ansiedad y depresión que los pacientes sin síntomas (figs. 3-5). La puntuación en el cuestionario CAT de los pacientes españoles con síntomas a lo largo de todo el día fue menor que en población no española (16,9 versus 20,5; p<0,05). Los pacientes con síntomas nocturnos relacionados con la EPOC tenían una peor calidad del sueño en comparación con los pacientes sin síntomas nocturnos (fig. 6). Asimismo, la puntuación en la escala CASIS de los pacientes españoles con síntomas en los 3 periodos del día fue menor que la obtenida en la población no española (42,0 versus 52,8; p<0,05).
Al realizar el análisis por periodos de tiempo, la puntuación del CAT fue significativamente peor en los pacientes con al menos un síntoma de la EPOC durante la mañana, el día o la noche en comparación con los pacientes que no presentaron ningún síntoma en los mismos intervalos de tiempo (p<0,0001, todos) (datos mostrados para población española, tabla 5). Asimismo, los niveles de ansiedad fueron significativamente más elevados en los pacientes con al menos un síntoma durante la noche o el día en comparación con los pacientes que no presentaron síntomas en el mismo período (p<0,05, ambos), y los niveles de depresión también fueron más elevados en los pacientes con al menos un síntoma durante la noche, la mañana o el día en comparación con los pacientes sin síntomas en el mismo intervalo (p<0,05, todos). La calidad del sueño fue significativamente peor en los pacientes con al menos un síntoma de la EPOC durante la noche o la mañana en comparación con los pacientes que no presentaron ningún síntoma en el mismo periodo de tiempo (p<0,01, ambos).
Puntuación de los cuestionarios CAT, HADS y CASIS de acuerdo a la presencia de síntomas respiratorios en población española (n=122)
| Noche | Mañana | Día | |||||||
|---|---|---|---|---|---|---|---|---|---|
| No síntomas nocturnos | Al menos un síntoma nocturno | p | No síntomas matutinos | Al menos un síntoma matutino | p | No síntomas diurnos | Al menos un síntoma diurno | p | |
| Puntuación CAT, media (DE) | 8,1 (4,9) | 16,7 (8,1) | < 0,0001 | 8,0 (5,9) | 15,2 (8,0) | < 0,0001 | 8,4 (5,7) | 15,2 (8,2) | < 0,0001 |
| Puntuación HADS (subescala ansiedad), media (DE) | 4,2 (4,7) | 6,4 (4,6) | 0,0040 | 4,7 (5,1) | 5,8 (4,5) | NS | 4,5 (5,0) | 5,9 (4,5) | 0,0460 |
| Puntuación HADS (subescala depresión), media (DE) | 3,3 (3,4) | 6,6 (4,7) | < 0,0001 | 3,5 (3,8) | 6,0 (4,6) | 0,0029 | 4,2 (4,6) | 5,8 (4,4) | 0,0257 |
| Puntuación CASIS, media (DE) | 26,8 (11,7) | 42,5 (18,4) | < 0,0001 | 29,5 (13,5) | 38,7 (18,5) | 0,0056 | 32,0 (15,7) | 37,8 (18,3) | NS |
CASIS: escala del impacto del sueño por asma y EPOC; CAT: COPD Assessment Test; DE: desviación estándar; HADS: escala de ansiedad y depresión hospitalaria; NS: no significativo.
Datos ausentes (n): puntuación CAT, no síntomas nocturnos (1), no síntomas matutinos (1), al menos un síntoma diurno (1); puntuación subescala ansiedad HADS, al menos un síntoma nocturno (1), al menos un síntoma diurno (1); puntuación subescala depresión HADS, no síntomas nocturnos (1), no síntomas matutinos (1); puntuación CASIS, no síntomas nocturnos (1), no síntomas matutinos (1), no síntomas diurnos (1).
En cuanto a las exacerbaciones de la EPOC en pacientes españoles, hubo una relación significativa entre la presencia de síntomas nocturnos o diurnos y el número de exacerbaciones en el último año, sin que se apreciara asociación significativa con los síntomas matutinos. El número medio de exacerbaciones fue mayor en los pacientes con al menos un síntoma de la EPOC durante la noche o el día en comparación con los pacientes que no presentaron ningún síntoma en los mismos periodos de tiempo (1,6 [DE=1,7] exacerbaciones versus 0,9 [DE=1,1], y 1,5 [DE=1,6] exacerbaciones versus 0,8 [DE=1,2], respectivamente; p<0,05, ambos).
DiscusiónNuestro estudio pone de manifiesto que más de la mitad (53%) de los pacientes españoles con EPOC, en tratamiento estable y en cualquier estadio de gravedad de la enfermedad, experimentan síntomas en todos los períodos del día (mañana, día y noche), dos tercios (68%) en al menos 2 periodos del día y el 81% en al menos un momento del día. Los síntomas matutinos son los más frecuentes, especialmente tos y expectoración. No obstante, hasta un 59% de los pacientes también tiene algún síntoma nocturno.
Cabe señalar que la población europea se mostró, en líneas generales, más sintomática que la española5. Un 58% refirieron síntomas a lo largo de todo el día y un 82% en 2 o 3 periodos del día, porcentajes significativamente más elevados que en la población española. En comparación con la población europea5, además, los españoles refieren menos síntomas diurnos. El 84% de la población europea presentó al menos un síntoma matutino y un 85% presentó al menos un síntoma durante el día, frente al 71% de los pacientes españoles que presentaron al menos un síntoma por la mañana o durante el día.
Estas diferencias en síntomas entre ambas poblaciones se mantuvieron a pesar de tener características similares en cuanto a grados de limitación al flujo aéreo. Además, la percepción de la gravedad de los síntomas durante el día por parte de los pacientes fue ligeramente diferente, describiendo casi todos los pacientes españoles (96%) los síntomas como leves o moderados, frente al 88% entre la población europea. La correlación entre los cambios en la función pulmonar y la percepción de los síntomas es débil11, por lo que otros factores deben estar contribuyendo a la menor sintomatología de la población española. Cabe destacar que tanto las puntuaciones medias obtenidas en el CAT como en la escala CASIS para la población española con síntomas nocturnos, matutinos o diurnos, fueron más bajas que las puntuaciones obtenidas para la población europea5, confirmando una mejor CVRS y una mejor calidad del sueño en la población española en comparación con la población general europea, más sintomática.
Las razones de por qué los pacientes españoles son menos sintomáticos o tienen una mejor CVRS pueden ser múltiples. Sin embargo, un factor clave podría ser el tratamiento de mantenimiento de la EPOC. Entre la población española el tratamiento mayoritario (hasta un 70% de los pacientes) fue la combinación LABA, LAMA y CI, porcentaje significativamente más elevado que entre el resto de pacientes europeos (47%).
Además, 9 de cada 10 pacientes españoles eran hombres, en comparación con 6 de cada 10 de otros países europeos5. Esta mayor proporción de hombres entre los españoles podría contribuir también a la menor afectación de la CVRS o al hecho de ser menos sintomáticos que la población europea. Algunos autores han demostrado que las mujeres con EPOC, a igual estadio de gravedad de la enfermedad tienen peor CVRS y más síntomas respiratorios que los hombres12-14. Por otro lado, el hecho de una mayor representación del sexo masculino entre los pacientes españoles con EPOC se podría explicar por la menor prevalencia de la EPOC entre mujeres que hay en España15, y también por el infradiagnóstico más elevado entre las mujeres que entre los hombres16. Cabe resaltar también que los pacientes españoles eran más activos físicamente que el resto de europeos (quizá debido a un mayor porcentaje de jubilados entre los primeros), hecho que se ha asociado con una mejor CVRS en pacientes con EPOC17.
La tos y la expectoración, a diferencia de la disnea en población europea5,18, fueron los síntomas más frecuentes referidos por los españoles. La disnea es considerada uno de los factores que presenta mayor relación con la CVRS19. La tos y la expectoración son síntomas indicativos del fenotipo bronquitis crónica de la EPOC20, y se encuentran asociados a una mayor frecuencia de exacerbaciones y hospitalizaciones21. En nuestro estudio, el número de exacerbaciones sufridas en el último año entre los pacientes españoles que refirieron al menos un síntoma de la EPOC por la noche o durante el día fue aproximadamente el doble en comparación con los pacientes que no refirieron ningún síntoma en los mismos periodos de tiempo. En el estudio de Roche et al.22 los pacientes con síntomas matutinos de la EPOC se caracterizaron por tener una mayor frecuencia de exacerbaciones en comparación con los que no tenían síntomas en el mismo periodo de tiempo, aunque en este trabajo previo los pacientes con síntomas matutinos eran significativamente mayores, con un mayor porcentaje de fumadores activos y una peor función pulmonar que los pacientes sin dichos síntomas. En nuestro caso no disponemos de características demográficas o clínicas según sintomatología, aunque la relación entre la presencia de síntomas referidos por el paciente y el número de exacerbaciones no sorprende, puesto que una exacerbación conlleva un agravamiento de los síntomas respiratorios. Por otra parte, en pacientes más sintomáticos cualquier empeoramiento puede superar con mayor facilidad el umbral de la variación diaria normal y ser considerado el episodio como exacerbación.
En cuanto a la distribución de los síntomas a lo largo de las 24h del día, los matutinos fueron los más frecuentemente referidos en nuestra población. Otros estudios observacionales coinciden en señalar que es durante las primeras horas del día, al levantarse, cuando los pacientes perciben síntomas más intensos2,4,23, síntomas con un fuerte impacto en el estado de salud y actividades diarias de los pacientes2,22-26. En nuestro estudio, la CVRS se vio significativamente afectada en aquellos pacientes con al menos un síntoma matutino de la EPOC en comparación con los pacientes que no presentaron ningún síntoma en el mismo intervalo de tiempo, mostrando asimismo puntuaciones más elevadas en la subescala de depresión de la HADS.
Hasta un 60% de la población española y también de la europea presentaron síntomas nocturnos5. La sintomatología nocturna se asoció significativamente a una peor CVRS, con puntuaciones superiores tanto en la subescala de ansiedad como en la de depresión de la HADS. Asimismo, los pacientes con síntomas nocturnos mostraron una peor calidad del sueño. En este sentido, nuestros resultados corroborarían la correlación existente entre la calidad del sueño y la CVRS en los pacientes con EPOC27. Price et al.28 también observaron que los pacientes con síntomas nocturnos presentaban un estado de salud significativamente peor que los pacientes sin síntomas nocturnos. En cualquier caso, y como era de esperar, son los pacientes que tienen síntomas de la EPOC a lo largo de las 24h del día los que tienen una peor CVRS, así como unos niveles más altos de ansiedad y depresión.
Dado que se trata de un estudio observacional, existen limitaciones inherentes a su diseño, incluyendo posibles sesgos de selección. De todas formas, la principal limitación que presenta este estudio es la falta de un grupo control que nos permita determinar si las diferencias encontradas entre los pacientes españoles y europeos son por características inherentes a la EPOC o a diferencias ya existentes entre dichas poblaciones. Su diseño nos impide esclarecer un punto importante, como es el de por qué la población española, a igual gravedad, tiene una mejor CVRS o es menos sintomática que la población europea. En cualquier caso, otras variables aquí no descritas pueden haber influido en la menor sintomatología de la población española. Además, dado el relativamente bajo número de pacientes en el estudio, las conclusiones han de ser tomadas con cierta cautela antes de extrapolarlas a todos los pacientes con EPOC. Estudios más amplios ayudarían a confirmar nuestros resultados.
En conclusión, más de la mitad de los pacientes españoles con EPOC tienen síntomas respiratorios durante todo el día. Los síntomas matutinos, especialmente la tos y la expectoración, son los síntomas que aparecen con más frecuencia. A pesar de que los síntomas son referidos mayoritariamente como leves o moderados, la calidad de vida relacionada con la salud se ve afectada. Los pacientes españoles son menos sintomáticos que los pacientes de otros países europeos. Los profesionales de la salud deben prestar más atención a la variabilidad diaria de la sintomatología respiratoria en la EPOC, aunque los pacientes estén en tratamiento estable.
FinanciaciónEl presente estudio ha sido financiado por AstraZeneca Farmacéutica.
AutoríaMM diseñó el estudio, coordinó el grupo de investigación y dirigió el análisis de los datos. JJSC, JS, LV, PM, RA y MM participaron en la recolección de datos clínicos, revisaron el manuscrito y aprobaron la versión final del mismo. MP participó en la revisión del manuscrito.
Conflicto de interesesJJSC ha recibido honorarios por asesoría científica y/o por impartir conferencias de Almirall, AstraZeneca, Boehringer Ingelheim, Chiesi, Ferrer, GlaxoSmithKline, Laboratorios Esteve, Pfizer, Menarini, Mundipharma y Novartis. MP trabaja en el Departamento Médico de AstraZeneca Farmacéutica España. MM ha recibido honorarios por asesoría científica y/o por impartir conferencias de Almirall, AstraZeneca, Boehringer Ingelheim, Chiesi, CSL Behring, Grupo Ferrer, GlaxoSmithKline, Grifols, Laboratorios Esteve, Pfizer, Teva, Cipla, Menarini, Novartis, Gebro Pharma y Takeda. El resto de los autores declaran no tener ningún conflicto de intereses.
Eva Mateu, del Departamento Médico de TFS, proporcionó asistencia en la redacción científica de este trabajo.