El objetivo del estudio es evaluar las modificaciones del riesgo de mortalidad y morbilidad cardiorrespiratoria calculada mediante los modelos de riesgo Eurolung 1 y 2 en los últimos 20 años para identificar variaciones en la selección de los pacientes o en la práctica quirúrgica que hayan conducido a cambios en el riesgo de muerte y complicaciones tras resecciones anatómicas pulmonares.
MétodoAnálisis retrospectivo de una serie de 2435 casos consecutivos sometidos a resección pulmonar anatómica. La población fue dividida en tres períodos de tiempo: 1994-2006 (976 casos), 2007-2015 (945 casos) y 2016-2017 (420 casos). Se aplicaron los modelos Eurolung 1 y 2 a la serie y se calculó la probabilidad individual de efectos adversos. Se comparó dicha probabilidad media, así como la prevalencia o las medias de cada una de las variables que constituyen los modelos en cada período y se representó gráficamente la evolución del riesgo.
ResultadosSe observó un descenso progresivo de ambos efectos adversos a lo largo del tiempo. La prevalencia de las variables binarias, excepto enfermedad coronaria, fue mayor en el último período. El porcentaje de neumonectomías y de resecciones ampliadas descendió en los dos últimos períodos y el número de casos abordados por VATS se incrementó considerablemente en 2016-2017.
ConclusionesEl descenso del número de neumonectomías y el incremento de la tasa de procedimientos mínimamente invasivos se consideran las variables más relacionadas con la disminución del riesgo. Otros cambios en las características clínicas de los pacientes no parecen haber influido en los resultados.
The aim of this study is to evaluate changes in the risk of cardiorespiratory mortality and morbidity calculated by Eurolung risk models 1 and 2 in the last 20 years, and to identify variations in patient selection or surgical practice that might have altered the risk of death and complications after anatomical lung resections.
MethodThis was a retrospective analysis of a series of 2,435 consecutive patients who underwent anatomical lung resection. The population was divided into three time periods: 1994-2006 (976 cases), 2007-2015 (945 cases), and 2016-2017 (420 cases). Eurolung models 1 and 2 were applied to the series, and the individual probability of adverse effects was calculated. We compared this mean probability, and the prevalence or means of each of the variables included in the models in each period and plotted the evolution of the risk.
ResultsA progressive decrease was observed in both adverse effects over time. The prevalence of the binary variables, except for coronary heart disease, was higher in the last period. The percentage of pneumonectomies and extended resections fell in the last two periods and the number of cases treated with VATS increased substantially in 2016-2017.
ConclusionsThe decline in the number of pneumonectomies and the increase in the rate of minimally invasive procedures appear to be the variables most closely associated with decreased risk. Other changes in the clinical characteristics of the patients do not seem to have influenced the outcomes.
La mortalidad y morbilidad después de resección pulmonar anatómica han disminuido en las últimas décadas de acuerdo con los informes anuales de la Sociedad Europea de Cirujanos Torácicos (ESTS)1. Así, los índices de mortalidad no ajustada han disminuido de 3,9% a 1,7% en los últimos cinco años y la morbilidad cardiorrespiratoria después de lobectomía ha caído del 20% en 2009 al 15,2% en 20181.
La estimación de la morbimortalidad perioperatorias y la evaluación de sus factores predictores han sido sujeto de numerosos estudios en pacientes sometidos a resección pulmonar mayor. Además, en los últimos años se han desarrollado varios modelos multivariantes con el objetivo de mejorar la selección de pacientes para la cirugía. Recientemente, el comité encargado de la Base de Datos de la ESTS ha desarrollado Eurolung 1 y 2, dos modelos robustos para el cálculo del riesgo ajustado de morbimortalidad hospitalaria en pacientes candidatos a cirugía de resección pulmonar anatómica2. Estos modelos están basados en el análisis retrospectivo de una población de 47960 pacientes incluidos en la base de datos de la ESTS e intervenidos entre julio de 2007 y agosto de 2015. Eurolung 1 y 2 fueron creados con la intención de servir como instrumentos para el control de la calidad y para la estratificación del riesgo en cirugía torácica.
Aunque el riesgo de morbimortalidad ha disminuido en los últimos años, la tendencia temporal del riesgo de muerte y de complicaciones basada en los actuales modelos de la ESTS no ha sido valorada aún. El objetivo de este estudio es aplicar los modelos de riesgo Eurolung 1 y 2 a una serie de pacientes sometidos a resecciones pulmonares anatómicas en los últimos 20 años para: 1) valorar y comparar el riesgo de morbimortalidad cardiorrespiratoria postoperatorias en tres períodos de tiempo sucesivos y 2) identificar variaciones en la selección de los pacientes y en las prácticas quirúrgicas que han conducido a cambios en el riesgo de muerte y complicaciones postoperatorias.
MétodoPoblaciónSe trata de un análisis retrospectivo de una serie de 2435 casos consecutivos sometidos a resección pulmonar anatómica (segmentectomía, lobectomía, bilobectomía o neumonectomía) por cáncer de pulmón entre 1994 y 2017 en nuestro centro. Los datos de los pacientes fueron recogidos de forma prospectiva en una base de datos institucional. Con el fin de incrementar la calidad de los datos incorporados en el registro, la exhaustividad y exactitud de los datos introducidos es controlada por un gestor de datos en dos momentos diferentes: primero, al alta del paciente del hospital y después, en el momento de incluir el resultado histológico final en los informes médicos definitivos. Se han excluido del estudio 94 casos con datos perdidos, que constituyen el 3,9% del total, por lo que la población estudiada incluye 2341 casos.
Para este estudio, la población fue dividida en tres períodos de tiempo: en el primer período se incluyeron 976 casos sometidos a resección pulmonar anatómica desde 1994 hasta 2006 (casos previos a la construcción de la actual base de datos de la ESTS); en el segundo período se incluyeron 945 pacientes intervenidos entre 2007 y 2015 (casos que se utilizaron para la construcción de los modelos Eurolung 1 y 2) y el tercer período consistió en 420 casos operados en 2016 y 2017 (posteriores al reclutamiento de casos para la construcción de los modelos).
Variables dependientesSe ha considerado el riesgo de morbimortalidad cardiorrespiratoria a 30 días calculados a partir de los modelos Eurolung 1 y 2 en los tres períodos de tiempo en los que se dividió la serie.
Se utilizó la siguiente ecuación para estimar el riesgo de morbilidad (Eurolung 1): logit (morbilidad): -2.465 + 0,497_sexo masculino (valorado como 1 para hombres y 0 para mujeres) + 0,026_edad + 0,231_enfermedad coronaria (valorado como 1 la presencia de enfermedad coronaria [EC]) + 0,371_accidente cerebrovascular (ACV) (valorado como 1 la presencia de ACV) + 0,152_insuficiencia renal crónica (valorado como 1 la presencia de IRC) – 0,015_ VEF1ppo% + 0,514_resecciones extendidas (valorado como 1 para la presencia de resecciones extendidas) + 0,497_toracotomía (valorado como 1 la presencia de toracotomía y 0 para VATS).
La siguiente ecuación se utilizó para estimar la mortalidad a 30 días (Eurolung 2): logit (mortalidad): -5,82 + 0,903_sexo masculino (valorado como 1 para hombres y 0 para mujeres) + 0,044_edad + 0,264_enfermedad coronaria (valorado como 1 para la presencia de EC) + 0,582_ACV (valorado como 1 para la presencia de ACV) - 0,064_índice de masa corporal (IMC) +0,300_resección extendida (valorado como 1 para resección extendida) + 0,929_neumonectomía (valorado como 1 para neumonectomía y 0 para menor resección) + 0,894_toracotomía (valorado como 1 para toracotomía y 0 para VATS) – 0,009_ VEF1ppo%.
Variables independientesSe han utilizado las mismas variables de riesgo incluidas en los modelos Eurolung 1 y 22: sexo, edad, IMC, volumen espiratorio forzado en el primer segundo predicho postoperatorio (VEF1ppo%), EC, ACV, insuficiencia renal crónica (IRC), abordaje quirúrgico (toracotomía o cirugía toracoscópica video-asistida [VATS]), resección extendida (asociada a pared torácica, tumores de Pancoast, resección de aurícula o vena cava superior, resección de diafragma, resección vertebral, pleuro-neumonectomía, neumonectomía con traqueoplastia, neumonectomía intrapericárdica) y neumonectomía2.
La indicación de la resección y el diagnóstico anatomopatológico final no fueron tenidos en cuenta para el propósito del estudio.
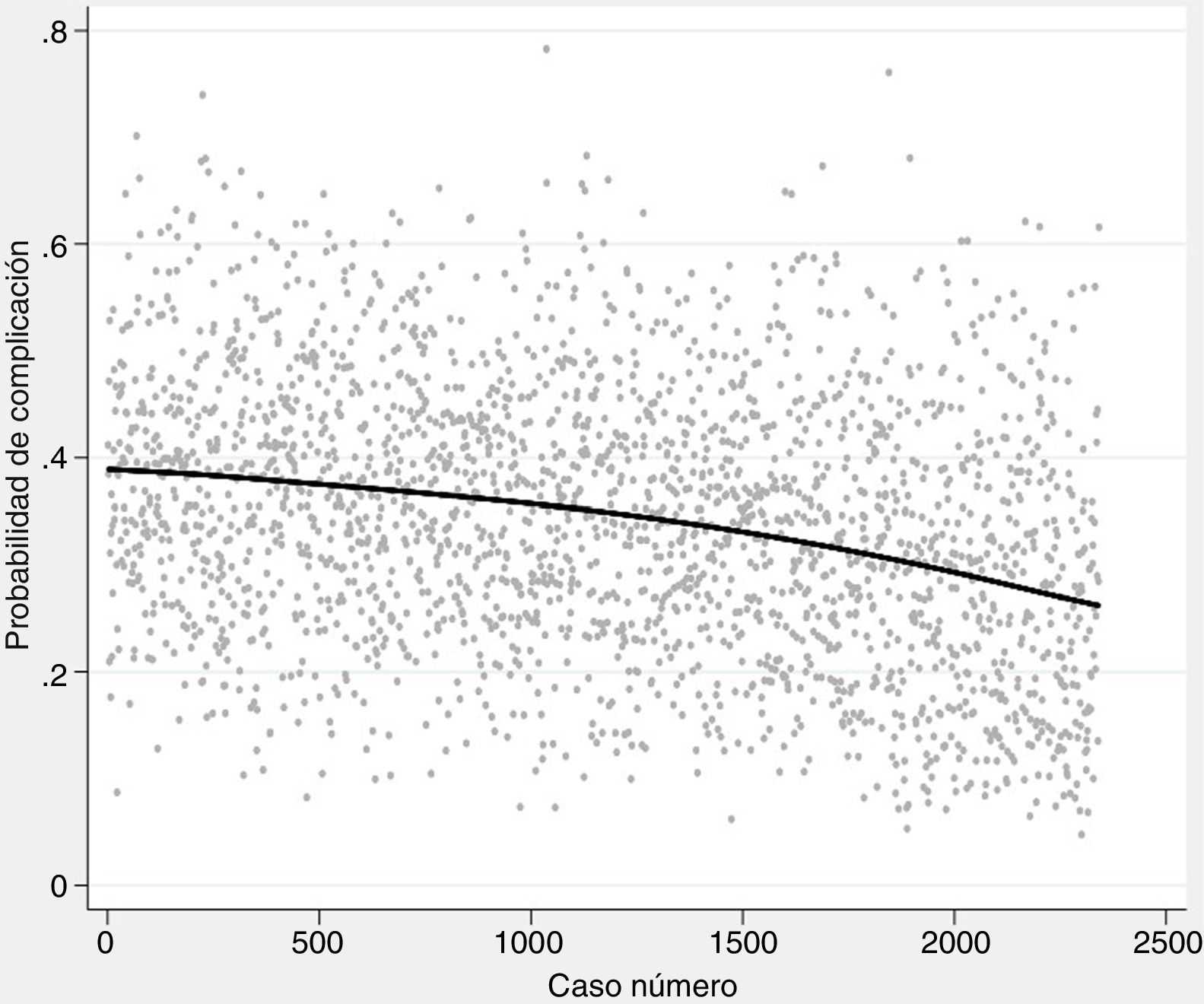
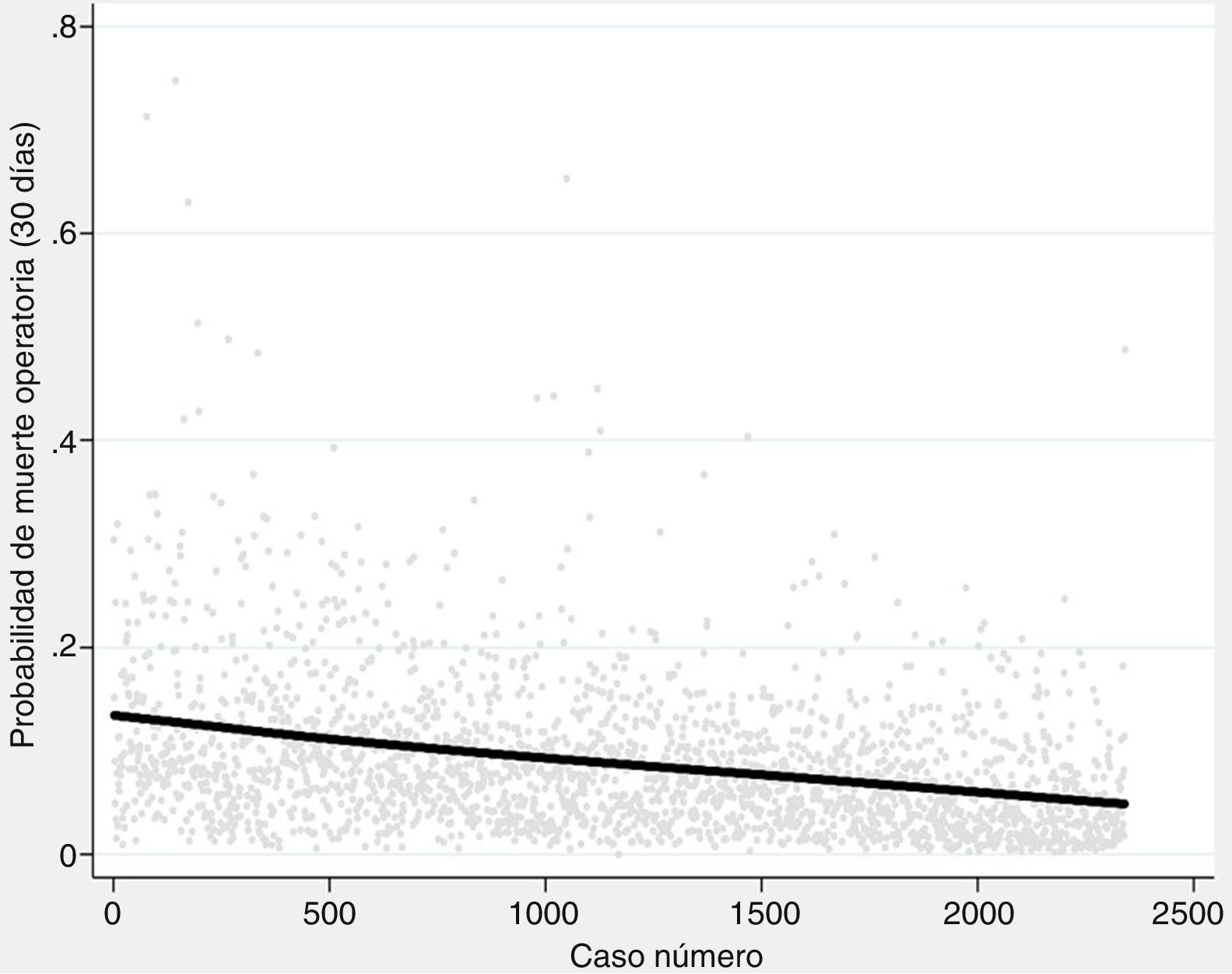
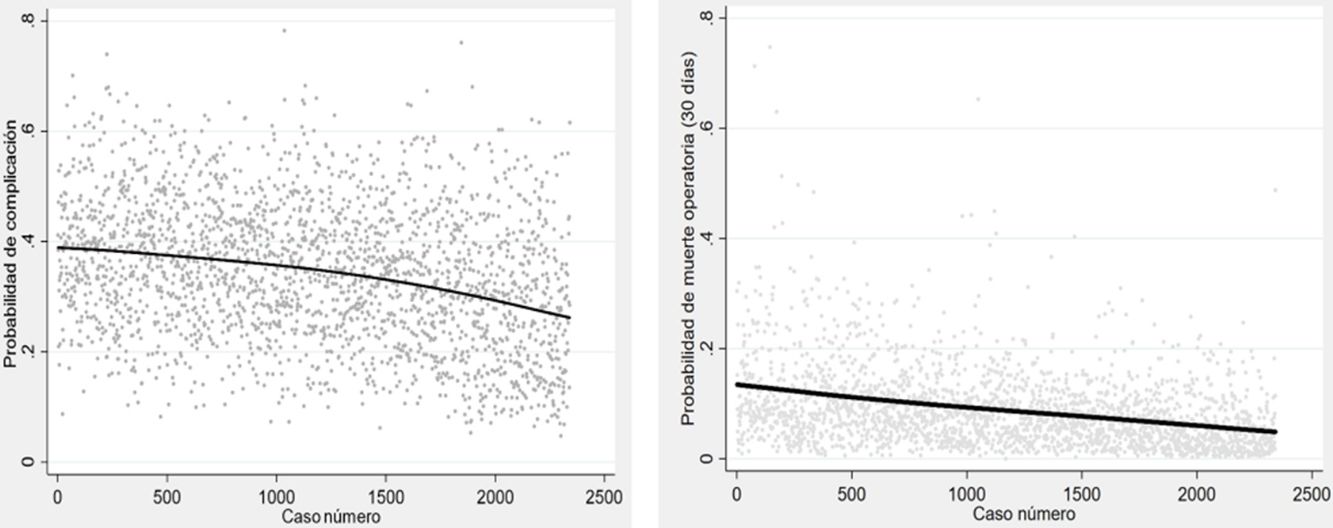
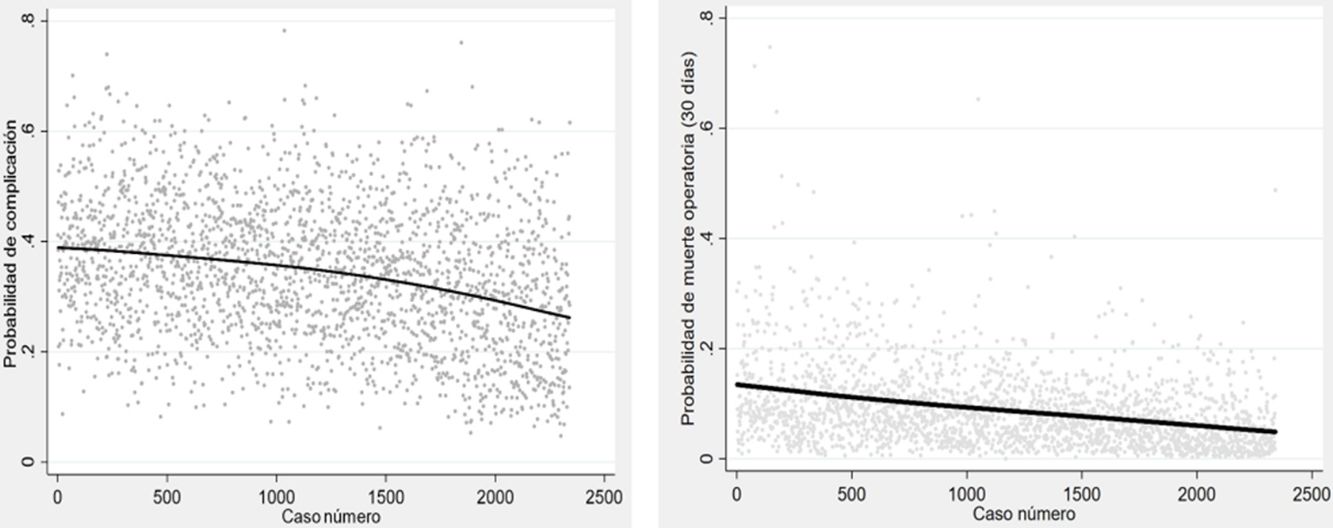
Análisis estadísticoLas probabilidades individuales de morbimortalidad se conservaron como nuevas variables. Después, se aplicó el análisis de la varianza (ANOVA) para comparar dichas probabilidades entre los tres períodos en los que la serie fue dividida y se construyeron diagramas de cajas para mostrar gráficamente las diferencias. Finalmente, se construyó un modelo de regresión polinómica ponderada (LOESS) para representar gráficamente la evolución de la probabilidad de cada variable dependiente respecto al tiempo.
Por otro lado, se calculó la frecuencia de las diferentes variables independientes incluidas en los modelos Eurolung 1 y 2 en cada período de tiempo. La diferencia de frecuencia de las variables dicotómicas (sexo, comorbilidad cardiaca o cerebrovascular, abordaje quirúrgico, resección extendida y neumonectomía) se comparó utilizando una prueba de chi-cuadrado, mientras que la media de las variables continuas (edad, IMC, VEF1ppo%) se comparó usando el análisis de la varianza (ANOVA).
El análisis estadístico se ha llevado a cabo con el paquete estadístico informático Stata 15.1 (Stata Corp, College Station, TX, EE. UU.).
ResultadosDescripción de la poblaciónLa población estudiada la componen 2341 pacientes con una edad media de 65,1 años (±10,2), un FEV1ppo% del 60,1% (±20,8) y una proporción de varones del 82,7%. Se realizaron 2024 (86,5%) procedimientos por toracotomía lateral o posterior sin sección muscular y 317 (13,5%) por VATS. Los procedimientos realizados fueron: 306 neumonectomías (de las cuales 85 fueron ampliadas y 11 con traqueobroncoplastia), 134 bilobectomías (25 ampliadas), 1804 lobectomías (238 ampliadas y 84 con resección broncoplástica) y 97 segmentectomías regladas. La mortalidad total a 30 días fue de 56 casos (2,4%) y 371 casos (15,8%) presentaron una o más complicaciones cardiorrespiratorias.
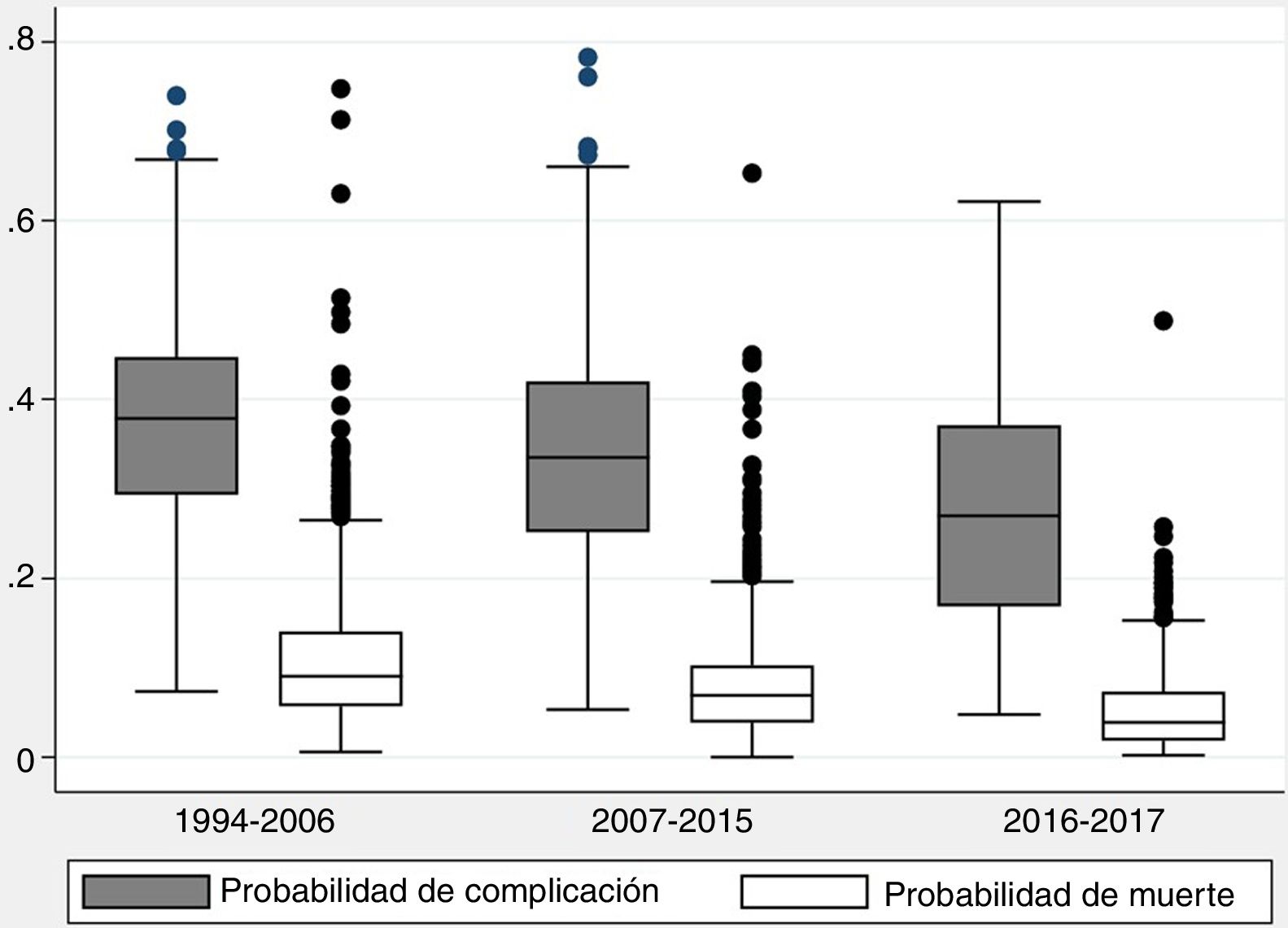
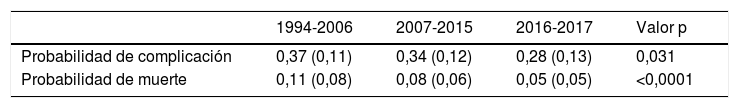
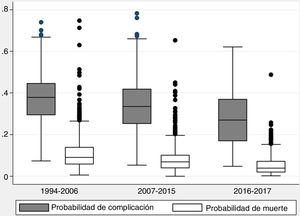
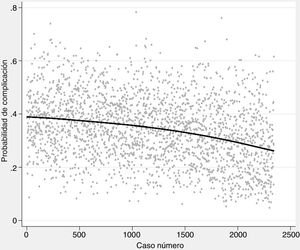
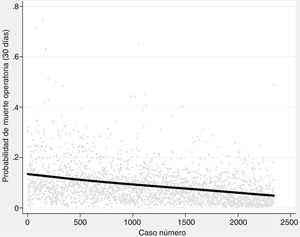
La probabilidad de complicaciones y muerte después de las resecciones pulmonares, calculada mediante los modelos Eurolung 1 y 2, respectivamente, se representa en la tabla 1 y gráficamente en la figura 1. La probabilidad de que las diferencias entre los valores sean debidas al azar es <0,0001. En las figuras 2 y 3 se representan gráficamente los modelos de regresión polinómica ponderada para morbimortalidad, respectivamente, que muestran un claro descenso de ambas variables a lo largo del tiempo.
Probabilidades de complicación cardiorrespiratoria y muerte operatoria (30 días) en cada período de tiempo analizado, calculadas mediante los modelos de riesgo Eurolung 1 y 2, respectivamente (entre paréntesis figura la desviación típica)
| 1994-2006 | 2007-2015 | 2016-2017 | Valor p | |
|---|---|---|---|---|
| Probabilidad de complicación | 0,37 (0,11) | 0,34 (0,12) | 0,28 (0,13) | 0,031 |
| Probabilidad de muerte | 0,11 (0,08) | 0,08 (0,06) | 0,05 (0,05) | <0,0001 |
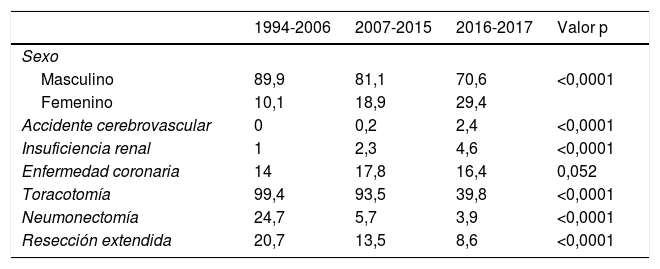
La frecuencia relativa de las variables binarias fue diferente en el último periodo respecto a los previos excepto en el caso de la enfermedad coronaria que permaneció inalterada (tabla 2). La prevalencia de ACV y de IRC se incrementó con el tiempo alcanzando un 2,4% y un 4,6% en el último período, respectivamente. En cuanto a la evolución de la práctica quirúrgica, el porcentaje de neumonectomías y de resecciones ampliadas descendió más de un 20 y un 12% respectivamente comparando el primer con el tercer período y el número de casos abordados por VATS se incrementó drásticamente en el último período superando el 60% de todas las cirugías realizadas.
Prevalencia (%) de las variables de riesgo dicotómicas en los tres períodos estudiados
| 1994-2006 | 2007-2015 | 2016-2017 | Valor p | |
|---|---|---|---|---|
| Sexo | ||||
| Masculino | 89,9 | 81,1 | 70,6 | <0,0001 |
| Femenino | 10,1 | 18,9 | 29,4 | |
| Accidente cerebrovascular | 0 | 0,2 | 2,4 | <0,0001 |
| Insuficiencia renal | 1 | 2,3 | 4,6 | <0,0001 |
| Enfermedad coronaria | 14 | 17,8 | 16,4 | 0,052 |
| Toracotomía | 99,4 | 93,5 | 39,8 | <0,0001 |
| Neumonectomía | 24,7 | 5,7 | 3,9 | <0,0001 |
| Resección extendida | 20,7 | 13,5 | 8,6 | <0,0001 |
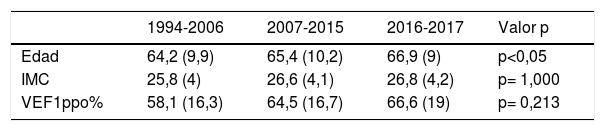
Respecto a las variables continuas (tabla 3), comparado con períodos previos, en el último período analizado se intervinieron pacientes de mayor edad. También se ha constatado que el VEF1ppo% fue mayor en los dos últimos períodos, comparándolos con el primero (tabla 3).
DiscusiónLos principales resultados del estudio muestran que la probabilidad de mortalidad a 30 días y de morbilidad cardiorrespiratoria basada en Eurolung 1 y 2 después de resecciones pulmonares anatómicas ha descendido en los últimos 20 años en nuestra unidad. Ambos riesgos son menores en el último período comparado con los previos. Esta tendencia temporal es consistente con la mortalidad y la morbilidad observadas que informa la ESTS en sus informes anuales1.
La prevalencia de las variables incluidas en los modelos que influyen el riesgo de muerte y de complicaciones cardiopulmonares también ha cambiado con el tiempo. Se han operado pacientes de mayor edad durante los últimos dos años comparado con los períodos previos, probablemente como consecuencia de la mayor expectativa de vida de la población. La edad es considerada por algunos autores un importante factor de riesgo para la morbilidad después de resección pulmonar. Los pacientes mayores de 70 años tienen más del doble de probabilidad de desarrollar complicaciones después de resección pulmonar comparados con pacientes más jóvenes3–5. Sin embargo, Ogawa et al.6 demostraron que las complicaciones postoperatorias en ancianos con cáncer de pulmón eran independientes de la edad y Stamenovic et al.7 encontraron que los pacientes mayores de 80 años no presentaban un riesgo mayor de desarrollar complicaciones después de las resecciones pulmonares cuando se comparaban con septuagenarios. Aunque es importante recordar que, en general, cuando se evalúan pacientes octogenarios existe un sesgo de selección8. En cualquier caso, la edad media de los pacientes sometidos a resección pulmonar ha aumentado a lo largo del tiempo sin incrementarse el riesgo de muerte y complicaciones, si bien es cierto que la edad media de los pacientes del tercer período apenas alcanza los 67 años.
Como la expectativa de vida ha aumentado, en paralelo lo han hecho también la prevalencia de las comorbilidades. Así, por ejemplo, el porcentaje de pacientes con antecedentes de ACV y de IRC ha aumentado en los últimos períodos comparados con el primero. Probablemente, el mejor manejo de estas enfermedades ha detenido el incremento de la morbilidad relacionada con ellas. Sin embargo, la EC y el IMC no han variado significativamente a lo largo del tiempo. Wang et al.4 encontraron que la edad (mayor o igual a 70 años) y el VEF1ppo% (menor o igual que 70%) combinado con la EC fueron factores independientes pronósticos para complicaciones mayores postoperatorias. De acuerdo con nuestros resultados, el VEF1ppo% ha aumentado con el tiempo, especialmente cuando comparamos los dos últimos períodos con el primero. Este hallazgo puede explicarse por el descenso del número de neumonectomías realizadas en los últimos dos períodos.
Las prácticas quirúrgicas también han evolucionado con el tiempo; así, solo el 4% de los procedimientos realizados en el último período son neumonectomías. La neumonectomía continúa siendo un procedimiento de alto riesgo que asocia altos índices de mortalidad y morbilidad9. Por ello, se han desarrollado diferentes estrategias destinadas a la preservación de parénquima que han sido adoptadas ampliamente con el doble objetivo de asegurar la resección completa del tumor y, al mismo tiempo, de preservar la función pulmonar. Como resultado, el número de neumonectomías ha disminuido drásticamente. Entre los factores que podrían contribuir a este descenso estaría el aumento del número de resecciones broncoplásticas y la mejora de los sistemas de detección precoz. Estos factores no han sido analizados en nuestra investigación.
Además, en los últimos años se han realizado menos resecciones extendidas; probablemente este hecho también está relacionado con el diagnóstico y tratamiento más temprano de las neoplasias pulmonares. Nuestros resultados muestran un 8,6% de resecciones extendidas en los últimos dos años, porcentaje comparable con el presentado en el informe anual de la ESTS de 20181. Un estudio de Berry et al.5 llama la atención sobre la importancia de las resecciones extendidas y el abordaje por toracotomía como factores de riesgo relevantes para la morbilidad después de resecciones pulmonares. Adicionalmente, el porcentaje de toracotomías ha disminuido significativamente en el último período. Varios estudios10–12 han mostrado que la lobectomía realizada a través de un abordaje VATS es superior al abordaje abierto en términos de resultados tempranos y, más recientemente, un estudio de casos y controles emparejados de los registros de la base de datos de la ESTS13 confirmó que la lobectomía por VATS se asocia con una menor incidencia de complicaciones y mortalidad comparado con la toracotomía.
Finalmente, ha aumentado el porcentaje de mujeres que se han sometido a resecciones pulmonares anatómicas en los últimos dos años debido en gran medida al incremento progresivo de la prevalencia de cáncer de pulmón en mujeres14. Según el Informe de la Sociedad Española de Oncología Médica en el año 2012 la incidencia del cáncer de pulmón en mujeres fue del 5,67%15. El aumento de la incidencia del cáncer de pulmón y de mortalidad entre las mujeres refleja los cambios en la tendencia en el consumo de tabaco que alcanzó su pico máximo entre las mujeres de EE. UU., casi 20 años después que en los hombres14. Además, las mujeres tienen un riesgo aumentado de cáncer ajustando el nivel de exposición al tabaco comparado con los hombres14. Por otro lado, las mujeres tienen menor morbimortalidad después de la cirugía de cáncer de pulmón. El riesgo de desarrollar complicaciones es casi tres veces superior para los hombres3,7,16, circunstancia que puede ser explicada porque las mujeres suelen ser más jóvenes y suelen presentar menor número de comorbilidades que los hombres17.
El incremento del porcentaje de abordajes mínimamente invasivos y de mujeres intervenidas, así como la disminución del número de neumonectomías y de resecciones extendidas pueden ser los factores más importantes que han conducido al descenso del riesgo de morbimortalidad tras resecciones pulmonares anatómicas.
Limitaciones del estudioLa limitación más importante de nuestra investigación es que los pacientes incluidos en el segundo período fueron utilizados para la elaboración de los modelos de riesgo. Sin embargo, puesto que el objetivo no era validar los modelos, consideramos que esta limitación no compromete los resultados del estudio.
Por otro lado, aunque los modelos Eurolung son los modelos más actualizados publicados, no incluyen, por falta de datos, la capacidad de difusión del monóxido de carbono y el consumo máximo de oxígeno, parámetros que se consideraron predictores para la morbimortalidad postoperatoria. Podría haber sido interesante saber cómo estas variables han evolucionado a lo largo del tiempo y su influencia en los riesgos de morbimortalidad postoperatoria.
Por último, este estudio puede tener sesgos inherentes a cualquier análisis retrospectivo. Aunque las complicaciones estaban bien definidas y las variables estandarizadas18, no podemos descartar que pueda haber algún error de introducción de los datos, clasificación errónea o notificación insuficiente. De hecho, hemos excluido un 4% de la casuística debido a datos incompletos.
ConclusionesEste estudio ofrece datos reales que permiten cuantificar el descenso del riesgo de mortalidad y morbilidad cardiorrespiratoria tras resección pulmonar anatómica a lo largo del tiempo. Este descenso puede atribuirse, según el análisis realizado, a la disminución del número de neumonectomías y resecciones extendidas –la causa de esta variación no se ha analizado– y al aumento de la tasa de procedimientos mínimamente invasivos. Otros cambios en las características clínicas de los pacientes remitidos y aceptados para cirugía no parecen haber influido en los resultados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.