Sr. Director: La granulomatosis sarcoidea necrosante (GSN) es una causa rara de granulomatosis y vasculitis pulmonar, descrita por primera vez en 1973 por Liebow1. Se caracteriza histológicamente por granulomas de tipo sarcoideo y vasculitis granulomatosa2. Radiológicamente se presenta en forma de nódulos pulmonares y clínicamente presenta un curso benigno con o sin tratamiento.
Presentamos el caso de un varón de 45 años, fumador de 40 paquetes/año y bebedor de 30 g/día, a quien en el contexto de un estudio preoperatorio se realizó una radiografía de tórax que evidenció nódulos pulmonares bilaterales, parcialmente cavitados. El paciente no refería ningún síntoma respiratorio, únicamente discreto cuadro tóxico con pérdida de 4 kg de peso en el último mes. En la exploración física no se encontró ningún dato de interés. El hemograma no evidenció alteraciones y la velocidad de sedimentación globular fue de 47 mm/h. En la bioquímica destacó una alteración de la función hepática, la enzima de conversión de la angiotensina era de 58 y los marcadores tumorales (microglobulina β2, antígeno carcinoembrionario), serologías (virus de la inmunodeficiencia humana, de la hepatitis B y C, Legionella, Mycoplasma, fiebre Q, psitacosis) y la inmunidad básica (crioglobulinas, antígenos nucleares extraíbles, anticuerpos antinucleares, anticuerpos anticitoplásmicos de neutrófilo, alfa-1-antitripsina, complemento, inmunoglobulina E, anticuerpos antimúsculo liso, antimitocondriales, anti-ADN y factor reumatoide) fueron negativos. La radiografía de tórax mostró un nódulo en el lóbulo inferior derecho y otro en el lóbulo inferior izquierdo (LII) con calcificaciones. La tinción de Ziehl-Neelsen y los cultivos de esputo para Mycobacterium fueron negativos. De la exploración funcional respiratoria destacaron los siguientes valores: capacidad vital forzada de 4,70 l (114%), volumen espiratorio forzado en el primer segundo de 3,98 l (116%), volumen espiratorio forzado en el primer segundo/capacidad vital forzada del 84%, capacidad vital de 4,93 l (114%), capacidad pulmonar total de 6,56 l (103%), volumen residual de 1,63 l (82%), capacidad de difusión del monóxido de carbono en relación con el volumen alveolar del 84%. En la tomografía axial computarizada de tórax se apreciaron nódulos pulmonares bilaterales (en el LII y en lóbulo inferior derecho), algunos de ellos cavitados y parcialmente calcificados, sin adenopatías mediastínicas valorables. Se realizó una punción-aspiración con aguja fina del nódulo del LII, guiada por tomografía computarizada, y el estudio citológico y microbiológico fue negativo. Se efectuó una broncoscopia que no mostró alteraciones macroscópicas significativas, con citología (lavado broncoalveolar y broncoaspirado) negativa para células malignas, Ziehl-Neelsen y cultivos negativos. La fórmula porcentual del lavado broncoalveolar fue del 96% de macrófagos, un 3% de linfocitos y un 1% de polimorfonucleares.
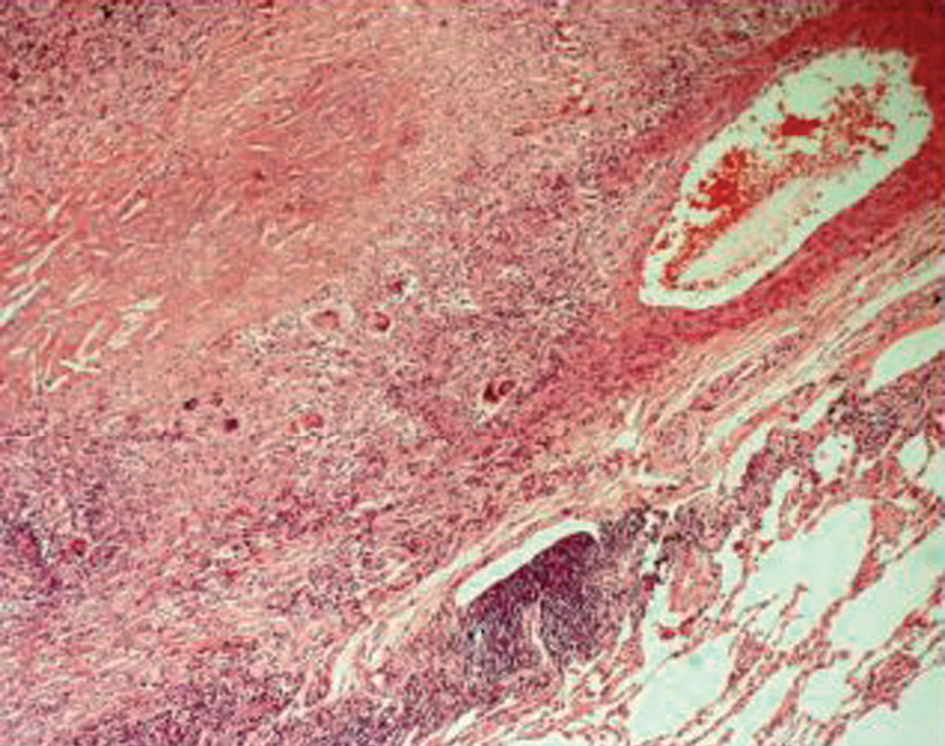
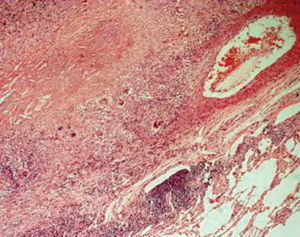
Ante la falta de diagnóstico se realizó una biopsia pulmonar por videotoracoscopia y se extirpó un nódulo amarillento situado en el LII. El estudio histológico mostró la presencia de abundantes granulomas epitelioides, algunos con amplias áreas de necrosis central, que en ocasiones afectaban la pared de estructuras vasculares (fig. 1). Las tinciones de ácido paraaminosalicílico, Gomori y Kinyoun fueron negativas. El diagnóstico anatomopatológico fue de GSN. Durante el seguimiento clínico de 6 meses, el paciente permaneció asintomático y sin progresión clinicorradiológica, por lo que no se instauró tratamiento alguno.
Fig. 1. Granuloma epitelioide que afecta la pared vascular (hematoxilina-eosina, x10).
La etiopatogenia de la GSN es desconocida, aunque se han señalado una reacción de hipersensibilidad por la afectación vascular, la inflamación granulomatosa y la buena respuesta a corticoides. Suele ocurrir hacia la mitad de la vida y predomina en el sexo femenino3. El cuadro clínico puede ser asintomático hasta en un 25% de los casos, como ocurrió en nuestro paciente. Puede presentarse con síntomas pulmonares poco específicos y/o síntomas sistémicos. No suele haber afectación extrapulmonar. La radiografía de tórax se caracteriza por la presencia de nódulos pulmonares múltiples (aunque en ocasiones puede ser único), y en algunos casos con cavitación; en nuestro caso llama la atención que algunos de ellos estaban calcificados. Esta entidad se debe diferenciar de la sarcoidosis pulmonar, que en la mayoría de las ocasiones se presenta con síntomas referidos al aparato respiratorio, aunque también puede afectar a ganglios, ojos y piel; ahora bien, en ocasiones se puede descubrir en pacientes asintomáticos. En la sarcoidosis es muy infrecuente encontrar vasculitis y necrosis secundaria, hallazgos típicos de la GSN. Algunos autores consideran que la GSN es una variante de la sarcoidosis nodular4. Además, la actividad de las células B y T, así como las concentraciones de enzima de conversión de la angiotensina en sangre y tejido pulmonar, es normal en esta entidad, a diferencia de lo que ocurre en la sarcoidosis. Otros marcadores como el receptor de la interleucina 2 están elevados en la GSN, por lo que son de utilidad en el abordaje clínico de la enfermedad5. El diagnóstico diferencial, en el que se incluyen la sarcoidosis pulmonar, la tuberculosis, la granulomatosis de Wegener y la granulomatosis linfomatoidea, se establece a partir del estudio autoinmunitario y anatomopatológico. El diagnóstico final se realiza por biopsia pulmonar abierta, donde son hallazgos típicos la necrosis angiocéntrica y los granulomas confluentes con células epiteliodes y gigantes, así como la presencia de vasculitis granulomatosa en las paredes de los pequeños vasos; a menudo se asocia con necrosis de la pared vascular y del parénquima pulmonar, lo que la distingue de la sarcoidosis4. Todos estos hallazgos se observaron en nuestro paciente.
El pronóstico suele ser benigno y en muchas ocasiones no se requiere tratamiento. Sin embargo, los corticoides se han utilizado con buenos resultados en pacientes con enfermedad progresiva o grave, o bien cuando hay afectación del sistema nervioso central. También se han usado inmunodepresores (ciclofosfamida y clorambucil)6 en pacientes con enfermedad progresiva o refractaria a corticoides o con efectos secundarios a éstos, aunque la experiencia es muy limitada.
Lo anteriormente expuesto nos hace pensar que, ante la existencia de nódulos pulmonares bilaterales, debemos plantearnos el diagnóstico de GSN, que tiene un curso benigno y favorable..