La enfermedad pulmonar obstructiva crónica (EPOC) es una enfermedad frecuentemente asociada a la insuficiencia cardíaca (IC). El riesgo de desarrollar IC en los pacientes con EPOC es 4,5 veces superior al de los sujetos sin este trastorno. Distintos marcadores biológicos, entre los que se encuentran el péptido natriurético tipo B y el fragmento N-terminal del propétpido natriurético tipo B, pueden aumentar la sensibilidad y la especificidad del propio juicio clínico a la hora de establecer el diagnóstico de IC en los pacientes con EPOC. La interpretación correcta de las técnicas de imagen (fundamentalmente el ecocardiograma) y de las pruebas de función pulmonar puede ayudar también a diagnosticar la concurrencia de ambos procesos. Existen pocas evidencias acerca del tratamiento combinado de la EPOC y la IC. Lo que es incuestionable es que el tratamiento de la EPOC puede influir en la evolución clínica de la IC, y viceversa.
Chronic obstructive pulmonary disease (COPD) is commonly associated with heart failure. Individuals with COPD have a 4.5-fold greater risk of developing heart failure than those without. The sensitivity and specificity of clinical judgment in the diagnosis of heart failure in patients with COPD can be enhanced by biological markers such as B-type natriuretic peptide and N-terminal pro-B-type natriuretic peptide. Correct interpretation of imaging results (mainly echocardiographic findings) and lung function tests can also help establish the co-occurrence of both conditions. There is little evidence on the management of patients with COPD and heart failure, although treatment of COPD undeniably affects the clinical course of patients with heart failure and viceversa.
Partiendo del tabaquismo como un factor de riesgo común, en un elevado número de pacientes coexisten la enfermedad pulmonar obstructiva crónica (EPOC) y la insuficiencia cardiaca (IC)1. La prevalencia de EPOC entre los individuos con IC oscila entre el 20 y el 32% de los casos, y se encuentra un 10% de sujetos con EPOC entre los pacientes hosptalizados con IC2. En sentido contrario, el riesgo de desarrollar IC entre los individuos con EPOC es 4,5 veces superior al de los controles sin esta enfermedad, tras llevar a cabo un ajuste por la edad y los factores de riesgo cardiovascular3. La elevada prevalencia de IC en los pacientes con EPOC no resulta sorprendente, sobre todo si se tiene en cuenta que estos sujetos tienen un mayor riesgo de morbilidad y mortalidad cardiovascular, con independencia de otros factores, incluido el tabaco. Funcionalmente, el volumen espiratorio forzado en el primer segundo (FEV1) es tan buen predictor de mortalidad cardiovascular como el valor de colesterol4. A pesar de todo, es la cardiopatía isquémica, y no la IC, la principal causa de muerte entre los pacientes con EPOC5.
La EPOC es, por tanto, una enfermedad con frecuencia asociada a la IC. Además, es un indicador pronóstico a corto plazo de la morbilidad y la mortalidad cardiovascular en los pacientes ingresados por este proceso6. En este artículo se revisa la fisiopatología, la clínica, el diagnóstico y el tratamiento de los pacientes con ambos procesos.
Fisiopatología de la EPOC y la insuficiencia cardíacaLa relación entre la EPOC y los acontecimientos cardiovaculares no está completamente aclarada. Los pacientes con EPOC no tienen un riesgo incrementado de presentar hipertensión arterial ni hipertrofia del ventrículo izquierdo. Sin embargo, hay evidencias de que la inflamación sistémica que acompaña a estos pacientes puede desempeñar un papel importante en la patogenia de la aterosclerosis7. Así, por ejemplo, los pacientes con EPOC grave tienen una probabilidad de 2,18 a 2,74 veces más elevada de presentar valores aumentados de proteína C reactiva (PCR) circulante8. Una hipótesis para explicar la elevada prevalencia de disfunción sistólica ventricular izquierda en los individuos con EPOC es que la inflamación sistémica acelera la progresión de la aterosclerosis coronaria, que da lugar al desarrollo de cardiopatía isquémica. La alta incidencia de alteraciones motoras de la pared del ventrículo izquierdo que se observa en los pacientes con EPOC y disfunción ventricular izquierda podría justificar también la relación entre ambos procesos crónicos9.
Las alteraciones musculares esqueléticas en los pacientes con EPOC e IC incluyen un descenso del tamaño y una reducción del diámetro de la masa muscular. A escala fibrilar se produce una atrofia de las fibras oxidativas tipo I así como un incremento relativo de las fibras glicolíticas tipo IIa y IIb, como consecuencia del descenso de la actividad enzimática oxidativa y del aumento de la glicolítica, respectivamente10. Diferentes técnicas han demostrado la presencia de una reducción de la concentración de fosfato de alta energía en reposo, que llega a ser más pronunciada durante el ejercicio, además de un descenso más rápido del pH y una refosforización más lenta después del ejercicio en los pacientes con EPOC e IC11.
La pérdida de masa y la atrofia muscular esquelética tienen mayores implicaciones clínicas y terapéuticas en los sujetos con EPOC e IC. La atrofia muscular contribuye a la fatiga del músculo durante el ejercicio, lo que conduce a que estos pacientes realicen un ejercicio discontinuo, a pesar de no agotar sus reservas cardíaca y respiratoria12. Por tanto, el consumo máximo de oxígeno está directamente relacionado con la masa muscular esquelética en ambos procesos13. Las intervenciones terapéuticas que mejoran la función pulmonar y del ventrículo izquierdo en los pacientes con EPOC e IC, respectivamente, no revierten la atrofia muscular y, por tanto, tampoco alivian la intolerancia funcional. Los mecanismos implicados en la atrofia muscular en ambas enfermedades son desconocidos, aunque parece que se relacionan con la enfermedad muscular, la inflamación sistémica y el aumento del estrés oxidativo, lo que contribuye a reducir la síntesis proteica y a acelerar su degradación14. Se han detectado valores circulatorios elevados de citocinas proinflamatorias en los pacientes con EPOC e IC, incluido el 8-isoprostano, que está aumentado también en el líquido pericárdico de los pacientes con IC15.
Marcadores biológicos de interés en los pacientes con EPOC e insuficiencia cardíacaEn diferentes estudios se ha señalado la existencia de marcadores biológicos capaces de ofrecer posibilidades inéditas en el estudio de la enfermedad cardiovascular. Cabe suponer que la valoración de estos nuevos marcadores, en conjunción o no con la de los factores de riesgo tradicionales, pueda servir para predecir, diagnosticar y pronosticar con mayor seguridad la aparición o no de acontecimientos relacionados con las enfermedades referidas. Parece claro, además, que la EPOC puede tener utilidad como “marcador” biológico de la IC, y viceversa.
Tanto el BNP (péptido natriuético tipo B) como el NT-proBNP (fragmento N-terminal del propétpido netriurético tipo B) se producen a partir de una prohormona, el proBNP, que se secreta en los miocitos por incremento en las presiones de llenado auricular y ventricular16. Ambos péptidos se han estudiado ampliamente en diversos estudios multicéntricos como el Breathing Not Properly Study o el estudio PRIDE, y se ha demostrado que tienen un alto valor predictivo negativo (VPN) para excluir el diagnóstico de IC en los pacientes que acuden a los servicios de urgencias por disnea17. Así, valores de BNP menores de 100pg/ml o de NT-proBNP inferiores a 300pg/ml excluyen el diagnóstico de IC con un VPN superior al 90%. Además, la elevación del BNP y el NT-proBNP pueden aumentar la sensibilidad y la especificidad del propio juicio clínico a la hora de establecer el diagnóstico de IC, tanto más cuanto más elevados se encuentren.
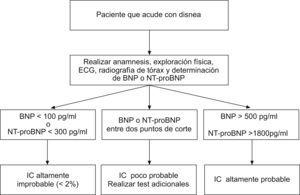
El proyecto ICON, en el que se incluyó a 1.256 pacientes con disnea aguda, permitió establecer diversos puntos de corte para confirmar o excluir el diagnóstico de IC según la edad de los pacientes. Para aquellos con una edad menor de 50 años, el punto de corte es de 450pg/ml (sensibilidad del 97% y especificidad del 93%); para los de 50 a 75 años, su valor es de 900pg/ml (sensibilidad del 90% y especificidad del 82%), y para los mayores de 75 años, se encuentra en 1.800pg/ml (sensibilidad del 85% y especificidad del 73%)18. En la figura 1 se representa una aproximación diagnóstica a la IC basada en los valores de BNP y NT-proBNP.
Figura 1. Aproximación al diagnóstico de insuficiencia cardíaca basada en los valores de BNP y NT-proBNP. BNP: péptido natriurético tipo-B; ECG: electrocadiograma; IC: insuficiencia cardíaca; NT-proBNP: fragmento N-terminal del propéptido natriurético tipo B.
En cuanto a los estudios realizados en pacientes con EPOC, la valoración del BNP y del NT-proBNP ha demostrado su utilidad para excluir el diagnóstico de IC con una sensibilidad y con unos valores predictivos similares a los observados en los trabajos anteriores. En un estudio reciente realizado por Rutten et al19, en el que se incluyó a 405 pacientes con EPOC estable, se observó que el 20,8% de los pacientes presentaba un diagnóstico de IC. La determinación de NT-proBNP en dicho estudio mantuvo un alto valor predicitvo negativo para excluir la existencia de IC en este colectivo de pacientes.
A pesar de las numerosas evidencias que respaldan el valor del BNP en el abordaje de los pacientes con disnea, hay limitaciones en su interpretación. Así, por ejemplo, los pacientes obesos suelen presentar valores de BNP menores que los encontrados en los sujetos con un índice de masa corporal menor de 30kg/m2 que acuden por disnea asociada a IC20. Esto puede deberse a que los adipocitos presentan receptores que ligan y catabolizan el BNP, disminuyendo sus valores en sangre periférica21. La insuficiencia renal es otro proceso que puede condicionar una elevación de los niveles de BNP22. No obstante, hay que tener en cuenta que sus valores no parecen modificarse en pacientes con valores de filtrado glomerular por encima de 60ml/min/m2. Por el contrario, en los pacientes de edad avanzada con insuficiencia renal moderada o grave deben aumentarse los puntos de corte23. De hecho, en los estudios multicéntricos de disnea no se ha incluido a pacientes con valores de filtrado glomerular por debajo de 30ml/min/m2. Además, se desconoce la utilidad diagnóstica de este péptido en el diagnóstico de IC en los pacientes con insuficiencia renal crónica en hemodiálisis.
Algunos pacientes con disnea, sobre todo ancianos, han sido menos estudiados y pueden presentar con frecuencia valores intermedios de NT-proBNP (entre 2 puntos de corte), lo que se ha denominado “zona gris del NT-proBNP”, que no permite establecer ni excluir el diagnóstico de IC. En estos casos, es necesario realizar más pruebas complementarias para establecer con exactitud el diagnóstico de IC.
Un marcador que ha recibido atención en los pacientes con EPOC con o sin IC ha sido la PCR, una proteína que actúa como reactante de fase aguda en respuesta al estímulo inducido por la interleucina (IL) 6. Posee un efecto proinflamatorio y proaterogénico en las células endoteliales y favorece la liberación por los monocitos de citocinas proinflamatorias, tales como la IL-1b y el factor de necrosis tumoral alfa (TNFα). Parece que sus acciones proinflamatorias están mediadas, al menos en parte, por la activación del factor de transcripción nuclear kappa B (NF-κβ), la lesión endotelial, la producción de radicales libres de oxígeno, y la migración y activación de las células musculares lisas de la pared vascular24,25. La elevación de la PCR no sólo parece ser el principal factor de riesgo para el desarrollo de enfermedades cardiovasculares26,27, sino que también añade un valor pronóstico, cuando se aplica, al de la escala de Framingham28. En la EPOC, enfermedad de base inflamatoria, los valores séricos de esta proteína suelen estar aumentados, algo que también se observa en los individuos fumadores activos que no presentan este trastorno.
Otros marcadores biológicos que están adquiriendo una gran relevancia en la actualidad son las adipocinas29, que favorecen el desarrollo de aterosclerosis, algunos marcadores de inflamación sistémica como el TNFα30, otras moléculas como la IL-8 o el 8-isoprostano31, marcadores de estrés oxidativo, como la superóxido dismutasa (SOD)32, y enzimas musculares, como la citrato sintetasa (CS) o la enzima lactato deshidrogenasa (LDH)33.
Problemas diagnósticos en los pacientes con EPOC e insuficiencia cardíacaEn los pacientes con EPOC, asociada o no a IC, a menudo es difícil realizar el diagnóstico diferencial de la disnea. Los síntomas y los signos físicos de ambas enfermedades pueden coexistir entre sí y muchas veces no se correlacionan con el estado hemodinámico del paciente34.
El electrocardiograma, que presenta un alto valor predictivo negativo para el diagnóstico de disfunción ventricular sistólica cuando es normal, no es una exploración específica para el diagnóstico de IC cuando presenta alteraciones, hecho muy frecuente en los pacientes con EPOC e IC35. En este sentido, la determinación del BNP y/o del NT-proBNP podría ayudar en la aproximación diagnóstica de estos pacientes, a la hora de excluir o no el diagnóstico de IC36, tal y como se ha indicado con anterioridad. No obstante, aunque existen estudios que demuestran la utilidad del BNP en la evaluación de la disnea aguda, hay pocas evidencias acerca de su utilidad en los pacientes con EPOC asociada a IC. Otra limitación importante de estos parámetros es que suelen elevarse en los individuos de edad avanzada con hipertensión arterial, cor pulmonale o fibrilacion auricular, factores presentes con frecuencia en los pacientes con EPOC37,38. Por tanto, se necesitan más estudios para conocer su verdadero papel en el diagnóstico y en la estimación del pronóstico de este subgrupo de pacientes.
La realización de un ecocardiograma en los pacientes con EPOC puede detectar alteraciones en la función del ventrículo izquierdo, tanto diastólicas como sistólicas, asociadas a la presencia de enfermedad cardiovascular en un alto porcentaje de casos39. Por otro lado, la valoración ecocardiográfica del ventrículo derecho, con determinación de la presión arterial pulmonar sistolica y del septo interventricular, es fundamental a la hora de valorar la existencia de cor pulmonale en la EPOC y establecer su pronóstico a corto plazo40.
Aunque la ecocardiografía es la prueba de referencia para el diagnóstico de la IC, su realización puede verse limitada en aquellos casos de obesidad o de EPOC que tengan una mala ventana ecocardiográfica por presentar hiperinsuflación pulmonar41. En estos casos, la valoración del ventrículo derecho por resonancia magnética (RM) o mediante cateterismo derecho puede ser más objetiva. Sin embargo, estas pruebas complementarias tienen un elevado coste, son invasivas y requieren más experiencia y disponibilidad antes de proceder a su implantación definitiva.
En las pruebas de función pulmonar puede observarse que, en reposo, la obstrucción al flujo aéreo, la destrucción del tejido pulmonar en los pacientes con enfisema y la debilidad muscular respiratoria en los pacientes con EPOC, provocan un defecto ventilatorio de tipo obstructivo. La insuficiencia cardíaca, por su parte, conlleva el desarrollo de un trastorno restrictivo, debido en parte a la cardiomegalia y a la cogestión venosa pulmonar que acontecen en esta enfermedad.
Durante el ejercicio, la hiperinsuflación dinámica provocada por el aumento de la capacidad funcional residual, la taquipnea causada por la EPOC y el aumento del espacio muerto (Vd/Vt) y del consumo de CO2 (VCO2) como consecuencia de la IC, acentúan la alteración de la relación ventilación/perfusión (V/Q) provocada por los anteriores defectos ventilatorios42. Además, se produce un sumatorio en el descenso de la capacidad de difusión del monóxido de carbono (DLCO), provocado tanto por la EPOC como por la IC, limitando así la capacidad durante el esfuerzo.
Por otro lado, la gasometría arterial permite detectar las alteraciones del intercambio gaseoso que ocurren en los pacientes con EPOC e IC. Durante el esfuerzo, la EPOC provoca una disminución de la presión arterial de O2 (PaO2) y un aumento de la presión arterial de CO2 (PaCO2), mientras que la IC empeora el intercambio gaseoso, lo que agrava la hipoxemia y aumenta o compensa el incremento de la PaCO2 (tabla 1)43.
Tabla 1. Fisiopatología de la función respiratoria en los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) e insuficiencia cardiaca (IC)
| EPOC | EPOC+IC | IC |
| Patrón obstrutivo | Alteración de la V/Q | Patrón restrictivo |
| Taquipnea | Vd/Vt aumentado | |
| Aumento de CRF | VCO2 aumentado | |
| PaO2 disminuida | Alteración del intercambio | PaO2 disminuida |
| PaCO2 aumentada | gaseoso | PaCO2 disminuida o aumentada |
| DLCO normal o disminuida | Alteración de la DLCO | DLCO disminuida |
CRF: capacidad funcional residual; DLCO: capacidad de difusión del monóxido de carbono; PaCO2: presión arterial de CO2; PaO2: presión arterial de O2; V/Q: ventilación/perfusión; Vd/Vt: espacio muerto.
Hay pocas evidencias científicas, en lo que se refiere a estudios prospectivos y ensayos clínicos aleatorizados, en el tratamiento combinado de los pacientes con EPOC e IC. La mayor parte de ellas proceden de estudios retrospectivos, análisis de subgrupos de ensayos clínicos o metaanálisis realizados con objetivos diferentes al de evaluar los efectos del tratamiento combinado de ambos procesos. Lo que sí se considera es que el tratamiento farmacológico de la EPOC puede influir en la evolución clínica del paciente con IC, y viceversa. A continuación se revisan brevemente ambos aspectos terapéuticos.
Tratamiento farmacológico para la insuficiencia cardíaca que influye en el pronóstico de los pacientes con EPOCEn los últimos años, uno de los aspectos más controvertidos en el abordaje de la IC con disfunción sistólica ha sido el empleo de bloqueadores beta en los pacientes con EPOC y fracción de eyección del ventrículo izquierdo (FEVI) por debajo del 40%. Determinados estudios han evaluado el riesgo de empeoramiento del broncoespasmo y de la función ventilatoria en sujetos con EPOC a los que se les administran dichos fármacos44. Sin embargo, los metaanálisis más recientes demuestran que en aquellos pacientes con EPOC que no tienen un asma asociado ni presentan un test de broncodilatación positivo, el empleo de bloqueadores beta mejora el pronóstico en términos de morbimortalidad si estos pacientes presentan una disfunción sistólica del ventrículo izquierdo (VI) asociada a su enfermedad respiratoria45. Ante las evidencias científicas que existen al respecto, en una revisión de la Cochrane Library se afirma que a los pacientes con EPOC no se les debe excluir de recibir tratamiento con bloqueadores beta si presentan antecedentes de enfermedad cardiovascular como infarto agudo de miocardio e IC.
En cuanto al bloqueo del eje renina-angiotensina-aldosterona en los pacientes con EPOC e IC, existen pocas evidencias en la actualidad. Algunos estudios retrospectivos, como el de Manzini et al, demuestran una reducción del riesgo relativo (riesgo relativo [RR]=0,66, intervalo de confianza [IC] del 95%, 0,51–0,85) de hospitalización en pacientes con EPOC tratados con estatinas que recibieron tratamiento combinado con inhibidores de la enzima convertidora de la angiotensina (IECA) y/o antagonistas de los receptores de la angiotensina II (ARA II)46. De hecho, en los pacientes que tienen una contraindicación absoluta para recibir bloqueadores beta, la asociación de IECA y ARA II puede ser una buena opción terapéutica para aumentar la supervivencia, como demuestran algunos metaanálisis en los que se ha evaluado este tema47.
El empleo de diuréticos es otro aspecto importante que valorar en estos pacientes, ya que dosis elevadas de diuréticos de asa pueden producir una alcalosis metabólica, que conduce al desarrollo de hipoventilación como mecanismo de compensación, con el consiguiente agravamiento de la hipercapnia48. Además, aunque no se dispone de estudios prospectivos amplios, el empleo de dosis elevadas de diuréticos en pacientes con IC se asocia a un mayor riesgo de disfunción renal y de morbimortalidad49.
Tratamiento farmacológico de la EPOC en el enfermo con insuficiencia cardíacaLos broncodilatores β2-adrenérgicos, tanto los de acción corta como los de larga duración, representan uno de los pilares básicos en el tratamiento farmacológico de los pacientes con EPOC. Sin embargo, sus efectos secundarios, como la taquicardia, pueden aumentar el consumo de oxigeno del miocardio y producir efectos deletéreos en la evolución clínica de los individuos con IC, como han demostrado recientemente algunos autores50. Aunque no se dispone de estudios aleatorizados al respecto, en algunos trabajos se ha demostrado que el empleo de agentes broncodilatadores β2-adrenérgicos de acción corta puede aumentar el riesgo de mortalidad en los pacientes que presentan una disfunción sistólica del ventrículo izquierdo51. Por este motivo, los broncodilatodores de acción larga menos taquicardizantes, como el tiotropio, posiblemente representen una alternativa adecuada para el abordaje de los sujetos con EPOC e IC52. Hay que tener en cuenta que el tiotropio, con acción anticolinérgica, no produce efectos adversos en los pacientes con IC, aunque hay poca evidencia sobre su pronóstico a largo plazo.
Por otra parte, el empleo de corticoides puede aumentar el riesgo de retención hidrosalina en los pacientes con IC. Existen estudios que demuestran que los pacientes con EPOC que recibieron dosis elevadas de corticoides (dosis de prednisona superiores a 20mg/día) tuvieron un mayor riesgo de presentar un episodio de descompensación de IC que aquellos que recibieron dosis inferiores de estos fármacos53. En este sentido, el uso de corticoides inhalados puede ser una alternativa eficaz en el tratamiento de los pacientes con IC y varias reagudizaciones previas de EPOC, al disminuir el riesgo de presentar efectos secundarios, en comparación con su administración por vía oral.
Por último, las eufilinas, cada vez en mayor desuso, no parecen ser una buena alternativa para los pacientes con EPOC e IC. El motivo fundamental es el riesgo de arritmias que conlleva su empleo.
Tratamiento de la hipertensión arterial pulmonar en los pacientes con EPOC e insuficiencia cardíacaLa hipertensión arterial pulmonar (HTP) es uno de los marcadores de supervivencia de la EPOC, más importante incluso que los parámetros de función pulmonar. Las alteraciones estructurales son debidas principalmente a la hipoxemia, que junto con los efectos que el tabaquismo produce en el endotelio pulmonar, modifican la historia de la hipertensión pulmonar en los pacientes con EPOC54 (figura 2).
Figura 2. Fisiopatología de la hipertensión arterial pulmonar (HTP) y del cor pulmonale en los pacientes con enfermedad pulmonar obstructiva crónica (EPOC). Alteración V/Q: alteración de la relación ventilación/perfusión; sistema R-A-A: sistema renina-angiotensina-aldosterona.
La HTP en los pacientes con enfermedades pulmonares, especialmente en la EPOC, es variable, aunque en la mayoría de las ocasiones suele ser de grado leve a moderado. En los pacientes con EPOC que tienen una HTP de grado leve (presión arterial pulmonar entre 25 y 30mmHg) el tratamiento de esta complicación está en entredicho55. Sin embargo, cuando la HTP es moderada, sus valores pueden aumentar durante las exacerbaciones de la enfermedad56, el ejercicio57 o, incluso, el sueño58. Además, estos ascensos agudos pueden contribuir al desarrollo de IC derecha, por lo que su prevención es un elemento importarte en el tratamiento de la HTP en dichos pacientes.
Los fármacos con acción vasodilatadora y antiproliferativa como el epoprostenol, el bosentan y el sildenafilo han obtenido buenos resultados en el tratamiento de la HTP idiopática. A pesar de ello, su uso en los pacientes con EPOC no está probablemente justificado, excepto en un subgrupo de pacientes con HTP grave (presión arterial pulmonar mayor de 40mmHg)59. En este sentido, en un estudio reciente se pone de manifiesto que el tratamiento con sildenafilo produce una mejoría de la capacidad de ejercicio (medido mediante el test de marcha de 6min) y de los parámetros hemodinámicos en estos pacientes60.
Otro elemento importante en el tratamiento de la HTP es el empleo de oxigenoterapia prolongada, debido lógicamente al importante papel que desempeña la hipoxia en el desarrollo de esta enfermedad en los pacientes con EPOC. Varios estudios han demostrado que su uso en estos enfermos, durante al menos 16 horas al día, proporciona una mejoría moderada, al disminuir la progresión de la HTP mediante la estabilización o el descenso de las cifras de presión arterial pulmonar61,62.
En el futuro será necesario desarrollar nuevos estudios que proporcionen más datos sobre el uso de las medidas terapéuticas anteriormente mencionadas. Es posible que la asociación del tratamiento farmacológico con la oxigenoterapia crónica sea la mejor elección.
Tratamiento de la insuficiencia cardíaca derecha en la EPOC. Cor pulmonaleLa HTP grave puede conducir al desarrollo de insuficiencia cardíaca derecha y dar lugar a una congestión sistémica y a una incapacidad de adaptar el gasto ventricular derecho a la demanda vascular sistémica durante el ejercicio. La congestión sistémica en los pacientes con EPOC no sólo parece estar causada por los mecanismos que tienen lugar en la congestión pulmonar y sistémica provocada por la IC izquierda. Parece que también contribuye a ello la hipercapnia, que incrementa la reabsorción tubular distal de sodio y estimula el sistema nervioso simpático y el eje renina-angiotensina-aldosterona, contribuyendo así a producir una reabsorción adicional de sodio (figura 2)63.
Las medidas convencionales de abandono del hábito tabáquico y la administración de oxigenoterapia a largo plazo en los enfermos con EPOC y HTP, parecen ser insuficientes para mejorar la sobrecarga ventricular derecha que acontece en estos pacientes, a pesar de revertir la hipoxemia y mejorar por ello su pronóstico64. Por otra parte, algunos fármacos vasodilatadores sistémicos potentes, como los antagonistas del calcio, se han usado en el pasado con resultados decepcionantes65. Por ello, los agentes terapéuticos utilizados en el abordaje de la HTP primaria, que tienen además una acción antiproliferativa, como el bosentán o el sildenafilo, están empezando a considerarse como un tratamiento para la IC derecha que aparece en los pacientes con EPOC grave.
Ventilación mecánica no invasiva en pacientes con EPOC e insuficiencia cardíacaEl principal objetivo de la ventilación mecánica no invasiva (VMNI) en la EPOC agudizada es corregir la hipercapnia y la acidosis respiratoria producida como consecuencia de la hipoventilación alveolar, así como lograr que descanse la musculatura respiratoria. Durante la agudización de la enfermedad suelen emplearse los ventiladores de presión tipo BiPAP (bilevel positive airway pressure), con un nivel inspiratorio (IPAP) que aumenta la ventilación alveolar efectiva y disminuye el esfuerzo muscular, y un nivel espiratorio (EPAP) que mejora la relación V/Q resolviendo zonas de atelectasia pulmonar66. La eficacia de este tipo de soporte ventilatorio es menor en la insuficiencia cardiaca que en la reagudización de la EPOC, como se ha demostrado en un estudio reciente en el que los pacientes partían de una gravedad gasométrica similar67.
La VMNI también podría estar indicada en los pacientes con EPOC e insuficiencia respiratoria crónica en fase estable. Los beneficios potenciales de su aplicación, además de conseguir el descanso de la musculatura respiratoria e incrementar la ventilación, consisten en mejorar las alteraciones del intercambio gaseoso durante el sueño, aumentando su calidad y la tolerancia al ejercicio, lo que podría traducirse en una mejoría de la calidad de vida y de la supervivencia del paciente68. Sin embargo, no se dispone de estudios que demuestren de forma concluyente este último aspecto, por lo que en la actualidad no se recomienda su empleo rutinario en estos pacientes.
En la IC hay precedentes de la utilización exitosa de CPAP (continuous positive airway pressure). Esta modalidad terapéutica permite incrementar la capacidad funcional residual y disminuir el shunt derecha-izquierda intrapulmonar, aumentando así la oxigenación. Además disminuye la poscarga, al hacerlo la presión transmural del ventrículo izquierdo, y aumenta el gasto cardíaco. La mejoría del intercambio gaseoso se traduce en una mejoría clínica, que puede apreciarse ya en la primera hora desde la instauración de la CPAP69.
En los pacientes con un cor pulmonale secundario a una enfermedad pulmonar crónica, como es el caso de la EPOC, la utilización de la BiPAP podría mejorar la función ventricular derecha y disminuir los niveles plasmáticos de péptido natriurético70. Además, en estudios recientes se ha concluido que la administración de esta modalidad terapéutica puede jugar un papel importante en aquellos pacientes con IC que tienen fatiga muscular e hipercapnia asociadas71,72. A pesar de ello, se necesitan nuevos estudios prospectivos, con una amplia muestra de pacientes, para identificar los subgrupos de enfermos en los que la VMNI podría producir un mayor beneficio sintomático y funcional, y con ello un mayor efecto sobre su calidad de vida y supervivencia.
FinanciaciónNinguna.