Introducción
La enfermedad pulmonar obstructiva crónica (EPOC) es un problema de salud pública de primera magnitud en todo el mundo. Su prevalencia y sus tasas de mortalidad continúan aumentando cada año, a pesar de las campañas desarrolladas contra el tabaquismo. La Organización Mundial de la Salud estima que actualmente es la cuarta causa de mortalidad en el mundo1. Para el año 2020 se calcula que será la quinta causa de discapacidad y la tercera causa de mortalidad1. Entre los motivos de dicho incremento se encuentra el notable aumento del hábito tabáquico, especialmente en el sexo femenino. La prevalencia del tabaquismo en España en mujeres de entre 20 y 40 años es similar a la de los varones de la misma edad2, de modo que se espera un aumento de la prevalencia de la EPOC en mujeres, también debido a la mayor susceptibilidad que presentan a los efectos adversos del humo del tabaco3.
El estudio IBERPOC4 ha reflejado que la prevalencia de la EPOC en la población general española es del 9,1% en edades comprendidas entre los 40 y 70 años. Este mismo estudio indica que un 78% de los pacientes con EPOC no están diagnosticados y, entre los diagnosticados, el 60% no está tratado según las normativas. La mejor estrategia para reducir los costes derivados de la EPOC sería el diagnóstico precoz de la enfermedad, así como un manejo adecuado en fases iniciales5. De todos estos datos se desprende la necesidad de implicar a los médicos de atención primaria (AP) en la detección de los casos, así como de fomentar iniciativas destinadas a mejorar la atención de los pacientes con EPOC mediante la difusión de conocimientos y prácticas adecuadas.
Con el fin de conocer la situación del diagnóstico y tratamiento del paciente con EPOC en AP, se diseñaron 2 cuestionarios, uno de tratamiento de la enfermedad y otro de utilización de la espirometría para su diagnóstico. Se invitó a responder a esta encuesta a una muestra de médicos de AP procedentes de toda España.
Métodos
Diseño del estudio
El objetivo del presente estudio ha sido conocer la situación del diagnóstico y tratamiento del paciente con EPOC en AP. Se invitó a participar a una muestra de médicos de AP de todas las comunidades autónomas, a los que se seleccionó aleatoriamente a partir de la base de datos de las compañías patrocinadoras. Cuando un médico rechazaba participar, se le sustituía por otro compañero seleccionado también de forma aleatoria. Estas encuestas forman parte de un programa formativo más amplio que incluyó la resolución de unos casos clínicos con los que se trataba de investigar las actitudes diagnósticas frente a casos hipotéticos de pacientes con EPOC de ambos sexos6. Las sesiones se celebraron entre noviembre de 2003 y abril de 2004.
El cuestionario sobre el manejo de la EPOC constaba de 9 preguntas tipo test, con 5 respuestas posibles y sólo una correcta, sobre los conocimientos de diversos aspectos del diagnóstico de esta enfermedad, indicaciones de la espirometría, identificación de los distintos patrones espirométricos, clasificación de los pacientes con EPOC en función de la gravedad de la obstrucción y tratamiento de la EPOC en fase estable (anexo I).
El segundo cuestionario versaba sobre la utilización de la espirometría en AP para el diagnóstico y seguimiento del paciente con EPOC. Constaba de 10 preguntas, con un número variable de respuestas posibles en cada una de ellas, destinadas a identificar los problemas y carencias para el diagnóstico de la EPOC en AP, la disponibilidad y uso de la espirometría, el personal que realiza esta exploración funcional y la formación que recibe en su uso, así como el seguimiento de las recomendaciones y normativas de realización de esta prueba (anexo II).
Los resultados de ambas encuestas se describen mediante tablas de frecuencias.
Resultados
Participaron 839 médicos de AP pertenecientes a las 17 comunidades autónomas y con una distribución proporcional al número de médicos en cada comunidad. Se obtuvieron para su análisis 839 encuestas sobre la utilización de la espirometría y 807 (96,1%) encuestas sobre el manejo de la EPOC.
Manejo de la EPOC en atención primaria
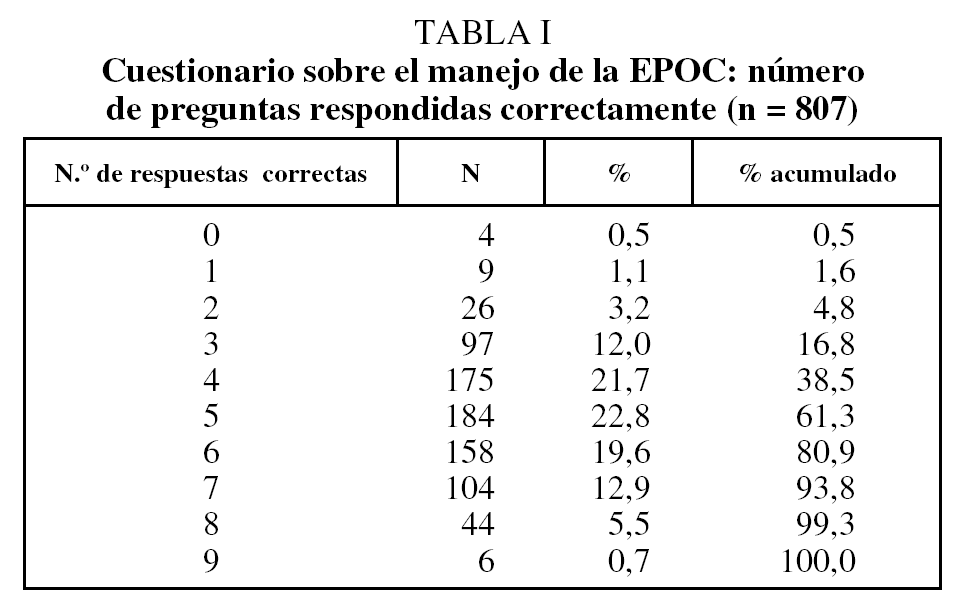
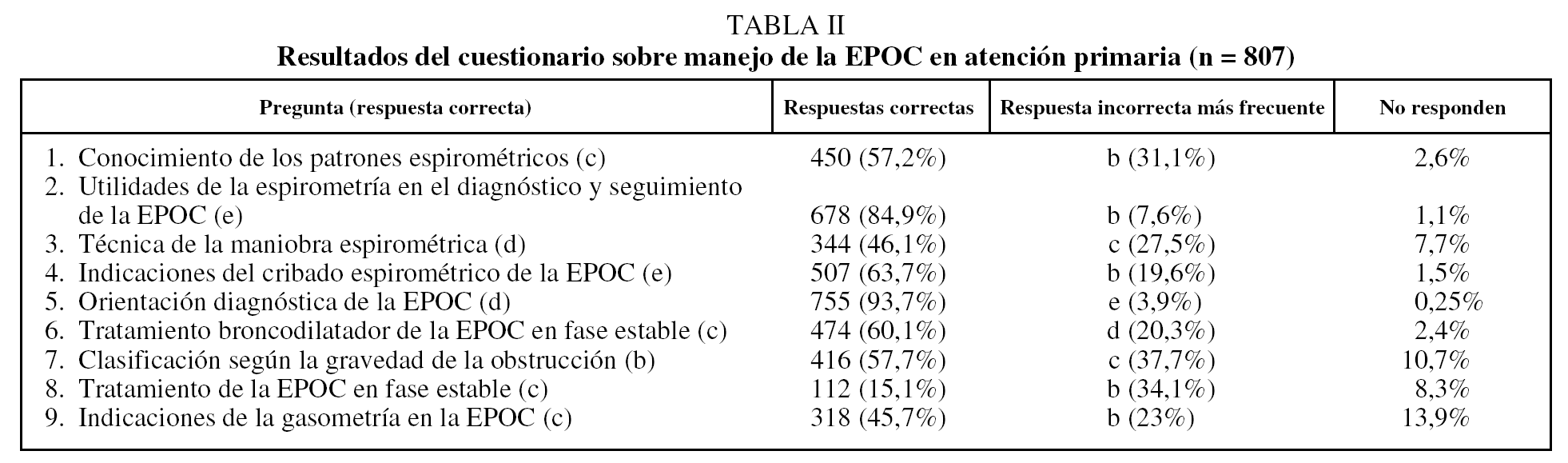
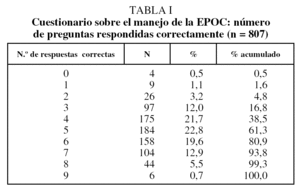
Las preguntas que con mayor frecuencia no se respondieron fueron la número 9, sobre la indicación de la gasometría arterial en la EPOC (un 13,9% sin responder), y la número 7, relativa a la clasificación de la EPOC en función de la gravedad de la obstrucción detectada en la espirometría (10,7% sin responder), de modo que los médicos identificaban correctamente la presencia de una obstrucción al flujo aéreo, aunque después no se clasifica correctamente a los pacientes en los diferentes estadios. En el resto, el índice de respuesta fue superior al 92%.
Las preguntas con menor porcentaje de respuestas correctas fueron la 8, sobre las indicaciones del tratamiento broncodilatador en la EPOC (15,1%); la 9, sobre la indicación de la gasometría arterial en la EPOC en fase estable (45,7%), y la 3, relativa a la correcta realización de la maniobra espiratoria (46,1%).
Las preguntas con mayor tasa de respuesta correcta fueron las referentes a las indicaciones de la espirometría, todas ellas con un índice de acierto superior al 60%, de modo que el médico de AP identifica al grupo de individuos de riesgo a los que se debe realizar el cribado de esta enfermedad, además de conocer la utilidad de la espirometría en el diagnóstico y seguimiento de los pacientes con EPOC.
Tan sólo 6 encuestados (0,7%) respondieron las 9 preguntas correctamente (tabla I) y el 61,5% respondió 5 o más preguntas de este cuestionario correctamente. Los resultados que se obtuvieron en esta encuesta pueden verse en la tabla II.
Utilización de la espirometría en atención primaria
Tan sólo un 59,2% de los centros de salud realizaban espirometrías y únicamente el 57,8% de los médicos encuestados disponía de espirómetro para su práctica habitual. Del 40,8% de los médicos que no efectuaban espirometrías en su centro de trabajo, la mayoría remitía a los pacientes al especialista de zona para la realización de la prueba (85,6%). Se preguntó por qué motivo no se usaba el espirómetro y en un 35,1% de los casos se señaló como causa la falta de formación. Otras causas referidas fueron el hecho de no disponer de personal que se dedique a ello (21,4%) y no disponer de tiempo (19,9%), y hasta un 10,6% de los médicos declaró que, a pesar de disponer de espirómetro, prefería remitir los casos al especialista de zona.
Del total de encuestados que referían que en su centro se efectuaban espirometrías, en un 58,3% de los casos su realización corría a cargo de personal de enfermería dedicado específicamente a ello. Sin embargo, cuando se preguntaba por la formación recibida para la realización de espirometrías, en un 31% de los casos no había habido formación específica (taller o rotación por un servicio de función pulmonar).
Sobre la correcta utilización del espirómetro, destaca que la calibración se realizaba en un 75% de los centros, pero sólo un 10,9% refería hacerlo diariamente, más de un 40% lo hacía con una periodicidad mensual o mayor y un 20,2% afirmaba no hacerla nunca. En un 13,9% de los casos no se efectuaba nunca la limpieza de los aparatos y más del 50% la hacía con una periodicidad mensual o mayor. Por último, un 30% de los médicos encuestados reconoció no dar recomendaciones a los pacientes el día antes a la realización de la prueba. Los resultados detallados que se obtuvieron pueden verse en la tabla III.
Discusión
Los resultados de ambas encuestas muestran que los médicos de AP identifican al grupo de individuos de riesgo a los que se debe realizar el cribado de la EPOC y reconocen la utilidad de la espirometría en el diagnóstico y seguimiento de estos pacientes. Se identifica correctamente la presencia de obstrucción al flujo aéreo, aunque no se clasifica correctamente a los pacientes en los distintos estadios. No parece haber un criterio claro en los fármacos de primera elección utilizados ni en la realización posterior de un tratamiento escalonado.
Se ha observado una escasa disponibilidad de la espirometría en los centros de AP. Los centros que disponen de espirómetro muchas veces no lo usan por falta de formación. En muchas ocasiones el personal de enfermería que realiza esta prueba no ha recibido formación específica, lo que se refleja en un escaso seguimiento de las normativas, tanto en las calibraciones y en la limpieza del aparataje como en las recomendaciones que deben hacerse previamente al paciente.
A pesar de datos como los del estudio IBERPOC4, que demostró una prevalencia de EPOC del 9% en la población española de 40 a 70 años, muchos pacientes continúan sin ser diagnosticados durante una gran parte de la historia natural de la enfermedad, de manera que suelen requerir atención médica cuando ya han perdido alrededor de la mitad de su capacidad respiratoria7. Varios estudios han demostrado la rentabilidad de realizar el cribado de la EPOC en AP mediante espirometría y señalan la necesidad de tomar medidas activas para la detección precoz de la enfermedad8-12. Estos programas son posibles, además de necesarios, dadas las elevadas cifras de infradiagnóstico comentadas.
Nuestros resultados, que muestran una mayor proporción de respuestas correctas en las preguntas referentes a la indicación de la espirometría en el diagnóstico de la EPOC, contrastan con los de un trabajo norteamericano, según el cual inicialmente se solicitaba esta prueba sólo en un 22% de los casos13, y con los de otro estudio publicado en España en 1994, en el que tan sólo el 36,4% de los médicos de AP solicitaba una espirometría en los pacientes con sospecha de EPOC14. Este cambio puede reflejar un aumento de interés por la EPOC entre los médicos de AP en los últimos años, así como el conocimiento de las normativas y recomendaciones recientemente publicadas y divulgadas, aunque no se puede descartar un sesgo positivo, ya que los médicos sabían que iban a participar en una encuesta relativa a la EPOC.
Reconocimiento de los diferentes grados de obstrucción
Los médicos participantes identificaron en un alto porcentaje de casos la presencia de obstrucción al flujo aéreo, aunque después no se clasifica correctamente a los pacientes en los diferentes estadios en función de la gravedad de la obstrucción (valores del volumen espiratorio forzado en el primer segundo). La correcta interpretación de los resultados de la espirometría es también crucial, de modo que se ha observado que se diagnostica de EPOC a más pacientes cuando los resultados muestran una obstrucción grave que cuando la obstrucción es moderada en la espirometría6. La eficacia de los programas de detección de casos de EPOC se ve muy comprometida si los médicos de AP no reconocen la enfermedad en los estadios iniciales de la obstrucción al flujo aéreo. El estudio IBERPOC demostró que la gravedad de la EPOC medida por el volumen espiratorio forzado en el primer segundo se asociaba de forma significativa e independiente con la probabilidad de haber sido diagnosticado de EPOC antes de la participación en el estudio15. En esta línea la AP desempeña un papel imprescindible, pues tendrá la oportunidad de detectar precozmente los síntomas, confirmar el diagnóstico mediante espirometría y establecer las medidas preventivas o terapéuticas iniciales que se estimen oportunas.
Tratamiento broncodilatador de la EPOC en fase estable
No parece haber un criterio claro en cuanto a los fármacos de primera elección para el tratamiento de la EPOC estable ni a la realización posterior de un tratamiento escalonado en función de la gravedad de la enfermedad, de modo que en las respuestas a estas 2 preguntas se observó una gran dispersión entre las opciones posibles. Se observó una mayor proporción de uso de betaadrenérgicos frente a los anticolinérgicos en el apartado de broncodilatadores de larga duración. En el estudio IDENTEPOC16 se apreciaron diferencias de prescripción entre los 2 niveles asistenciales: mayor prescripción de betaadrenérgicos inhalados de corta duración en AP y de anticolinérgicos en neumología. Con todo, quizá lo más llamativo fue que en el primer nivel asistencial prácticamente no hubo diferencias en los hábitos de prescripción según la gravedad de la EPOC, el grado de disnea o la calidad de vida de los pacientes, mientras que en neumología las diferencias fueron más acentuadas, por lo que se concluía que las pautas de tratamiento utilizadas en atención especializada están más próximas a las recomendaciones vigentes que las usadas en AP.
Espirometría
Se ha observado que sólo aproximadamente la mitad de los centros de AP dispone de espirómetro. Entre los que cuentan con él pero no lo usan, un 35% no lo hace porque no dispone de formación para su manejo. Hasta una tercera parte del personal de enfermería que realiza las espirometrías no ha recibido formación adecuada, lo que se refleja en la escasa adaptación a las normativas de realización.
Varios estudios ponen de manifiesto la importancia que tiene el entrenamiento y la formación en la realización de la espirometría9,17-19. En un estudio realizado con 30 médicos de AP, se observó que, en la mayoría de los casos, las espirometrías realizadas en AP no cumplen los criterios de aceptabilidad y reproducibilidad, aunque en un subgrupo de médicos que recibieron entrenamiento se observó una clara mejoría en la realización e interpretación de las maniobras17. Otros estudios europeos han demostrado que con un programa específico de formación la calidad de la espirometría en AP puede ser similar a la de las unidades de función pulmonar9,18.
En la mayoría de los centros de AP dotados de espirómetro no existe una persona encargada específicamente de la realización de la prueba y, además, no se efectúan controles de calidad periódicos que avalen la fiabilidad de los resultados. En el estudio IDENTEPOC16, sólo un 29,9% de los centros de AP disponía de un técnico encargado de realizar la prueba, frente al 97,8% en atención especializada, y sólo en un 22,2% de los centros con espirómetro se llevaba a cabo algún control de calidad, frente al 88,6% en la consulta de neumología. Estos resultados son similares a los de otro estudio que pretendía conocer el tratamiento de la bronquitis crónica y de la EPOC en AP, y que mostró que sólo al 47% de los pacientes evaluados se les habían efectuado previamente un estudio espirométrico20. En este estudio destaca además que, teniendo unos marcadores de gravedad similares, los pacientes sin pruebas funcionales en su seguimiento habitual presentaron más agudizaciones y generaron más visitas a urgencias y a su médico habitual que quienes disponían en su manejo y control de dichas pruebas. Por otro lado, la realización de la espirometría en el seguimiento de los pacientes se asociaba a un menor coste debido a un uso de los tratamientos más acorde con las normativas y recomendaciones21.
La difusión de las normativas de diagnóstico y tratamiento de la EPOC en AP debería ser un objetivo fundamental para mejorar la práctica asistencial diaria a estos pacientes. Deberían diseñarse nuevas estrategias encaminadas a mejorar la gestión de la espirometría en AP y a investigar diferentes opciones de formación en este campo.
Estudio financiado por Boehringer Ingelheim España y Pfizer España.
Correspondencia: Dr. M. Miravitlles.
Servicio de Neumología. Hospital Clínic.
Villarroel, 170. 08036 Barcelona. España.
Correo electrónico: marcm@clinic.ub.es
Recibido: 23-11-2005; aceptado para su publicación: 21-3-2006.