Se desconoce si en la práctica clínica habitual se siguen las recomendaciones de las guías de práctica clínica con respecto al tratamiento de las exacerbaciones de la EPOC con pautas cortas (PC) de corticoesteroides sistémicos (CS).
MétodoEstudio de cohortes, prospectivo y observacional en pacientes que ingresan por una agudización grave de su EPOC. La variable principal fue porcentaje de pacientes que recibían PC de CS como tratamiento en la exacerbación grave (dosis acumulada total de 200 a 300mg y una duración de 5-6 días). Las variables secundarias fueron porcentaje de pacientes con duración o dosis corta, dosis en las primeras 24horas, días de CS intravenosos y duración de la estancia hospitalaria (EH). Se realizó regresión lineal simple con días de estancia hospitalaria como variable dependiente y análisis multivariante con factores asociados a estancia hospitalaria.
ResultadosSe evaluaron 158 pacientes; 4,4% (7) pacientes recibieron una PC de CS. El 8,7% recibió un tratamiento corto y el 15,8% una duración reducida. La mediana de dosis y duración de CS fue 602,5mg (rango intercuartílico: 430-850) y 14 (rango intercuartílico: 4-36) días respectivamente. Observamos asociación entre más días de CS y una mayor EH (p<0,001) y una mayor dosis de CS intrahospitalaria e incremento de EH (p<0,001).Los factores asociados con EH fueron dosis de CS intrahospitalaria recibida (0,01 [IC 95%: 0,007-0,013]; p<0,001), días de tratamiento esteroideo (0,14 [IC 95%: 0,03-0,25]; p=0,009) y PAFI (cociente pO2/FiO2) al ingreso (–0,012 [IC 95%: –0,012 a –0,002]; p=0,015).
ConclusionesLas pautas de CS empleadas en la práctica clínica habitual son más prolongadas y a una mayor dosis que las recomendadas, asociando una mayor estancia hospitalaria.
It is not known whether clinical practice guidelines for the treatment of COPD exacerbations with short coursesofsystemic corticosteroids(SC-SCS) are followed in clinical practice.
MethodProspective, observational cohort study in patients admitted due to severe COPD exacerbation. The primary endpoint was the percentage of patients who received SC-SCS as treatment for severe exacerbation (doses of 200-300mg for 5-6 days). Secondary variables were percentageof patients with duration or reduced dose, dose in the first 24hours, days of intravenous systemic corticosteroids (SCS), and duration of hospital length of stay (LOS). Simple linear regression was performed with LOS as a dependent variable and multivariate analysis with factors associated with LOS.
Results158 patients were evaluated. 4.4% (7) patients received SC-SCS, 8.7% received a reduced dose and duration was reduced in 15.8%. The median dose and duration of SCS were 602.5mg (200-1625) and 14 (4-36) days, respectively. We observed an association between days of SCSand LOS (P<.001) and doses of intrahospitalSCSand LOS (P<.001). Factors associated with LOS were doses of intrahospitalSCS received (.01 [95% CI:.007-.013]; P<0.001), days of steroid treatment (.14 [95% CI .03-.25], P=.009) and PAFI (pO2/FiO2 ratio) at admission (-.012 [95% CI: -.012 to -.002], P=.015).
ConclusionsThe SCS schedules used in routine clinical practice are longer and administered at a higher dose than recommended, leading toa longer hospital stay.
La historia natural de la enfermedad pulmonar obstructiva crónica (EPOC) está caracterizada por la presencia de episodios intermitentes de exacerbación. Las agudizaciones se relacionan con una pérdida acelerada de la función pulmonar1, peor calidad de vida2 y a una mayor mortalidad3, principalmente asociada a las exacerbaciones más graves que requieren hospitalización4. El manejo óptimo de la agudización grave será fundamental para mejorar el pronóstico. El tratamiento hospitalario de la agudización de la EPOC (AEPOC) incluye el empleo de broncodilatadores, antibióticos, oxígeno y corticoesteroides (CS). Los CS son eficaces en conseguir una mejoría de la función pulmonar, síntomas, disminuir los fracasos terapéuticos a 30 días y acortar la estancia hospitalaria5. Sin embargo, no han demostrado un beneficio en términos de mortalidad y asocian un incremento en los efectos secundarios, siendo el más frecuente la hiperglucemia5.
En el momento actual la totalidad de las guías de práctica clínica (GPC) del manejo de la EPOC recomiendan el empleo de corticoides sistémicos en las agudizaciones graves. Sin embargo, ha existido cierta variabilidad en las recomendaciones en cuanto a dosis y la duración adecuada. Así, mientras la GOLD 20136 recomendaba pautas de 30-40mg de prednisona al día durante 10-14 días, las guías NICE7 proponían la posibilidad de una duración ligeramente más corta (7 a 14 días). Finalmente, la Guía española de la EPOC8, en su edición de 2012, recomendaba un tratamiento de 0,5mg/kg/día por vía oral de prednisona o equivalentes hasta obtener la mejoría clínica y suspender el tratamiento lo antes posible, preferiblemente antes de los 7-10 días. Tras la publicación del estudio REDUCE9, un ensayo clínico aleatorizado que demostró que en comparación con una pauta de 14 días, una de 5 presentaba resultados similares en la aparición de nuevos episodios de agudización a los 6 meses (el 37,2% frente al 38,4%; p=NS), similar tasa mortalidad y menor tasa de exposición a los glucocorticoides; la GOLD de 20146 ya incluyó una recomendación de 40mg de prednisona al día durante 5 días, manteniéndose en la reciente actualización10. La Guía española de la EPOC, en su versión actualizada de 201411, recoge esta información del REDUCE y apoya el uso de tandas cortas de 5 días, pero solo en aquellas agudizaciones que no precisan ingreso hospitalario, si bien más del 90% del estudio REDUCE se trataba de pacientes que habían ingresado12.
A pesar de las recomendaciones, poco se sabe de las pautas de corticoides utilizadas (dosis y duración) en la práctica clínica habitual. Planteamos como hipótesis que realmente existe una amplia variabilidad y que en general se emplean dosis y duración de CS mayores que las recomendadas en las GPC, pudiendo influir en la duración de la estancia hospitalaria.
Material y métodosDiseño del estudio y pacientesEstudio de cohortes, prospectivo, observacional y sin intervención realizado en pacientes atendidos en un hospital terciario (Hospital Universitario de A Coruña), con un área de influencia 540.000 personas. El estudio se desarrolló entre el 1 de julio de 2013 y el 1 de agosto de 2015, y fue aprobado por el Comité de Ética e Investigación Clínica (CEIC) de Galicia.
Se incluyeron pacientes mayores de 40 años, con historia de tabaquismo, con un diagnóstico de EPOC previo al ingreso definido según las recomendaciones GOLD (FEV1/FVC<0,7 post) y un diagnóstico al ingreso de exacerbación de EPOC. Se excluyeron aquellos pacientes que tomaban de manera crónica CS, los que no los recibieron durante el ingreso y quienes no tenían historia de tabaquismo. En los pacientes que reingresaron solamente se analizó el primer ingreso.
ObjetivosLa variable principal del estudio fue conocer el porcentaje de pacientes que recibían pautas cortas (PC) como tratamiento en la exacerbación grave de la EPOC. Definimos como PC al empleo de dosis acumuladas durante todo el periodo de tratamiento de 200 a 300mg de prednisona o equivalente y una duración de 5 o 6 días. Las variables secundarias fueron porcentaje de pacientes con una duración de CS de 5 o 6 días, porcentaje de pacientes con dosis acumulada de 200-300mg de prednisona, dosis en las primeras 24horas, días de CS intravenosos y duración de estancia hospitalaria (EH).
Recogida de datosLos pacientes fueron atendidos por el equipo asistencial habitual en cada servicio, y los datos fueron recogidos por los investigadores. Se recogieron los datos de los pacientes que ingresaron en la sala de hospitalización de neumología y en una de las de medicina interna. Se recabaron datos demográficos (edad, sexo, tabaquismo, vacunaciones), analíticos y clínicos de los pacientes. Se valoró la comorbilidad acompañante y se calculó el índice de Charlson. La capacidad funcional fue valorada con el índice de Barthel. Se determinó la gravedad de la EPOC según los valores espirométricos, la escala de disnea basal (escala mMRC), CAT y antecedentes de agudización. Se valoró la gravedad del episodio actual calculándose el dispnea, eosinopenia, consolitation, acidosis, atrial fibrilation. En todos los pacientes se registraron los tratamientos recibidos. Con respecto al tratamiento con CS se recogió el tipo, la dosis, la duración y la vía de administración. Se emplearon dosis de prednisona como referencia en el cálculo de dosis equivalentes de los distintos CS. Por último se incluyeron datos referentes a la hospitalización, como los días de estancia hospitalaria, los recursos utilizados (ingreso en la UCI y necesidad de ventilación mecánica) y la mortalidad durante el ingreso.
Análisis estadísticoLos datos cuantitativos se expresan con la media y desviación estándar y los datos cualitativos se expresan mediante frecuencias. Aquellos datos cuantitativos que no seguían una distribución normal se expresan como mediana y rango intercuartílico. Se evaluó la relación entre la estancia hospitalaria con la duración del tratamiento esteroideo y su dosis acumulada mediante la correlación de rangos de Spearman. Para estudiar el grado de correlación se empleó regresión lineal simple con días de estancia hospitalaria como variable dependiente. Se realizó regresión lineal multivariante con factores asociados a estancia hospitalaria, incorporando en el modelo aquellas variables con un valor de p<0,05 en el análisis univariante. Todos los análisis estadísticos se efectuaron con un programa estadístico informatizado (Stata para Mac O.S, versión 13.0; Statacorp Inc.; EE. UU.). Se consideraron significativos los valores de p<0,05.
ResultadosCaracterísticas de los pacientesSe analizaron 179 pacientes, de los que fueron retirados del estudio 21 (6 por toma crónica de esteroides, 11 no recibieron corticoides y 4 eran no fumadores). La cohorte final estaba conformada por 158 pacientes, el 88,6% hombres. La edad media era de 69,8 (desviación estándar 9,5) años. Las características basales pueden observarse en la tabla 1.
Características basales de los pacientes
| Demográficas | N (%) |
|---|---|
| Hombre | 140 (88,6) |
| Edad (años) | 69,8 (9,6) |
| Tabaquismo activo | 64 (40,5) |
| Consumo acumulado (paquete-años) | 57 (DE =24,8) |
| Vacunación antigripal | 96 (60,8) |
| Vacunación antineumocócica | 52 (32,9) |
| Barthel | 92,7 (DE=19,5) |
| Comorbilidades | |
| Ansiedad | 8 (5) |
| Depresión | 21 (13,3) |
| Osteoporosis | 5 (3,2) |
| Hipertensión arterial | 75 (47,7) |
| Fibrilación auricular-flutter | 17 (10,7) |
| Enfermedad tromboembólica | 5 (3,2) |
| Aneurisma de aorta abdominal | 4 (2,5) |
| Infarto agudo de miocardio | 12 (7,6) |
| Enfermedad vascular periférica | 20 (12,6) |
| Insuficiencia cardíaca | 14 (8,9) |
| Enfermedad vascular cerebral | 13 (8,2) |
| Hemiplejía | 2 (1,3) |
| Ulcus | 7 (4,4) |
| Hepatopatía leve | 5 (3,2) |
| Hepatopatía moderada-grave | 3 (1,9) |
| Enfermedad renal moderada-grave | 8 (5) |
| Diabetes mellitus | 37 (23,4) |
| Diabetes con afectación orgánica | 3 (1,9) |
| Tumor | 20 (12,6) |
| Tumor metastásico | 3 (1,9) |
| Charlson | 5,5 (DE=2) |
| Antecedentes de EPOC | |
| Bronquitis crónica | 92 (58,2) |
| Historia de asma | 8 (5) |
| N.° exacerbaciones año previoa | 2 (RIC: 0-15) |
| 0 | 38 (24) |
| 1-2 | 43 (27,2) |
| ≥2 | 77 (48,7) |
| mMRC | 2,6 (1) |
| FEV1/FVC | 43,8 (12,3) |
| FEV1cc | 1173 (530,6) |
| FEV1% | 44,8 (19,1) |
| FVCcc | 2666 (827,2) |
| FVC% | 75,2 (21,1) |
| BODEX | 2.3 (1,29) |
| Oxigenoterapia domiciliaria | 56 (36,6) |
| LAMA | 122 (77,2) |
| LABA/CI | 120 (75,9) |
| Ingreso actual | |
| PAFI | 257,6 (83,6) |
| Eosinófilos (n.°) | 60 (10-560) |
| Eosinófilos (%) | 0,5 (0,06-6,2) |
| PCR | 1,97 (0,1-19,6) |
| DECAF | 1,3 (0,96) |
CI: corticoide inhalado; FEV1: volumen espirado en el primer segundo, FVC: capacidad vital forzada; LABA: beta-2 de acción prolongada; LAMA: antimuscarínico de acción prolongada; PAFI: cociente presión arterial de oxígeno/fracción inspirada de oxígeno; PCR: proteína C reactiva.
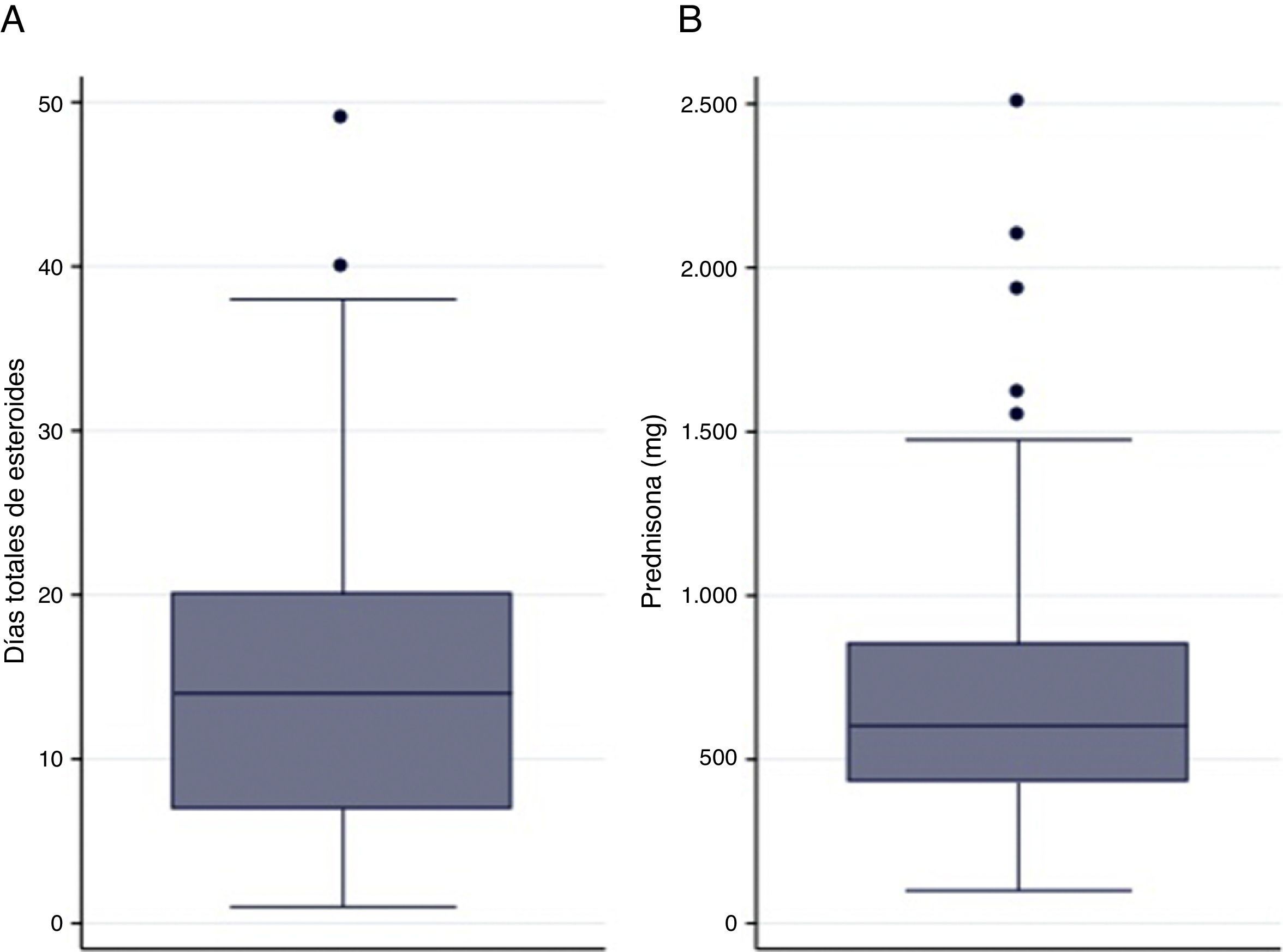
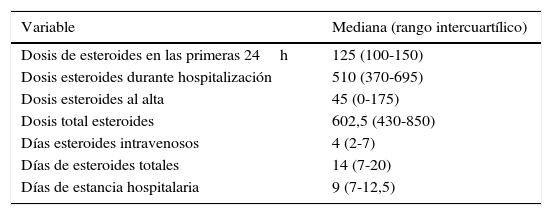
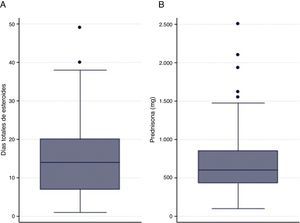
Solamente el 4,4% de la cohorte (7 pacientes) recibieron una PC de CS. El 8,7% de pacientes (13) recibió una dosis de CS de entre 200 y 300mg; y el 15,8% (24 pacientes) una duración de entre 5 y 6 días. La dosis mediana de CS fue de 602,5 (rango intercuartílico [RIC]: 430-850) y la mediana de duración de CS 14 (RIC: 7-20) (fig. 1). La mediana de duración de CS intravenoso fue 4 (RIC: 2-7) días (fig. 1). La mediana duración de la estancia hospitalaria fue de 9 (RIC: 7-12,5) días (tabla 2).
Dosis y duración de los CS
| Variable | Mediana (rango intercuartílico) |
|---|---|
| Dosis de esteroides en las primeras 24h | 125 (100-150) |
| Dosis esteroides durante hospitalización | 510 (370-695) |
| Dosis esteroides al alta | 45 (0-175) |
| Dosis total esteroides | 602,5 (430-850) |
| Días esteroides intravenosos | 4 (2-7) |
| Días de esteroides totales | 14 (7-20) |
| Días de estancia hospitalaria | 9 (7-12,5) |
Dosis de esteroides en miligramos de prednisona.
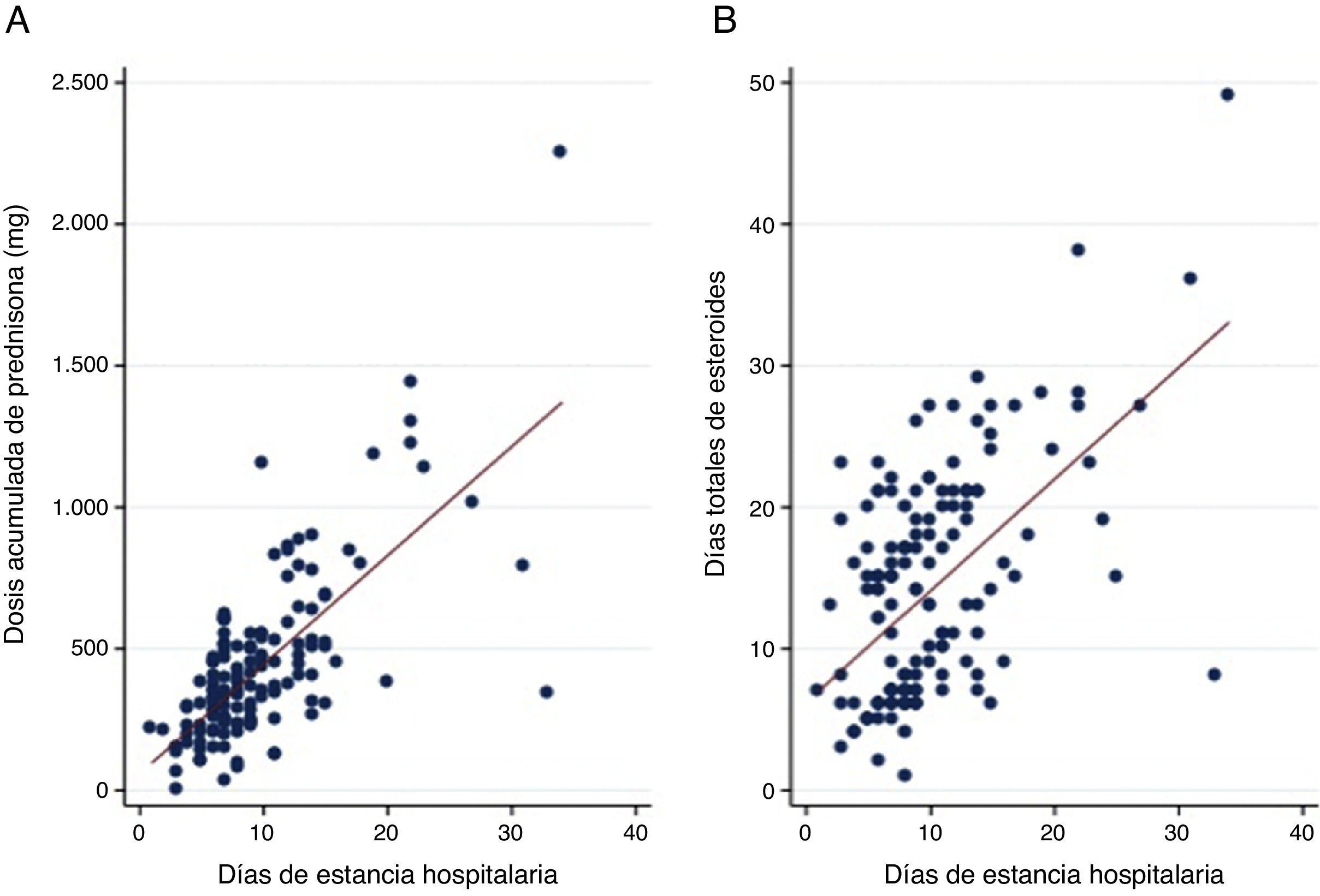
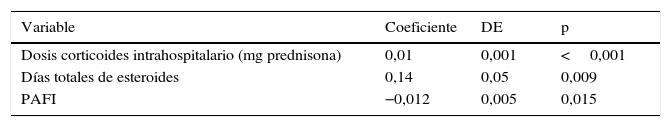
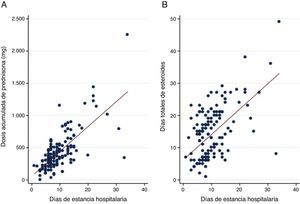
Se observó asociación entre dosis de CS intrahospitalaria y EH (p<0,001) (rho=0,48) y días de CS y EH (p<0,001) (rho=0,49) (fig. 2). El análisis multivariado demostró que una mayor estancia hospitalaria estaba asociada de manera independiente a haber recibido una mayor dosis de CS intrahospitalaria tras ajustar por otras variables clínicas, como días de tratamiento esteroideo y PAFI (cociente pO2/FiO2) al ingreso (tabla 3).
Análisis multivariante de la asociación de la estancia hospitalaria y dosis de corticoides intrahospitalaria
| Variable | Coeficiente | DE | p |
|---|---|---|---|
| Dosis corticoides intrahospitalario (mg prednisona) | 0,01 | 0,001 | <0,001 |
| Días totales de esteroides | 0,14 | 0,05 | 0,009 |
| PAFI | −0,012 | 0,005 | 0,015 |
PAFI: cociente presión arterial de oxígeno/fracción inspirada de oxígeno.
La dosis y la duración del tratamiento con corticoides sistémicos en la agudización grave de la EPOC en la práctica clínica habitual son muy superiores a las recomendadas por las GPC, asociándose a una mayor estancia hospitalaria. El tratamiento con corticoides sistémicos en los pacientes que ingresan en el hospital con exacerbación grave de la EPOC es una práctica absolutamente generalizada en los hospitales. Así, el estudio AUDIPOC13 mostró cómo más del 90% de los pacientes que ingresaron por una AEPOC recibieron tratamiento con esteroides sistémicos.
Ante este hecho incuestionable, del uso de estos fármacos, se está replanteando si su beneficio podría ser menor en algún subgrupo de pacientes como en aquellos que tienen niveles bajos de eosinofilos14–16, aquellos con datos claros de infección como causa de su descompensación17 o si su eficacia a nivel sistémico sería comparable al empleo de dosis altas mediante la vía inhalada18.
Frente a la dosis recomendada de 200mg (40mg al día durante 5 días) en este trabajo se observó cómo los pacientes en la práctica clínica habitual triplicaban la dosis recibida. Esto podría explicarse por varios motivos: a) el retraso en el paso a tratamiento a vía oral; b) la aplicación por transferencia de las pautas de esteroides empleadas en el asma; y c) el riesgo a presentar una crisis suprarrenal debido a una suspensión brusca. Cabe destacar que más del 50% de esta dosis recomendada se recibe en las primeras 24horas, un tiempo en el que a nivel general el paciente suele ser tratado en los servicios de urgencia. Además, frente a unas pautas recomendadas de corta duración (5 días), observamos que en práctica clínica habitual esta duración casi se multiplica por 3. A pesar de estar demostrado que el tratamiento con esteroides por vía oral no es inferior a la vía intravenosa19, y que la primera es la vía de elección para algunas guías6,10, en este trabajo observamos cómo se tarda de media 5 días en hacer el cambio a vía oral. El retraso en el cambio a vía oral de tratamientos como los corticoides o los antibióticos condicionaría la necesidad de permanecer el paciente ingresado para su administración intravenosa, prolongando la estancia hospitalaria. Es importante tener en cuenta que los pacientes que reciben corticosteroides están en riesgo de hiperglucemia. La excesiva exposición a corticoesteroides, sea por exceso de dosis o de duración de tratamientos, podría favorecer el desarrollo de hipergucemia20, pudiendo influir esta comorbilidad también a la hora de prolongar la estancia. Con respecto a los efectos musculoesqueléticos de los corticosteroides, las dosis acumuladas pueden convertirse en un problema a medida que los pacientes experimentan exacerbaciones más frecuentes de su enfermedad. En tales casos las fracturas, las infecciones y otros cambios metabólicos son más preocupantes21.
Este trabajo tiene una serie de limitaciones que nos gustaría comentar. La más evidente es que es un estudio desarrollado en un único centro, por lo que estas conclusiones no se pueden generalizar. Sin embargo, es posible que lo observado no difiera en otros centros, o que incluso esta situación esté agravada. Así, en el estudio AUDIPOC el 72% de los pacientes que recibieron corticoides durante el ingreso los continuaron recibiendo al alta hospitalaria en comparación con el 52% de nuestra serie. Otra segunda limitación es que el estudio fue desarrollado bajo unas condiciones de práctica clínica habitual, y algunos de los investigadores del trabajo actuaron directamente sobre el manejo clínico de estos pacientes, pudiendo condicionar un sesgo a la hora de decidir la pauta y la duración recomendada. Además, no se han diferenciado los pacientes por fenotipos, desconocemos y es mera hipótesis si los pacientes con solapamiento EPOC-asma pudieran comportarse de distinta manera. Por último, aunque encontramos una asociación independiente entre la duración de la estancia hospitalaria y la dosis y duración de esteroides, existen muchos factores, como pueden ser sociales, ineficiencias hospitalarias, continuidad asistencial al alta, etc., que aunque no se han analizado pudieran también tener un efecto directo en la práctica asistencial.
En resumen, el presente estudio demuestra que las pautas de esteroides sistémicos que se emplean en la práctica clínica habitual en el tratamiento de las exacerbaciones graves de la EPOC son mucho más largas y a una mayor dosis que las recomendadas, y que esta situación tiene un impacto directo en la estancia hospitalaria. Se necesitan más estudios que confirmen la generalización de esta práctica en nuestro medio y las posibles consecuencias a medio y largo plazo que acarrean.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.