La perforación gástrica es una complicación excepcional de la broncoscopia, habiéndose publicado algunos casos en las últimas décadas asociados a la administración de oxigenoterapia mediante cánula nasofaríngea.
Presentamos el caso de una mujer de 72 años con antecedentes de carcinoma de útero en 2004 con remisión completa hasta 2011. En dicho año acudió a una consulta de revisión con una radiografía de tórax en la que presentaba una imagen nodular en lóbulo inferior derecho que se confirmó con TC torácica, objetivándose una masa de 35mm en segmento apical del lóbulo inferior derecho sospechosa de malignidad. Para alcanzar un diagnóstico anatomopatológico se realizó fibrobroncoscopia con sedación consciente (4mg de midazolam y 0,5mg de fentanilo intravenosos) con recogida de muestras mediante lavado broncoalveolar y cepillado transbronquial ciego con una duración total del procedimiento inferior a 30min.
Durante el procedimiento se administró oxigenoterapia mediante cánula nasofaríngea a un flujo de 2lpm según protocolo midiendo la distancia nariz-oreja e introduciendo esta distancia de cánula a través de la fosa nasal libre.
Al terminar el procedimiento la paciente presentaba importante distensión abdominal con dolor a la palpación de forma difusa, manteniéndose hemodinámicamente estable. Debido al aumento del dolor abdominal se procedió a la colocación de una sonda nasogástrica sin mejoría, por lo que fue remitida al servicio de urgencias.
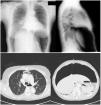
En las pruebas complementarias realizadas en urgencias destacaba en la analítica una leucocitosis de 16.900 con neutrofilia (93%) y en la radiografía de tórax presentaba importante neumoperitoneo (fig. 1). Se realizó una TC toracoabdominal que además evidenciaba la presencia de neumomediastino y neumotórax parcial anterobasal derecho (fig. 1). Debido a la manipulación bronquial previa, se realizó una nueva fibrobroncoscopia que descartó perforación bronquial hasta los límites accesibles por visión endoscópica.
La paciente fue intervenida de urgencia realizando laparotomía exploradora, poniéndose de manifiesto una perforación a nivel de la curvatura menor gástrica de 3cm que fue suturada en 2 planos con puntos sueltos de sutura reabsorbible de 3/0 con buena evolución posterior, siendo dada de alta 12 días después. La paciente se recuperó completamente de este proceso y no ha tenido ninguna complicación en el seguimiento posterior durante más de 2 años.
La lesión pulmonar fue catalogada de adenocarcinoma pulmonar (T2N0M0) en biopsia intraoperatoria, por lo que se realizó lobectomía inferior derecha sin incidencias. Actualmente la paciente acude a consultas de revisión sin signos de recidiva después de 5 años y con un excelente estado general.
La fibrobroncoscopia flexible es una técnica diagnóstica y terapéutica segura (mortalidad <0,1%1,2). Las complicaciones son infrecuentes y dependen de las comorbilidades del paciente, de las derivadas de la anestesia y de los procedimientos realizados, así como del tiempo de duración. Entre ellas destacan la hemorragia, la hipoxemia, el broncoespasmo, el neumotórax y la aparición de arritmias cardíacas3. La perforación gástrica con relación a esta técnica es una complicación extraordinaria.
En algunas publicaciones se ha relacionado la administración de oxigenoterapia mediante cánula nasofaríngea durante la fibrobroncoscopia con la perforación gástrica4. La migración de la cánula hacia el esófago es una causa evidente de distensión abdominal que podría propiciar su ruptura5. Sin embargo, esta complicación también se ha descrito en casos con la cánula nasofaríngea correctamente posicionada, incluso con flujos bajos de oxígeno4,6-11. Algunos autores han descrito como posible etiopatogenia que pese a que en condiciones normales el esfínter esofágico inferior precisa una presión superior a 15-25mmHg para insuflar aire al estómago12, la utilización de miorrelajantes en la anestesia junto con el aumento de presión negativa que se produce en el esófago durante la inspiración, además de algunas variables individuales, podrían favorecer este fenómeno13. Debido a que la curvatura menor del estómago contiene menos pliegues gástricos, esta región es la menos elástica y en la que más frecuentemente se produce la perforación14. En nuestro caso se administraron dosis bajas de midazolam durante el procedimiento, por lo que no parece justificarse con este mecanismo.
En nuestro centro solo hay constancia de un caso de perforación gástrica relacionado con esta técnica. Sin embargo, debe sospecharse en cualquier paciente que presente distensión abdominal, principalmente tras la administración de oxigenoterapia, la utilización de ventilación mecánica o la manipulación endoscópica. Cuando se produce la perforación gástrica, el aire y el contenido gástrico pasan a la cavidad peritoneal, provocando distensión abdominal, timpanismo y rigidez. En algunos casos puede aparecer enfisema subcutáneo y neumomediastino. Si no se trata precozmente pueden aparecer rápidamente signos de shock e inestabilidad hemodinámica.
La radiografía simple de tórax y abdomen pueden ser útiles para la visualización de neumoperitoneo, pero es la TC abdominal la técnica que permite objetivar casos menos evidentes y valorar la severidad, la extensión y la existencia de neumomediastino o neumotórax asociados. En ocasiones, también permite valorar la localización de la perforación, sin embargo, en muchas situaciones es necesario recurrir a técnicas quirúrgicas para encontrar la lesión.
El tratamiento de elección de la rotura gástrica es la cirugía urgente. La mortalidad causada por la peritonitis secundaria a la perforación aumenta rápidamente si se retrasa su reparación. Además del tratamiento quirúrgico, es necesario administrar cobertura antibiótica frente a la flora habitual intestinal (Gram negativos).
Dada la rapidez con la que esta entidad puede evolucionar, es preciso la monitorización para vigilar los signos de inestabilidad hemodinámica, siendo necesario en ocasiones la administración de agentes vasoactivos para lograr estabilizar al paciente.
A pesar de que es una complicación extremadamente infrecuente durante la realización de la broncoscopia, se trata de una urgencia vital, por lo que debe sospecharse ante la aparición de distensión abdominal tras el procedimiento y recordar su asociación con la administración de oxigenoterapia mediante cánula nasofaríngea y evitar su utilización en mujeres ancianas7. La correcta medición y colocación de la cánula nasofaríngea, pudiendo corregir su posición en caso de progresión con visión broncoscópica cuando sea posible, podría disminuir aún más la incidencia de esta rara complicación. Existen además otras alternativas como las mascarillas faciales que proporcionan mayor FiO2 que las cánulas nasales o nasofaríngeas y que no se han asociado con esta entidad.