La enfermedad neumocócica invasiva (ENI) representa una forma grave de infección por Streptococcus pneumoniae, y puede producir un amplio abanico de manifestaciones clínicas que incluyen septicemia, meningitis, artritis, osteomielitis, celulitis, endocarditis1, etc. Se trata de un cuadro grave con una morbimortalidad significativa (especialmente en niños menores de 2 años y en adultos con condiciones médicas de riesgo y/o edad avanzada) y una incidencia variable, aunque se estima que en países desarrollados es de unos 10 casos por 100.000 personas/año en la población general2. Presentamos el caso de una paciente con ENI que presentó, tras un cuadro de infección respiratoria aguda no consolidante, varias complicaciones infecciosas torácicas y extratorácicas.
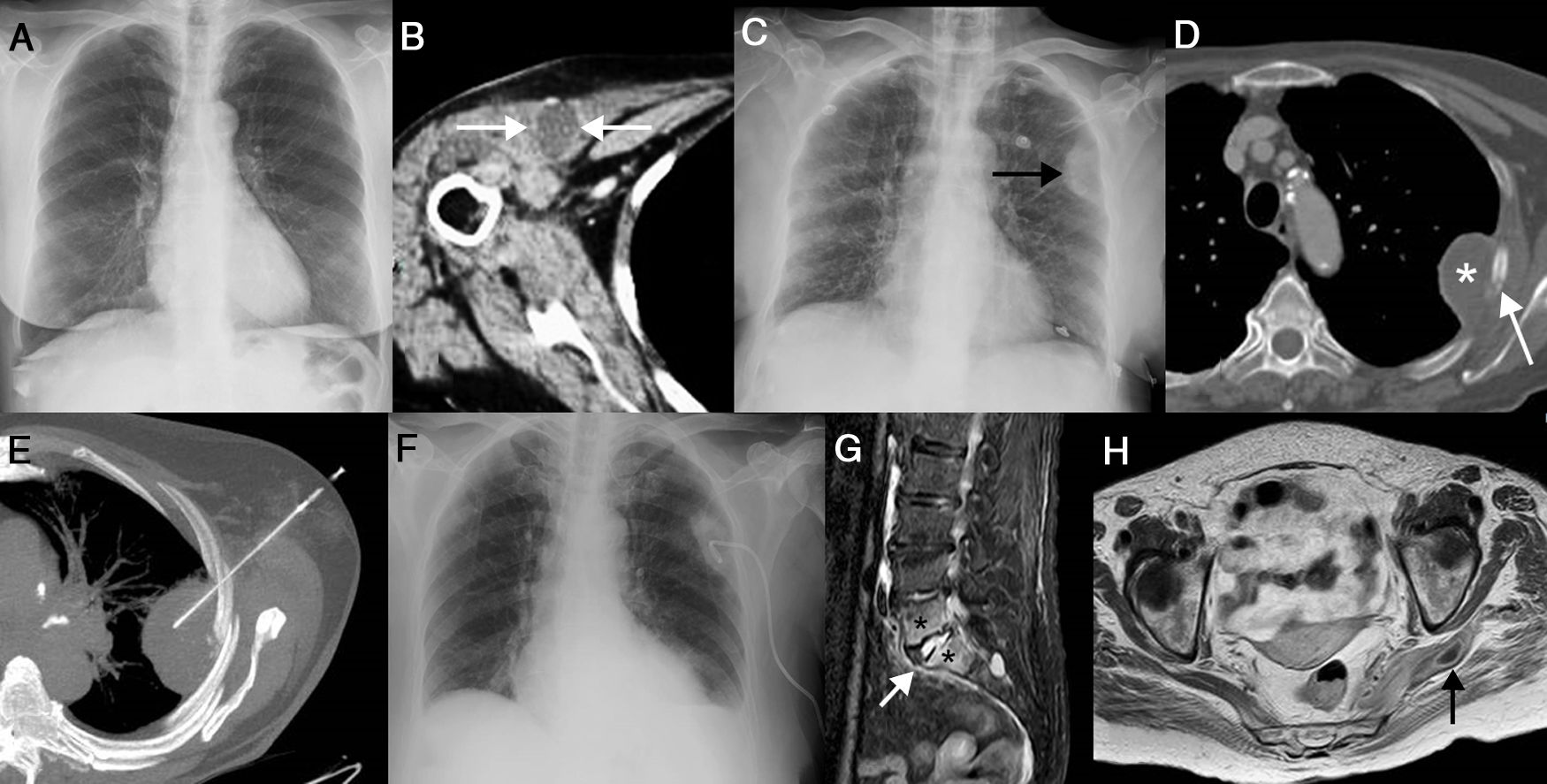
Se trata de una mujer de 67 años sin antecedentes personales de interés (salvo consumo de hábito tabáquico [IPA de 30] hasta 7 años antes) que consultó por un cuadro de infección respiratoria (sin consolidación radiográfica, fig. 1A) con aislamiento de Streptococcus pneumoniae polisensible en un kit de hemocultivo. La paciente, que no estaba vacunada frente al neumococo, fue inicialmente tratada con azitromicina, presentando una rápida mejoría de los síntomas respiratorios. A los pocos días de finalizar el tratamiento, la paciente comenzó con febrícula y un dolor de ritmo mixto en el hombro derecho que le ocasionaba una impotencia funcional severa; a la exploración física destacaba un eritema prepectoral derecho, un aumento del volumen del hombro ipsilateral y un intenso dolor a la movilización activa y pasiva. Aunque una radiografía del hombro derecho no mostró erosiones óseas, una ecografía y una tomografía computarizada (TC) del hombro derecho confirmaron un derrame articular y la existencia de colecciones periarticulares (localizadas en la musculatura pectoral, fig. 1B). Una artrocentesis guiada por ecografía demostró la presencia de pus y de cocos grampositivos encapsulados en la articulación glenohumeral derecha (posteriormente se aisló el neumococo en el cultivo del líquido sinovial). Se procedió a realizar una artrotomía del hombro derecho y limpieza quirúrgica de las colecciones periarticulares. Se inició un tratamiento combinado de ceftriaxona y vancomicina, mejorando progresivamente. A los 5 días del drenaje articular la paciente refirió un dolor en hemitórax izquierdo de características pleuríticas. En la radiografía de tórax se observó la aparición de una colección extraparenquimatosa en hemitórax izquierdo, interpretada inicialmente como una colección pleural (fig. 1C). Una TC de tórax demostró una lisis focal del cuarto arco costal izquierdo y una colección a su alrededor, sin identificarse consolidaciones parenquimatosas (fig. 1D). Ante estos hallazgos, interpretados como una osteomielitis costal izquierda complicada con un absceso extrapleural, se procedió al drenaje percutáneo con control radiológico de dicha colección (fig. 1E), obteniéndose material purulento (cuyo cultivo confirmó la presencia de neumococos). Se decidió mantener el drenaje varios días realizándose varios lavados con suero fisiológico, objetivándose una mejoría clínica y radiológica de dicho foco infeccioso (fig. 1F). Diez días después del drenaje la paciente manifestó un dolor progresivo y creciente en región lumbar con irradiación al glúteo izquierdo y al miembro inferior ipsilateral. Una TC y una resonancia magnética (RM) de columna lumbosacra confirmaron la existencia de signos de una espondilodiscitis del espacio intervertebral L5-S1 (fig. 1G) y de un absceso en el músculo piramidal izquierdo (fig. 1H), que fueron tratados de forma conservadora (continuación del tratamiento antibiótico parenteral). La paciente fue dada de alta unos días después y no volvió a presentar complicaciones infecciosas, manteniendo el tratamiento antibiótico durante 8 semanas más.
A) Radiografía de tórax posteroanterior en la que no se observan condensaciones neumónicas. B) Imagen axial de la TC de tórax en la que observa una colección en el espesor del músculo pectoral mayoral derecho (flechas). C) Radiografía de tórax anteroposterior en la que se identifica una lesión extraparenquimatosa de nueva aparición. D) Imagen axial de la TC de tórax en la que se visualiza una lesión focal lítica en el cuarto arco costal izquierdo (flecha) rodeada de una colección líquida (asterisco) extrapleural. E) Imagen axial de la TC de tórax (proyección de intensidad máxima) que muestra el procedimiento de drenaje percutáneo de la colección del hemitórax izquierdo. F) Radiografía de tórax anteroposterior de control en la que se objetiva una mejoría radiológica de la colección. G) Imagen sagital de la RM (secuencia de inversión-recuperación con supresión grasa) en la que se identifican signos típicos de una espondilodiscitis aguda: aumento de la intensidad de señal del disco intervertebral L5-S1 (flecha) y alteración de la señal de los platillos vertebrales adyacentes a dicho disco (asteriscos). H) Imagen axial de la RM (secuencia potenciada en T1 tras la administración de gadolinio intravenoso) en la que se aprecia una colección con realce en anillo en el espesor del músculo piramidal izquierdo (flecha).
Los humanos somos los únicos reservorios naturales conocidos del Streptococcus pneumoniae (neumococo). Más de un 30% de los niños y un 5-10% de adultos son portadores asintomáticos de neumococo en su nasofaringe; sin embargo, esta bacteria tiene una notable capacidad de extenderse a la vía aérea (superior e inferior) y de invadir la corriente sanguínea o los vasos linfáticos, provocando una gran variedad de enfermedades infecciosas3. La ENI representa la forma más grave de infección por neumococo, y puede producir un amplio espectro de manifestaciones clínicas (desde meningitis hasta endocarditis). Se trata de un cuadro grave con una morbimortalidad significativa (especialmente en niños con hemoglobinopatías y adultos inmunosuprimidos) y una incidencia variable (10 casos por 100.000 personas/año en países desarrollados)1,2.
Las osteomielitis y artritis sépticas espontáneas (las que no ocurren en pacientes intervenidos quirúrgicamente de un hueso/articulación) por neumococo son muy poco frecuentes y afectan especialmente a niños, adolescentes o adultos inmunodeprimidos (particularmente pacientes con infección por el virus de inmunodeficiencia humana y con asplenia/hipoesplenismo)4,5. La paciente presentada en este trabajo no presentaba ningún factor predisponente que incrementara el riesgo de osteomielitis y artritis por neumococo. Generalmente, las manifestaciones óseas de las osteomielitis por neumococo suelen aparecer en pacientes con infecciones del tracto respiratorio superior o inferior (más o menos evidentes desde el punto de vista clínico o radiológico), como en nuestra paciente. Los síntomas habituales son inespecíficos y comprenden fiebre, escalofríos, dolor local y aumento de partes blandas en el foco óseo/articular en cuestión4. En nuestro caso, la paciente desarrolló varias complicaciones articulares y óseas de forma secuencial a pesar del tratamiento inicial de una infección respiratoria no consolidante, presentando febrícula y dolor en diferentes localizaciones. Las artritis glenohumerales y espondilodiscitis por neumococo están descritas en la literatura, así como las piomiositis por Streptococcus pneumoniae6-8. Las osteomielitis costales son extremadamente raras (menos del 1% de las osteomielitis hematógenas), y pueden ser secundarias a: 1) traumatismos penetrantes; 2) diseminación regional a partir de un empiema o foco neumónico, o 3) hematógenas. Los microorganismos responsables más habituales son el Staphylococcus aureus y las micobacterias9. En nuestro conocimiento no hay evidencia de casos similares descritos en la literatura de osteomielitis costal neumocócica en adultos. El único caso documentado en la literatura de osteomielitis costal espontánea por neumococo afectó a un lactante de 4 meses, y requirió finalmente una resección parcial de la costilla tras una aspiración percutánea fallida con aguja fina10. En dicho artículo se recomienda la resección quirúrgica para el manejo adecuado de la osteomielitis costal. En nuestro caso llama la atención la forma de presentación radiológica inicial de dicha osteomielitis en forma de colección extraparenquimatosa, que sugirió un empiema pleural. La realización de una TC de tórax demostró el foco de osteólisis costal y una colección extrapleural a su alrededor, permitiendo la diferenciación con un empiema pleural. Se procedió al drenaje percutáneo mediante catéter tipo pigtail con control radiológico, logrando una mejoría clínica y radiológica de esta complicación. Aunque no se indagó el serotipo en este caso, es importante recordar la importancia de investigar rutinariamente los distintos serotipos de los aislamientos de Streptococcus pneumoniae en las enfermedades invasivas para su posible prevención.
Creemos que una utilización precoz de las pruebas de imagen para el diagnóstico de las complicaciones infecciosas de la ENI, así como un drenaje quirúrgico temprano de los focos infecciosos tratables son necesarios, como complemento a la terapia antibiótica sistémica, para el manejo diagnóstico y terapéutico óptimo de estos pacientes. No nos constan casos descritos previamente en la literatura en adultos de colección extrapleural asociada a una osteomielitis costal en el seno de una ENI, y consideramos que el drenaje percutáneo precoz de dicha colección puede contribuir al control favorable de la infección.