En el curso del mieloma múltiple (MM) se han descrito afectaciones torácicas en forma de lesiones óseas, plasmocitomas extraóseos, infiltraciones pulmonares y, excepcionalmente, derrame pleural (DP). El derrame pleural mielomatoso (DPM) está presente únicamente en el 1% de los casos de DP en pacientes con MM y se relaciona con un mal pronóstico (una mediana de supervivencia de 1,5-3meses tras su aparición). A continuación describimos un caso de MM extramedular con afectación torácica que desarrolló un DPM secundario1,2.
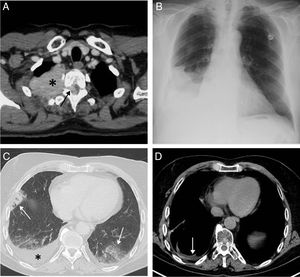
Se trata de un varón de 67años con antecedentes de un MM quiescente IgA Kappa diagnosticado en 1998 que acudió a urgencias de nuestro hospital en noviembre de 2017 por presentar fiebre, mal estado general, astenia y tos. El paciente presentó varios plasmocitomas con afectación de la pared torácica derecha (fig. 1A) y del canal raquídeo en 2012 y 2014, pero sin DP, que fueron tratados con diferentes opciones terapéuticas (quimioterapia, trasplante autólogo de progenitores hematopoyéticos, radioterapia local), lográndose una respuesta completa de dichas lesiones. En 2015 presentó una nueva recaída extramedular en forma de una masa paravertebral en hemitórax derecho que fue tratada con quimioterapia. Dados la clínica del paciente y el hallazgo radiográfico (no presente en estudios previos) en urgencias de un DP derecho (fig. 1B), se decidió el ingreso del paciente y la realización de una tomografía por emisión de positrones/tomografía computarizada (PET/TC). La PET/TC demostró opacidades pulmonares bilaterales hipermetabólicas de aspecto neumónico y confirmó un DP derecho de moderada cuantía (fig. 1C). Se obtuvo líquido pleural de aspecto serohemático con las siguientes características: pH 7,43, glucosa 104mg/dl (glucosa sérica 91mg/dl), lactato 3,2mmol/l, ratio proteína líquido pleural/proteína sérica: 0,70, ratio LDH líquido pleural/LDH sérico: 2,37, LDH líquido pleural: 524, hematocrito <15%, linfocitos 28,7%, neutrófilos 0,0% (criterios de exudado linfocitico) y estudio microbiológico negativo, descartándose así una causa infecciosa del DP. En la citometría de flujo del líquido pleural se detectó un 60% de células plasmáticas tumorales de tamaño grande (células plasmablásticas) CD 138+ y CD 56−, que confirmó la naturaleza maligna (mielomatosa) del DP. Una biopsia de mucosa yugal descartó la presencia de depósitos amiloideos. El paciente en un principio fue tratado con antibióticos (piperacilina-tazobactam) y posteriormente se realizó drenaje pleural derecho seguido de pleurodesis química con talco, radioterapia local y quimioterapia (pomalidomida-dexametasona-ciclofosfamida), presentando una excelente evolución clínica y radiológica (fig. 1D).
A)Imagen axial de TC de tórax (ventana de mediastino) realizada en 2012 en la que se identifica una masa sólida en hemitórax superior derecho (asterisco) que infiltra la pared torácica y se introduce en el canal raquídeo a través del agujero de conjunción T2-T3 derecho (flecha). B)Radiografía posteroanterior de tórax realizada en noviembre de 2017 en la que se detecta, por primera vez en el paciente, un derrame pleural derecho. C)Imagen axial torácica de un estudio de PET/TC realizado en noviembre 2017 en el que se identifican opacidades bilaterales de aspecto neumónico (flechas) y un derrame pleural derecho (asterisco). D)Imagen axial torácica de otro estudio de PET/TC realizado en marzo de 2018 en las que observa una desaparición de las opacidades neumónicas y la presencia de mínimo derrame pleural.
Durante el curso del MM, del 15 al 30% de los pacientes pueden llegar a desarrollar una afectación extramedular1. La cavidad pleural es una localización inusual para la recurrencia de MM; de hecho, el DPM está presente únicamente en el 1% de los casos de DP en pacientes con MM. En una serie recientemente publicada, el DPM representó tan solo el 0,6% de los DP malignos2,3. Los criterios diagnósticos del DPM son: 1)presencia de células plasmáticas atípicas en el líquido pleural (células plasmáticas tumorales o de un componente monoclonal); 2)biopsia pleural compatible con células plasmáticas malignas, o 3)demostración de proteínas monoclonales en el líquido pleural mediante electroforesis. En casos dudosos, la citometría de flujo ayuda a filiar el inmunofenotipo de las células plasmáticas neoplásicas en contraposición con el de las células reactivas. Cuando un paciente con MM desarrolla un DP es importante descartar etiologías comunes en estos pacientes, como son el DP paraneumónico, la insuficiencia cardiaca, la insuficiencia renal o la amiloidosis. Esta última puede provocar DP por la afectación cardíaca (insuficiencia cardiaca), renal (síndrome nefrótico), hepática (ascitis) o pleuropulmonar4. El DPM puede ser secundario a una proliferación anormal de células plasmáticas de un plasmocitoma extramedular de la pared torácica, invasión desde una lesión ósea adyacente o invasión directa pleural por mieloma5. Aunque se dispone de diversos tratamientos para el DPM (quimioterapia, toracocentesis terapéuticas, colocación de drenaje torácico o pleurodesis), no existe consenso sobre cómo se deben manejar estos pacientes. La afectación extramedular se asocia a un pronóstico adverso, especialmente cuando forma parte de una recurrencia del MM. La infiltración pleural resulta generalmente fatal, con una mediana de supervivencia de 1,5-3meses. Por lo tanto, en el MM con afectación de las cavidades pleurales se pueden indicar los regímenes de quimioterapia más agresivos. Nuestro paciente ha respondido bien a un tratamiento multimodal en el que se han combinado radioterapia, quimioterapia y pleurodesis química, lográndose una remisión clínica que perdura 6meses después del diagnóstico del DPM.
Este caso nos recuerda que debemos investigar todas las causas de DP en pacientes con antecedentes de MM y que, aunque los DPM tienen una baja incidencia, deben tenerse en cuenta como posibilidad diagnóstica. Su pronóstico ominoso y el curso natural agresivo nos obliga a realizar un diagnóstico rápido y adecuado para iniciar un tratamiento lo antes posible.