Introducción
La enfermedad pulmonar obstructiva crónica (EPOC) es un importante problema de salud en todo el mundo. Su prevalencia e incidencia están en continuo aumento1. La supervivencia en los pacientes con EPOC se ha relacionado con la edad2, alteraciones funcionales respiratorias2, hiperreactividad bronquial2,3, índice de masa corporal (IMC)4,5, disnea6 y la presencia de cor pulmonale o de comorbilidad asociada7. A pesar de que algunos autores han analizado grupos de factores, no ha sido posible llegar a conclusiones o confirmar asociaciones. Los factores pronósticos de riesgo en la EPOC siguen siendo motivo de discrepancia.
Con la finalidad de ayudar a clarificar los factores que son capaces de predecir la supervivencia en los pacientes con EPOC, se ha realizado un seguimiento prospectivo durante 7 años de una cohorte de pacientes con este diagnóstico.
Pacientes y métodos
Pacientes y diseño
Se seleccionó a 60 pacientes con EPOC, con los siguientes criterios de inclusión: edad de 75 años o inferior; volumen espiratorio forzado en el primer segundo (FEV1) igual o menor del 70% del valor de referencia; relación entre FEV1 y capacidad vital forzada (FVC) del 65% o inferior, y presión arterial de oxígeno (PaO2) superior a 55 mmHg en reposo, sin indicación de oxigenoterapia domiciliaria al entrar en el estudio. Los pacientes incluidos no debían haber presentado ninguna agudización o ingreso hospitalario en el último mes, ni tener clínica aparente de enfermedad cardíaca o enfermedad osteoarticular relevante que impidiera la realización de las pruebas. El período de inclusión fue desde febrero de 1992 hasta enero de 1995. El comité ético de nuestro hospital aprobó el estudio y todos los pacientes dieron su consentimiento informado.
Variables
La variable principal analizada fue la supervivencia a los 7 años. Para obtener las variables independientes potencialmente asociadas con la supervivencia los pacientes realizaron una serie de pruebas: pruebas funcionales respiratorias, que incluyeron espirometría basal y posbroncodilatador FVC, FEV1/FVC, ventilación voluntaria máxima de forma directa (VVM) y capacidad inspiratoria (Datospir-92, Sibelmed, Barcelona, España)8, y volúmenes pulmonares capacidad pulmonar total (TLC), volumen residual (RV) por la técnica de dilución con helio; capacidad de difusión al monóxido de carbono ajustada al volumen alveolar (KCO) por el método de una inhalación (Sensormedics, Yorba Linda, CA, EE.UU.)9, y gasometría arterial en reposo (pH, PaO2 y PaCO2) (ABL-500, Radiometer, Copenhague, Dinamarca).
La prueba de esfuerzo máximo se realizó con un cicloergómetro, con seguimiento respiración a respiración. Los técnicos instruyeron y animaron a los pacientes durante la prueba10 y ésta finalizó por síntomas o por prescripción médica.
La prueba de la marcha de 6 min11 se realizó en un pasillo del hospital de 25 m de longitud. Los pacientes fueron instruidos y recibieron una animación estandarizada, y se les hizo andar de punta a punta del pasillo, recorriendo el máximo número de metros posibles durante 6 min sin correr. Se les estimuló para que realizaran la prueba de forma óptima, aunque se determinó en una sola ocasión.
Para analizar la calidad de vida relacionada con la salud administramos el Cuestionario de la Enfermedad Respiratoria Crónica (CRDQ) traducido y validado al español12.
Se registraron la fecha y la causa de muerte en los pacientes que fallecieron y la fecha de la última visita si el paciente no siguió controles en el hospital.
Análisis estadístico
Los datos basales se presentan como media ± desviación estándar, con los valores mínimo y máximo entre paréntesis. Se realizó un análisis univariante y multivariante con regresión de Cox13 para determinar cuál de los siguientes factores estaba relacionado con la supervivencia y cuál era capaz de predecirla mejor: edad, IMC, hábito tabáquico (en paquetes-año), variables de función pulmonar, pruebas de esfuerzo, puntuación en el CRDQ. Se escogió una variable por cada 8 eventos (fallecidos) para entrar en un análisis multivariante con regresión de Cox13. Para analizar el efecto de la variable identificada como la más relevante en el análisis de regresión sobre la supervivencia se utilizó el método de Kaplan-Meier14, con la variable identificada agrupada en cuartiles.
Resultados
Se incluyó en el estudio a 60 pacientes, todos ellos varones. La edad media ± desviación estándar (mínimo-máximo) fue de 65 ± 7 años (46-74 años), y el IMC de 26 ± 3,6 kg/m2 (18-34). La media de los valores de función pulmonar fueron: FVC, 63 ± 15% del valor de referencia (33-94%); FEV1, 35 ± 14% del de referencia (15-68%); FEV1/FVC, 40 ± 11% (23-64%); RV, 179 ± 45% del de referencia (87-278%); capacidad inspiratoria, 1,9 ± 0,4 l (1,06-2,89 l); TLC, 112 ± 20% del de referencia (82-190%); PaO2, 70 ± 9 mmHg (56-89 mmHg); PaCO2, 44 ± 5 mmHg (34-54 mmHg). La media en la prueba de esfuerzo máximo fue de 525 ± 168 kpm/min (200-1.000 kpm/min); ventilación minuto máxima (VEmáx), 39 ± 12 l/min (19-65 l/min), y consumo de oxígeno máximo (VO2máx), 1,1 ± 0,3 l/min (0,6-1,9 l/min). La media de la distancia recorrida en la prueba de la marcha de 6 min fue de 306 ± 57 m (200-450 m), y la media de la puntuación por áreas y global en el CRDQ fue: puntuación total, 17,5 ± 3,8 (10,1-26,8); disnea, 3,2 ± 1 (0,8-6); fatiga, 4,5 ± 1,2 (1,5-6,8); función emocional, 4,8 ± 1,3 (2,6-7), y control de la enfermedad, 5,1 ± 1,6 (1-7). No había diferencias estadísticamente significativas entre ambos grupos en las variables analizadas. Cinco de los pacientes se retiraron del estudio por cuestiones personales.
La supervivencia global al final de los 7 años de seguimiento fue del 53%. Durante dicho período fallecieron 26 de los 55 pacientes (47%): 11 (42%) como consecuencia de insuficiencia respiratoria, 7 (27%) y uno (4%) por neoplasia pulmonar y extrapulmonar, respectivamente, 2 (8%) por infarto agudo de miocardio y 5 (19%) por otras causas.
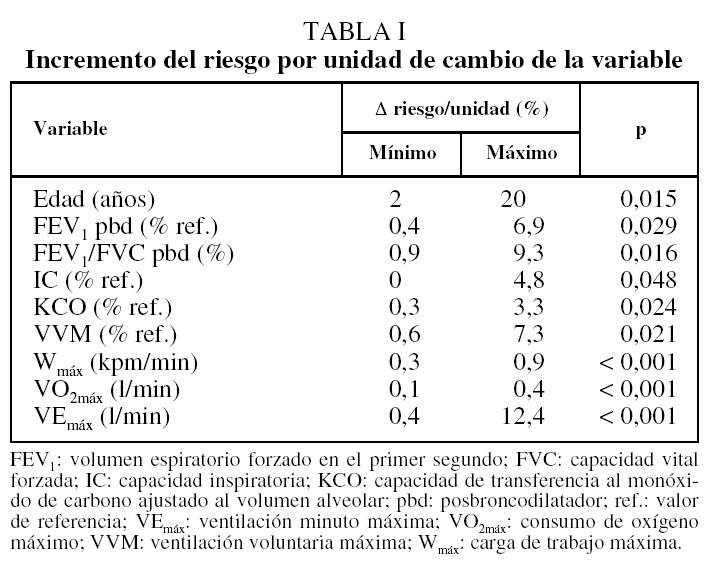
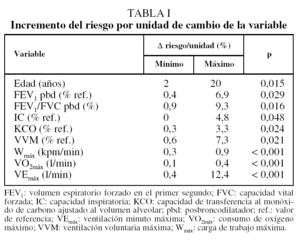
El análisis univariante con regresión de Cox indicó una relación entre la supervivencia y la edad, el grado de obstrucción (FEV1 y FEV1/FVC tras broncodilatador), la capacidad inspiratoria (porcentaje del valor de referencia), el KCO (porcentaje del valor de referencia), la VVM (porcentaje del valor de referencia), y la tolerancia al esfuerzo máximo, evaluado con carga de trabajo máxima (Wmáx), VEmáx y VO2máx (tabla I).
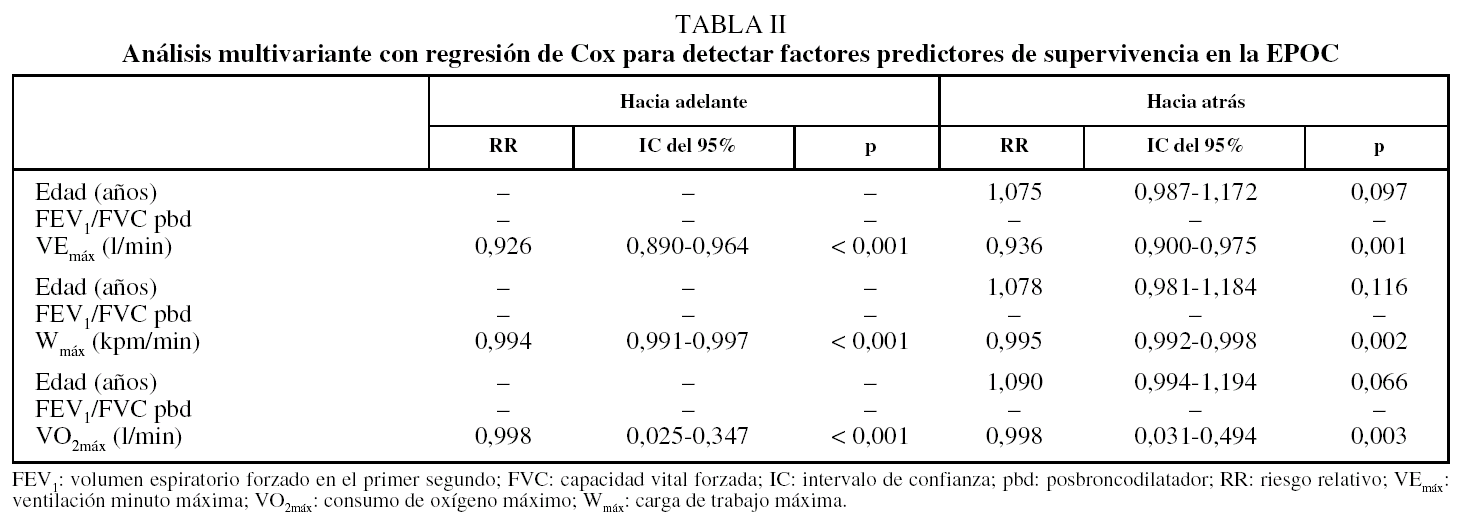
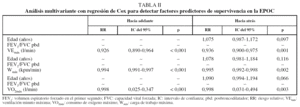
No se halló relación entre la supervivencia y las siguientes variables: IMC, PaO2, PaCO2, FVC tras broncodilatador (%), TLC (porcentaje del valor de referencia), RV (porcentaje del valor de referencia), presiones respiratoria máximas (porcentaje del valor de referencia), distancia recorrida en la prueba de la marcha de 6 min o calidad de vida medida con el CRDQ en ninguna de sus dimensiones. La relación entre la supervivencia y los paquetes-año estaba en el límite de la significación estadística (riesgo relativo [RR] = 1,01; p = 0,054). Las variables introducidas fueron la edad, la relación FEV1/FVC tras broncodilatador y la VEmáx. En la regresión de Cox con pasos hacia adelante sólo la VEmáx entró en el modelo final (RR = 0,926; p < 0,001). En el análisis con pasos hacia atrás tanto la VEmáx (RR = 0,936; p = 0,001) como la edad (RR = 1,075; p = 0,097) formaron parte del modelo (tabla II). Los modelos se realizaron de la misma manera introduciendo cada una de las otras variables de la prueba de esfuerzo máximo (Wmáx o VO2máx) en el lugar de la VEmáx (tabla II). De los 6 modelos obtenidos, el que resultó más parsimonioso fue el que tenía sólo la VEmáx.
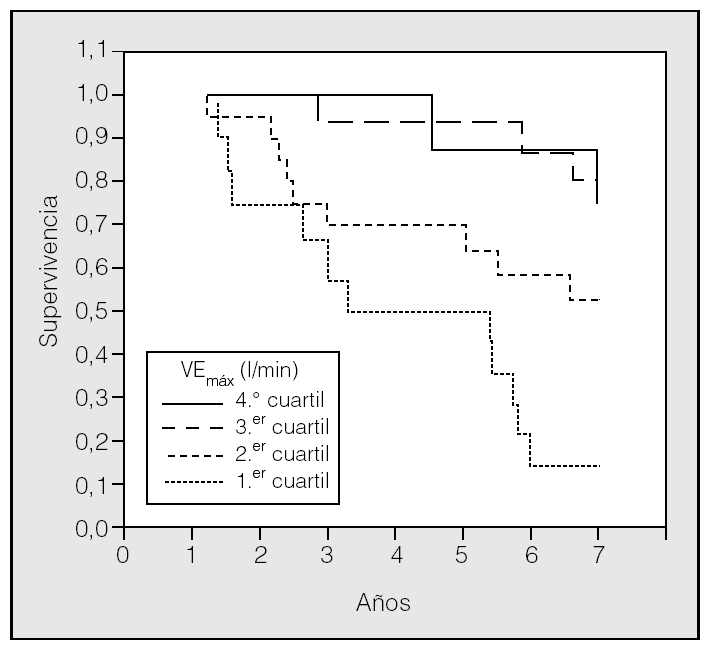
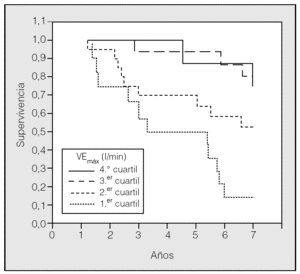
Una vez seleccionada la VEmáx como la variable que mejor predecía la supervivencia, se dividió el grupo de pacientes en cuartiles en función de esta variable y se aplicó un análisis de Kaplan-Meier con los 4 grupos obtenidos (fig. 1). Los resultados muestran que más del 75% de los pacientes con una VEmáx superior o igual a 42 l/min sobrevivieron a los 7 años, mientras que menos del 55% de los pacientes con una VEmáx inferior sobrevivieron a los 7 años (p = 0,0002, prueba de rangos logarítmicos).
Fig. 1. Curva de Kaplan-Meier para cada uno de los 4 cuartiles en que se ha agrupado a los pacientes en función de la variable ventilación minuto máxima (VEmáx) en la prueba de esfuerzo. Primer cuartil: VEmáx < 30,3 l/min; segundo cuartil: 30,3 l/min ≤ VEmáx ≤ 41,9; tercer cuartil: 41,9 l/min < VEmáx ≤ 53,7; cuarto cuartil: VEmáx > 53,7 l/min. La diferencia fue estadísticamente significativa entre los 4 grupos (p < 0,001, prueba de rangos logarítmicos).
Discusión
El hallazgo más importante de este estudio es que los factores de riesgo de mortalidad en los pacientes con EPOC están relacionados con la tolerancia al ejercicio máximo. La capacidad de ejercicio máximo, evaluada mediante una prueba de esfuerzo máximo limitado por síntomas, fue el mejor predictor de supervivencia en estos pacientes (todos ellos varones y con un importante deterioro de la función pulmonar). Muchos estudios han analizado los predictores de supervivencia en la EPOC, pero pocos han evaluado variables que reflejaran la tolerancia al ejercicio máximo. Oga et al15 siguieron a una cohorte de 144 pacientes con EPOC durante 5 años y, como nosotros, llegaron a la conclusión de que la capacidad de ejercicio máximo evaluada con la VO2máx en su estudio predecía la supervivencia mejor incluso que el grado de obstrucción o la edad. Estos autores asumieron que la VO2máx es la medida principal de la capacidad de ejercicio máximo. En nuestro estudio, no obstante, no sólo la VO2máx, sino también la Wmáx y la VEmáx eran útiles a la hora de predecir supervivencia y, de ellas, la VEmáx era ligeramente superior.
La EPOC es una enfermedad multisistémica16. La tolerancia al ejercicio máximo depende, a su vez, de muchos factores que pueden estar relacionados con la supervivencia, tales como la edad, el grado de obstrucción, la respuesta cardiovascular, el estado nutricional17, características del músculo18-20, todos ellos relacionados con la reserva funcional, y juntos determinan una respuesta específica en el paciente a la tolerancia al ejercicio máximo. Al mismo tiempo, cualquier medida de tolerancia al ejercicio máximo es un buen indicador del estado de salud y predictor de supervivencia.
La tolerancia al ejercicio submáximo se ha estudiado por su valor predictivo. En un estudio de 3 años con 158 pacientes con enfermedad respiratoria crónica (un 87% con EPOC) que entraron en un programa de rehabilitación respiratoria, Gerardi et al21 encontraron que la distancia recorrida en una prueba de la marcha era buen predictor de supervivencia. En otro estudio de 3 años de seguimiento con 149 pacientes, Bowen et al22 encontraron hallazgos similares. En ambos casos la distancia recorrida después de un programa de rehabilitación era mejor predictor que la distancia recorrida inicialmente. En fechas recientes Pinto-Plata et al23 también han observado que la tolerancia al ejercicio submáximo predice mejor la supervivencia que los tradicionales marcadores de la gravedad de la enfermedad, como el FEV1 o el IMC, y que el descenso en la capacidad de ejercicio se produce independientemente del cambio en el FEV1. Los estudios mencionados difieren del presente en cuanto al valor predictivo de la prueba de la marcha inicial, lo que probablemente se deba a que las características de los pacientes son diferentes en cuanto a la gravedad de la enfermedad y a la edad, de manera que nuestros pacientes tienen una mayor gravedad pero son más jóvenes. Finalmente, Celli et al24 propusieron una variable multifactorial, llamada BODE, que incluía el IMC; el grado de obstrucción, medido con el FEV1 (porcentaje del valor de referencia); la disnea, medida con la escala del Medical Research Council, del 0 al 4, y la capacidad de ejercicio, medida con la prueba de la marcha de 6 min. Los autores no han evaluado la capacidad de ejercicio máximo y sólo han comparado el valor predictivo del BODE en relación con el FEV1.
El análisis univariante con regresión de Cox muestra que el riesgo de muerte se incrementa con la edad y desciende con el grado de obstrucción evaluado con el FEV1 y la relación FEV1/FVC tras broncodilatador, la capacidad inspiratoria, la KCO, la VVM y las variables obtenidas de la prueba de esfuerzo máximo. No se demostró que hubiera relación entre la supervivencia y el IMC, los paquetes-año fumados, la calidad de vida o la distancia recorrida en la prueba de la marcha.
Que la edad se relaciona con la supervivencia no es sorprendente y coincide con hallazgos previos2,6,15,25. Solamente Ries et al26 y Bowen et al22 no demostraron dicha relación. En el estudio de Ries et al26 el riesgo se analizó por incrementos de 5 años, un tiempo arbitrario que los autores consideraron clínicamente significativo. Bowen et al22 observaron una tendencia que no llegaba a ser significativa en la relación entre edad y mortalidad.
Nuestros resultados respecto a la relación entre la mortalidad en pacientes con EPOC y el grado de obstrucción coinciden con los de trabajos previos2,6,15,26. Se ha observado que el riesgo de morir se incrementa con el grado de obstrucción (RR = 0,965 para FEV1 tras broncodilatador y RR = 0,952 para FEV1/FVC tras broncodilatador). Este riesgo fue similar al comunicado por otros autores2,6,15, pero parece menos marcado que el calculado por Ries et al26 (RR = 0,84). Sin embargo, este grupo analiza el riesgo por cada unidad de cambio del FEV1 clínicamente relevante, considerado de 100 ml de FEV1, mientras que en nuestro análisis calculamos el riesgo por cada mililitro de cambio en esta variable. Por otro lado, Schols et al27 no hallaron un incremento del riesgo de morir en relación con el FEV1 si se ajustaba por las variables edad, IMC o cambio en el IMC y PaO2. Recientemente Martínez et al28, en un estudio sobre factores de mortalidad en 609 pacientes diagnosticados de EPOC y con un seguimiento medio de 3,9 años, han hallado una tasa de mortalidad de 12,7 fallecimientos por cada 100 personas/año de seguimiento. En el análisis multivariante se observó que la edad avanzada, la utilización de oxígeno, la disminución de la TLC, un RV elevado, la baja capacidad de ejercicio máximo, un número elevado de zonas de enfisema en campos inferiores respecto a superiores y la escala modificada de BODE se relacionaban con un incremento de mortalidad. El FEV1 sólo resultó significativo en el análisis univariante, pero no en el multivariante.
Otra variable que se ha relacionado con la mortalidad es el IMC4,15,27. Landbo et al29 informaron de que el pronóstico era peor en los pacientes con un IMC bajo sólo si éste se asociaba a una pérdida importante de la función pulmonar. Aunque nuestro estudio no demuestra un incremento del riesgo para los pacientes con un IMC bajo, se debe considerar que este índice fue inferior a 20 kg/m2 sólo en 4 de nuestros pacientes, y la media global de IMC fue de 26 kg/m2. La media del IMC en el estudio de Bowen et al22 fue de 25 kg/m2, y en el de Domingo-Salvany et al25, de 27 kg/m2, sensiblemente superiores a la de otros estudios, y tampoco demuestran incremento del riesgo asociado a un IMC bajo. Además, Marquis et al30 observaron que la pérdida de masa muscular medida por tomografía axial computarizada era mejor predictor de mortalidad que el IMC por sí solo.
Parece que la pérdida de peso en los pacientes con EPOC depende fundamentalmente de la pérdida de masa muscular16. Mador31 señala que la relación encontrada entre la masa muscular y la mortalidad no es casual, pero no podemos saber si la pérdida de masa muscular produce un incremento de mortalidad o si es un indicador de la intensidad de la enfermedad.
En nuestro estudio el riesgo de morir en relación con el número de paquetes-año fumados estaba en el límite de la significación estadística (p = 0,054). Pocos estudios han analizado esta variable y los resultados no son concluyentes. Nishimura et al6 encontraron relación entre los paquetes-año y la supervivencia, mientras que Oga et al15 no la hallaron. Estos resultados contradictorios sorprenden porque ambos estudios6,15 incluyeron a un número similar de pacientes (183 y 150), y en ambos la media del número de paquetes-año fue de 58 y el seguimiento, de 5 años.
Otra variable estudiada en estos pacientes es la calidad de vida relacionada con la salud. No todos los cuestionarios utilizados para evaluar este parámetro han demostrado tener un buen valor predictivo. Nosotros empleamos el CRDQ, que no ha demostrado ser lo suficientemente sensible para predecir la supervivencia en ninguna de sus áreas. Aunque otros cuestionarios, como el Saint George's Respiratory Questionnaire o el Breathing Problems Questionnaires, han demostrado ser mejores predictores de supervivencia que el CRDQ en otros estudios, parece que el área de disnea del CRDQ también ha demostrado una relación con la supervivencia15. Nishimura et al6 encontraron que la disnea medida en la escala modificada de 5 puntos de Fletcher era incluso mejor predictor (p < 0,001) que el estadio de la enfermedad (p = 0,08). Domingo-Salvany et al25, por otro lado, no hallaron relación entre la supervivencia y el componente mental del cuestionario SF-36 (36 Item Short Form), pero sí para el componente físico. La puntuación en el Saint George's Respiratory Questionnaire también se relacionó con la supervivencia en este estudio.
En conclusión, de todas la variables analizadas, la tolerancia al ejercicio máximo por sí sola es la que resulta más útil a la hora de predecir la supervivencia, por encima de otras variables como el grado de obstrucción, la calidad de vida, el IMC o la edad, en los pacientes con EPOC.
Agradecimientos
Los autores agradecen a Mary Ellen Kerans sus comentarios y aportaciones a una versión del manuscrito.
Estudio subvencionado en parte con fondos de la Red-Respira-SEPAR, Instituto de Salud Carlos III, Madrid, España.
Correspondencia: Dra. I. Solanes.
Departamento de Neumología. Hospital de la Santa Creu i de Sant Pau.
Sant Antoni Maria Claret, 167. Neumología. Módulo 4, 4.ª planta. Edificio Nuevo Hospital. 08025 Barcelona. España.
Correo electrónico: isolanes@santpau.es
Recibido: 29-8-2006; aceptado para su publicación: 30-1-2007.