La elevada transmisibilidad y la ausencia de un tratamiento específico impulsó a las autoridades de la mayoría de los países a imponer el confinamiento temporal de su población para contener la propagación de la enfermedad por el coronavirus 2019 (COVID-19)1,2. En este contexto, las potenciales consecuencias del asilamiento domiciliario sobre la salud no son bien conocidas3. La ventilación a presión positiva continua (CPAP) de forma domiciliaria constituye el tratamiento de elección de los pacientes con apnea obstructiva del sueño (AOS)4 si bien su eficacia depende en gran medida del cumplimiento de la terapia5. En este estudio, se planteaba que la dificultad de acceso al sistema sanitario y la presencia de situaciones de ansiedad podría influir negativamente en la adherencia al tratamiento. Por otra parte, debido a sus conocidas implicaciones cardiovasculares, la AOS se ha propuesto como un factor de riesgo hacia una evolución negativa de la COVID-196.
El objetivo principal del estudio consistió en comparar el grado de cumplimiento y de adherencia de los pacientes de AOS, previamente incluidos en un programa de monitorización domiciliaria del tratamiento con CPAP, durante el confinamiento con respecto a su cumplimiento durante los 3meses previos, analizando la influencia del sexo, de la edad y de la gravedad de la AOS.
Se incluyó en el estudio a pacientes diagnosticados de AOS en tratamiento con CPAP (AirSense 10, ResMed) incluidos en un programa de telemonitorización. Se distinguieron 2periodos de estudio: 1) basal, comprendido entre el 15 de diciembre de 2019 y el 14 de marzo de 2020; 2) seguimiento, correspondiente al primer mes de confinamiento, entre el 15 de marzo y el 14 de abril de 2020. Los pacientes debían presentar más de 3meses de tratamiento al inicio del estudio para evitar cualquier sesgo de aprendizaje. El protocolo fue aprobado por el Comité de Ética (CEIC PI090-20).
Los datos de telemonitorización de la CPAP se recibieron y almacenaron de forma automatizada en la plataforma web MyOSA (Oxigen Salud, Barcelona, España), que permitió estimar las siguientes variables: 1) uso diario (número de horas dividido entre el número de días naturales); 2) uso relativo (número de horas dividido entre los días de uso); 3) porcentaje de noches de uso; 4) porcentaje de noches con uso >4h; 5) índice de apnea-hipopnea residual; 6) índice de apneas centrales residual; 7) índice de apneas obstructivas residual; 8) fugas de la mascarilla y 9) percentil 95% de fugas. El criterio de adherencia fue utilizar la CPAP más de 4 h el 70% de las noches7.
Las diferencias estadísticas entre los períodos bajo estudio (basal, antes del confinamiento vs. seguimiento, durante el confinamiento) se analizaron mediante la prueba de rangos con signo de Wilcoxon para muestras pareadas. Como umbral de significación se fijó una p < 0,01.
Un total de 2.956 pacientes fueron incluidos en el estudio, con una mediana de edad de 63 años (rango intercuartil 54-71) y un 77,7% de varones. Un 75,1% de los pacientes eran cumplidores en el periodo basal, mientras que en el seguimiento esta cifra aumentó hasta el 79,5% (p < 0,0001). Durante el confinamiento, solo el antecedente de depresión mostró una tendencia hacia una peor adherencia (p = 0,017).
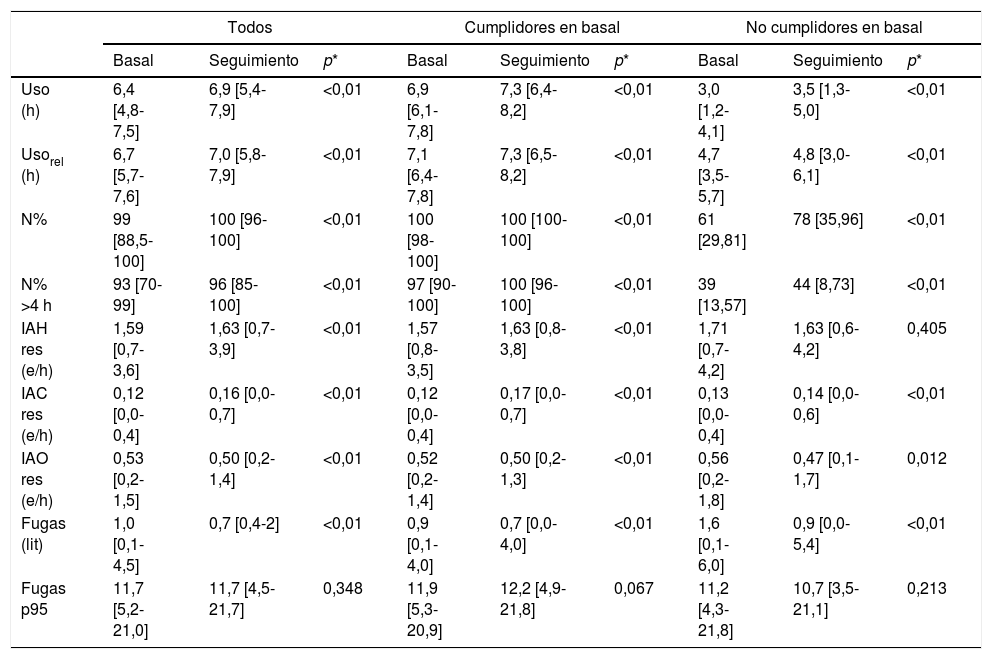
En la tabla 1 se muestran los parámetros de uso y eficiencia de CPAP durante los periodos de estudio (basal vs. seguimiento). De forma global, durante el periodo de confinamiento, los pacientes emplearon la CPAP un número de horas significativamente mayor. Con respecto a la eficacia del tratamiento, durante el confinamiento se observó una disminución significativa de los eventos obstructivos residuales, si bien se incrementaron de forma significativa los eventos centrales. En valores absolutos, las fugas fueron significativamente menores en el periodo de aislamiento.
Uso de la CPAP en los períodos bajo estudio para toda la muestra, así como para los grupos de cumplidores y no cumplidores en el período basal
| Todos | Cumplidores en basal | No cumplidores en basal | |||||||
|---|---|---|---|---|---|---|---|---|---|
| Basal | Seguimiento | p* | Basal | Seguimiento | p* | Basal | Seguimiento | p* | |
| Uso (h) | 6,4 [4,8-7,5] | 6,9 [5,4-7,9] | <0,01 | 6,9 [6,1-7,8] | 7,3 [6,4-8,2] | <0,01 | 3,0 [1,2-4,1] | 3,5 [1,3-5,0] | <0,01 |
| Usorel (h) | 6,7 [5,7-7,6] | 7,0 [5,8-7,9] | <0,01 | 7,1 [6,4-7,8] | 7,3 [6,5-8,2] | <0,01 | 4,7 [3,5-5,7] | 4,8 [3,0-6,1] | <0,01 |
| N% | 99 [88,5-100] | 100 [96-100] | <0,01 | 100 [98-100] | 100 [100-100] | <0,01 | 61 [29,81] | 78 [35,96] | <0,01 |
| N% >4 h | 93 [70-99] | 96 [85-100] | <0,01 | 97 [90-100] | 100 [96-100] | <0,01 | 39 [13,57] | 44 [8,73] | <0,01 |
| IAH res (e/h) | 1,59 [0,7-3,6] | 1,63 [0,7-3,9] | <0,01 | 1,57 [0,8-3,5] | 1,63 [0,8-3,8] | <0,01 | 1,71 [0,7-4,2] | 1,63 [0,6-4,2] | 0,405 |
| IAC res (e/h) | 0,12 [0,0-0,4] | 0,16 [0,0-0,7] | <0,01 | 0,12 [0,0-0,4] | 0,17 [0,0-0,7] | <0,01 | 0,13 [0,0-0,4] | 0,14 [0,0-0,6] | <0,01 |
| IAO res (e/h) | 0,53 [0,2-1,5] | 0,50 [0,2-1,4] | <0,01 | 0,52 [0,2-1,4] | 0,50 [0,2-1,3] | <0,01 | 0,56 [0,2-1,8] | 0,47 [0,1-1,7] | 0,012 |
| Fugas (lit) | 1,0 [0,1-4,5] | 0,7 [0,4-2] | <0,01 | 0,9 [0,1-4,0] | 0,7 [0,0-4,0] | <0,01 | 1,6 [0,1-6,0] | 0,9 [0,0-5,4] | <0,01 |
| Fugas p95 | 11,7 [5,2-21,0] | 11,7 [4,5-21,7] | 0,348 | 11,9 [5,3-20,9] | 12,2 [4,9-21,8] | 0,067 | 11,2 [4,3-21,8] | 10,7 [3,5-21,1] | 0,213 |
Los datos se muestran en términos de mediana [rango intercuartil].
* Test no paramétrico de rangos con signo de Wilcoxon para medidas repetidas.
Fugas p95: percentil 95% de las fugas; IAC res: índice de apneas centrales residual; IAH res: índice de apnea-hipopnea residual; IAO res: índice de apneas obstructivas residual; N%: porcentaje de noches que utiliza la CPAP; N%>4: porcentaje de noches que utiliza la CPAP al menos 4 horas; Usorel: uso relativo.
Es importante destacar que, tras un mes de confinamiento, un 27,3% de los pacientes considerados al principio como no cumplidores se convirtieron en cumplidores, mientras que solo un 3,7% de los cumplidores previos perdieron dicha categoría.
Tanto hombres como mujeres mostraron diferencias significativas entre ambos periodos de estudio, observándose un uso significativamente mayor durante el confinamiento con independencia del sexo. Sin embargo, es destacable que el número de eventos obstructivos residuales fue significativamente menor en hombres (0,51 vs. 0,48 eventos/h; p < 0,01) que en mujeres (0,56 vs. 0,55 eventos/h; p = 0,059).
De forma similar, se observó un cumplimiento significativamente mayor durante el confinamiento en todos los rangos de edad, en particular en ≥65 años.
Con respecto a la gravedad de AOS, de forma general se observaron las mismas tendencias hacia mayor uso de CPAP durante el confinamiento. En cuanto a la eficiencia, se observó un índice de eventos obstructivos residuales (0,54 vs. 0,50 eventos/h; p < 0,01) y fugas (1,0 vs. 0,7 litros; p < 0,01) significativamente menores durante el confinamiento en los pacientes con AOS de moderado a grave. El índice de eventos centrales residuales fue mayor durante el confinamiento, de forma sistemática, con independencia del sexo, de la edad y de la gravedad de AOS.
Nuestros hallazgos muestran que el confinamiento ha conducido a un mayor cumplimiento. Estos resultados concuerdan con un estudio reciente desarrollado por Attias et al.8. De forma similar, Altena et al. han descrito que la ausencia de un horario laboral estricto y la reducción de las actividades sociales han podido conducir a una mejora de la calidad del sueño durante el confinamiento9. Por otra parte, el temor a enfermar ha podido favorecer una mayor adherencia a la CPAP, a pesar de la posibilidad de la transmisión de la infección debido a las fugas de la mascarilla10,11.
La pandemia ha obligado al cierre de la asistencia que no fuera por causa de la COVID-19, lo que, junto al aislamiento de la población, ha hecho más difícil la asistencia sanitaria. En este contexto, la telemedicina adquiere una especial importancia12,13, dado que ha permitido continuar con la monitorización del tratamiento, tal como se venía haciendo antes del confinamiento, y mantener la atención sanitaria a estos pacientes.
Como limitaciones, es importante destacar que se desconoce el grado de cumplimiento del confinamiento, así como la situación emocional y sociolaboral de los pacientes, lo que puede influir en las tendencias observadas.
En conclusión, el confinamiento consecuencia de la pandemia de la COVID-19 no ha afectado de forma negativa a la adherencia y cumplimiento del tratamiento con CPAP en el corto plazo. Nuestros resultados muestran un cumplimiento significativamente mayor durante un mes de confinamiento con independencia del sexo, edad y gravedad de la AOS.
Conflicto de interesesLos autores declaran no presentar ningún conflicto de intereses.
Este estudio ha sido financiado parcialmente por el Ministerio de Ciencia Innovación y Universidades y el Fondo Europeo de Desarrollo Regional (FEDER) a través del proyecto DPI2017-84280-R, así como por el CIBER de Bioingeniería, Biomateriales y Nanomedicina (CIBER-BBN) del Instituto de Salud Carlos III y ha sido cofinanciado por fondos FEDER.