Se presenta el caso de una mujer de 20 años diagnosticada de tromboembolismo pulmonar (EP) y trombosis de la vena subclavia derecha atribuible a la estasis provocada por la prominencia clavicular derecha. En el seguimiento a los 10 meses la paciente desarrolló una hipertensión pulmonar tromboembólica crónica (HPTEC), instaurándose tratamiento con un antagonista dual del receptor de endotelina. Se han descrito muy pocos casos de trombosis venosa profunda de miembro superior debidos a alteraciones anatómicas. Lo excepcional del caso es que, además, la paciente desarrolló una hipertensión pulmonar postembólica crónica, cuya incidencia se estima del 0,5% del total de los EP sintomáticos.
We report on a 20 year-old woman diagnosed with pulmonary embolism (PE) and right subclavian vein thrombosis attributable to stasis caused by right clavicular prominence. At the 10-months follow-up, the patient had developed chronic thromboembolic pulmonary hypertension (CTEPH), and treatment was begun with a dual endothelin receptor antagonist. Very few cases of deep venous thrombosis of upper limb have been reported in relation to anatomical abnormalities. This case is also exceptional because the patient developed a chronic thromboembolic pulmonary hypertension, whose incidence is estimated at 0.5% of all symptomatic PE.
La trombosis venosa profunda (TVP) de miembro superior (TVPMS), aunque mucho menos prevalente que las de miembro inferior, pueden acompañarse de embolismo pulmonar (EP) hasta en el 15% de los casos1. A partir de los años setenta la TVPMS ha aumentado su incidencia debido fundamentalmente al uso del catéter venoso central (CVC) y del marcapasos2. La incidencia de hipertensión pulmonar tromboembólica crónica (HPTEC) definida como presión arterial pulmonar >25mmHg (medida por cateterismo derecho) que persiste tras 6 meses del diagnóstico de EP ocurre entre el 2 y el 4%3,4, aunque estas cifras podrían estar infravaloradas a partir de otras observaciones clínicas5.
Observación clínicaPresentamos el caso de una mujer de 20 años, de profesión camarera, que consultó por cuadro de disnea, edema en el miembro superior derecho y síncope. Tenía antecedentes de ser fumadora activa de 15 cigarrillos/día y padecer de rinoconjuntivitis y asma bronquial.
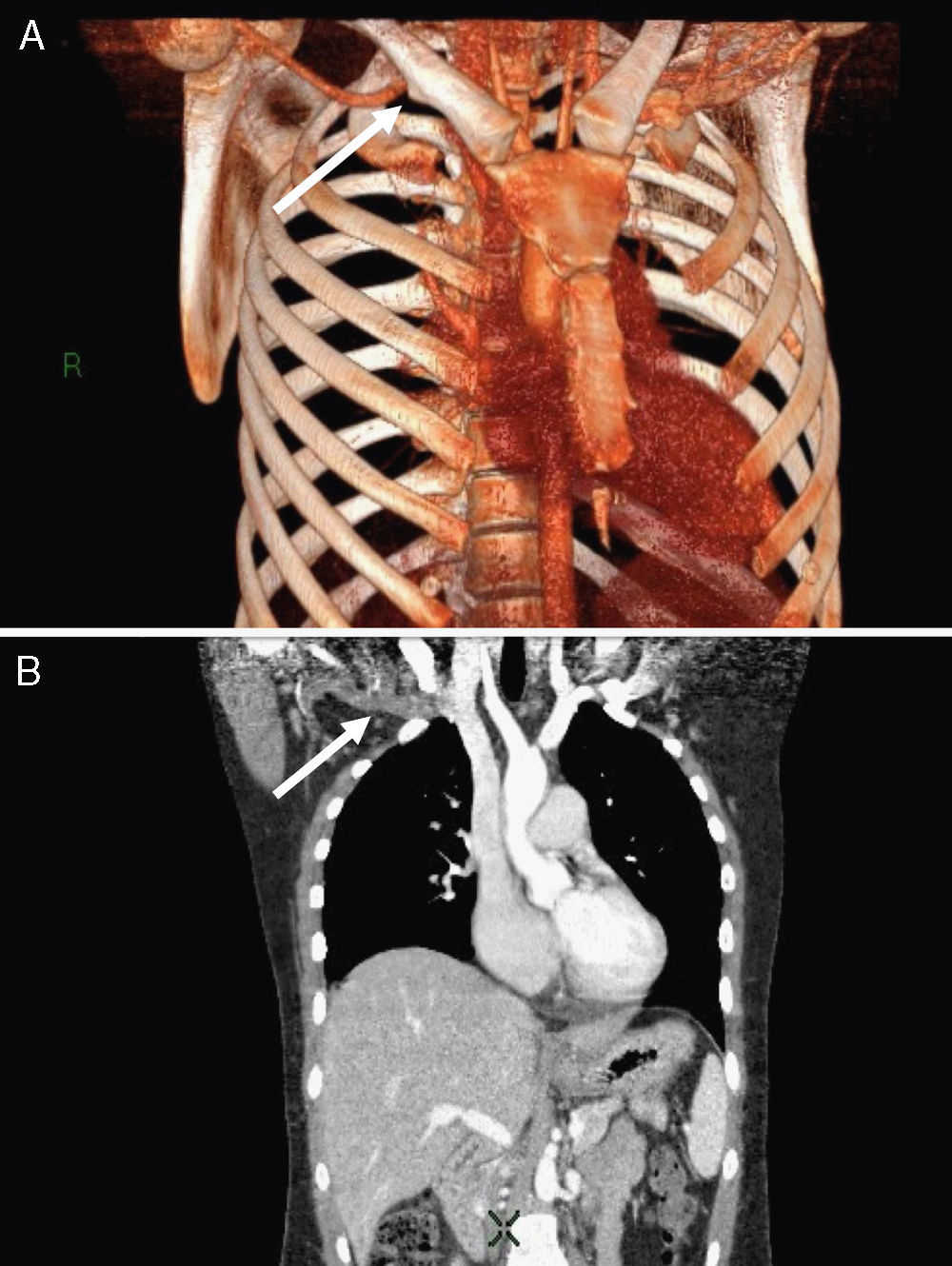
La paciente comenzó un mes previo con disnea a moderados esfuerzos. Cuando consultó en urgencias, presentaba disnea de reposo, debilidad, astenia y refería haber tenido un síncope. A la exploración presentaba PA de 120/80mmHg, FC de 110 lat/min y SatO2 del 95% sin O2 suplementario. Se apreciaba aumento del perímetro del miembro superior derecho, doloroso a la palpación y sin signos de empastamiento. La analítica presentaba perfiles bioquímico, hepático, renal, hemograma y coagulación dentro de la normalidad, excepto los dímeros D (2.500 ng/ml). La radiografía de tórax no presentaba ningún hallazgo significativo. Se realizó angioTAC de tórax, que mostró defectos de repleción intraluminal en las arterias segmentarias de ambas pirámides basales, lóbulos superiores, lóbulo medio y língula. Ante la presencia de tromboembolismo pulmonar bilateral y datos de inestabilidad clínica se decidió el ingreso en la unidad de cuidados intensivos (UCI) y la realización de fibrinólisis con rTPA. En el seguimiento posterior se realizó TAC de cuello, tórax, abdomen y pelvis (fig. 1 A y B), en la que se objetivó un espolón óseo a nivel de la clavícula derecha que comprimía la vena subclavia derecha e interrumpía parcialmente el retorno venoso. Los estudios de hipercoagulabilidad fueron negativos. La paciente fue intervenida mediante resección de espolón óseo clavicular, sección del músculo escaleno anterior y reconstrucción del periostio clavicular. Como complicaciones en el periodo posquirúrgico, presentó síndrome postrombótico del brazo derecho y hematoma en el músculo ilíaco izquierdo, con neuropatía femoral izquierda secundaria a la introducción del catéter venoso. Esto último le condicionó un periodo de meses de rehabilitación y el uso de silla de ruedas para su desplazamiento.
A) Reconstrucción tridimensional en la que se observa un espolón óseo a nivel de la clavícula derecha que comprime la vena subclavia e interrumpe parcialmente el retorno venoso (flecha). B) Corte coronal con reconstrucción multiplanar en el que se observa defecto de repleción de la vena subclavia derecha.
Durante su seguimiento en consultas, la paciente refería seguir con disnea a esfuerzos moderados, a pesar de la reducida movilidad por las complicaciones postoperatorias. El ecocardiograma transtorácico a 10 meses del diagnóstico inicial mostró datos de posible hipertensión pulmonar con una presión arterial pulmonar sistólica estimada de 67mmHg, que fue confirmada mediante cateterismo cardiaco derecho con una presión arterial pulmonar media de 48 mmHg y sistólica de 78 mmHg. En la angioTAC de control 3 meses más tarde no se identificaron defectos de repleción intravasculares que sugirieran tromboembolismo pulmonar, por lo que se desestimó la realización de tromboendarterectomia.
Se inició tratamiento con bosentán (antagonista dual del receptor de endotelina). En el último control en consultas de Neumología, año y medio después del episodio inicial, la paciente se mantiene con disnea clase funcional NYHA (New York Heart Association) grado I, datos ecocardiográficos en los que se pone de manifiesto la persistencia de una hipertensión ligera-moderada con una presión arterial sistólica de 50 mmHg, con buena tolerancia al bosentán y con un síndrome postrombótico leve.
DiscusiónLa TVPMS supone del 1 al 4% de todas trombosis venosas, y es más frecuente en hombres jóvenes, de entre 27 y 52 años6. La TVPMS puede ser obedecer a dos etiologías: primaria (que incluye los casos idiopáticos, los relacionados con el esfuerzo o el síndrome de Paget-Schroetter y el síndrome del desfiladero torácico) y secundaria (provocada por el uso del catéter venoso central —75% de todos los casos—, el marcapasos o el cáncer).
En nuestra paciente se evidenció una malformación anatómica clavicular como causante del síndrome del desfiladero torácico (SDT) venoso7. Este síndrome se define como la oclusión o compresión de la vena subclavia en el área del desfiladero torácico comprendido entre la clavícula, la primera costilla, el tendón del músculo subclavio y el ligamento costoclavicular.
En los casos de SDT causados por malformaciones claviculares (ya sea congénito o por callo de fractura), el hueso protruye y comprime directamente las estructuras neurovasculares del espacio costoclavicular. Se han descrito una gran variedad de tratamientos quirúrgicos, que incluyen la resección del callo, la resección de toda o parte de la clavícula, la resección de la superficie inferior de la clavícula, la osteotomía correctora y escalenectomía. Si el callo o el espolón clavicular no comprimen directamente las estructuras neurovasculares y el espacio costoclavicular es lo suficientemente amplio para movilizar libremente el plexo braquial, se puede realizar tan solo la sección del músculo escaleno8. Sin embargo, en el caso de nuestra paciente fue necesaria la resección del espolón óseo clavicular y la escalenectomía.
Los datos publicados en los últimos 20 años sugieren que la TVPMS se asocia con una prevalencia significativa de EP, que varía ampliamente en la literatura, desde el 2 al 35%9.
La incidencia de HPTEC se estima entre el 0,1 y el 05% en pacientes que sobreviven al EP sintomático10. Sin embargo, estudios más recientes sugieren que esta entidad está infradiagnosticada y, por lo tanto, las cifras arrojadas previamente estaban lejos del la incidencia real5. También es posible que la cantidad de material embólico que persiste en las arterias pulmonares pueda estar relacionada con el riesgo aumentado de desarrollar HPTEC. La fisiopatología de la HPTEC no está todavía aclarada. La explicación más comúnmente aceptada (la hipótesis embólica) es que la HPTEC es el resultado del embolismo pulmonar, único o recurrente, que surge de las zonas con trombosis venosa6. Sin embargo, se ha sugerido que la HPTEC puede ser el resultado de una arteriopatía primaria y una disfunción endotelial, similar a la observada en la hipertensión arterial pulmonar primaria (HAP), que ocasione la trombosis del pulmón in situ. Esto explicaría por qué más del 60% de los pacientes con HPTEC no tienen historia de TVP11. El remodelado progresivo de las pequeñas arterias pulmonares en territorios ocluidos y no ocluidos va a favor de la posible implicación de la arteriopatía pulmonar en la HPTEC12.
Lo excepcional del caso presentado son los pocos casos documentados de trombosis venosa profunda de miembro superior debidos a alteraciones anatómicas, que además, en esta paciente, se acompañó de una EP que evolucionó a una hipertensión pulmonar, cuya prevalencia es también baja.