Generalidades
Desde su introducción en la práctica clínica en 2001 por el grupo de la Universidad de Zúrich, la combinación de la imagen anatómica de la tomografía computarizada (TC) y metabólica que ofrece la tomografía por emisión de positrones (PET), gracias a los equipos híbridos y a las estaciones de fusión, ha supuesto una auténtica revolución dentro del diagnóstico por la imagen, especialmente en el paciente oncológico1. La imagen PET-TC ha permitido hacer realidad algo largamente anhelado dentro del mundo del diagnóstico: fusionar 2 especialidades complementarias como son la medicina nuclear (PET) y la radiología (TC). El resultado ha sido la obtención de una herramienta diagnóstica que al sumar lo aportado por la anatomía y el metabolismo permite aumentar la eficacia de este último al disminuir, en un porcentaje que oscila entre un 20 y un 30%, los falsos negativos y positivos que tradicionalmente se observan en la bibliografía publicada sobre la PET en oncología2. Se trata, en definitiva, de mejorar el rendimiento diagnóstico de ambas exploraciones por separado, lo que redunda en un mejor abordaje de la enfermedad tumoral, con lo que ello conlleva para la supervivencia.
Los recientes informes sobre su utilidad clínica publicados por diversas agencias de evaluación de tecnologías sanitarias3,4 han reforzado el interés que existía en el entorno sanitario por esta novedosa tecnología. En el momento actual, 9 comunidades autónomas disponen de cámaras PET-TC, y está previsto que para el período 2006-2007 esta cifra llegue hasta 11. Desde hace ya 2 años la renovación/incorporación de equipos PET se hace bien con cámaras PET-TC o con estaciones de trabajo que permiten la fusión no sólo PET-TC, sino también PET-resonancia magnética (RM). Precisamente, el equipo de investigadores de la Universidad de Tennessee que desarrollaron la primera cámara PET-TC en 1998 está trabajando en el nuevo equipo híbrido PET-RM, que supondrá un nuevo paso en el mundo de la imagen diagnóstica en los próximos años. Dado que la PET-TC es una tecnología con apenas 5 años de existencia, son necesarias series más amplias que confirmen la mejora en el rendimiento diagnóstico que ofrece frente a la PET y la TC por separado. Sin embargo, la bibliografía existente empieza a confirmar las importantes ventajas diagnósticas que supone su aplicación en el paciente oncológico5, especialmente si se usa globalmente (TC diagnóstica, PET diagnóstica y fusión de ambas) y no parcialmente (TC no diagnóstica para localización anatómica y PET diagnóstica).
De todos los radiofármacos usados enla PET, el de mayor implantación en la práctica clínica diaria es la 2-[18F]fluoro-2-desoxi-D-glucosa (18F-FDG). Dado que es el único trazador metabólico para PET aprobado por el Ministerio de Sanidad y Consumo, nos centraremos exclusivamente en él, dejando aparte otros, como la timidina o la colina, que también se han utilizado en enfermedades respiratorias. Además, dado que la 18F-FDG es un excelente trazador del metabolismo tumoral, el objetivo de esta revisión se centrará en las enfermedades neoplásicas malignas en neumología, y en especial en el carcinoma pulmonar no microcítico (CPNM) (tabla I). De hecho, las indicaciones contempladas por la sanidad pública en España en lo que se refiere a la neumología son la estadificación del CPNM y el estudio del nódulo pulmonar solitario.
Caracterización del nódulo pulmonar solitario
El nódulo pulmonar solitario (NPS) se define como una densidad radiológica redondeada u oval menor de 3 cm de diámetro y totalmente rodeada por parénquima pulmonar normal; las lesiones mayores de 3 cm se denominan masas y son, generalmente, malignas.
La identificación de un NPS en la placa de tórax y/o en la TC es un suceso de alta prevalencia. El NPS es la manifestación más común del cáncer pulmonar en pacientes asintomáticos. Sin embargo, debido a que solamente el 40% de los NPS son malignos, hay que seleccionar adecuadamente a los pacientes que precisan cirugía. Aunque se ha descrito una serie de criterios clínicos y radiológicos para facilitar el diagnóstico diferencial entre benignidad y malignidad del NPS, la mayoría de los NPS se tipifican como indeterminados.
En algunos centros se utiliza el estudio dinámico con la TC espiral para el estudio del NPS y se valora la posible captación del contraste yodado en el nódulo midiendo el incremento de densidad en unidades Hounsfield (HU); así, con un valor de corte de 15 HU, se obtienen unas cifras de sensibilidad muy elevadas para el diagnóstico de malignidad (cercanas al 100%); sin embargo, utilizando este criterio la especificidad es muy discreta. Por tanto, el valor de este test reside en su alto valor predictivo negativo, lo que permite excluir con seguridad la malignidad en los casos en que no se observe esa captación. Aunque también se han empleado con este mismo fin los estudios dinámicos de RM con contrastes paramagnéticos, los primeros resultados apuntan a unas conclusiones similares a las del estudio dinámico con la TC. Para el diagnóstico diferencial del NPS también se emplean otras técnicas instrumentales que no son del área del diagnóstico por la imagen, como la citología del esputo, la fibrobroncoscopia, la punción-aspiración con aguja fina o la cirugía asistida por videotoracoscopia.
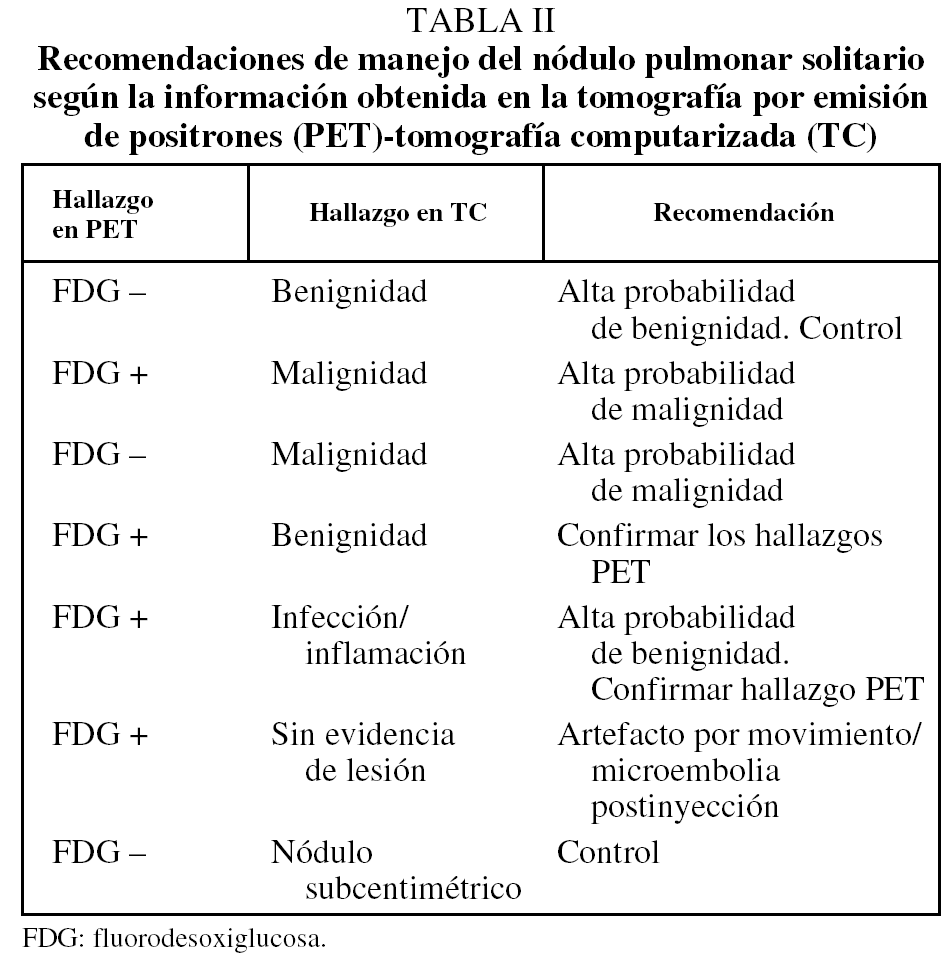
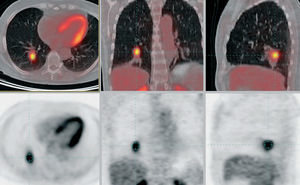
La captación de FDG por el nódulo es un parámetro no invasivo obtenido por la PET que contribuye a la caracterización del NPS. Esa captación guarda relación con 2 factores del nódulo: el tamaño y la actividad metabólica; ambos contribuyen a proporcionar un adecuado contraste señal/fondo que permite su detección. El tamaño viene condicionado por la resolución del sistema, que se sitúa entre los 6 y 10 mm. La actividad metabólica (y, por tanto, la captación de FDG) está, a su vez, condicionada por la vascularización del nódulo, además de por la tasa de glucólisis celular y la expresión de las moléculas transportadoras de glucosa y de las enzimas intracelulares de fosforilización o fosforilación. Los nódulos hipermetabólicos captantes y con mayor actividad que el mediastino se consideran malignos, y el resto, de actividad baja o nula, benignos. En el clásico metaanálisis del grupo de la Universidad de Stanford6, la FDG mostraba una sensibilidad del 96,8% y una especificidad del 77,8% en la identificación de malignidad. Aunque se han publicado múltiples series cuyos valores oscilan respecto a estas cifras, actualmente existe consenso acerca de la seguridad de la técnica, que se sitúa en torno al 90%. La utilización de la PET-TC está contribuyendo a este propósito7. El estudio del NPS fue una de las indicaciones de la PET sometidas a uso tutelado por el Ministerio de Sanidad y Consumo, cuyos resultados se han publicado recientemente8 (fig. 1).
Fig. 1. Caracterización de nódulo pulmonar derecho no filiado. Tomografía por emisión de positrones-tomografía computarizada: lesión nodular indicativa de neoplasia en el segmento X derecho.
Para la adecuada valoración del NPS mediante FDG es necesario conocer las causas de captación de glucosa por nódulos no proliferativos, los llamados "falsos positivos". Entre ellas cabe mencionar enfermedades inflamatorias/infecciosas (tuberculosis, histoplasmosis, sarcoidosis, aspergilosis, etc.), tromboembolia pulmonar y artefactos inherentes a la prueba. También es importante considerar las causas de ausencia de captación de los nódulos tumorales o falsos negativos9. El pequeño tamaño de las lesiones (límite de resolución entre 6 y 10 mm) o el bajo grado de malignidad (tumores carcinoides, broncoalveolares, mucinosos) suelen ser las causas más frecuentes.
La valoración conjunta de la semiología radiológica y la utilización de medidas tardías del índice de captación estándar (SUV, de standardized uptake value), a las 2-3 h de la inyección del trazador, pueden contribuir a descartar algunas posibles causas de falsos positivos y negativos10. La visualización en la TC de un patrón indicativo de enfermedad granulomatosa ayuda a la correcta interpretación de un nódulo hipermetabólico. Por otro lado, es conocido que en las lesiones malignas suele aumentar la captación de FDG con el transcurso del tiempo; por tanto, se recomienda la realización de una adquisición tardía, a las 2-3 h, en los casos dudosos. Por el contrario, en las lesiones benignas la captación de FDG suele permanecer estable o disminuir en los estudios tardíos.
En ocasiones excepcionales pueden observarse nódulos hipermetabólicos que no se corresponden con hallazgos en la TC (artefactos); estos casos son debidos a la generación de microémbolos condicionados por el daño endotelial como consecuencia de la extravasación del radiofármaco11. Si persisten dudas diagnósticas, la repetición de la exploración días después mostrará la desaparición del nódulo.
Los falsos negativos se deben a la existencia de nódulos subcentimétricos, por debajo del límite de resolución de la PET, o a lesiones tumorales de bajo grado, de lento crecimiento. El valor del SUV puede estar subestimado en las lesiones pequeñas (< 2 veces la resolución espacial del equipo); la corrección del SUV en función del verdadero tamaño del nódulo, determinado con la TC, puede contribuir a mejorar la seguridad diagnóstica. Además, hay que recordar que la prevalencia de malignidad en los nódulos de pequeño tamaño es baja. Por otro lado, la existencia de un nódulo visualizado en la TC con un patrón semiológico indicativo de carcinoma bronquioloalveolar o tumor carcinoide contribuye a reducir la posible causa de falsos negativos con la PET. Recientemente se ha demostrado también la influencia de los movimientos respiratorios en la disminución de la detección por PET de los nódulos pulmonares, sobre todo en localizaciones basales, al reducir notablemente su captación por efecto de "dispersión" a lo largo del trayecto del movimiento. La adquisición sincronizada con el ciclo respiratorio (gating) o diferentes protocolos respiratorios permiten incrementar la captación visualizada (SUV) y, por tanto, su detección y caracterización12,13.
La captación de FDG guarda una estrecha relación con el crecimiento y la capacidad proliferativa de los tumores. En múltiples estudios se ha demostrado, mediante análisis multivariante, que la determinación del SUV es un parámetro pronóstico independiente del estadio clínico y del tamaño de la lesión que proporciona información acerca de la evolución de estos pacientes. Los valores más altos de SUV (é 7) se asocian a tumores de más alto grado y, por consiguiente, de peor pronóstico, probablemente debido a un comportamiento biológicamente más agresivo de los mismos.
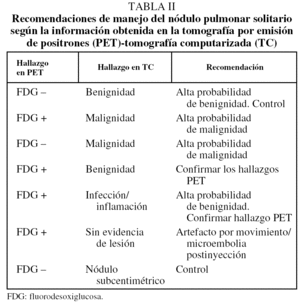
Si tras la realización de la PET-TC el NPS se tipifica de benigno, no es precisa la realización de estudios complementarios, dado el elevado valor predictivo negativo de la prueba (tabla II). Por el contrario, si el nódulo se caracteriza como maligno, es recomendable su confirmación por métodos invasivos. En el caso de que se planteen discrepancias entre la información morfológica y la funcional, la actuación variará en función de los distintos escenarios posibles. Si el nódulo presenta una actividad metabólica muy baja o nula, pero la semiología radiológica es indicativa de malignidad, hay que puncionarlo o pasar a cirugía. Por el contrario, si el nódulo es hipermetabólico, aunque los criterios morfológicos sean de benignidad, es recomendable actuar como si fuera maligno. Una excepción a esta regla es cuando, ante una lesión hipermetabólica, la semiología morfológica indica la existencia de enfermedad granulomatosa o de neumonía. En algunas ocasiones puede visualizarse un nódulo hipermetabólico que no se corresponde con ningún hallazgo en la TC. Este hallazgo suele deberse a un artefacto de fusión por movimiento respiratorio y hay que buscar el nódulo en cortes axiales próximos en sentido craneal o caudal. Si se trata de nódulos subcentimétricos, que pueden estar por debajo de los límites de detección para la PET y ser, por tanto, de difícil caracterización metabólica, el criterio a seguir debe ser la realización de una nueva exploración a los 3 meses. En estos casos debe valorarse el posible incremento volumétrico del nódulo y/o el aumento de su actividad metabólica. Si se da alguna de estas condiciones, debe actuarse como si el nódulo fuera maligno.
Cáncer de pulmón no microcítico
Estadificación mediastínica y extratorácica
Los tratamientos con intención radical en el CPNM son la cirugía con criterios de resecabilidad y la radioterapia. La resecabilidad depende del estadio y de la localización/extensión local. La clasificación más utilizada con este propósito es la TNM. La T se refiere al tumor primario en cuanto al tamaño, localización y posible invasión de estructuras de vecindad; la N hace referencia a la afectación nodal, y la M, a la presencia o ausencia de metástasis. Todos los autores coinciden en que hasta el estadio IIB el tumor es resecable, mientras que el IIIB y el IV son irresecables. El problema se plantea con los estadios IIIA, en que, según qué autores, se aconseja realizar la cirugía junto con quimioterapia adyuvante, o bien quimioterapia neoadyuvante como paso previo a la cirugía. Por otra parte, cuando hay contraindicaciones médicas para la cirugía, se plantea la posibilidad de administrar radioterapia radical. El objetivo fundamental de las técnicas de imagen es poder seleccionar a los pacientes en quienes puede realizarse cirugía o radioterapia curativas. Por tanto, hay que valorar adecuadamente el mediastino y excluir la posible existencia de metástasis.
El factor T se evalúa adecuadamente mediante la información morfológica que proporcionan la TC y, en algunas ocasiones, la RM. Hay 4 situaciones en las que la imagen híbrida metabólico-morfológica de PET-TC puede ser esencial para una correcta valoración del T: a) cuando existe pulmón consolidado o colapsado distal al tumor; b) para la valoración de los nódulos satélites; c) para la evaluación de la posible afectación pleural, y d) para la selección adecuada del lugar donde realizar la toma de muestras. La información metabólica permite objetivar la masa tumoral y diferenciarla de las áreas de colapso (atelectasia) y de las áreas peritumorales con actividad inflamatoria/infecciosa (neumonitis). En la neumonitis peritumoral la actividad metabólica que acompaña al patrón radiológico es más débil y difusa, mientras que la del tumor es más focal e intensa. En la atelectasia suele observarse un tumor hipermetabólico central, con oclusión parcial del árbol bronquial, lo cual provoca un área de colapso sin actividad metabólica relevante. El criterio para la valoración de los nódulos satélites es similar al descrito para el NPS. La identificación de nódulos hipermetabólicos situados en el mismo lóbulo clasifica el tumor como T4, pero esos nódulos no se consideran metástasis. La afectación pleural es relativamente frecuente en los pacientes con cáncer de pulmón. La diferenciación entre malignidad y benignidad es fundamental para determinar la resecabilidad y el uso de la radioterapia. Aunque la nodularidad, el engrosamiento y la captación pleural son indicativos de infiltración, tanto la TC como la RM tienen limitaciones para resolver este interrogante. Por otro lado, la toracocentesis tiene un 30-40% de resultados falsos negativos y es una técnica intervencionista. La objetivación de actividad metabólica en el engrosamiento y/o en la nodularidad pleural es indicativa de malignidad. Deben valorarse con precaución los hallazgos en los pacientes a quienes se ha practicado una pleurodesis por talco, debido a la existencia de depósitos intensos de FDG que pueden condicionar falsos positivos; la presencia en la TC de engrosamientos pleurales con incremento de atenuación contribuye a resolver esta duda. En cualquier caso, el resultado positivo debe confirmarse. Debido al alto valor predictivo negativo de la exploración funcional, es posible reducir el número de procedimientos invasivos en los pacientes en que la técnica metabólica indique la benignidad del derrame pleural.
Por último, se deben seleccionar para la toma de muestras los lugares donde se objetive una zona de mayor actividad metabólica, y tener especial precaución para excluir las áreas ametabólicas (por corresponder con necrosis intratumoral).
Es conocido que en el CPNM (carcinoma epidermoide, adenocarcinoma y carcinoma de células grandes) la invasión metastásica ganglionar del mediastino es un factor limitante de la cirugía. Por ello, es de importancia fundamental precisar con la mayor fiabilidad posible el estado de los ganglios linfáticos del mediastino antes de la indicación de un tratamiento con intencionalidad radical. Los pacientes con metástasis en ganglios linfáticos mediastínicos contralaterales (N3), o estadios N2 avanzados (ganglios homolaterales voluminosos y técnicamente irresecables), no podrían beneficiarse de un tratamiento quirúrgico radical. A través de la TC se pueden obtener evidencias presuntivas de la presencia de enfermedad metastásica en mediastino; evidencias que no son suficientes en el momento de tomar la decisión terapéutica. En muchos pacientes el estadio tumoral se infra o sobrestima cuando la estadificación se realiza solamente mediante la TC. Si se considera que aproximadamente el 26% de los pacientes tendrán invasión de los ganglios del mediastino en el momento del diagnóstico, está justificado que se les practique una mediastinoscopia de estadificación antes de tomar la decisión terapéutica. Las publicaciones sobre la utilización de la PET con FDG en la estadificación del cáncer de pulmón son cada vez más frecuentes14,15. Esto se debe al demostrado valor del método para diagnosticar con fidelidad la extensión de la enfermedad dentro y fuera del tórax, lo que permite implementar el tratamiento adecuado en cada situación clínica. No hay que olvidar que con la PET-FDG se puede, en un solo estudio, ver la extensión de la enfermedad fuera del tórax. Esto permite excluir de la cirugía a los pacientes con enfermedad metastásica a distancia oculta. Si bien es cierto que la captación de FDG en la lesión primaria del CPNM no predice el pronóstico, la estadificación mediante PET en estos pacientes estratifica la supervivencia sin enfermedad con mayor seguridad que la TC16. En un estudio publicado por Pieterman et al17, los resultados de la PET en la evaluación del estado de los ganglios del mediastino en los CPNM otorgan a la PET una sensibilidad del 91% y una especificidad del 86%. En este mismo estudio, los autores encuentran que los resultados de la TC fueron del 75% de sensibilidad y el 66% de especificidad. En un trabajo anterior, también un metaanálisis sobre 514 pacientes estudiados con PET y 2.226 estudiados con TC18, los autores encuentran que la sensibilidad en la detección de metástasis mediastínicas en pacientes diagnosticados de CPNM fue con la PET del 79% y la especificidad del 91%, mientras que los valores hallados para la TC no superaron el 77% en especificidad y el 60% en sensibilidad. No es insólito que se encuentre captación de FDG significativa en ganglios mediastínicos y no corresponda a lesión metastásica. Sin embargo, en el mediastino el valor predictivo positivo de la PET es del 70%. Mejora las tasas de detección de metástasis locales y a distancia en los pacientes con CPNM19. Es un elemento diagnóstico no invasivo de gran poder, capaz de detectar alteraciones metabólicas celulares. Ofrece mayor confianza en la estadificación del CPNM que los otros métodos. Su valor económico se ve compensado al evitar procedimientos quirúrgicos innecesarios en pacientes con compromiso neoplásico mediastínico o diseminación sistémica metastásica, en una probada relación coste-eficiente20.
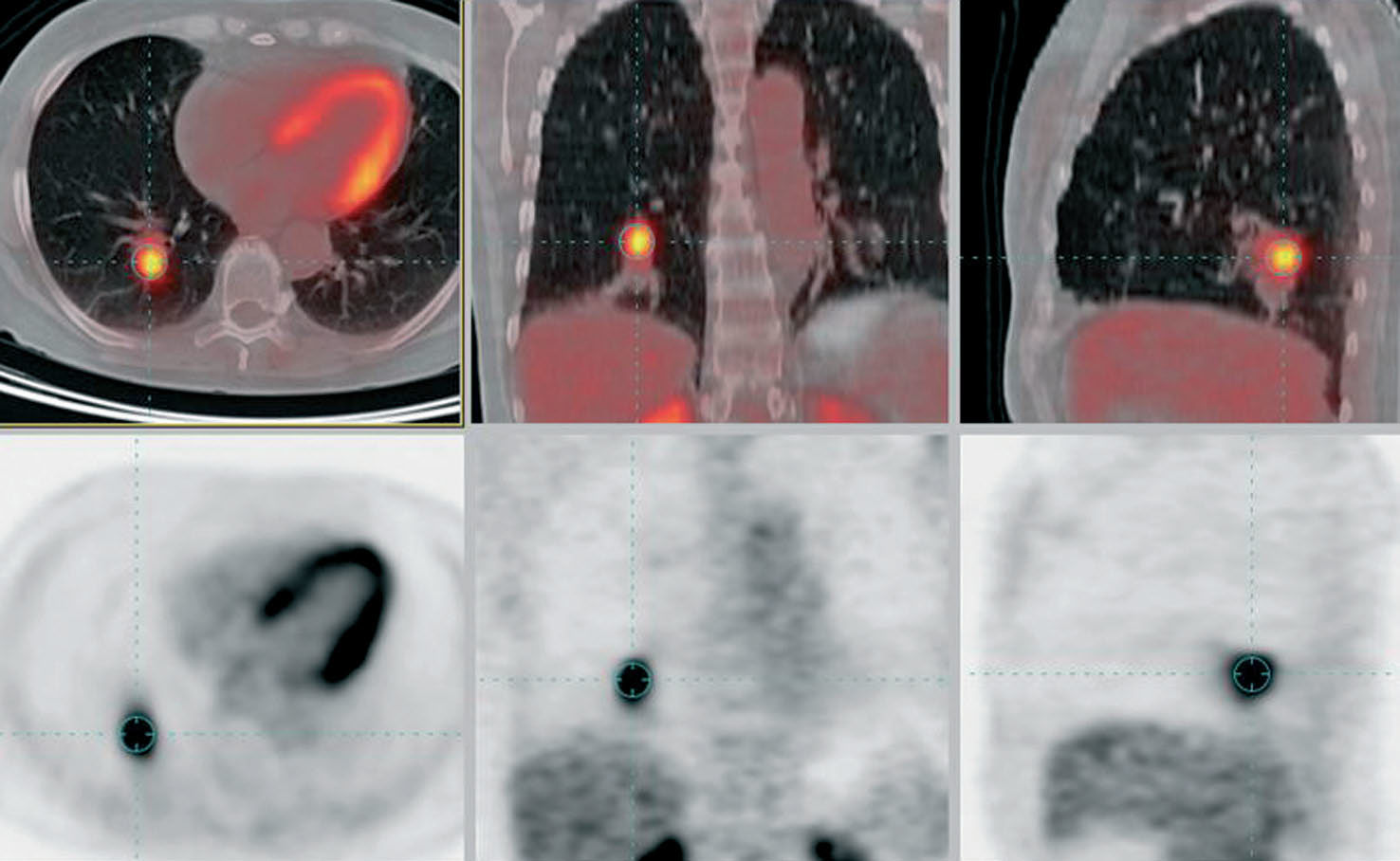
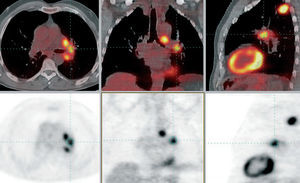
La PET-TC aumenta la seguridad diagnóstica al permitir objetivar, mediante la información morfológica de la TC, la existencia de enfermedad granulomatosa o descartar que sean positivas las débiles acumulaciones visualizadas en estructuras vasculares, además de facilitar la adecuada valoración de los ganglios pequeños (en los que el SUV puede estar subestimado) y la segura localización anatómica de los focos hipermetabólicos (fig. 2). Por otro lado, la correlación con la TC también permite descartar que sea patológica la posible acumulación de FDG en la grasa parda supraclavicular (por activación dopaminérgica) o en los músculos del cuello. El grupo de la Universidad de Leuven describe, en un reciente estudio retrospectivo21, un mejor TNM con PET-TC (el 80, el 98 y el 70%) que con TC (el 66, el 88 y el 46%) o PET (un 68, un 96 y un 54%) tras correlacionarlo visualmente con la TC.
Fig. 2. Estadificación mediastínica de carcinoma de pulmón no microcítico. Tomografía por emisión de positrones-tomografía computarizada: lesión maligna en el lóbulo superior izquierdo con adenopatías en la ventana aortopulmonar e hilio pulmonar izquierdo.
La técnica instrumental más utilizada para confirmar los hallazgos de la PET-TC es la mediastinoscopia. Aunque ésta tiene limitaciones para la valoración de algunas estaciones ganglionares (ventana aortopulmonar, mediastino anterior), actualmente se considera la técnica de elección para confirmar la afectación ganglionar. Su sensibilidad es aproximadamente del 90%. Debido a la posibilidad de falsos positivos con la PET-TC, los resultados positivos deben confirmarse utilizando la imagen de guía para la mediastinoscopia. Sin embargo, dado el alto valor predictivo negativo de la PET-TC, en los casos en que esta exploración no objetive afectación ganglionar mediastínica puede excluirse la realización de la mediastinoscopia.
La presencia de enfermedad metastásica en el momento del diagnóstico es un hecho bastante frecuente, que obliga a excluir a estos pacientes de la posibilidad de recibir tratamientos con fines curativos. Por otra parte, tras el tratamiento algunos pacientes desarrollan metástasis, lo que probablemente indique que en el momento del diagnóstico ya había diseminación micrometastásica. Por tanto, es de crucial importancia realizar una valoración adecuada con objeto de estudiar la posible afectación extratorácica. La PET ha mostrado un mayor rendimiento diagnóstico que la TC en el estudio de la enfermedad metastásica. La adición de una técnica funcional a la información proporcionada por la TC hace que cambie el manejo terapéutico de un número significativo de pacientes (10-40%).
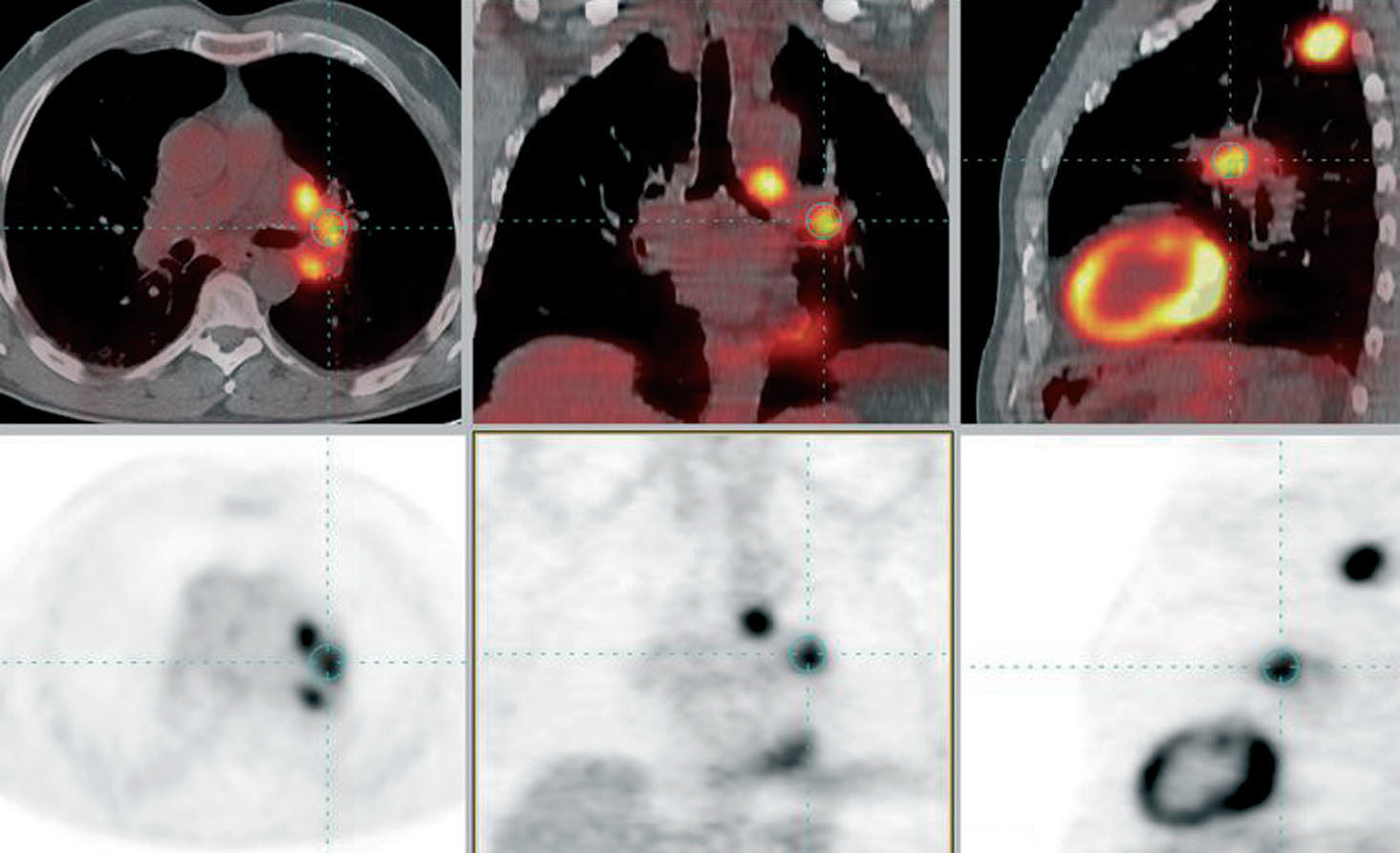
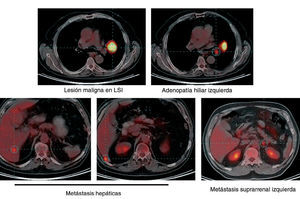
La PET-TC es una técnica morfofuncional de cuerpo entero que combina la información proporcionada por las 2 técnicas, por lo que es ideal para el estudio de la enfermedad metastásica (fig. 3). Una exploración normal incluye desde la base del cerebro hasta la porción superior de los miembros inferiores, por lo que se incluyen las localizaciones en que más frecuentemente se producen metástasis en el CPNM (suprarrenal, hueso, hígado, pulmón, tejidos blandos), con alguna excepción (cerebro). Los pacientes con CPNM presentan con relativa frecuencia (10-15%) adrenales aumentadas de tamaño en la TC (incidentalomas). Sin embargo, dos tercios de ellas son benignas. La información proporcionada por la PET tiene un alto rendimiento para confirmar o descartar metástasis, lo que permite reducir el número de biopsias innecesarias. Ante un nódulo adrenal hipermetabólico hay que confirmar la existencia de metástasis mediante biopsia por aspiración. Si el nódulo sólo se visualiza en la TC y es subcentimétrico (situación excepcional), hay que valorar la posibilidad de un falso negativo. Con relación a las metástasis óseas, la información proporcionada por la PET-TC tiene una sensibilidad similar (90%), pero una especificidad superior (> 98%) a la gammagrafía ósea (60%). Se ha descrito una menor actividad metabólica en las metástasis osteoblásticas, pero sobre todo en otros tumores como son el cáncer de mama y el de próstata. Debido al menor número de falsos positivos y a la posibilidad de mostrar la posible afectación de tejidos blandos, el rendimiento de esta técnica se considera excelente para el estudio de este tipo de metástasis, con una exactitud diagnóstica superior al 96% según algunos autores22.
Fig. 3. Estadificación mediastínica y extratorácica de carcinoma de pulmón no microcítico. LSI: lóbulo superior izquierdo.
La PET-TC también es una exploración útil para la detección de metástasis hepáticas. La información proporcionada por la PET posee un valor añadido respecto a la obtenida mediante la TC, permitiendo reducir los posibles falsos positivos y confirmar los hallazgos dudosos. Las metástasis subcentimétricas pueden ser causa de falsos negativos. Con relación a las metástasis pulmonares, su valoración es similar a la descrita para el NPS. La presencia de una linfangitis carcinomatosa debe sospecharse ante la existencia en la TC de un patrón reticulonodular con engrosamiento de las líneas septales que muestra un incremento difuso de la captación con FDG. En algunas ocasiones la PET-TC permite objetivar la presencia de un tumor sincrónico, sobre todo en la región colorrectal. La PET-TC muestra una limitada utilidad para la valoración de las posibles metástasis cerebrales. Ante esta sospecha clínica, la técnica de elección debe ser la RM. La PET tiene una limitada resolución espacial; además, la captación intensa y fisiológica de la FDG por la cortical dificulta la objetivación de las posibles metástasis. Aunque el patrón normal de la metástasis es la visualización de un foco hipermetabólico, el patrón metabólico puede ser muy variable. En ocasiones puede observarse un incremento de captación de FDG en una cuerda vocal. Este hecho se debe a la afectación del nervio recurrente por el tumor o las adenopatías. Como consecuencia se produce la hiperutilización de la cuerda vocal sana (por compensación fisiológica), que es la que muestra la hipercaptación, y una parálisis de la afectada. La utilización de la PET-TC ha permitido reducir los posibles casos de falsos positivos ligados a la PET, fundamentalmente al permitir descartar la actividad visualizada en los músculos y la grasa parda como causa de error.
La estadificación del CPNM fue una de las indicaciones de PET sometidas a uso tutelado por el Ministerio de Sanidad y Consumo, cuyos resultados se han publicado recientemente8.
Valoración de la respuesta al tratamiento
La valoración de la respuesta por imagen implica la obtención de un estudio basal y otro tras el tratamiento, que se comparan. Actualmente se utiliza un criterio morfológico, el parámetro de la reducción de la masa tumoral evaluada por la TC criterios RECIST, de response evaluation criteria in solid tumors (criterios de evaluación de la respuesta en tumores sólidos), para determinar el grado de respuesta al tratamiento. Para realizar esta valoración se precisa medir en el plano axial el diámetro mayor de las masas tumorales y, tras calcular la suma total, definir el tamaño tumoral total. Utilizando este criterio, se habla de respuesta completa (sin evidencia de tumor), respuesta parcial (un 30% de reducción del tamaño tumoral), enfermedad estable (sin modificación) y enfermedad progresiva (incremento del 20% del tamaño del tumor).
La información funcional proporcionada por la PET aporta una visión no ligada al parámetro de tamaño, por lo que evita el error inducido por la dificultad que entraña diferenciar fibrosis de tumor cuando se utiliza el criterio morfológico. La información metabólica de la PET permite conocer el incremento, la persistencia, reducción o desaparición de la captación de FDG por el tumor. Los pacientes en los que se ha producido la completa desaparición de la actividad metabólica en el área tumoral muestran un buen pronóstico, lo contrario de lo que sucede en aquellos en que persiste dicha actividad después del tratamiento. La única limitación estriba en la posible presencia de enfermedad microscópica, que por su volumen tumoral está por debajo de los límites de resolución del sistema.
La Organización Europea para la Investigación y el Tratamiento del Cáncer (criterios EORTC) propone la reducción entre un 15 y un 25% del SUV como una respuesta metabólica parcial tras un ciclo de tratamiento. Sin embargo, se precisan series más amplias y metaanálisis para establecer con más rigor los criterios que deben utilizarse en la valoración tras la administración de quimioterapia, y especialmente con PET-TC, donde los criterios anatómicos se aúnan con los metabólicos.
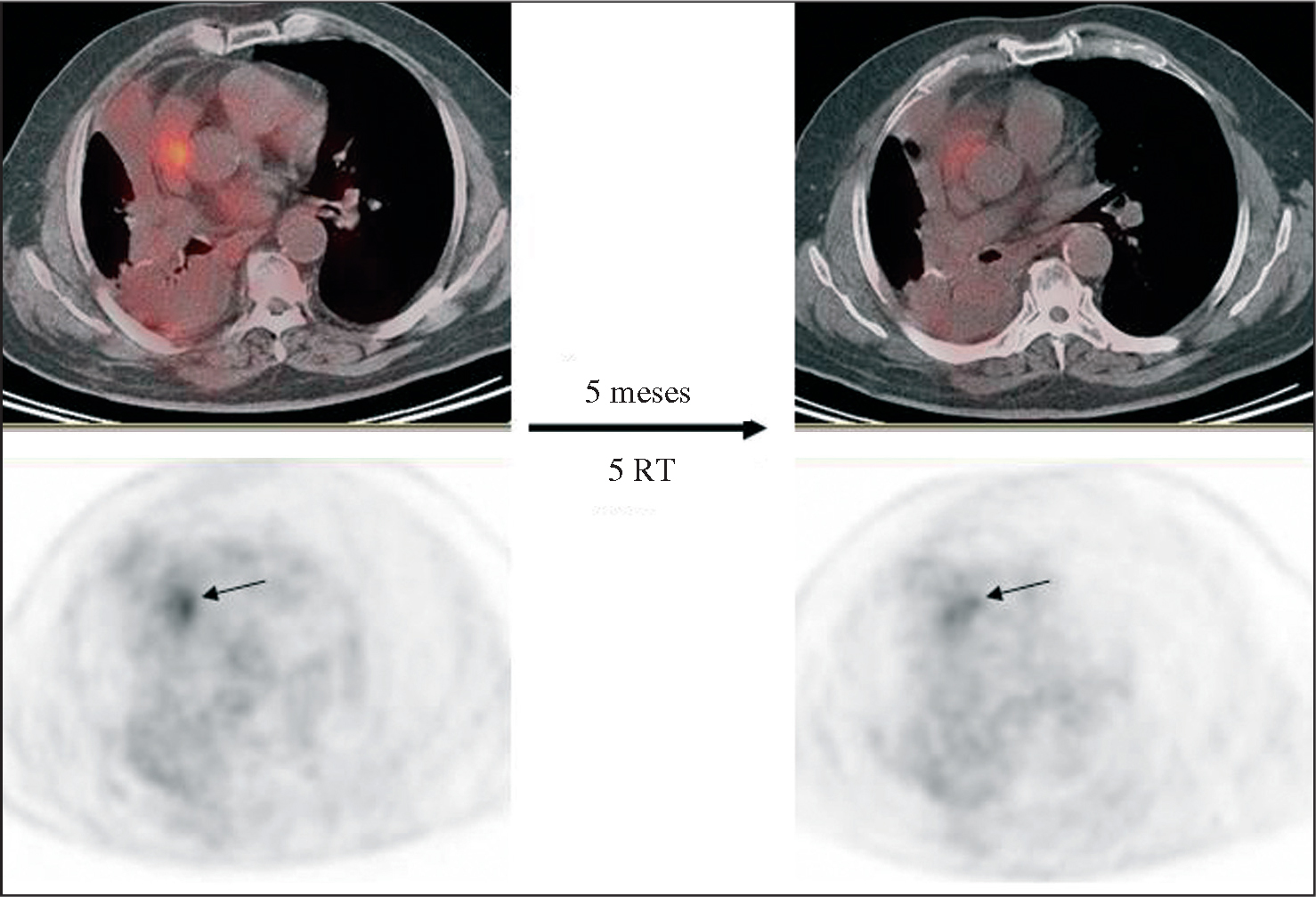
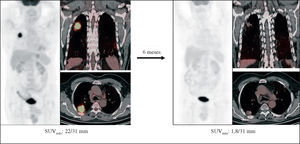
El valor de la PET en la evaluación de la respuesta a la quimioterapia (fig. 4) ha sido referido por varios grupos en estudios prospectivos23. Por ejemplo, en un estudio piloto de Vansteekiste et al23 la PET ha demostrado ser más útil que la TC en la evaluación del descenso del estadio tumoral, y también poseer un valor pronóstico: los pacientes con respuesta en la PET (definida como desaparición de las lesiones mediastínicas y descenso del al menos el 50% del SUV del tumor primario) presentan un mejor pronóstico que aquéllos sin respuesta.
Fig. 4. Valoración de la respuesta a la quimioterapia y radioterapia en un carcinoma de pulmón no microcítico situado en el lóbulo superior derecho. Tomografía por emisión de positrones-tomografía computarizada: disminución de tamaño y notable disminución de actividad metabólica de la lesión neoplásica en el segmento II del pulmón derecho.
Algunos grupos incluso apuntan la posible utilidad de la PET como herramienta válida en la selección de pacientes para un tratamiento intensivo locorregional tras la quimioterapia de inducción24. Ryu et al25 encuentran en la PET una elevada sensibilidad (88%) pero una limitada especificidad (67%) para la detección de enfermedad residual en el tumor primario y, al contrario, una elevada especificidad (93%) y una limitada sensibilidad (58%) en la reestadificación ganglionar mediastínica. Akhurst et al26 muestran cómo la PET, tras el tratamiento de inducción (preferentemente quimioterapia), aumenta el estadio tumoral ganglionar en el 33% de los pacientes y lo disminuye en el 15%. Pottgen et al27 describen la utilidad de la PET-TC para predecir la respuesta tras neoadyuvancia con quimio-radioterapia en 55 pacientes. Este grupo refiere la utilidad de la técnica no sólo para seleccionar a pacientes con opciones de cirugía resecable, sino también para predecir la respuesta al tratamiento por parte tanto del tumor primario como de los ganglios mediastínicos.
De todas formas, la evidencia hasta el momento actual es muy limitada28 y son necesarias series más amplias que permitan modificar los actuales criterios anatómicos (RECIST) de respuesta al tratamiento, en especial en el cáncer de pulmón de células pequeñas29.
Seguimiento, detección de recurrencia y valor pronóstico
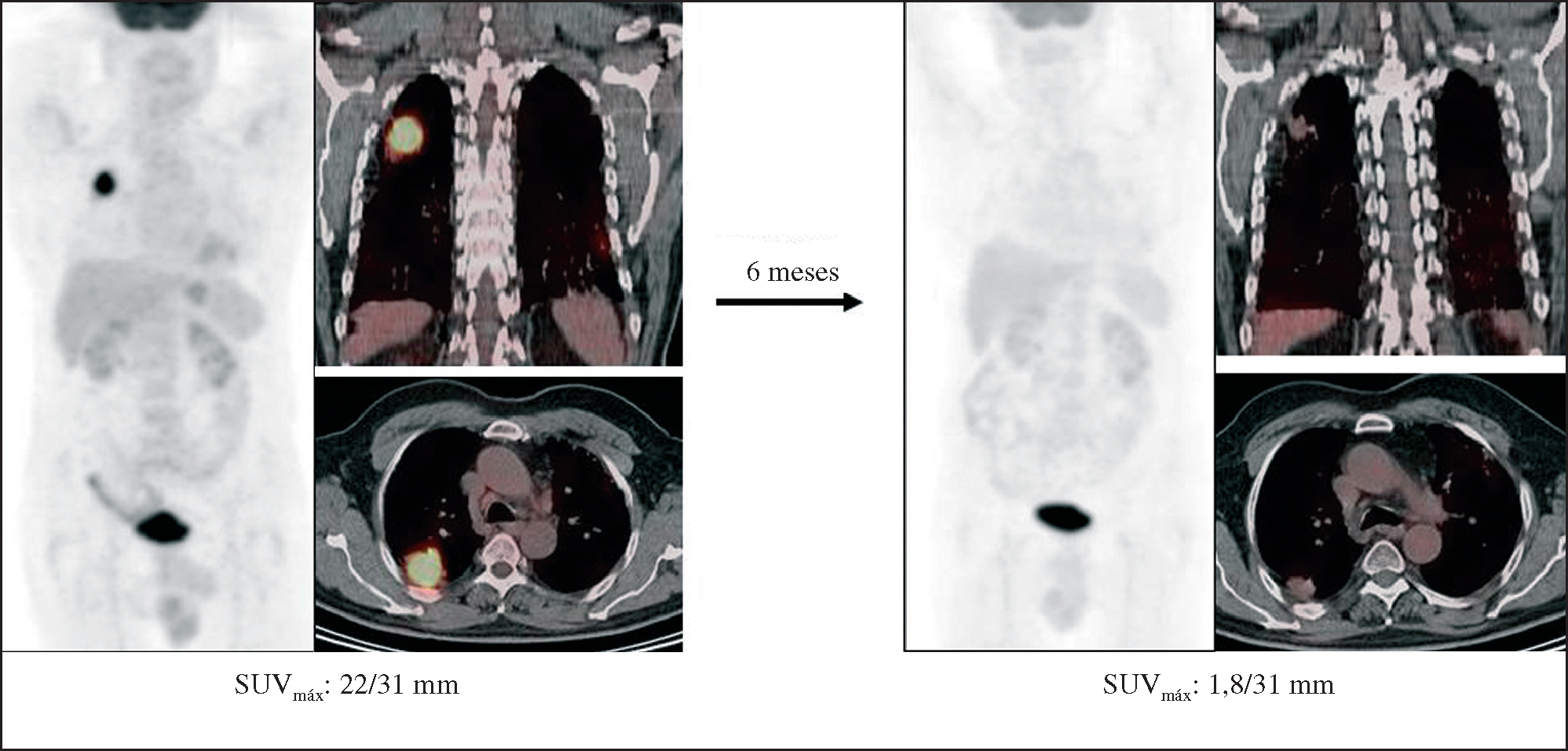
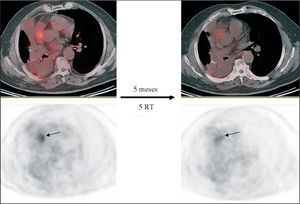
En los casos de sospecha de recurrencia o cambios tras tratamiento se han descrito30 para la PET una sensibilidad del 97-100%, una especificidad del 62-100% y una precisión diagnóstica del 78-98%. Los falsos positivos debidos a neumonitis tras radiación o a la presencia de macrófagos en la necrosis tumoral pueden producirse si la PET se realiza al poco tiempo de finalizar la radioterapia31,32. Tras la administración de ésta suelen producirse neumonitis, con un pico que se sitúa entre las 6 y las 12 semanas tras la finalización del tratamiento. Con vistas a una correcta valoración de la viabilidad tumoral, se recomienda un intervalo de 4 a 6 meses entre la finalización de la radioterapia y la realización del estudio de PET (fig. 5).
Fig. 5. Carcinoma epidermoide de pulmón T4 N0 M0. Neoadyuvancia con quimioterapia. Valoración de la actividad residual tras radioterapia (RT). Posibilidad de rescate quirúrgico. Tomografía por emisión de positrones-tomografía computarizada: captación de fluorodesoxiglucosa (FDG) tras RT en relación con cambios postratamiento.
La PET es una prueba con importantes limitaciones anatómicas, que dificultan con frecuencia la localización exacta de las lesiones que detecta. En el caso de las recurrencias, la asociación de una anatomía alterada por los tratamientos y la captación de FDG en las zonas con inflamación postratamiento puede interferir en la correcta interpretación de los estudios metabólicos33. Este problema se resuelve en gran parte gracias a los nuevos equipos híbridos PET-TC34.
Varios estudios retrospectivos35-37 en pacientes con CPNM han señalado que el SUV del tumor primario en el momento del diagnóstico es predictivo del control de la enfermedad y de la supervivencia. Se observó una relación entre el SUV y otros importantes factores predictivos como el estadio, el tamaño tumoral o la situación clínica. Sasaki et al38 mostraron que el SUV del tumor primario era el factor pronóstico más importante en los pacientes sometidos a cirugía curativa o radioterapia. Si el SUV era inferior a 5,0, el intervalo sin enfermedad era superior al de los casos en que el SUV era mayor de 5,0, lo cual iba asociado a una mayor supervivencia global. Recientemente Bryant et al39, en un estudio con 397 pacientes, han observado que el SUV de los ganglios mediastínicos es un factor pronóstico de malignidad, que se incrementa hasta el 92% en las estaciones N2 si se considera como punto de corte un SUV de 5,3.
Planificación de la radioterapia
Una apropiada estadificación de la enfermedad tumoral permite la planificación de los tratamientos que se aplicarán a los pacientes oncológicos. La PET con FDG es una herramienta diagnóstica de gran utilidad en la detección de las lesiones malignas, superior a la TC o a la RM en muchos tipos de tumores. La integración de la información metabólica aportada por la PET y de los datos anatómicos de la TC permite incrementar el rendimiento diagnóstico respecto a la delimitación de lesiones en cerca del 20-30%.
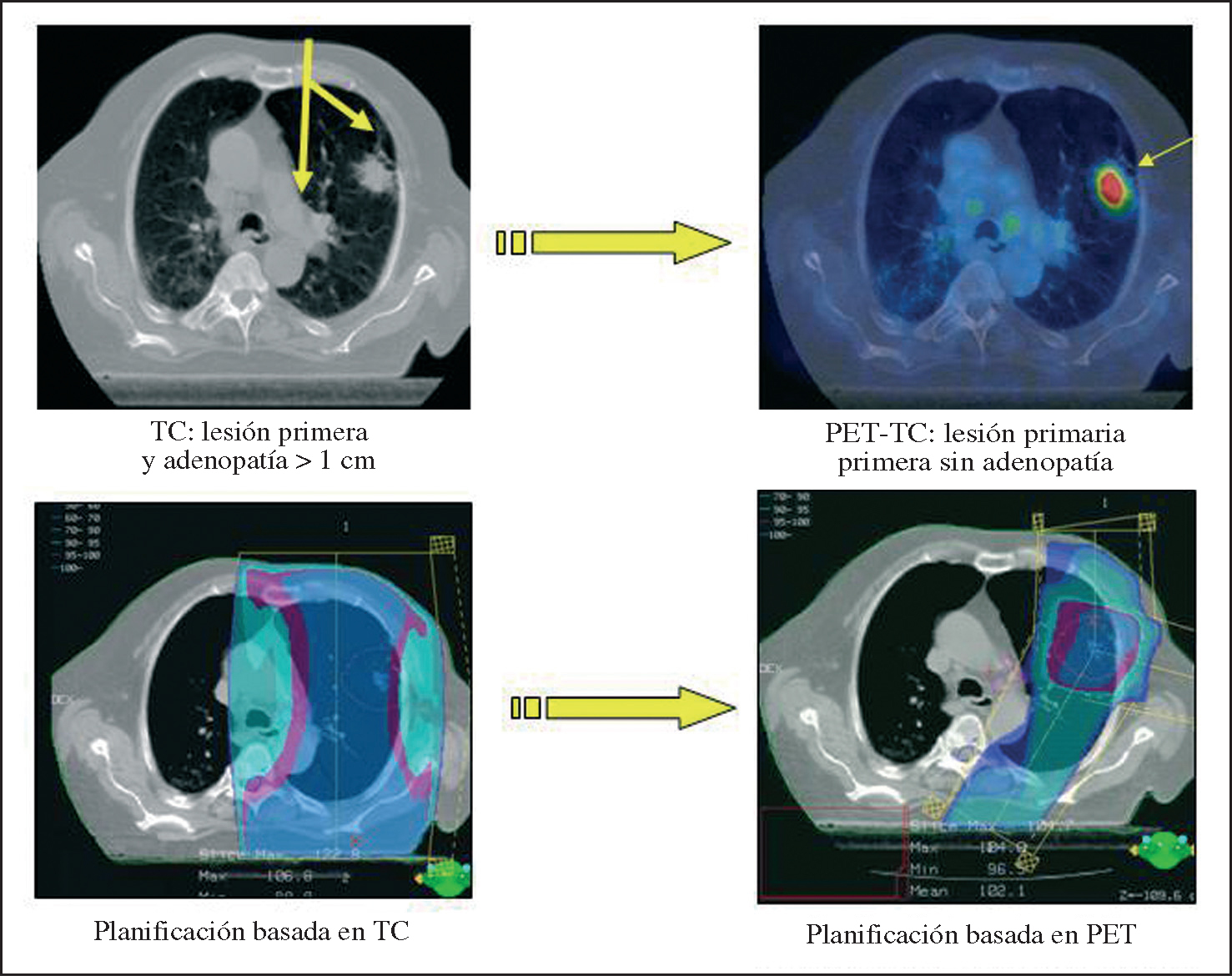
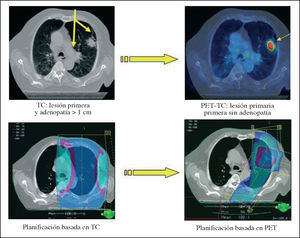
Los equipos híbridos PET-TC tienen una importante influencia en la planificación de los tratamientos de radioterapia no sólo por lo que se refiere al cálculo de las dosis de radiación, sino también al volumen tumoral a tratar, como se ha demostrado en estudios realizados con ambas técnicas por separado40-43. La imagen con FDG permite delimitar perfectamente dentro de la imagen anatómica del tumor cuáles son las zonas de actividad maligna y su intensidad. Esto permitirá una mayor eficacia en los tratamientos aplicados y evitará el daño en tejidos sanos peritumorales. Estudios recientes44-45 muestran que la información metabólica de la PET puede cambiar el volumen tumoral a tratar hasta en el 56% de los casos (fig. 6). Además, se ha introducido un nuevo parámetro dentro de la planificación radioterápica: el volumen biológico tumoral (BTV, de biological tumor volume).
Fig. 6. Planificación de la radioterapia a partir de la tomografía por emisión de positrones. Disminución del volumen tumoral a tratar.
Basar la planificación de la radioterapia en la información aportada por la PET-TC permite la correcta clasificación de lesiones que no resultan concluyentes para la TC, al presentar similar densidad. Además, es capaz de detectar lesiones a distancia no conocidas antes del estudio PET-TC, gracias a la gran sensibilidad que en la detección de la enfermedad maligna ofrece la imagen con FDG.
La integración de los equipos híbridos PET-TC a la planificación tridimensional de radioterapia permite delimitar de forma más exacta el volumen si se compara con la TC. Reduce el riesgo de errores en la localización topográfica de las lesiones y minimiza la dosis de radiación ionizante que reciben los órganos que no son diana. Cambia los actuales conceptos de planificación de radioterapia al considerar los aspectos metabólicos y biológicos de la enfermedad tumoral, y no sólo los estrictamente anatómicos. La asociación de nuevas modalidades como la tomoterapia con estudios PET-TC (en modo 4D) supondrá en un futuro no muy lejano una mejora sustancial tanto del control local de la enfermedad como de la aparición de las secuelas tras el tratamiento.
Detección de enfermedad maligna pleural
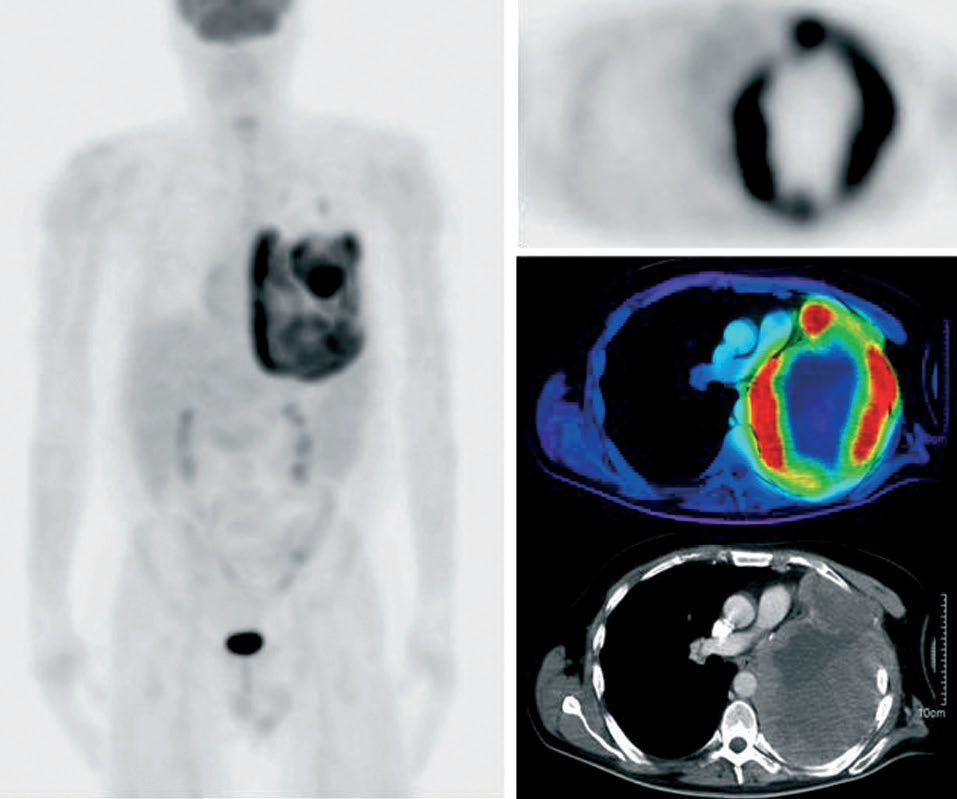
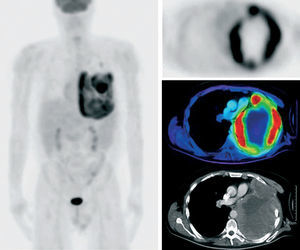
En el caso del mesotelioma pleural maligno, el tratamiento quirúrgico es posible en las fases iniciales, mientras que en estadios más avanzados es necesario aplicar diversas medidas terapéuticas (quimioterapia, radioterapia y cirugía). Meignan et al46 al describieron la PET con FDG como útil en los estadios precoces de la enfermedad para la detección de la afectación ganglionar (véase ejemplo de la fig. 7) y de las metástasis a distancia. Sin embargo, apuntan que el principal inconveniente de esta técnica es la dificultad para la detección de lesiones pequeñas y difusas, como ocurre con frecuencia en esta enfermedad tumoral. En el mismo estudio encontraron que un valor de SUV mayor de 4 era un factor pronóstico de supervivencia, y el metabolismo de la FDG se podría utilizar como predictor de la respuesta a la quimioterapia.
Fig. 7. Detección de lesiones activas en un mesotelioma pleural maligno. No hay afectación extratorácica.
La PET-TC puede mejorar la estadificación del mesotelioma pleural maligno47 respecto de las otras técnicas de imagen. En el estudio de Erasmus et al48, que incluyó a 29 pacientes candidatos a neumonectomía extrapleural tras estudio clínico y radiológico convencional, la PET-TC detectó lesiones que hicieron desestimar la cirugía en el 37,9% de los casos y metástasis extratorácicas no esperadas en el 24,1%. Ambrosini et al49, en una reciente publicación donde comparan la PET-TC con la TC en 15 pacientes, refieren que, aunque aquélla no aportó mayor información sobre el tumor primario, sí detectó afectación ganglionar mediastínica no esperada en el 40% de los pacientes y metástasis a distancia en el 20%. En su serie, la PET-TC supuso un cambio del manejo terapéutico en el 33,3% de los casos. Otros grupos han publicado resultados similares50 sobre la rentabilidad de la PET-TAC en esta situación clínica.
Correspondencia: Dr. A. Maldonado.
Centro PET Recoletas La Milagrosa.
Modesto Lafuente, 14. 28010 Madrid. España
Correo electrónico: antonio.maldonado@gruporecoletas.com
Recibido: 19-9-2006; aceptado para su publicación: 24-10-2006.