Los traumatismos torácicos (TT) son un problema frecuente en nuestro medio, derivado de la elevada incidencia de los accidentes de tráfico, domésticos y laborales. También son frecuentes las agresiones y accidentes de otro tipo, como los deportivos. Tienen asociada una mortalidad aproximada del 10%, en muchos casos una vez el paciente ha ingresado en el hospital. En Estados Unidos, donde existen datos más fiables, se calcula que los traumatismos provocan alrededor de 100.000 muertes al año, de las cuales, los TT cerrados son directamente responsables en el 20-25% y en otro 50% contribuyen de forma importante. En la mayoría de las ocasiones medidas sencillas de diagnóstico y tratamiento pueden prevenir situaciones de extrema gravedad e incluso el fallecimiento de los pacientes. Un bajo porcentaje de casos requieren una toracotomía, cifra que no suele exceder del 10-20% de todos los TT1,2.
Traumatismos torácicos según la afectaciónTraumatismos de la pared torácicaFracturas costalesLas fracturas costales (FC) son la lesión más frecuente tras un TT y se consideran un indicador importante de la severidad del mismo, ya que reflejan una gran cantidad de energía absorbida por la pared torácica3. Son más frecuentes las FC entre el 3° y 9° arco2. En las bajas (inferiores al 8° arco costal), las lesiones asociadas pueden situarse a nivel del abdomen. Las de los tres primeros arcos indican, por lo general, un TT grave con posibilidad de lesiones mediastínicas, neurológicas, vasculares y extratorácicas asociadas.
A partir de tres FC, las lesiones extratorácicas asociadas, la tasa de complicaciones y la mortalidad aumentan de manera significativa, por lo que se ha considerado este número como indicador de ingreso. Todo ello se incrementa en las FC múltiples y en las bilaterales3-5, por lo que en estos casos es recomendable el ingreso en una Unidad de Cuidados Intensivos (UCI). Sin embargo, no existen estudios clínicos aleatorizados (ECA) que demuestren de manera clara el beneficio del tratamiento intrahospitalario frente a actuaciones protocolizadas en el ámbito extrahospitalario. La mortalidad puede llegar al 15% en casos de más de 6 FC6.
En los pacientes jóvenes predominan los accidentes de tráfico, laborales y deportivos y en los ancianos las caídas fortuitas, donde el impacto suele ser más moderado. Ello explica que en algunas series se haya descrito una menor mortalidad en este grupo de población3. Sin embargo, en el análisis concreto de las FC, la edad parece un factor determinante. Un TT moderado en el anciano puede provocar múltiples fracturas, y la comorbilidad se incrementa con la edad, siendo de especial importancia la de origen respiratorio.
El diagnóstico radiológico de las FC aisladas se realiza con una radiografía simple de tórax. La disponibilidad actual de la TAC ha potenciado su uso rutinario en pacientes con TT grave, habiendo demostrado ser superior en el diagnóstico de lesiones asociadas y en la propia evaluación de las FC7.
El alivio del dolor es trascendental, ya que permite una adecuada ventilación, que la tos sea eficaz y se pueda realizar la adecuada fisioterapia respiratoria. El uso intravenoso de antiinflamatorios no esteroideos y opiáceos es lo más extendido, siendo los efectos secundarios su principal inconveniente. Las técnicas loco-regionales incluyen el bloqueo del nervio intercostal, la analgesia epidural frente a los opiáceos (fentanilo, morfina y buprenorfina), anestésicos locales (bupivacaína, ropivacaína) o una combinación de ambos, el bloqueo torácico paravertebral y, con muchísima menor frecuencia, los opiodes intratecales. Para el tratamiento del dolor agudo y crónico también se ha usado la estimulación eléctrica transcutánea. El aspecto más controvertido y estudiado es el uso de la analgesia epidural frente a los opiáceos intravenosos en pacientes con FC múltiples. En los ECA publicados en los últimos 20 años existe un beneficio de la analgesia epidural al evaluar el grado de control del dolor8, la aparición de neumonía nosocomial9, la estancia media en UCI y hospitalaria10, y en el número de días de ventilación mecánica (VM)9,10. El único beneficio confirmado en un metanálisis ha sido la disminución de días de VM cuando se utilizan anestésicos locales en vez de opiáceos por vía epidural. También se ha detectado un aumento significativo de la hipotensión sin implicaciones clínicas. El uso de la analgesia epidural está limitado por el alto número de pacientes con lesiones asociadas en otros órganos, fundamentalmente lesiones del sistema nervioso central y de la columna vertebral, y es probable que esto sea lo que explique el pequeño tamaño muestral que se presenta en los trabajos9-12.
Establecer una recomendación específica para la elección del método analgésico es complicado. Probablemente, una analgesia multimodal adaptada a las necesidades de cada paciente y centro concreto sea la opción más eficiente, pero hacen falta estudios para valorarla.
Fracturas del esternón y de la escápulaSuelen ser consecuencia de un traumatismo directo. Pueden hallarse en el seno de un TT grave por ser huesos que se suelen fracturar por un impacto de alta intensidad. Salvo que exista un importante desplazamiento, no requieren un tratamiento específico1.
Tórax inestable (flail chest)El tórax inestable es una situación peculiar e infrecuente en la que se han producido FC múltiples con dos o más focos y/o fracturas que implican a la unión condrocostal, que provocan que un fragmento de la pared torácica quede aislado del resto. La respiración paradójica se caracteriza por un movimiento inverso del segmento afectado con respecto al resto del tórax. La dinámica normal respiratoria se altera de forma manifiesta, a lo que suelen sumarse lesiones pulmonares importantes, generalmente una contusión pulmonar, o mediastínicas graves. Su presencia es indicadora de un traumatismo de alta energía, y en más de la mitad de los casos termina en una situación de insuficiencia respiratoria que requiere apoyo ventilatorio13. Sin embargo, un porcentaje pequeño de pacientes puede tener un tórax inestable sin lesiones asociadas y evolucionar de manera satisfactoria con analgesia y fisioterapia.
La información disponible sobre este tipo de TT proviene mayormente de estudios retrospectivos observacionales y algunos estudios prospectivos que intentan evaluar distintos tipos de intervención terapéutica. Se estima que el tórax inestable sucede entre el 1,5 y el 10% de los TT5, con una mortalidad que varía entre el 12,5 y el 33%, en parte producida por la gravedad de las lesiones concomitantes14. De hecho, se ha observado un incremento en la frecuencia de lesiones asociadas (contusión pulmonar, ocupación pleural), en la incidencia de complicaciones respiratorias y en la estancia media en UCI13. Es por ello que, en la mayoría de los casos, se precisa VM a no ser que no haya lesiones asociadas y el fragmento con respiración paradójica sea de pequeño tamaño.
Los objetivos básicos del tratamiento son el aporte de oxígeno, la analgesia y una adecuada limpieza del árbol traqueobronquial, utilizando la broncoscopia, si es preciso. El uso de los métodos de compresión torácica no tiene suficiente evidencia científica para avalar su uso y puede agravar la situación de pérdida de capacidad vital y contribuir a la formación de atelectasias al alterar la mecánica respiratoria.
El tratamiento estándar consiste en VM, también denominada “fijación interna”. Con ella se estabiliza la pared torácica hasta que se desarrolla una fibrosis perilesional, lo que suele suceder durante las tres primeras semanas tras el TT. En algunos pacientes con tórax inestable e insuficiencia respiratoria, la VM no invasiva en modo CPAP ha demostrado tener menores complicaciones y mortalidad que la VM convencional14. Hacen falta, no obstante, más estudios para establecer una recomendación clara del tipo de pacientes que se beneficiarían de este tipo de tratamiento.
El beneficio inmediato de una intervención de fijación costal quirúrgica, en términos de morbilidad, mortalidad y recuperación funcional es escaso15,16. Los pacientes que más se benefician de la intervención son aquellos con lesiones anterolaterales y aquellos en los que una intubación prolongada pueda dar lugar a más complicaciones. La intervención se recomienda en los casos en los que la única causa para mantener la VM sea el tórax inestable, así como en aquellos que deben ser intervenidos por otra causa y en los casos de una gran destrucción costal, también denominada “toracoplastia traumática”17.
Traumatismos pulmonaresUna laceración pulmonar es una rotura del parénquima que crea un espacio aéreo con distintos grados de hemorragia y que puede ser única o múltiple. Es más frecuente tras un traumatismo penetrante, aunque en las últimas décadas se ha observado un aumento de los casos en los que ha sido necesario establecer una indicación quirúrgica tras TT cerrados de alta energía18.
La mayoría de las laceraciones se localizan en el tercio externo de la superficie pulmonar, y se resuelven al lograr una correcta expansión pulmonar. Las lesiones más centrales pueden comprometer vasos y bronquios de mayor calibre o afectar a una amplia zona y constituir un estallido pulmonar, requiriendo entonces una toracotomía19. La sutura simple y la resección atípica son técnicas adecuadas para tratar lesiones periféricas, sobre todo las secundarias a heridas por arma blanca. Para las lesiones más profundas que comprometen vasos y bronquios de mayor calibre o para las hiliares puede ser necesaria la lobectomía e incluso la neumonectomía. La tractotomía es una técnica diseñada para las lesiones situadas en la profundidad del lóbulo, en base al concepto de “control del daño pulmonar” que permite un acceso rápido a las causantes de hemorragia o fuga aérea (tractotomía diagnóstica). Si con ello se controlan los daños, puede evitarse la necesidad de una lobectomía.
La mortalidad operatoria se sitúa entre el 25 y el 30% y se incrementa con la cuantía del parénquima resecado18-20. Influye mucho la gravedad de las lesiones asociadas, habiéndose descrito como factores que afectan negativamente a la mortalidad el TT cerrado, un índice de severidad alto, la necesidad de laparotomía concomitante, la necesidad de transfusión y el número de unidades transfundidas y parámetros fisiológicos como menor tensión arterial al ingreso y menor temperatura corporal19. El abordaje más utilizado es la toracotomía anterolateral, ya que permite un acceso rápido al hilio. Para evitar el paso de sangre al pulmón sano es útil un bloqueador bronquial colocado a través de un tubo orotraqueal. El control del hilio pulmonar mediante pinzado, incluso manual, puede ser necesario en las laceraciones profundas18.
El sangrado parenquimatoso puede evolucionar hacia la formación de un hematoma pulmonar que no suele interferir en el intercambio gaseoso, pero que puede infectarse, dando lugar a un absceso pulmonar. No se sabe con exactitud la incidencia, porque en muchos casos pasa desapercibido o se desarrolla a partir de focos de contusión pulmonar. No suele ser visible en la radiografía hasta que han pasado entre 24 y 72 horas del traumatismo. La TAC es más precisa en el diagnóstico. La evolución natural del hematoma es hacia la reabsorción en 3-4 semanas, pero en algunos casos se produce una encapsulación y fibrosis21.
La contusión pulmonar es la lesión asociada más frecuente en los TT, siendo más común en los cerrados. Puede presentarse también de forma aislada. La hemorragia y posterior edema alveolar se reflejan en la existencia de estertores crepitantes en la auscultación, hipoxemia y disminución de la compliance, lo que puede conducir a una insuficiencia respiratoria. En la TAC aparecen unos infiltrados parcheados que tienden a la coalescencia en los primeros días22. La mortalidad puede llegar al 24% cuando existen lesiones asociadas23, aumentado el riesgo de desarrollar un distrés respiratorio. Todo ello aconseja el ingreso para mantener una adecuada oxigenación, fluidificación de secreciones y ventilación, habiéndose utilizado incluso la VM no invasiva22. El uso de antibióticos de manera profiláctica y de corticoides no ha demostrado ninguna eficacia.
Síndrome de ocupación pleuralNeumotórax traumáticoUna gran cantidad de pacientes que ha sufrido un TT desarrolla un neumotórax solo o en forma de hemoneumotórax, pudiendo llegar a representar más de un 20% de los casos3. Puede estar presente en la evaluación inicial o desarrollarse con posterioridad. El espectro sintomático es amplio según el grado y tolerancia del paciente al colapso pulmonar. El tratamiento del neumotórax traumático es, en principio, el drenaje pleural (DP).
En los que suceden en el contexto de un TT moderado, son de pequeño volumen, sin repercusión clínica y sin necesidad de VM, existe la posibilidad de mantener al paciente en observación. Esta postura viene apoyada en trabajos en los que se refirió la necesidad de DP en menos del 10% de los casos24. La indicación quirúrgica se limita a la fuga prolongada de aire y al déficit de expansión pulmonar, lo que puede realizarse mediante videotoracoscopia25.
El neumotórax a tensión se produce por una lesión pulmonar con componente valvular unidireccional que hace que penetre aire en la cavidad pleural sin posibilidad de ser evacuado. Se produce compresión mediastínica y del pulmón contralateral. Puede ser originado por el propio TT o por la VM, sobre todo si se establece presión positiva. El diagnóstico puede establecerse con facilidad ante un cuadro muy agudo de disnea, dolor torácico, taquicardia, hipotensión e incluso ingurgitación yugular. La exploración física permite confirmar el cuadro con una simple percusión (timpánica) y auscultación (ausencia de murmullo vesicular). El tratamiento debe ser inmediato, sin esperar a una comprobación radiológica. Se debe colocar un DP o, si no se dispone de él, una aguja de grueso calibre que permita la descompresión.
El neumotórax abierto se produce por una solución de continuidad de la pared del tórax que da lugar al paso de aire al interior para equilibrar la presión atmosférica si la lesión es importante (dos tercios del diámetro de la tráquea). La ventilación se afecta de forma grave llegando a la hipoxia e hipercapnia. De forma inicial, debe asegurarse el cierre del defecto, que puede ser provisional con un vendaje oclusivo. Debe también colocarse un DP. Estas lesiones requieren siempre su reparación quirúrgica. El neumotórax puede coexistir con un enfisema subcutáneo, aunque este último puede presentarse también de forma aislada. Puede ser secundario a una lesión de la vía aérea, pulmonar o por explosión. El enfisema subcutáneo no requiere tratamiento, excepto en casos en los que sea muy importante y progresivo en los que puede colocarse un DP1.
HemotóraxLa presencia de hemotórax, aislado o en forma de hemoneumotórax, es muy frecuente en los TT. Las lesiones del corazón, grandes vasos y las grandes laceraciones pueden producir un hemotórax masivo. El resto suele producir volúmenes de sangre menores o un sangrado continuado en el tiempo. En las series generales su porcentaje no llega al 25% de los casos3,26, aunque puede ser superior si hay más de dos FC5.
La radiografía de tórax es la prueba inicial para el diagnóstico, aunque la exploración física tiene un valor predictivo negativo y una sensibilidad del 100%27. La ecografía torácica, prueba de muy fácil acceso, puede detectar el hemotórax con una mayor sensibilidad y especificidad que la radiografía de tórax28. El uso indiscriminado de la TAC en los TT moderados conlleva un incremento en el diagnóstico de hemotórax oculto, cuyo impacto clínico está aún por determinar. Sin embargo puede ser importante en la evaluación del hemotórax retenido o en aquel que aparece de forma tardía.
Hasta en un 80-90% de los casos el hemotórax se soluciona con la colocación de un DP3,5. En el resto de los pacientes es necesaria la cirugía. Las indicaciones de una toracotomía urgente se basan en el volumen inicial de sangre drenada, en el ritmo del débito y en la hemodinámica del paciente. La mayoría indica la cirugía urgente cuando el volumen de sangrado inicial es mayor de 1.000-1.500 cc, volúmenes menores que produzcan afectación hemodinámica o un drenaje continuo mayor de 200-300 cc/ hora en las primeras tres o cuatro horas. Se ha descrito un riesgo tres veces mayor de muerte en un sangrado total en las primeras 24 horas de 1.400 cc frente a otro de 500 cc29. La videotoracoscopia puede estar indicada en casos de hemotórax persistente en pacientes hemodinámicamente estables. Existen algoritmos propuestos que pueden servir como punto de partida para valorar este tipo de situación30. El tiempo transcurrido desde el traumatismo hasta el diagnóstico, la tolerancia hemodinámica a la pérdida sanguínea y la comorbilidad son también importantes a la hora de decidir la cirugía.
En el caso de un hemotórax retenido, la videotoracoscopia realizada de forma precoz puede disminuir los días de drenaje, la estancia media y el coste hospitalario31. También podría evitar el desarrollo de un empiema pleural (EP), pero no existe ningún estudio que evalúe de manera específica este resultado. El momento en el que debe ser realizada la intervención no ha sido aclarado hasta la actualidad, aunque antes de los primeros 10 días del traumatismo parece un límite razonable31. El uso de los fibrinolíticos en el hemotórax retenido no ha sido suficientemente estudiado y las ventajas de su utilización no han podido ser contrastadas.
Quilotórax traumáticoLa rotura traumática del conducto torácico es rara. Se ha descrito asociada a fracturas de clavícula, traumatismos esofágicos y de la columna vertebral. Suele resolverse de manera espontánea a las dos o tres semanas del accidente. El tratamiento se basa en el DP y el soporte nutricional con abstención de triglicéridos de cadena larga32. La ligadura del conducto torácico es la solución en casos de falta de respuesta al tratamiento conservador. La pleurodesis con talco es una alternativa en pacientes no candidatos a cirugía2.
Traumatismos de la vía aéreaPueden producirse lesiones de la vía aérea iatrogénicas, tras una intubación orotraqueal, traqueostomías o procedimientos endoscópicos. Las de origen traumático pueden ocurrir, con mayor frecuencia, tras un TT cerrado con una incidencia que varía entre el 0,5% y el 3%33. Más raros en nuestro medio son los traumatismos por arma blanca o de fuego.
En las lesiones de origen iatrógeno suelen presentarse en forma de laceraciones de la cara membranosa de la tráquea cervical. Cuando la causa es un TT, suelen ser roturas cartílaginosas, irregulares o circunferenciales. Son más frecuentes las lesiones del bronquio principal derecho33.
Pueden dar lugar a una insuficiencia respiratoria refractaria o una dificultad en la oxigenación en pacientes que estaban en VM. Casi siempre hay neumomediastino y enfisema subcutáneo. Es también frecuente la presencia de neumotórax, siendo característica la ausencia de expansión pulmonar y fuga aérea importante después de la colocación de un DP. En las lesiones iatrogénicas es patognomónica la imagen de un balón del tubo de intubación fuera de los límites de la tráquea34. En algunos pacientes la lesión puede pasar inadvertida por los pocos signos y síntomas que provoca y producirse una cicatrización por segunda intención. En estos casos pueden originarse complicaciones obstructivas a medio o largo plazo.
La prueba diagnóstica básica es la broncoscopia, que localiza y evalúa la lesión y permite guiar la colocación del tubo endotraqueal y asegurar la vía aérea. Esta es la maniobra básica en el tratamiento inicial, pudiendo ser necesaria la traqueotomía en las roturas laringotraqueales.
La TAC multicorte tiene valor para descartar y también para evaluar este tipo de lesiones, sobre todo en casos de presentación tardía35. Está contraindicada en pacientes con inestabilidad hemodinámica y sin control de la vía aérea.
Si existe indicación quirúrgica, la cirugía no debe demorarse. En cualquiera de las modalidades de tratamiento parece razonable utilizar los antibióticos de manera profiláctica para evitar la mediastinitis. El tratamiento médico conservador es una alternativa eficaz en algunos casos, sobre todo en las lesiones iatrogénicas de la membranosa inferiores a 3cm35. Los casos secundarios a TT suelen presentarse con síntomas mayores que indican la cirugía33. La cervicotomía permite reparar las lesiones traqueales altas, mientras que las roturas cercanas a la carina traqueal o de los bronquios principales se abordan con más frecuencia por toracotomía derecha. La sutura primaria de la lesión o una anastomosis término-terminal refrescando los bordes de la rotura suelen ser suficientes. En las roturas aisladas de la vía aérea es muy raro que sea necesario resecar parénquima, salvo en casos de heridas de bala que afecten al hilio pulmonar y tengan afectación vascular36.
Los resultados de la cirugía son variables, con una mortalidad que varía entre el 6 y el 19%, siendo mayor en los TT cerrados y en los que se retrasa la cirugía36. La estenosis cicatricial se presenta entre el 2-3% de los pacientes operados, pudiendo ser necesaria la aplicación de tratamientos como dilataciones, endoprótesis, láser y la reconstrucción quirúrgica.
Traumatismos mediastínicosTraumatismos cardiacosDentro de los traumatismos cardiacos cerrados, la contusión cardiaca es la más frecuente. Se suele originar en el ventrículo derecho, por su proximidad a la caja torácica anterior. Las lesiones valvulares suelen afectar las cuerdas tendinosas y los músculos papilares del aparato subvalvular y es la válvula aórtica la que se lesiona con mayor frecuencia. La rotura cardiaca representa la lesión más grave y puede ser causa de fallecimiento inmediato o provocar un taponamiento cardiaco. La rotura del septo interventricular es menos frecuente y suele permitir su tratamiento hospitalario37.
Las roturas valvulares y las del septo interventricular originan una insuficiencia cardiaca aguda. Las contusiones pueden ser asintomáticas y pasar desapercibidas o presentar un dolor tipo anginoide que empeora con la respiración. Los niveles circulantes de troponina-I y troponina-T tienen una sensibilidad baja, aunque niveles normales en ausencia de alteraciones del electrocardiograma pueden tener un valor predictivo negativo del 100%37,38. El valor de las determinaciones seriadas en la estratificación del riesgo de complicaciones aún no está establecido. No existe un patrón electrocardiográfico específico.
La radiografía simple de tórax puede demostrar un ensanchamiento de la silueta cardiaca y una fractura esternal, imágenes que obligan a descartar una lesión cardiaca. La ecocardiografía-doppler es el procedimiento diagnóstico de elección, fácil de realizar y con una alta rentabilidad39. La ecocardiografía transesofágica es una alternativa válida.
La contusión cardiaca con poca repercusión clínica sólo precisa observación. Si aparecen arritmias, está indicado su tratamiento. Si hay inestabilidad hemodinámica, se debe monitorizar la presión venosa y de la arteria pulmonar y tener un control del gasto cardiaco en la administración de fluidos e inotropos. En algunas circunstancias puede ser necesario un balón de contrapulsación intraórtico. La anticoagulación se reserva para los casos con trombos intraventriculares o si es necesaria la cirugía con circulación extracorpórea.
Las indicaciones de cirugía son el hemopericardio por rotura cardiaca o de una arteria coronaria y las lesiones valvulares graves o fístulas interventriculares que provocan inestabilidad hemodinámica no controlable.
Los traumatismos cardiacos penetrantes por arma blanca son los más frecuentes en nuestro medio. Pueden también ser secundarios a arma de fuego y de tipo iatrógeno (catéteres cardiacos, marcapasos, trócares torácicos, etc). Es más frecuente la afectación ventricular derecha. Los pacientes que no fallecen antes del traslado al hospital, tienen una supervivencia elevada. Las manifestaciones más frecuentes son el taponamiento cardiaco y el shock hipovolémico por pérdida masiva de sangre37.
La esternotomía media es la vía de acceso estándar al corazón, pero una toracotomía anterolateral submamaria izquierda permite un acceso cómodo y más rápido. Tras la apertura del pericardio, se sutura la herida miocárdica con monofilamento apoyado en un parche de material bioprotésico. La afectación coronaria distal puede resolverse con una ligadura para evitar el sangrado.
Una toracotomía submamaria de emergencia se reserva para los pacientes que presenten signos vitales a su llegada al área de urgencias, con el objetivo de controlar la lesión, realizar las maniobras de resucitación y trasladar al paciente al quirófano. Aun así, la supervivencia es limitada1,37,40.
El taponamiento cardiaco es una situación que suele ocurrir en lesiones por arma blanca que penetran en la cavidad cardiaca, si bien también puede suceder en casos de heridas por arma de fuego y en TT cerrados. La tríada de Beck y el signo de Kussmaul son los datos específicos de la exploración física, pero pueden no estar presentes o ser difíciles de hallar, por lo que hay que atender a datos objetivos que pueden ser determinantes para el diagnóstico (tabla 1)1,40.
Diagnóstico del taponamiento cardiaco
| Elevación de la presión venosa central* |
| Disminución de la presión arterial* |
| Pulso paradójico** |
| Signo de Kussmaul |
| Actividad eléctrica sin pulso (ausencia de hipotensión y neumotórax a tensión) |
| Electrocardiograma (alternancia eléctrica, sobre todo si se combina la onda “P” y “QRS”) |
| Ecocardiograma (derrame pericárdico, colapso de la pared ventricular derecha, colapso de la aurícula izquierda, signo muy específico de taponamiento) |
| Estudio Doppler (alteración de la onda “E” de flujo transmitral, 25% menor en la inspiración respecto a la espiración) |
Disminución de la presión sanguínea sistólica de más de 10 mmHg durante una respiración espontánea.
Fuente: Committee on Trauma1.
La pericardiocentesis está indicada en casos en los que no hay respuesta a las medidas de reanimación y cuando la sospecha de taponamiento cardiaco es alta, siendo una medida transitoria muy efectiva. La realización de una ventana pericárdica subxifoidea es una buena alternativa pero que se debe realizar en quirófano y por un cirujano experto1.
El uso de la dobutamina para el control de la hipotensión y la sobrecarga de volumen sólo debe aplicarse en pacientes hipovolémicos, ya que en el resto puede agravar el taponamiento. La solución definitiva de una herida cardiopericárdica es la intervención quirúrgica a través de toracotomía o esternotomía para la exploración cardiaca. Se debe realizar con carácter inmediato si se confirma por pericardiocentesis o se sospecha fuertemente esta situación41.
Traumatismos de los grandes vasos mediastínicosSuelen producirse por accidentes de tráfico de alta velocidad, atropellos y caídas de altura. Los mecanismos por los que se producen suelen ser por una desaceleración brusca por fuerzas de cizallamiento y por la compresión contra un punto fijo, sobre todo el ligamento arterioso. En los casos de rotura libre del vaso, se produce una hemorragia masiva que acaba con la vida del paciente en la escena del accidente o durante el traslado. Los casos en los que se puede intervenir son aquellos en los que se ha producido una rotura contenida o mantenida por la adventicia.
Los pacientes que llegan al hospital con uno de estos TT suelen tener un cuadro de hipotensión que puede llegar a ser extrema debido a una gran hemorragia. Pueden hallarse lesiones concomitantes graves como FC de los primeros arcos y fracturas de esternón.
La radiografía simple de tórax tiene un alto valor predictivo negativo en caso de que no se hallen signos radiológicos de rotura aórtica. La TAC lo tiene del 100% y una especificidad del 83-99%42. La aortografía, en la actualidad, sólo se utiliza para la planificación quirúrgica. La ecografía transesofágica tiene utilidad en el diagnóstico a pie de cama. Los hallazgos radiológicos más indicativos de este tipo de lesión vienen recogidos en la tabla 21.
Signos radiológicos sospechosos de rotura aórtica
| Ensanchamiento mediastínico |
| Obliteración del botón aórtico |
| Desviación de la tráquea hacia la derecha |
| Obliteración de la ventana aortopulmonar |
| Depresión del bronquio principal izquierdo |
| Desviación del esófago |
| Ensanchamiento de la franja paratraqueal |
| Ensanchamiento de las interfases paravertebrales |
| Presencia de un “casquete” apical pleural |
| Hemotórax izquierdo |
| Fracturas de 1ª y 2ª costilla y de la escápula |
Fuente: Committee on Trauma1.
Como medida temporal, se ha descrito la utilización de betabloqueantes de acción corta, a fin de mantener estables las cifras de tensión arterial. Algunos autores prefieren estabilizar al paciente para realizar la intervención de forma programada. El tratamiento clásico es la reparación primaria o la resección de la zona afectada y la interposición de una prótesis sustitutiva, lo que tiene una mortalidad entre el 15 y el 67%. Recientemente se han publicado artículos que hacen mención al tratamiento con prótesis endovasculares. Su utilización parece ser muy efectiva, disminuyendo de forma significativa el riesgo de lesiones isquémicas espinales, sustituyendo con éxito a la cirugía abierta clásica43.
Las lesiones de los grandes vasos supraórticos pueden ser reparadas mediante cirugía convencional utilizando suturas o prótesis sustitutivas. Los traumatismos de las arterias o venas pulmonares principales son, salvo las de localización más anterior, de difícil resolución y a veces requieren la realización de una neumonectomía. Los de los vasos pulmonares periféricos son más fáciles de resolver mediante una toracotomía convencional.
Los traumatismos vasculares venosos (vena cava, ácigos) también requieren una reparación inmediata por su capacidad de provocar un shock hipovolémico rápidamente evolutivo. Los de la vena cava pueden requerir circulación extracorpórea1.
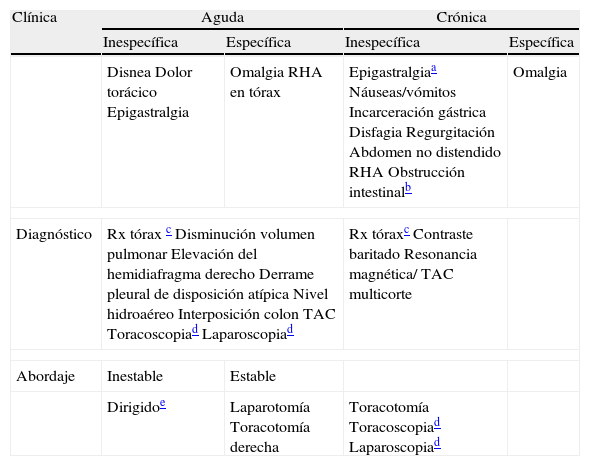
Traumatismos diafragmáticosLas laceraciones del diafragma tienen una presentación clínica variable en función del tamaño, origen y localización de la lesión. Son más frecuentes tras los TT penetrantes y en el lado izquierdo26,44,45. Su principal problema es su detección, puesto que pueden pasar desapercibidas al quedar enmascaradas por otras lesiones más graves que requieren atención inmediata. Las roturas más pequeñas, en especial las secundarias a heridas penetrantes y aquellas que afectan al hemidiafragma derecho, son todavía más difíciles de diagnosticar y muchas veces se detectan años después del TT. Debe tenerse un alto grado de sospecha en las heridas penetrantes localizadas por debajo de la mamila y por encima del ombligo45. Dado que la herniación de vísceras abdominales puede estar ausente hasta en la mitad de los casos, la radiografía de tórax puede no ser diagnóstica inicialmente. Sin embargo, una radiografía de tórax en la que no se visualice el diafragma se ha asociado como factor de riesgo independiente para la presencia de una de estas lesiones44. La colocación de un DP puede evidenciar la salida de contenido alimentario o líquido bilioso. En la tabla 3 se resumen los datos clínicos, diagnósticos y el abordaje quirúrgico según la presentación.
Diagnóstico y abordaje quirúrgico de las roturas diafragmáticas
| Clínica | Aguda | Crónica | ||
| Inespecífica | Específica | Inespecífica | Específica | |
| Disnea Dolor torácico Epigastralgia | Omalgia RHA en tórax | Epigastralgiaa Náuseas/vómitos Incarceración gástrica Disfagia Regurgitación Abdomen no distendido RHA Obstrucción intestinalb | Omalgia | |
| Diagnóstico | Rx tórax c Disminución volumen pulmonar Elevación del hemidiafragma derecho Derrame pleural de disposición atípica Nivel hidroaéreo Interposición colon TAC Toracoscopiad Laparoscopiad | Rx tóraxc Contraste baritado Resonancia magnética/ TAC multicorte | ||
| Abordaje | Inestable | Estable | ||
| Dirigidoe | Laparotomía Toracotomía derecha | Toracotomía Toracoscopiad Laparoscopiad | ||
RHA: ruidos hidroaéreos intestinales.
Tras colocar una sonda nasogástrica, ésta realiza un recorrido en asa ascendente tras pasar el nivel del diafragma, visualizándose dentro del tórax, lo que se considera patognomónico.
Pueden realizarse con intención diagnóstica en caso de pacientes estables no diagnosticados por otro método en los que persista la sospecha de rotura diafragmática. Para la reparación de las lesiones por estas técnicas se requiere un alto grado de experiencia, pudiendo ser especialmente difícil la disección a nivel pericárdico.
Una vez diagnosticadas, las laceraciones diafragmáticas deben repararse. Dado que, en la mayoría de los casos, existen también lesiones en vísceras abdominales, la laparotomía se considera el abordaje indicado en una situación aguda. La toracotomía se reserva para los casos en que existan lesiones tratables en el tórax, como un hemotórax masivo o la sospecha de lesiones cardiacas. También es útil en casos de roturas del hemidiafragma derecho, donde el hígado puede dificultar la reparación por vía abdominal. La videotoracoscopia se ha utilizado para la confirmación diagnóstica en pacientes estables, y en manos experimentadas puede ser también terapéutica45.
Traumatismos esofágicosEn los TT con afectación esofágica son muy raros y la mayoría de las veces son secundarios a lesiones penetrantes, siendo el cuello la zona afectada con mayor frecuencia. Los síntomas suelen ser inespecíficos pasando, en ocasiones, desapercibidos. El dolor, siempre presente, puede no aparecer hasta unas horas después de que se produce la lesión. Otras manifestaciones clínicas como disnea, tos y hematemesis pueden confundirse en el seno de un politraumatismo. La radiografía simple puede ser normal o hallar un enfisema mediastínico y cervical. Una TAC helicoidal es más específica para detectar el enfisema mediastínico y se puede completar con la administración oral de contraste hidrosoluble. El esofagograma es la prueba diagnóstica de elección si hay una alta sospecha de perforación. La endoscopia digestiva sólo está indicada si hay dudas diagnósticas.
El tratamiento quirúrgico dentro de las primeras 24 horas después de la perforación es la mejor opción. En estos casos, la mortalidad media es del 20%, ascendiendo, de lo contrario, a más del 60%. La cirugía consiste en un amplio desbridamiento y el cierre primario en dos capas, mucosa y muscular, cubierto con un injerto bien vascularizado (pleura, músculo intercostal, etc.). El reposo esofágico se consigue con una sonda esofágica aspirativa por encima de la sutura y una sonda percutánea gastro-yeyunal de doble luz para evitar el vómito y el reflujo gástrico y permitir una alimentación enteral por el canal yeyunal.
Las perforaciones más evolucionadas se tratan mediante desbridamiento mediastínico y drenaje o una fistulización dirigida con un tubo en “T” tipo Kehr. Otra posibilidad es realizar una exclusión esofágica mediante grapado autómatico con grapas absorbibles en cuello y cardias para reinstaurar el tránsito a posteriori. En todos los casos debe haber una amplia cobertura antibiótica46.
Cuerpos extraños intratorácicos secundarios a traumatismosEn un primer momento pueden presentarse cuerpos extraños impactados en el tórax secundarios al TT. Si son de gran tamaño y si el paciente se halla en situación de inestabilidad, deben ser extraídos mediante toracotomía. Si el cuerpo extraño se halla enclavado en alguna de las partes del tórax y ha pasado el momento agudo, su extracción depende de varios factores. Si son de gran tamaño, se hallan localizados cerca de estructuras vitales y ocasionan síntomas es preferible extraerlos mediante toracotomía. También debe realizarse esta intervención si se hallan en situación intravascular por la posibilidad de migración2.
Traumatismos torácicos gravesLa sistemática ATLS1 es referente principal en la valoración y tratamiento de los politraumatismos. En su protocolo se debe realizar una revisión primaria, una resucitación de las funciones vitales, una revisión secundaria y establecer los cuidados definitivos (tabla 4).
Sistemática ATLS
| Revisión primaria |
| Control de la vía aérea |
| Control de la respiración |
| Neumotórax a tensión |
| Neumotórax abierto |
| Tórax inestable (flail chest) |
| Hemotórax masivo |
| Control de la circulación |
| (Valorar toracotomía de emergencias) |
| Hemotórax masivo |
| Taponamiento cardiaco |
| Revisión secundaria (lesiones torácicas que ponen en peligro la vida) |
| Neumotórax simple |
| Contusión pulmonar |
| Lesiones traqueobronquiales |
| Lesiones cardiacas cerradas |
| Ruptura traumática de la aorta |
| Lesiones traumáticas del diafragma |
| Lesiones que atraviesan el mediastino |
Fuente: Committee on Trauma1.
La revisión primaria debe iniciarse con un control de la vía aérea, estableciendo la existencia de lesiones y obstrucción de la misma por cuerpos extraños. Debe examinarse la orofaringe y comprobar la existencia o no de lesiones laríngeas. En el reconocimiento de este tipo de lesiones es importante la comprobación de la voz, su calidad y valorar la presencia de estridor. En los traumatismos cervicotorácicos debe examinarse cuidadosamente el cuello y la articulación esternoclavicular, dado que una luxación posterior de la misma puede obstruir la vía aérea.
Otra parte básica de la revisión primaria es la evaluación de la respiración que debe hacerse explorando al paciente (movimientos respiratorios, frecuencia respiratoria, ritmo, presencia de cianosis) para descartar una situación de hipoxia.
El control de la circulación se establece, de forma inicial, con la medición del pulso (frecuencia y regularidad) y la inspección de la circulación periférica (coloración cutánea y temperatura). Es importante explorar las venas del cuello para ver si están o no distendidas (si existe hipovolemia y taponamiento cardiaco o neumotórax a tensión pueden no estar distendidas). Debe realizarse la medición de la presión sanguínea y la del pulso mediante la monitorización correspondiente. Los traumatismos por desaceleración súbita y los centrotorácicos pueden dar lugar a lesiones miocárdicas que originen arritmias, sobre todo si existe acidosis e hipoxia. Las contracciones ventriculares prematuras y la actividad eléctrica sin pulso o disociación electromecánica (ritmo en electrocardiograma pero con ausencia de pulso) pueden hallarse en el taponamiento cardiaco, un neumotórax hipertensivo, shock hipovolémico e incluso en una rotura cardiaca1.
Complicaciones evolutivasAunque existe una extensa variedad de complicaciones asociadas a los TT, la insuficiencia respiratoria, la neumonía, el distrés respiratorio y la infección pleural son los más frecuentes47. Las mismas están relacionadas directamente con la severidad del traumatismo y la comorbilidad del paciente3. La situación clínica obliga, a veces, a ingresos en UCI y a VM durante largos periodos, incrementándose el riesgo de neumonía nosocomial48.
El EP puede complicar un hemotórax, producirse por contaminación bacteriana de un DP o por una infección pulmonar asociada. Su tratamiento es el DP y, en caso de persistencia y loculación, puede ser necesario colocar otro e incluso instilar sustancias fibrinolíticas o realizar una videotoracoscopia o toracotomía y decorticación pleuropulmonar. La prevención se realiza con una adecuada cobertura antiséptica en el momento de colocar el DP y la administración profiláctica de antibióticos47.
Se han descrito arritmias y defectos de la conducción cardiaca inmediatamente o tiempo después de un TT cerrado. La fibrilación y el flúter auricular son las más habituales, describiéndose también taquicardias y bradicardias. Estas arritmias pueden requerir un tratamiento antiarrítmico prolongado49. La pericarditis es más frecuente en las heridas cardiacas, siendo excepcional la forma purulenta.
SecuelasLas secuelas son consecuencias tardías e instauradas de un TT. El fibrotórax secundario a un hemotórax o a un EP puede producir el atrapamiento del pulmón y la retracción de la pared torácica. La decorticación está indicada en pacientes jóvenes con disminución de la capacidad respiratoria50.
Existen algunos pacientes con fracturas esternales en los que el tratamiento conservador con analgesia y reposo no consigue consolidar el foco de fractura, acompañándose de dolor e inestabilidad, por lo que resulta necesaria la intervención quirúrgica para su estabilización1.
El dolor residual, muchas veces como consecuencia de unas FC, es una secuela frecuente que puede ocasionar un gran disconfort y la necesidad de tratamiento en unidades especializadas en dolor crónico.
Recomendaciones (tabla 5)51Fracturas costales- •
La radiografía simple de tórax debe realizarse, de forma rutinaria, para confirmar la sospecha clínica. En el caso de FC múltiples y en TT de elevada energía, el uso de la TAC está justificado para determinar la presencia y gravedad de lesiones asociadas (GR2).
- •
Se recomienda ingreso hospitalario si se fracturan tres o más arcos costales, en el caso de fractura del primero o segundo arco costal, si hay lesiones y complicaciones asociadas graves y en casos de comorbilidad importante, especialmente en pacientes ancianos (GR3).
- •
Es recomendable la vigilancia en UCI de pacientes con FC múltiples y comorbilidad grave (GR3).
- •
En los casos de FC de los dos primeros arcos se requiere la exploración física y los estudios que descarten lesiones vasculares o nerviosas asociadas (GR4).
- •
La analgesia epidural es superior a la infusión intravenosa de opiáceos en el control del dolor en los pacientes con FC múltiples o bilaterales (GR5).
- •
Se recomienda una pauta de fisioterapia respiratoria para todos los pacientes con FC (Consenso de expertos).
- •
En las FC bajas debe descartarse la presencia de lesiones abdominales (Consenso de expertos).
Tabla 5.Clasificación de las recomendaciones y calidad de evidencia científica según el sistema GRADE51
Grado de recomendación Calidad de evidencia Implicaciones 1. Recomendación consistentea Calidad de evidencia alta ECA bien realizados o excepcionalmente EO bien realizados Aplicarse en la mayoría de los pacientes en la mayoría de las circunstancias 2. Recomendación consistentea Calidad de evidencia moderada ECA con limitaciones o EO bien realizados con efectos importantes Aplicarse en la mayoría de los pacientes en la mayoría de las circunstancias 3. Recomendación consistentea Calidad de evidencia baja Evidencia para al menos un resultado importante de EO o ECR con defectos mayores importantes o evidencia indirecta Puede cambiar cuando se disponga la evidencia 4. Recomendación consistentea Calidad de evidencia muy baja Evidencia para al menos un resultado importante de observaciones clínicas no sistemáticas o evidencia muy indirecta Puede cambiar cuando se disponga de evidencia mayor 5. Recomendación débilb Calidad de evidencia moderada ECA bien realizados o excepcionalmente EO bien realizados Puede diferir dependiendo de las circunstancias o de los pacientes 6. Recomendación débilb Calidad de evidencia moderada ECA con limitaciones o EO bien realizados con efectos importantes Otras alternativas pueden ser mejores para algunos pacientes en ciertas circunstancias 7. Recomendación débilc Calidad de evidencia baja Evidencia para al menos un resultado importante de EO o ECR con defectos mayores importantes o evidencia indirecta Otras alternativas pueden ser igualmente razonables 8. Recomendación débild Calidad de evidencia muy baja Evidencia para al menos un resultado importante de observaciones clínicas no sistemáticas o evidencia muy indirecta Otras alternativas pueden ser igualmente razonables ECA: estudios controlados aleatorizados; EO: estudios observacionales.
- •
Se recomienda monitorización, estudios radiológicos y control de la gasometría arterial en los pacientes con tórax inestable que no precisan intubación inmediata (Consenso de expertos).
- •
La VM no invasiva es una alternativa a la intubación en los pacientes con tórax inestable que desarrollan insuficiencia respiratoria y no tienen lesiones pulmonares o en otros órganos que indiquen una intubación orotraqueal y VM (GR5).
- •
En general, sólo se recomienda la fijación quirúrgica en casos en los que la única causa de mantenimiento de la VM sea el tórax inestable, cuando hay que realizar una toracotomía por otras causas o cuando existe una toracoplastia traumática (GR3).
- •
Se recomienda el ingreso hospitalario de todos los pacientes afectos de una contusión pulmonar y su tratamiento con medidas generales, restricción hídrica y fisioterapia respiratoria (GR3).
- •
La sutura simple es la mejor opción quirúrgica en las laceraciones pulmonares, procurando evitar las resecciones mayores, salvo en casos de estallido pulmonar masivo (GR4).
- •
El tratamiento del hematoma pulmonar no complicado es la observación (GR4).
- •
El neumotórax traumático se trata, salvo en casos de neumotórax mínimos, con DP. Los casos de neumotórax a tensión y neumotórax abierto constituyen urgencias quirúrgicas inmediatas (Consenso de expertos).
- •
La indicación quirúrgica del neumotórax traumático simple se limita a los casos de fugas aéreas mantenidas y cuando hay falta de expansión pulmonar (Consenso de expertos).
- •
Se recomienda cirugía urgente tras una valoración que incluya la edad, comorbilidad y alteraciones de la coagulación, considerando que es un hemotórax con posible indicación quirúrgica en los siguientes casos:
- -
Pacientes en shock hipovolémico o con inestabilidad hemodinámica y sospecha de una lesión intratorácica grave (Consenso de expertos).
- -
Sangrado persistente tras un volumen inicial de sangre drenado de 1.000 cc (GR3).
- -
Sangrado mayor de 250ml/h en las tres primeras horas (GR3).
- -
Sospecha de lesión intratorácica grave (Consenso de expertos).
- -
- •
La videotoracoscopia debe reservarse para pacientes con hemotórax persistente con estabilidad hemodinámica (GR4).
- •
La videotoracoscopia está indicada en casos de hemotórax retenido, sobre todo si han fracasado el DP y la fibrinolisis endopleural (Consenso de expertos).
- •
Ante la sospecha o diagnóstico de rotura traqueobronquial, la prioridad es asegurar la vía aérea y la oxigenación del paciente (Consenso de expertos).
- •
Las bases del diagnóstico deben ser la exploración física y la radiografía simple de tórax, reservando la TAC para lesiones dudosas de evolución tórpida (GR3).
- •
En casos de enfisema subcutáneo importante, insuficiencia respiratoria y neumotórax tratado con DP en el que hay ausencia de expansión pulmonar, hay que descartar de forma inmediata una rotura de la vía aérea principal (Consenso de expertos).
- •
Ante la sospecha de rotura traqueobronquial, debe realizarse una broncoscopia. Los pacientes con rotura confirmada de la vía aérea e insuficiencia respiratoria deben ser tratados quirúrgicamente lo antes posible (Consenso de expertos).
- •
El tratamiento conservador puede ser una alternativa en pequeñas lesiones, generalmente iatrogénicas que no tengan repercusión clínica ni lesiones asociadas de otros órganos intratorácicos (GR4).
- •
La contusión miocárdica se diagnostica correctamente mediante la determinación de las enzimas CK-MB y la troponina I. Salvo complicaciones, no requiere tratamiento específico (GR3).
- •
El taponamiento cardiaco secundario a una herida por arma blanca se debe intervenir como una urgencia inmediata. La pericardiocentesis sólo debe realizarse como medida transitoria a la espera de la cirugía (GR6).
- •
Las roturas de la aorta torácica descendente pueden ser tratadas mediante endoprótesis vasculares que presentan menor posibilidad de lesiones isquémicas medulares (GR3).
- •
Se recomienda cobertura antiséptica en el momento de colocar un DP, así como la administración profiláctica de antibióticos para prevenir la formación de EP (GR2).
- •
La decorticación pleural está indicada en pacientes jóvenes con disminución de la capacidad respiratoria a consecuencia de un fibrotórax postraumático (GR3).
- •
En fracturas esternales no consolidadas que se acompañan de dolor e inestabilidad está indicado el tratamiento quirúrgico (GR3).
- •
Se recomienda el tratamiento en unidades especializadas en dolor crónico en aquellos pacientes con dolor residual por TT (GR4).