El fallo en el rescate (FTR) definido como la tasa de fallecimientos entre los pacientes que sufren una complicación postoperatoria, es considerado un indicador de la calidad de los cuidados quirúrgicos. El objetivo de este estudio es investigar los factores de riesgo asociados al FTR después de resecciones pulmonares anatómicas.
MétodoSe incluyeron en el estudio pacientes sometidos a resección pulmonar anatómica en nuestro centro entre 1994 y 2018. Las complicaciones postoperatorias se clasificaron en menores (grados I y II) y mayores (grados IIIa a V) según la clasificación estandarizada de morbilidad postoperatoria. Los casos que fallecieron tras una complicación mayor fueron considerados FTR. Se creó un modelo de regresión logística por pasos para identificar los factores predictores de FTR. Se consideraron variables independientes en el análisis multivariante la edad, índice de masa corporal, comorbilidad cardiaca, renal, cerebrovascular, VEF1ppo%, abordaje VATS, resección extendida, neumonectomía y reintervención. Se construyó una curva ROC no paramétrica para estimar la capacidad predictiva del modelo.
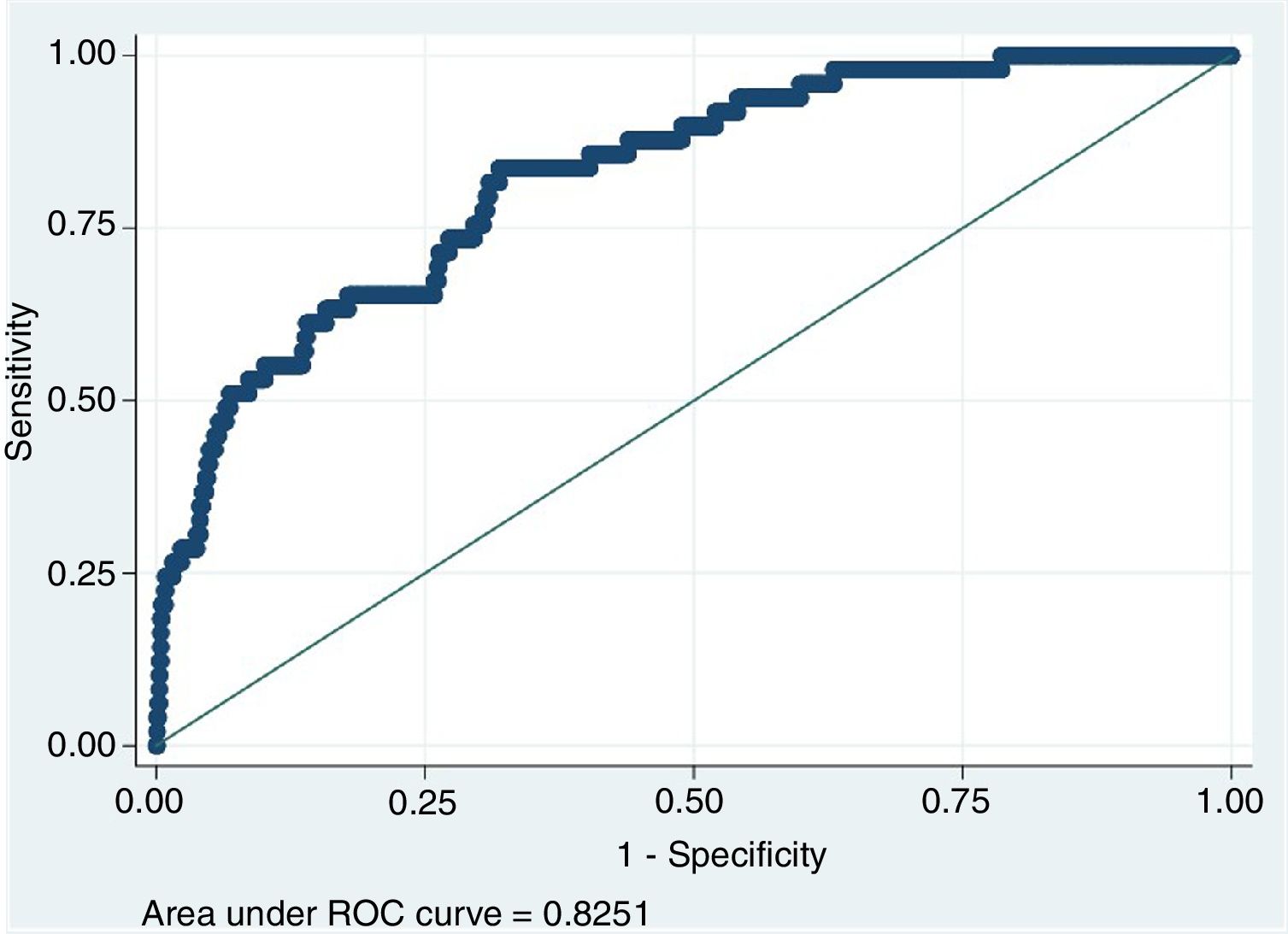
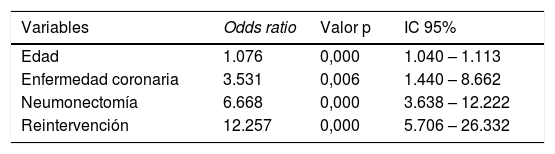
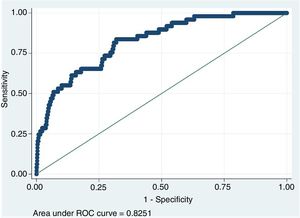
ResultadosSe analizaron 2.569 pacientes. En total, 223 casos (8,9%) tuvieron complicaciones mayores y 49 (22%) no pudieron ser rescatados. Las variables asociadas con FTR fueron: edad (OR: 1,07), antecedente de ACV (OR: 3,53), neumonectomía (OR: 6,67) y reintervención (OR: 12,26). El área bajo la curva de la curva ROC fue 0,82 (IC 95%: 0,77-0,88).
Conclusiones22% de los pacientes que presentan complicaciones mayores tras la resección pulmonar anatómica en esta serie no sobreviven al alta. La neumonectomía y la reintervención son los factores de riesgo más potentes para FTR.
Failure to rescue (FTR), defined as the mortality rate among patients suffering from postoperative complications, is considered an indicator of the quality of surgical care. The aim of this study was to investigate the risk factors associated with FTR after anatomical lung resections.
MethodPatients undergoing anatomical lung resection at our center between 1994 and 2018 were included in the study. Postoperative complications were classified as minor (grade I and II) and major (grade IIIA to V), according to the standardized classification of postoperative morbidity. Patients who died after a major complication were considered FTR. A stepwise logistic regression model was created to identify FTR predictors. Independent variables included in the multivariate analysis were age, body mass index, cardiac, renal, and cerebrovascular comorbidity, ppoFEV1%, VATS approach, extended resection, pneumonectomy, and reintervention. A non-parametric ROC curve was constructed to estimate the predictive capacity of the model.
ResultsA total of 2,569 patients were included, of which 223 (8.9%) had major complications and 49 (22%) could not be rescued. Variables associated with FTR were: age (OR: 1.07), history of cerebrovascular accident (OR: 3.53), pneumonectomy (OR: 6.67), and reintervention (OR: 12.26). The area under the ROC curve was 0.82 (95% CI: 0.77-0.88).
ConclusionsOverall, 22% of patients with major complications following anatomical lung resection in this series did not survive until discharge. Pneumonectomy and reintervention are the most significant risk factors for FTR.
El término «fallo en el rescate» (FTR) fue descrito por primera vez en 1992 por Silber et al.1 y hace referencia al fallecimiento del paciente después de presentar una complicación postoperatoria mayor. El FTR de los pacientes que se complican se ha propuesto como un parámetro alternativo a los índices de morbimortalidad postoperatorios para medir la calidad de los cuidados proporcionados y evaluar el funcionamiento de un servicio quirúrgico o de un hospital. Según Silber et al.1, mientras las características de los pacientes determinan la ocurrencia de complicaciones postoperatorias, las características del hospital se asocian con el FTR. Así, varios estudios2-4 han relacionado índices altos de FTR con factores hospitalarios como un volumen bajo de cirugías o ratios enfermera-paciente bajos. Por otro lado, según Farjah et al.5 la variación en las cifras de mortalidad entre diferentes hospitales está más relacionada con la capacidad de rescatar pacientes complicados que con la ocurrencia de complicaciones. De manera que el FTR ofrece una visión complementaria a los resultados clásicos de morbimortalidad postoperatoria para la valoración de la calidad de los servicios quirúrgicos6. Por ello, algunos hospitales y servicios ya han introducido al FTR como un indicador más de calidad.
Aunque el FTR se relaciona estrechamente con la capacidad de detectar y tratar precozmente las complicaciones basada fundamentalmente en las características del hospital, algunos estudios han investigado si existen factores intrínsecos de los pacientes que puedan incrementar el riesgo de FTR tras cirugías complejas con altos índices de complicaciones7-10, aunque ninguno de ellos tras cirugías de resección pulmonar.
Nuestra hipótesis es que ciertos pacientes de alto riesgo son más propensos a morir tras una complicación postoperatoria mayor tras la resección pulmonar, en comparación con la población estándar. El objetivo del estudio es investigar el FTR entre pacientes sometidos a resección pulmonar anatómica y determinar si ciertas características de los pacientes o quirúrgicas son predictoras de FTR.
MétodoPoblación de estudioSe analizaron retrospectivamente los registros de todos los pacientes sometidos de manera consecutiva a resección pulmonar anatómica programada (segmentectomía reglada, lobectomía, bilobectomía o neumonectomía) por cualquier causa entre octubre de 1994 y febrero de 2018 en nuestro centro. Se incluyeron en el estudio todos pacientes que presentaron al menos una complicación postoperatoria mayor, definida como aquella grado IIIa o superior según la clasificación estandarizada de morbilidad de Clavien-Dindo11. Los pacientes con datos perdidos al alta fueron excluidos del análisis.
Los criterios de selección de los pacientes fueron uniformes durante todo el período de estudio y se basaron en las guías de evaluación funcional preoperatoria vigentes en el momento de la intervención12-15. Los pacientes fueron intervenidos por cinco cirujanos expertos. El abordaje quirúrgico fue a través de toracotomía axilar sin sección muscular o cirugía toracoscópica video-asistida (VATS) en todos los casos. Los pacientes fueron extubados en el quirófano y tras seis horas en la unidad de reanimación, eran transferidos a la planta de hospitalización. La analgesia postoperatoria consistió en un catéter epidural con bupivacaína y fentanilo en los pacientes intervenidos por toracotomía o un catéter paravertebral con la misma medicación en los casos de abordaje por VATS durante 48 horas y paracetamol y antiinflamatorios no esteroideos los días siguientes. La fisioterapia postoperatoria se iniciaba el día antes de la intervención quirúrgica y se mantenía tras el alta del paciente. Durante los dos primeros años del estudio, los pacientes eran supervisados por enfermería mientras realizaban esta tarea. Sin embargo, en noviembre de 2002 se implementó el protocolo actualmente vigente de fisioterapia intensiva basado en la realización de ejercicio físico en una bicicleta ergométrica bajo supervisión de un fisioterapeuta experto que también les ayuda en las maniobras de respiración mediante el uso del incentivador y en conseguir una tos efectiva.
Los datos de los pacientes fueron recogidos de forma prospectiva en una base de datos institucional. Con el fin de incrementar la calidad de los datos incorporados en el registro, la exhaustividad y exactitud de los datos introducidos es controlada por un gestor de datos en dos momentos diferentes: primero, al alta del paciente del hospital y después, en el momento de incluir el resultado histológico final en los informes médicos definitivos.
Análisis estadísticoLa variable seleccionada como resultado fue el FTR, definido como la mortalidad (intrahospitalaria o a 30 días) entre los pacientes que experimentaron una complicación postoperatoria mayor. En caso de fallecer después del alta hospitalaria, se reevaluaron los registros de los pacientes para comprobar si el fallecimiento del paciente fue como consecuencia de la complicación intrahospitalaria.
Se consideró complicación postoperatoria cualquier evento adverso ocurrido durante el ingreso o en los 30 días tras la intervención: insuficiencia respiratoria (necesidad de ventilación mecánica durante más de 24 horas o necesidad de reintubación en cualquier momento), síndrome de distrés respiratorio agudo, arritmia auricular, arritmia ventricular, atelectasia que requirió broncoscopia, neumonía, tromboembolismo pulmonar, infarto agudo de miocardio, insuficiencia renal, accidente cerebrovascular (ACV), fuga aérea prolongada (definida como la persistencia de fuga aérea a través del drenaje pleural durante más de 5 días tras la intervención quirúrgica), hemotórax, neumotórax con o sin fuga aérea que requiriese drenaje, fístula bronquial, dehiscencia de herida, hematoma de herida, empiema, quilotórax, parálisis recurrencial y parálisis frénica. Estas complicaciones fueron definidas de antemano de acuerdo con el documento conjunto de definición de variables publicado por la Sociedad Norteamericana (STS) y la Sociedad Europea (ESTS) de Cirujanos Torácicos16 y, posteriormente, fueron reclasificadas retrospectivamente según la clasificación estandarizada de morbilidad postoperatoria de Clavien-Dindo en mayores (grado III: complicaciones que requieren reintervención quirúrgica endoscópica o radiológica con o sin anestesia general; grado IV: complicaciones que amenazan la vida del paciente y requieren tratamiento en cuidados intensivos o intermedios; grado V: complicaciones que derivan en la muerte del paciente) y menores (grado I: cualquier desviación del postoperatorio normal que no requiera reintervención, incluyendo la administración de soluciones electrolíticas, antieméticos, antipiréticos, analgésicos y fisioterapia; grado II: complicaciones que requieren tratamiento farmacológico diferente a los anteriores, incluyendo hemoderivados y nutrición parenteral).
Se utilizaron como variables predictoras independientes en el análisis de regresión logística binaria multivariante aquellas variables consideradas como factores de riesgo para la ocurrencia de morbimortalidad postoperatoria que están recogidas, en su mayoría, en los modelos de riesgo Eurolung 1 y 217: edad, índice de masa corporal (IMC), comorbilidad cardiaca, renal, cerebrovascular (ACV), volumen espiratorio en el primer segundo predicho postoperatorio (VEF1ppo%), abordaje videotoracoscópico (VATS), resección extendida, neumonectomía y reintervención.
Se creó un modelo de regresión logística para la ocurrencia de FTR. Se utilizó una regresión logística por pasos sucesivos hacia atrás para seleccionar las variables. Solo las variables con valor p < 0,05 permanecieron en el modelo definitivo.
Para estimar la capacidad predictiva del modelo se construyó una curva ROC no paramétrica y se calculó el área bajo la curva (AUC) y su intervalo de confianza de 95% (IC 95%).
El análisis estadístico se llevó a cabo con el paquete estadístico informático STATA/IC 15.1.
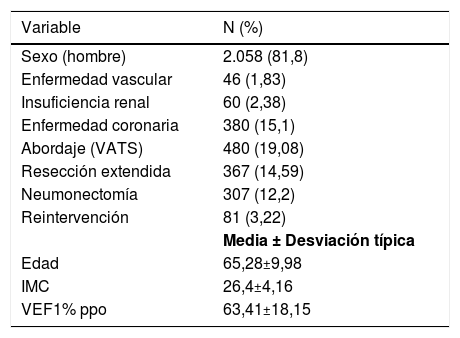
ResultadosDurante el período de estudio, 2.569 casos fueron sometidos a resección pulmonar. Se excluyeron 53 pacientes (2,1%) debido a datos incompletos. Las variables demográficas y clínicas de la serie pueden verse en la tabla 1.
Variables demográficas y clínicas de la serie
| Variable | N (%) |
|---|---|
| Sexo (hombre) | 2.058 (81,8) |
| Enfermedad vascular | 46 (1,83) |
| Insuficiencia renal | 60 (2,38) |
| Enfermedad coronaria | 380 (15,1) |
| Abordaje (VATS) | 480 (19,08) |
| Resección extendida | 367 (14,59) |
| Neumonectomía | 307 (12,2) |
| Reintervención | 81 (3,22) |
| Media ± Desviación típica | |
| Edad | 65,28±9,98 |
| IMC | 26,4±4,16 |
| VEF1% ppo | 63,41±18,15 |
VATS: videotoracoscopia; IMC: índice de masa corporal; VEF1%ppo: volumen espiratorio forzado en el primer segundo predicho postoperatorio.
En total, 223 pacientes (8.9%) tuvieron complicaciones mayores y, de ellos, 49 (22%) no pudieron ser rescatados.
La tabla 2 muestra los resultados del análisis de regresión logística paso a paso (variable dependiente: fallo en el rescate). En el modelo final, las variables asociadas con el FTR fueron: edad, antecedente de ACV, neumonectomía y reintervención.
La curva ROC obtenida, que estima la capacidad predictiva del modelo, puede verse en la figura 1. El AUC fue 0,82 (IC de 95%: 0,77-0,88).
DiscusiónEs esencial para los sistemas de salud disponer de indicadores reproducibles que reflejen de forma precisa la calidad de la atención médica proporcionada. Sin embargo, se ha demostrado que los parámetros utilizados tradicionalmente, como el índice de complicaciones, tienen una pobre correlación con la mortalidad intrahospitalaria debido fundamentalmente a las diferencias en las características y factores de riesgo para el fallecimiento tras complicaciones de las distintas poblaciones de pacientes18,19. Además, la ocurrencia de complicaciones postoperatorias se relaciona más con los factores relativos al paciente que con las características del hospital y la calidad de los cuidados administrados1,18. Estas circunstancias convierten a la tasa de complicaciones en un indicador subóptimo de la calidad de la atención. Un parámetro más preciso es la medida de la efectividad de la respuesta ante la ocurrencia de una complicación para prevenir la mortalidad. Por ello, el análisis de FTR, entendido como el número de fallecimientos entre los pacientes que experimentan un evento adverso como es una complicación postoperatoria, está aumentando considerablemente para medir la calidad de los cuidados de salud.
Se estima que la mortalidad y morbilidad cardiorrespiratoria tras resección pulmonar anatómica es del 2,3% y del 14,9%, respectivamente, según el último informe de la Sociedad Europea de Cirujanos Torácicos (ESTS)20, mientras que, según nuestros resultados, la prevalencia de complicaciones mayores tras la resección pulmonar anatómica es del 8,9%, alcanzando el índice de FTR el 22%. Este dato es similar al registrado por Ahmed et al.21 tras intervenciones de cirugía cardiaca (FTR: 19,8%), aunque superior al 6% publicado por Liou et al.7 tras la esofagectomía.
En el presente estudio, identificamos varios factores relativos al paciente y al procedimiento quirúrgico que predicen el FTR después de la resección pulmonar anatómica. Hasta la fecha, los estudios que han evaluado el FTR se han centrado únicamente en las características del hospital como el tamaño, el volumen de pacientes, la dotación tecnológica, el nivel educativo y los ratios de enfermera-paciente2,22. En la literatura de cirugía torácica, el FTR ha sido estudiado en cáncer de pulmón y esófago con hallazgos similares respecto a las cualidades del hospital5,23,24.
Aunque llevar a cabo ciertas modificaciones en las características del hospital puede ser importante para tratar de mejorar estos resultados, nuestro objetivo era evaluar si algún factor específico del paciente o del procedimiento quirúrgico se asociaba con una mayor probabilidad de mortalidad después de presentar una complicación postoperatoria mayor. De manera que identificando los pacientes de alto riesgo de FTR, podríamos focalizar los esfuerzos en cómo prevenir la ocurrencia de complicaciones en estos pacientes o en cómo rescatarlos después de una complicación.
Nuestros datos demuestran que la edad, el antecedente de enfermedad cerebrovascular, la neumonectomía y la necesidad de reintervención incrementan el riesgo de fallo en el rescate tras la resección pulmonar. El modelo de regresión logística basado en dichas variables predice de manera precisa la ocurrencia de FTR (AUC: 0,82). A pesar de que todas las variables que recogen los modelos de riesgo de morbilidad cardiorrespiratoria y mortalidad postoperatorias (Eurolung 1 y 2) fueron introducidas como variables independientes en el análisis de regresión logística binaria multivariante, entre los factores relativos al paciente únicamente la edad y el antecedente de ACV resultaron predictores de FTR, mientras que, respecto al procedimiento quirúrgico, la realización de una neumonectomía y la necesidad de reintervención incrementaron el riesgo de FTR. Además, estos últimos los hacen de una forma muy significativa, de manera que un paciente neumonectomizado que presenta una complicación mayor tiene 6,6 veces más probabilidad de muerte que un paciente sometido a una resección de menor envergadura. Igualmente, un paciente que precisa ser reintervenido tiene 12 veces más probabilidad de muerte que un paciente que no precisa una reintervención.
Estos hallazgos son consistentes con estudios previos. Los pacientes de edad avanzada tienen mayores índices de FTR tras intervenciones quirúrgicas urgentes, en comparación con los pacientes jóvenes25. Igualmente, Liou et al.7 y Varley et al.10 encontraron que la edad avanzada era un factor predictor de FTR tras la esofagectomía y duodenopancreatectomía, respectivamente. Por lo tanto, nuestros hallazgos de riesgo elevado después de una cirugía compleja como es la resección pulmonar no son inesperados, puesto que en las cuatro situaciones se somete al paciente a un estrés fisiológico extremo.
Numerosos estudios han demostrado que la neumonectomía se asocia con una mortalidad postoperatoria significativa que puede alcanzar el 8,4% a los 30 días y llegar hasta 18,5% a los seis meses de la intervención26. Entre los factores que determinan estos resultados se encuentran la edad del paciente, la lateralidad del procedimiento y la ocurrencia de complicaciones cardiorrespiratorias postoperatorias, por lo que resulta congruente el hecho de que la neumonectomía sea un factor predictor para FTR..
Por otro lado, un estudio británico reciente que comparó hospitales con alta mortalidad frente a hospitales con baja mortalidad tras la esofagectomía mostró que los hospitales con mortalidad baja llevaban a cabo más reintervenciones por complicaciones, pero tenían menores índices de FTR. Nuestros resultados son contradictorios y pueden ser explicados por el hecho de que las reintervenciones tras la resección pulmonar son, generalmente, la consecuencia de una complicación seria inicial (hemorrágica o infecciosa) a partir de cual surgen otras complicaciones adicionales (intubación prolongada, neumonía, etc.). Es, por tanto, el acúmulo de complicaciones en relación con la intervención el que conduce a FTR, al igual que ocurre en otros escenarios similares10.
El presente estudio cuenta con varias limitaciones. Como en cualquier análisis retrospectivo, la causalidad no puede determinarse entre las distintas variables analizadas. Por otro lado, se ha considerado únicamente la mortalidad intrahospitalaria y a 30 días tras el alta. Los fallecimientos relacionados con complicaciones postoperatorias que ocurrieron después de 30 días no han sido considerados para el análisis. Finalmente, en cuanto al tipo de resección anatómica realizada, aunque en el estudio se incluyeron todos los pacientes sometidos a segmentectomía reglada, lobectomía, bilobectomía o neumonectomía, sólo se consideraron y se incluyeron en el análisis multivariante como variables de riesgo independientes aquellos procedimientos que constituyen, según estudios previos, un potencial riesgo de morbimortalidad postoperatoria (resecciones ampliadas y neumonectomía).
En conclusión, según nuestros resultados, el 22% de los pacientes que tienen una complicación mayor no sobrevive al alta. Los factores que predicen mortalidad después de una complicación mayor son la edad, el antecedente de ACV, la neumonectomía y la reintervención. Aunque los esfuerzos de rescate fallidos pueden ser el resultado de ciertas carencias hospitalarias, nuestros resultados confirman la hipótesis de que ciertos pacientes son más propensos a fallecer tras presentar una complicación postoperatoria mayor. Son necesarios más estudios para determinar cómo las complicaciones podrían detectarse más precozmente y tratarse de manera más efectiva en este grupo de pacientes de alto riesgo.
Fuente de financiaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.