Hemos leído con gran interés la excelente carta al director redactada por Esteban Ronda et al.1 en la que se comunicaba el caso de un varón de 84 años que acudió con afectación grave debida a una infección por Strongyloides stercoralis (S. stercoralis). La tomografía computarizada (TAC) torácica mostraba una consolidación en el lóbulo superior izquierdo, con áreas cavitadas de paredes irregulares. El análisis citológico del aspirado bronquial mostró la presencia de larvas de S. stercoralis.
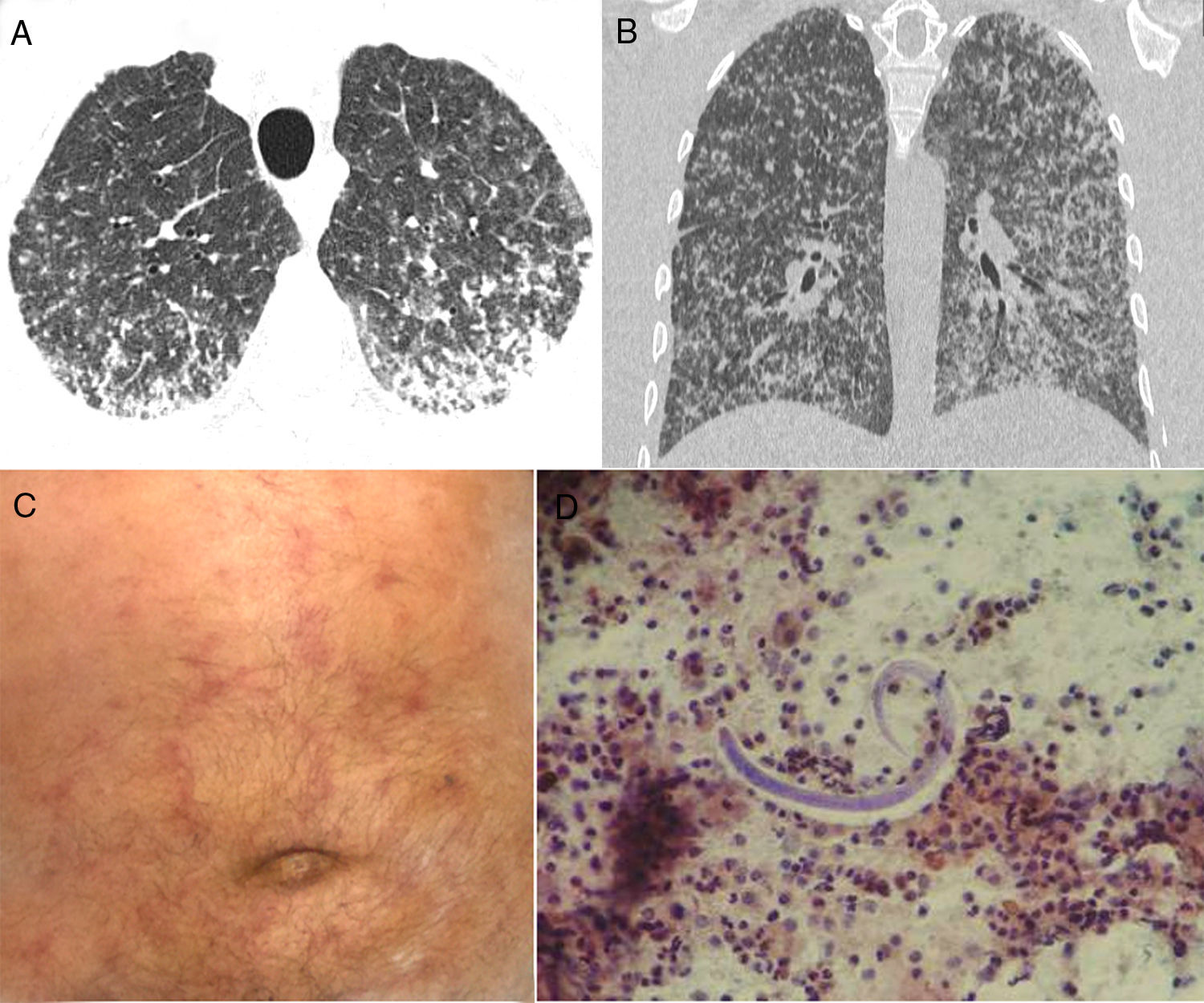
Deseamos informar de otro caso de hiperinfección por S. Stercoralis con un patrón muy infrecuente de diseminación micronodular. Un varón de 73 años ingresó en nuestro hospital por presentar tos productiva, debilidad, fiebre y disnea progresiva de 2 semanas de evolución. Había perdido 8 kg de peso en 2 meses, pero no refería otras quejas. La saturación de oxígeno en el aire ambiental era del 96%. Los resultados de la analítica fueron normales. La TAC torácica reveló numerosos nódulos bilaterales pequeños con cierta confluencia en las regiones posterior e inferior de los pulmones (fig. 1 A y B). El octavo día, el paciente presentó una erupción maculopapular (purpúrica) (fig. 1C). El lavado broncoalveolar (LBA) realizado en el transcurso de la fibrobroncoscopia flexible mostró la presencia de larvas de S. stercoralis (fig. 1 D). Los resultados de los análisis de bacterias, hongos y bacterias resistentes al alcohol ácido en el LBA fueron negativos, al igual que los hemocultivos. La muestra de heces reveló la presencia de numerosas larvas y algunos organismos adultos. El análisis del virus de la inmunodeficiencia humana (VIH) fue negativo, pero la prueba cuantitativa de anticuerpos contra el virus linfotrópico de células T humanas (HTLV) i/ii fue positiva. Se diagnosticó síndrome de hiperinfección por Strongyloides y se pautó tratamiento con ivermectina y albendazol.
Las imágenes reformateadas de las secciones axial (A) y frontal (B) de la TAC muestran numerosos nódulos bilaterales pequeños con cierta confluencia en las regiones posterior e inferior de los pulmones. C) La exploración física del paciente mostró una erupción purpúrica serpiginosa en el abdomen. D) El lavado broncoalveolar reveló la presencia de larvas filiformes de Strongyloides stercoralis.
La estrongiloidiasis es una infección causada por el nematodo S. stercoralis prevalente en países tropicales y subtropicales2-4. En caso de inmunosupresión severa, la lombriz puede diseminarse y causar un síndrome grave y potencialmente mortal, como los síndromes de hiperinfección y de diseminación, que reflejan una infección masiva y se asocian a una morbimortalidad considerables2. A menudo el diagnóstico clínico se retrasa porque los hallazgos clínicos y radiológicos son inespecíficos. El factor de riesgo más importante de desarrollo de infección por Strongyloides es residir o visitar un área endémica5. La hiperinfección por S. stercoralis suele ser mortal, puesto que normalmente se asocia a inmunosupresión iatrógena (p. ej., por el uso de corticoides sistémicos) o bien debido a una enfermedad intercurrente (p. ej., infección por VIH, portador de HTLV-1 o trasplante de órganos)2,5.
Las manifestaciones clínicas de los síndromes de hiperinfección son inespecíficas, siendo los síntomas gastrointestinales y pulmonares los observados con mayor frecuencia2. La erupción patognomónica de la infección por Strongyloides es una erupción purpúrica, petequial, serpiginosa y urticariana en el abdomen y zona proximal del muslo4. Puede observarse clínica pulmonar compatible con síndrome de distrés respiratorio del adulto o con una hemorragia intraalveolar. Los cambios radiológicos pueden incluir opacidades nodulares, reticulares y del espacio aéreo cuya distribución va de multifocal a lobular3. En más del 75% de los pacientes con infección crónica por Strongyloides se constata eosinofilia, que puede no estar presente en los pacientes inmunocomprometidos con síndrome de hiperinfección2,3,5. La detección de un gran número de larvas en heces y/o líquido del LBA o esputo es característica de la hiperinfección5. Así, el diagnóstico está basado, fundamentalmente, en el reconocimiento de la morfología del organismo en los especímenes anatomopatológicos2. Para concluir, en regiones endémicas, el diagnóstico diferencial de las lesiones pulmonares miliares debería incluir la hiperinfección por Strongyloides.