Se ha estudiado la tasa de agudizaciones asmáticas (AA) atendidas en los servicios de urgencias hospitalarios (SUH) y domiciliarios (SEM), así como sus características clínicas.
Pacientes y métodosDurante los meses de octubre y noviembre de 2003 se identificaron durante 56 días las AA y se entrevistó a los pacientes atendidos en los hospitales universitarios.
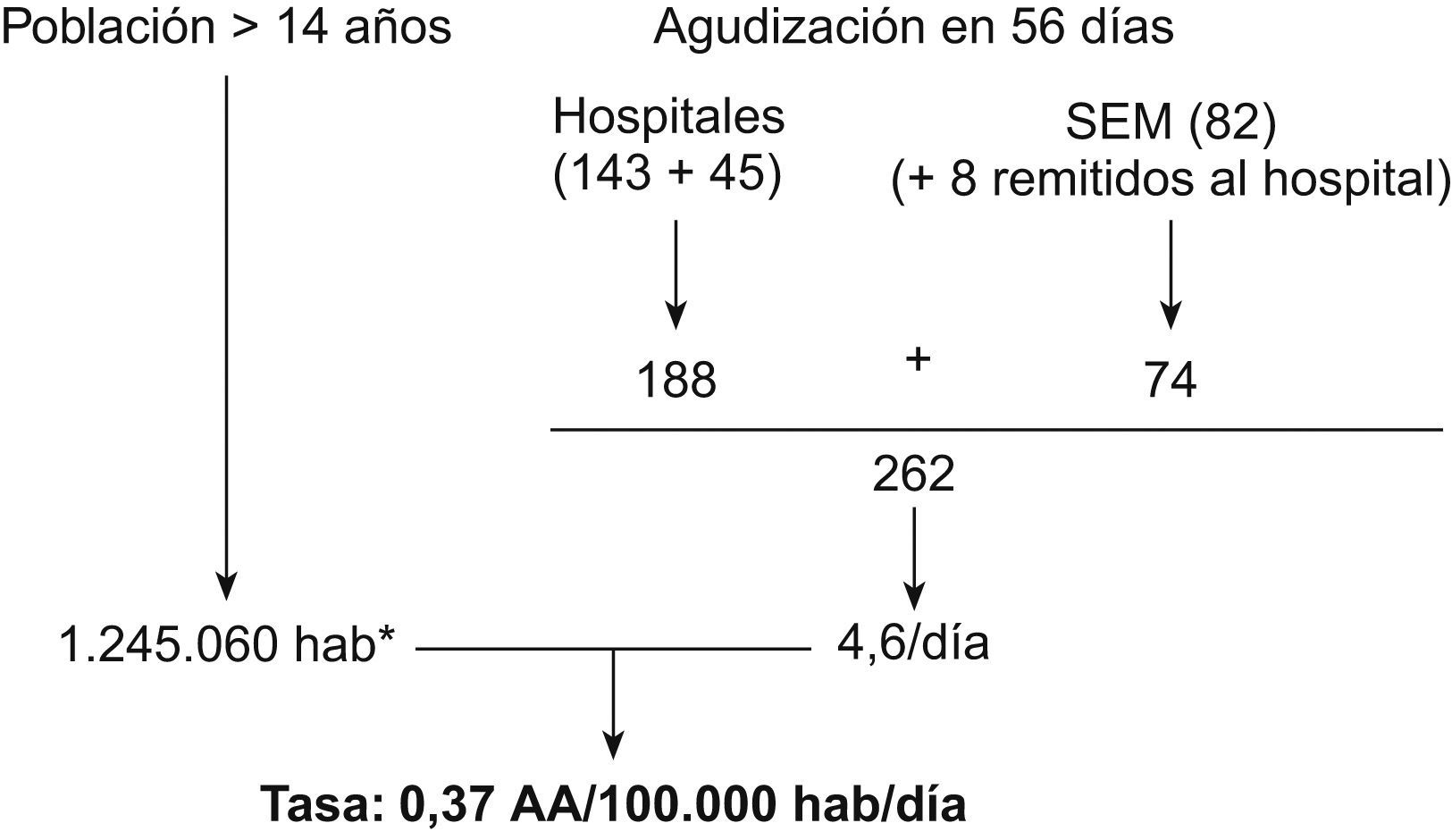
ResultadosSe identificaron 262 AA, 188 en los servicios de urgencias hospitalarios y 82 en los domiciliarios, es decir, una media de 4,6 AA/día, lo que significa una tasa de 0,37 AA/105 habitantes, incidencia no diferente de la obtenida en los mismos meses de 2002 (p>0,05). La edad media (±desviación estándar) de los 143 casos de AA atendidas en los hospitales universitarios era de 41±17 años; 87/143 (60%) eran mujeres y 57/138 (41%), fumadores. En 36/61 (59%) la AA se inició en el domicilio; en 88/132 (61%) comenzó 24h antes de la llegada al centro hospitalario. En 78/123 casos (63%) se registró catarro nasal de instauración lenta antes de la AA y se sospechó una infección vírica. Recibían corticoides inhalados 45/112 pacientes (40%), y únicamente uno añadió corticoides orales en las 12h previas al ingreso. La AA era leve en 38/75 casos (51%), moderada en 28/75 (37%), grave en 8/75 (11%) y casi fatal en un paciente (1,3%). Fueron readmitidos 13/137 pacientes (10%).
ConclusionesLa incidencia diaria de AA es de 0,37/105 habitantes. Más de la mitad de las agudizaciones se habían iniciado tras un catarro nasal. Un 11% de las AA eran graves.
A study has been made on the incidence and clinical characteristics of asthma exacerbations (AE) seen in hospital emergency departments (HED) and domiciliary services (DS) in Barcelona.
Patients and methodsAEs were identified over a 56 day period during the months of October and November 2003 and the patients seen in university hospitals were interviewed.
ResultsA total of 262 AE were identified, 188 in hospital emergency departments and 82 in domiciliary, which was a mean of 4.6 AE/day, giving an incidence of 0.37 AA/105 inhabitants. This incidence was no different from that obtained in the same months in 2002 (P>0.05). The mean age (±standard deviation) of the143 cases of AE seen in university hospitals was 41±17 years; 87/143 (60%) were women and 57/138 (41%), smokers. In 36/61 (59%) the AE started in the home; in 88/132 (61%) it began 24 hours before arriving at the hospital centre. In 78/123 cases (63%) slow onset of nasal catarrh was noted before the AE and a viral infection was suspected. Inhaled corticoids were given to 45/112 patients (40%), and only one added oral corticoids 12 hours before admission. The AE were mild in 38/75 cases (51%), moderate in 28/75 (37%), severe in 8/75 (11%) and almost fatal in one patient (1.3%). Around 10% (13/137) of patients (10%) were re-admitted.
ConclusionsThe daily incidence of AE is 0.37/105 inhabitants. More than half of the exacerbations started after nasal catarrh and 11% of the AE were severe.
A pesar de los avances científicos y del efectivo tratamiento farmacológico de que en nuestros días disponen los pacientes con enfermedad asmática, es conocido que la mayoría de ellos muestra un mal control de su afección y presenta con gran frecuencia síntomas de la enfermedad1. Esto es debido, en gran parte, a un deficiente cumplimiento de la medicación2. El deficiente grado de control de la enfermedad, además de proporcionar a los pacientes una mala calidad de vida, origina en el ámbito asistencial un enorme dispendio económico, sobre todo cuando la enfermedad se agudiza y, muy en especial, si los pacientes deben ser hospitalizados3. Además, al ser el asma una enfermedad potencialmente mortal, el tratamiento y control subóptimos pueden llegar a tener consecuencias funestas, en especial cuando la exacerbación es grave.
Un estudio previo (ASMAB I)4, iniciado 2 años antes, demostró que la tasa de las agudizaciones asmáticas (AA) atendidas en los servicios de urgencias hospitalarios (SUH) y en el domicilio del paciente por el servicio de emergencias médicas (SEM) fue de 0,5/105 habitantes/día (una agudización/200.000 habitantes/día); considerando únicamente los meses de octubre y noviembre de 2002, la tasa fue de 0,3/105 habitantes/día4. Asimismo se comprobó que los pacientes que acuden a los servicios de urgencias siguen un tratamiento de base deficiente, y que los episodios de agudización se calificaban de graves en un 16% y de casi fatales en un 3%. Comparativamente, uno de los pocos estudios prospectivos realizados en un número amplio de pacientes, en este caso en Francia5, demostró que el 49% de los episodios eran moderados, el 9% graves y un 26% casi fatales, cifras muy diferentes de las obtenidas en nuestro medio.
El objetivo del presente estudio ha sido comprobar de nuevo, al cabo de 2 años, la tasa de las AA atendidas diariamente tanto en los SUH como por el SEM. Se trata de ver si las cifras halladas son o no similares a las encontradas en el estudio ASMAB I. También se ha investigado, entre otras características clínicas estudiadas de nuevo, el porcentaje de pacientes cuya descompensación fue grave o casi fatal, así como las diferencias en el tratamiento recibido al alta según los pacientes fuesen posteriormente readmitidos o no, ya que en el ASMAB I los readmitidos habían recibido menos antibióticos y bromuro de ipratropio4.
Pacientes y métodosDiseño del estudioEstudio prospectivo dirigido a identificar todos los episodios de AA en pacientes mayores de 14 años que fueron atendidos en 3 grandes hospitales universitarios de tercer nivel de Barcelona (Hospital Clínic, Hospital del Mar y Hospital Vall d’Hebron) y en 2 grandes hospitales de nivel 2 ubicados en el área del Hospital Clínic (Hospital del Sagrat Cor y Hospital de Barcelona), durante los meses de octubre y noviembre de 2003. Simultáneamente, se identificaron las AA atendidas en el domicilio del paciente por el SEM. La principal finalidad fue calcular la incidencia diaria de las AA que presentaba la población que tenía a dichos hospitales como referencia y, asimismo, describir las características clínicas de los pacientes atendidos en los 3 grandes hospitales terciarios universitarios.
El estudio fue aprobado por el Comité Ético del Hospital Vall d’Hebron.
Identificación de los pacientes con agudización asmáticaSe identificaron los episodios de AA de los pacientes mayores de 14 años atendidos diariamente en algunos de los servicios de urgencias descritos, durante el período comprendido entre el 6 de octubre y el 30 de noviembre de 2003, en un total de 56 días. Sólo si el paciente reingresaba antes de transcurridos 15 días desde el alta de urgencias se consideraba recaída; por el contrario, si reingresaba después, se contaba como un nuevo episodio. La incidencia se calculó como tasa, según la fórmula que referimos en la sección “Análisis estadístico”. Semanalmente uno de los autores revisaba las hojas de recogida de datos de los servicios de urgencias que presentaban alguno de los siguientes diagnósticos: asma bronquial, broncoespasmo, hipersensibilidad bronquial, bronquitis asmática, bronquitis espástica, sibilantes, estado asmático, crisis asmática, ataque asmático agudo o grave y agudización grave del asma. Se aceptó el diagnóstico de asma si el paciente, además del diagnóstico de asma efectuado en el servicio de urgencias, cumplía los criterios clínicos establecidos por la Global Initiative for Asthma (GINA)6: historia de episodios de disnea, sibilantes y opresión torácica, así como variabilidad de estos síntomas; una historia familiar de asma y atopia favoreció el diagnóstico.
En los pacientes con AA atendidos en su domicilio por el SEM, el diagnóstico se basó en el criterio del médico del servicio. Los episodios atendidos en el domicilio y posteriormente remitidos a un hospital se contaron como un solo episodio. Se revisaron también los certificados de defunción por asma de las funerarias de los hospitales, así como las autopsias judiciales realizadas durante aquel período de tiempo.
Población de riesgoSegún el censo de la ciudad de Barcelona7, en la zona del Hospital Vall d’Hebron viven 449.210 personas; en la zona del Hospital del Mar, 285.188, y en la del Hospital Clínic y los 2 hospitales de segundo nivel, 625.604, es decir, en total 1.360.000 individuos. Dado que la población menor de 14 años representa el 11,73% (115.942 niños), la población por encima de esta edad está por lo tanto formada por 1.245.060 individuos. El porcentaje de asmáticos en la población de Barcelona, que se determinó en un estudio previo, efectuado en personas de entre 20 y 44 años, era del 6,5%8; así pues, extrapolando estos datos a la población mayor de 14 años, el total de asmáticos del área estudiada fue de 80.928 individuos.
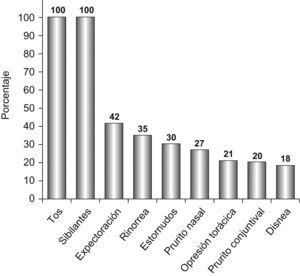
Características clínicas y farmacológicas de las agudizaciones atendidas en los hospitales terciariosSe recogieron en una hoja confeccionada ad hoc los datos personales de cada paciente, la fecha y el lugar donde comenzó la AA9, y si el inicio fue súbito (síntomas de disnea instaurados en menos de 30min10,11) o agudo (instaurado en menos de 3h). Se identificaron los eventuales desencadenantes: si la AA iba precedida de un catarro de vías altas de instauración lenta, en 1–2 días, se presumió una etiología vírica; por el contrario, si la instauración de la rinitis fue rápida, en minutos o pocas horas, con estornudos y conjuntivitis, se presumió una etiología alérgica; productos irritantes (aerosoles, amoníaco, humo, vapor, etc.), estrés familiar/desencadenante psicológico, ejercicio, fármacos y otros. También se interrogó sobre los síntomas y signos iniciales de la AA: disnea, tos, expectoración, sibilantes, opresión torácica, rinorrea, estornudos, prurito nasal, síntomas oculares u otros. Se preguntó por el tratamiento de base que venía administrándose el paciente y los fármacos que recibió en las 12h previas a su admisión en el servicio de urgencias11. El grado de gravedad de la agudización se determinó de acuerdo con los criterios de la GINA 200212, que contemplan la frecuencia y respiratoria, la gasometría, la saturación arterial de oxígeno y el pico de flujo espiratorio; cuando los diferentes parámetros considerados no eran concordantes, el episodio se calificó según el parámetro que indicaba mayor gravedad. El episodio se consideró casi fatal cuando se daba al menos uno de los siguientes criterios: a) paro respiratorio; b) ventilación mecánica, o c) presión arterial de anhídrido carbónico superior a 50mmHg10. Se registró el número de pacientes que fueron hospitalizados, entendiendo como tales aquellos que habían permanecido más de 24h en el hospital de día o habían sido admitidos en una planta de hospitalización. Se calculó el índice de comorbilidad de Charlson para cada grado de gravedad13.
Entrevista tras el altaAlrededor de 15 días después del alta de los hospitales terciarios, se estableció contacto telefónico con los pacientes para invitarles a realizar una entrevista y evaluar su estado tras el alta. Asimismo se registraron las readmisiones acaecidas en los primeros 15 días tras el alta.
Análisis estadísticoLa tasa de frecuentación se calculó según la siguiente fórmula: Tasa=n.o de episodios×105 habitantes×n.o de días. Los resultados se describen mediante medias, desviación estándar y porcentajes. Las comparaciones entre grupos se efectuaron mediante el test de Kruskal-Wallis para variables cuantitativas. El riesgo de las tasas de incidencia entre los 2 años se estimó por la regresión de Poisson usando como offset el logaritmo neperiano de personas-tiempo. El nivel de significación estadística se fijó en el 5% bilateral y el análisis se realizó con el paquete estadístico SAS versión 9.1.3. (SAS Institute Inc., Cary, NC, EE.UU.). Para el análisis de los resultados se utilizó el paquete estadístico SPSS 11.0 para Windows.
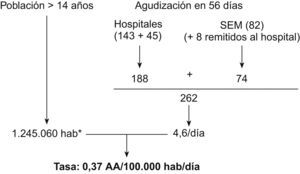
ResultadosTasa de agudizaciones asmáticas atendidas en los servicios de urgencias hospitalarios y domiciliariosDurante los 56 días del estudio se identificaron un total de 262 AA, 143 en los servicios de urgencias de los hospitales terciarios universitarios y 45 en los 2 hospitales de nivel 2. El SEM atendió en este período 82 AA, si bien 8 de estos pacientes fueron remitidos a algunos de los hospitales, por lo que para la cifra de AA atendidas en el SEM sólo contabilizamos 74. Por lo tanto, la tasa de incidencia fue de 0,37 AA/105 habitantes/día (fig. 1), de las que 0,27/105 fueron atendidas en los SUH y 0,1/105 habitantes/día por el SEM (un 27% del total de las AA). Durante este período se registró una muerte por asma en un paciente de 49 años, acaecida antes de su ingreso en el hospital.
La tasa de incidencia en los mismos 56 días del año 2002 había sido de 0,3 AA/105 habitantes4; por lo tanto, no hubo diferencias estadísticamente significativas entre los 2 años (riesgo relativo=1,1963; intervalo de confianza del 95%, 0,9977–1,4344; p>0,05).
Características de los 143 pacientes atendidos en los hospitales terciariosDe los 143 pacientes atendidos en los SUH, 65 (45%) correspondieron al Hospital Vall d’Hebron, 49 (35%) al Hospital Clínic y 29 (20%) al Hospital del Mar. De ellos, 87 (60%) eran mujeres. La edad media (±desviación estándar) fue de 41±17 años, y un 63% eran menores de 45 años. Eran fumadores 57/138 (41%), no fumadores 58/138 (41%) y exfumadores 23/138 (17%).
De los 143 pacientes atendidos en los SUH, se pudo entrevistar a un total de 123 (86%), a 73 (59%) personalmente y a 50 (41%) por teléfono.
Datos del inicio de la agudizaciónPudieron identificar el lugar de comienzo de la agudización 61 pacientes: en su domicilio 36 (59%), en la calle 8 (16%), en el trabajo 8 (13%) y en otros lugares 7 (11%). De ellos 39 recordaban la actividad que estaban realizando; destaca que en 6 la agudización se inició mientras dormían (15%), en 5 mientras caminaban (13%) y en 4 mientras limpiaban (10%). El resto de actividades referidas por los pacientes al iniciarse la agudización eran variadas.
En 132 AA pudo conocerse la rapidez de la instauración, que fue súbita (<30min) en 4 pacientes (3%), aguda (<3h) en 12 (8%) y en menos de 24h en 39 (27%); en 88 casos (61%) el episodio se instauró paulatinamente a lo largo de más de 24h. El tiempo que transcurrió entre el inicio de los síntomas de agudización y la llegada al SUH pudo averiguarse en 103 pacientes: fue menor de 1h en 4/103 pacientes (4%); de 1 a 4h en 12 (12%); de 4 a 8h en 16 (16%); de 8 a 24h en 10 (10%), y superior a 24h en 61 (59%).
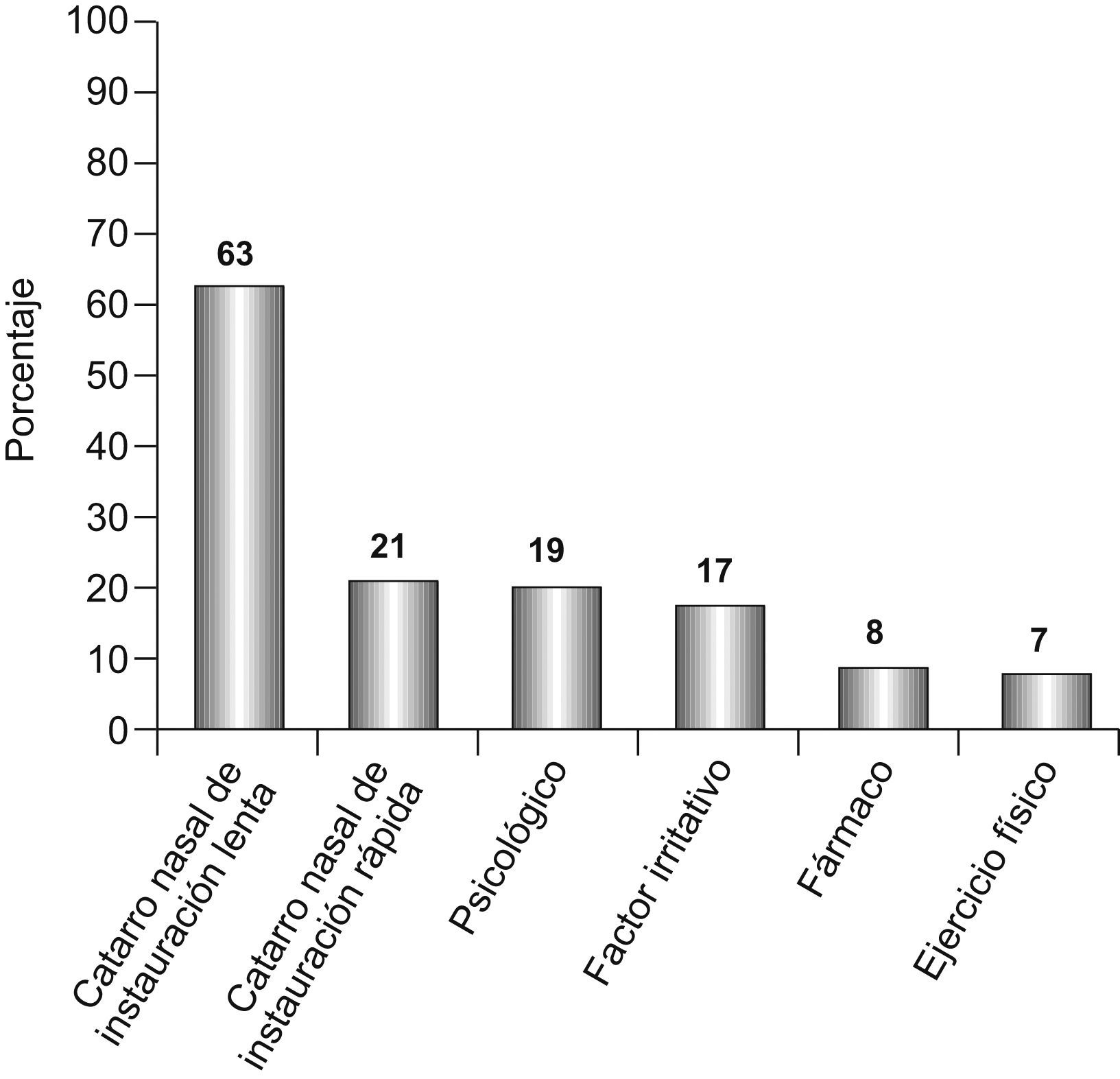
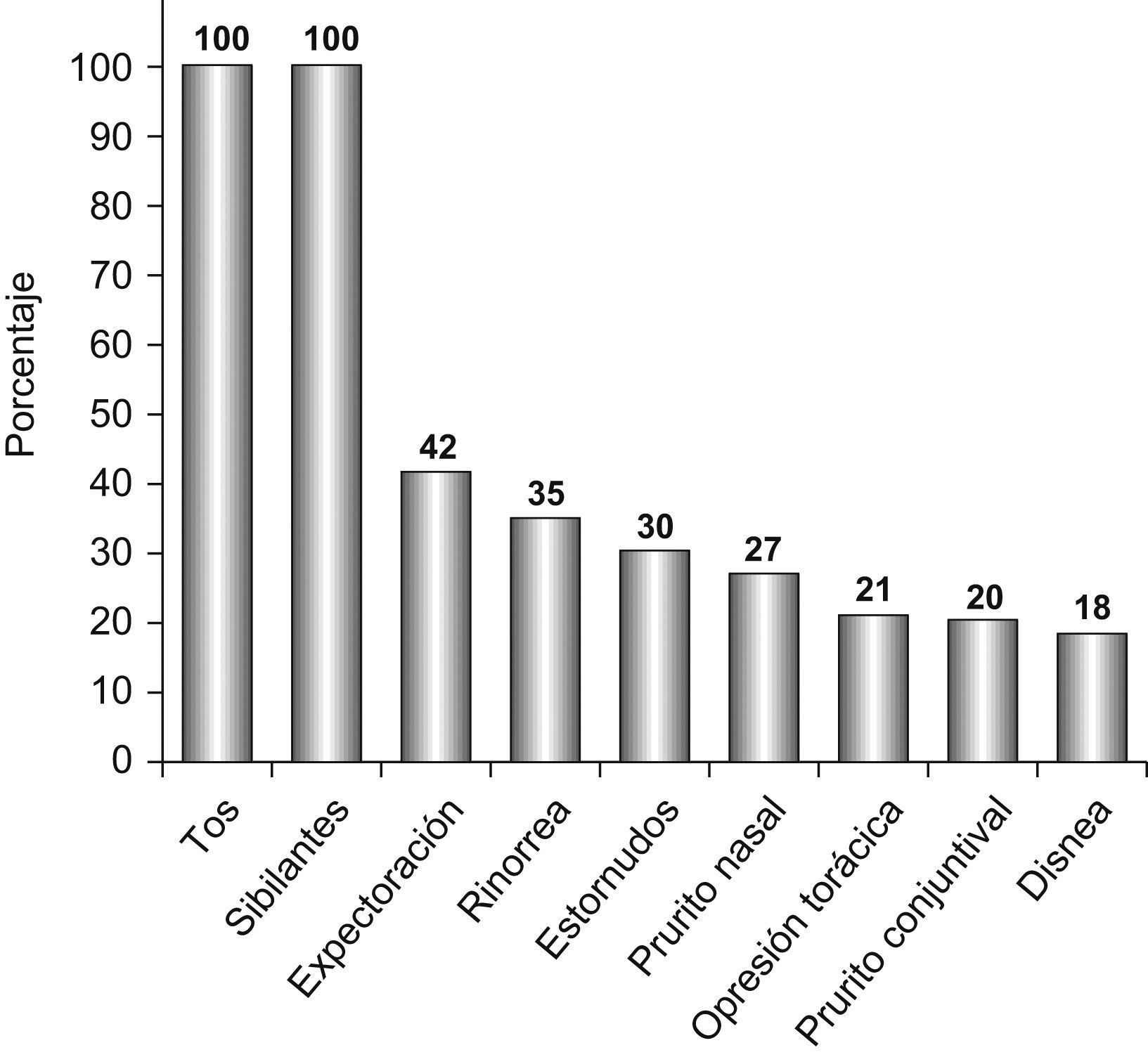
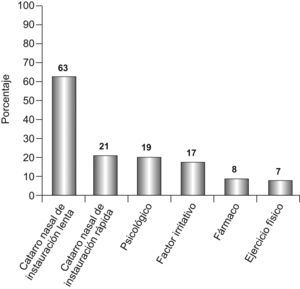
En cuanto al reconocimiento de un factor eventualmente desencadenante de la AA (fig. 2), refirieron haber presentado antes de ésta un catarro nasal de instauración lenta 78/123 pacientes (63%), y rinitis y estornudos de instauración rápida, en minutos o en pocas horas, 26/121 (21%). Reconocieron un desencadenante psicológico de tipo familiar, laboral, etc., 23/120 pacientes (19%), y un factor ambiental inicial de tipo irritante (aerosoles, amoníaco, humos, vapores, etc.) 21/121 (17%). Estaban realizando ejercicio físico 8/120 pacientes (7%). Declararon que inmediatamente antes de la AA habían tomado un fármaco 9/120 pacientes (8%): 2 un inhibidor de la enzima conversiva de la angiotensina, 2 ansiolíticos (tepacepam y diacepam), uno paroxetina, uno ácido acetilsalicílico, un antiinflamatorio no esteroideo, uno amilodipino, uno risperidona y uno un antiséptico. Los síntomas iniciales en las primeras 3h de la AA se exponen en la figura 3.
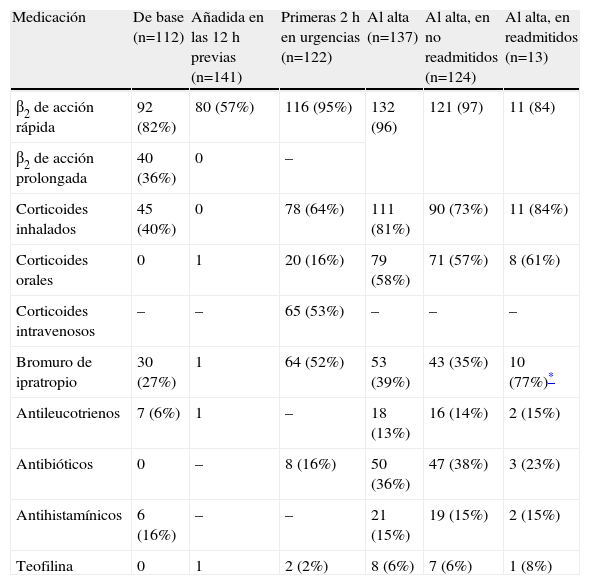
El tratamiento de base que venían realizando los pacientes antes de acudir al servicio de urgencias, así como el que añadieron durante las 12h previas a su llegada a dicho servicio, se muestra en la tabla 1.
Medicación de base, la añadida en las 12h previas a la llegada al servicio de urgencias hospitalario, la administrada en las primeras 2h en el servicio de urgencias y la recomendada al alta de este servicio
| Medicación | De base (n=112) | Añadida en las 12h previas (n=141) | Primeras 2h en urgencias (n=122) | Al alta (n=137) | Al alta, en no readmitidos (n=124) | Al alta, en readmitidos (n=13) |
| β2 de acción rápida | 92 (82%) | 80 (57%) | 116 (95%) | 132 (96) | 121 (97) | 11 (84) |
| β2 de acción prolongada | 40 (36%) | 0 | – | |||
| Corticoides inhalados | 45 (40%) | 0 | 78 (64%) | 111 (81%) | 90 (73%) | 11 (84%) |
| Corticoides orales | 0 | 1 | 20 (16%) | 79 (58%) | 71 (57%) | 8 (61%) |
| Corticoides intravenosos | – | – | 65 (53%) | – | – | – |
| Bromuro de ipratropio | 30 (27%) | 1 | 64 (52%) | 53 (39%) | 43 (35%) | 10 (77%)* |
| Antileucotrienos | 7 (6%) | 1 | – | 18 (13%) | 16 (14%) | 2 (15%) |
| Antibióticos | 0 | – | 8 (16%) | 50 (36%) | 47 (38%) | 3 (23%) |
| Antihistamínicos | 6 (16%) | – | – | 21 (15%) | 19 (15%) | 2 (15%) |
| Teofilina | 0 | 1 | 2 (2%) | 8 (6%) | 7 (6%) | 1 (8%) |
Diagnósticos recogidos en la hoja de anamnesis inicial en el servicio de urgencias. Constaban los diagnósticos de asma en 120/137 pacientes (88%), rinitis en 26/134 (19%), urticaria en 3/134 (2%), eccema en 8/135 (6%), conjuntivitis en 5/135 (4%) y un efecto adverso con algún medicamento en 8/134 (6%).
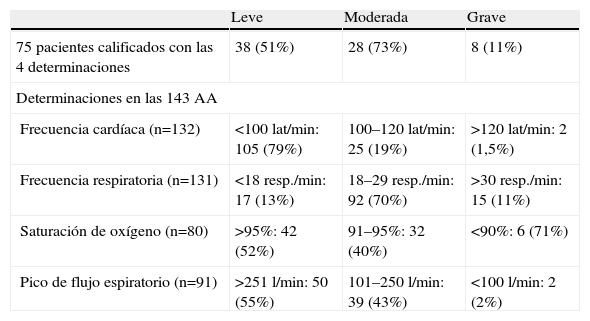
Datos al inicio del ingreso. La gravedad de la crisis pudo determinarse en 75 pacientes, de los que constaban las 4 determinaciones que permiten establecerla (frecuencia cardíaca, frecuencia respiratoria, pulsioximetría y pico de flujo espiratorio). La AA se consideró leve en 38 (51%), moderada en 28 (37%), grave en 8 (11%) y casi fatal en uno (1,3%). El número de determinaciones y la contribución de cada una de ellas en la calificación de la gravedad se exponen en la tabla 2, donde se comprueba que una frecuencia cardíaca baja es un buen marcador de AA leve; que una frecuencia respiratoria alta, de hasta 29 respiraciones/min, es frecuente en las AA moderadas, y que una saturación de oxígeno inferior al 90% es el mejor indicador de AA grave.
Contribución específica de cada uno de los 4 parámetros utilizados para calificar el grado de gravedad de las agudizaciones asmáticas (AA), según los criterios de la Global Initiative for Asthma (GINA12)
| Leve | Moderada | Grave | |
| 75 pacientes calificados con las 4 determinaciones | 38 (51%) | 28 (73%) | 8 (11%) |
| Determinaciones en las 143 AA | |||
| Frecuencia cardíaca (n=132) | <100lat/min: 105 (79%) | 100–120lat/min: 25 (19%) | >120lat/min: 2 (1,5%) |
| Frecuencia respiratoria (n=131) | <18resp./min: 17 (13%) | 18–29resp./min: 92 (70%) | >30resp./min: 15 (11%) |
| Saturación de oxígeno (n=80) | >95%: 42 (52%) | 91–95%: 32 (40%) | <90%: 6 (71%) |
| Pico de flujo espiratorio (n=91) | >251l/min: 50 (55%) | 101–250l/min: 39 (43%) | <100l/min: 2 (2%) |
La temperatura se registró en 123 pacientes, de los que 70/123 (57%) estaban por debajo de 36,5°C; por encima de esta cifra se hallaban 53 pacientes (43%), de los que 42 (34%) presentaban más de 37°C.
Medicación administrada en el servicio de urgencias durante las primeras 2h. Se muestra en la tabla 1. Se administró además oxigenoterapia a 37 pacientes (30%), adrenalina a 2 (2%) y teofilina a 2 (2%).
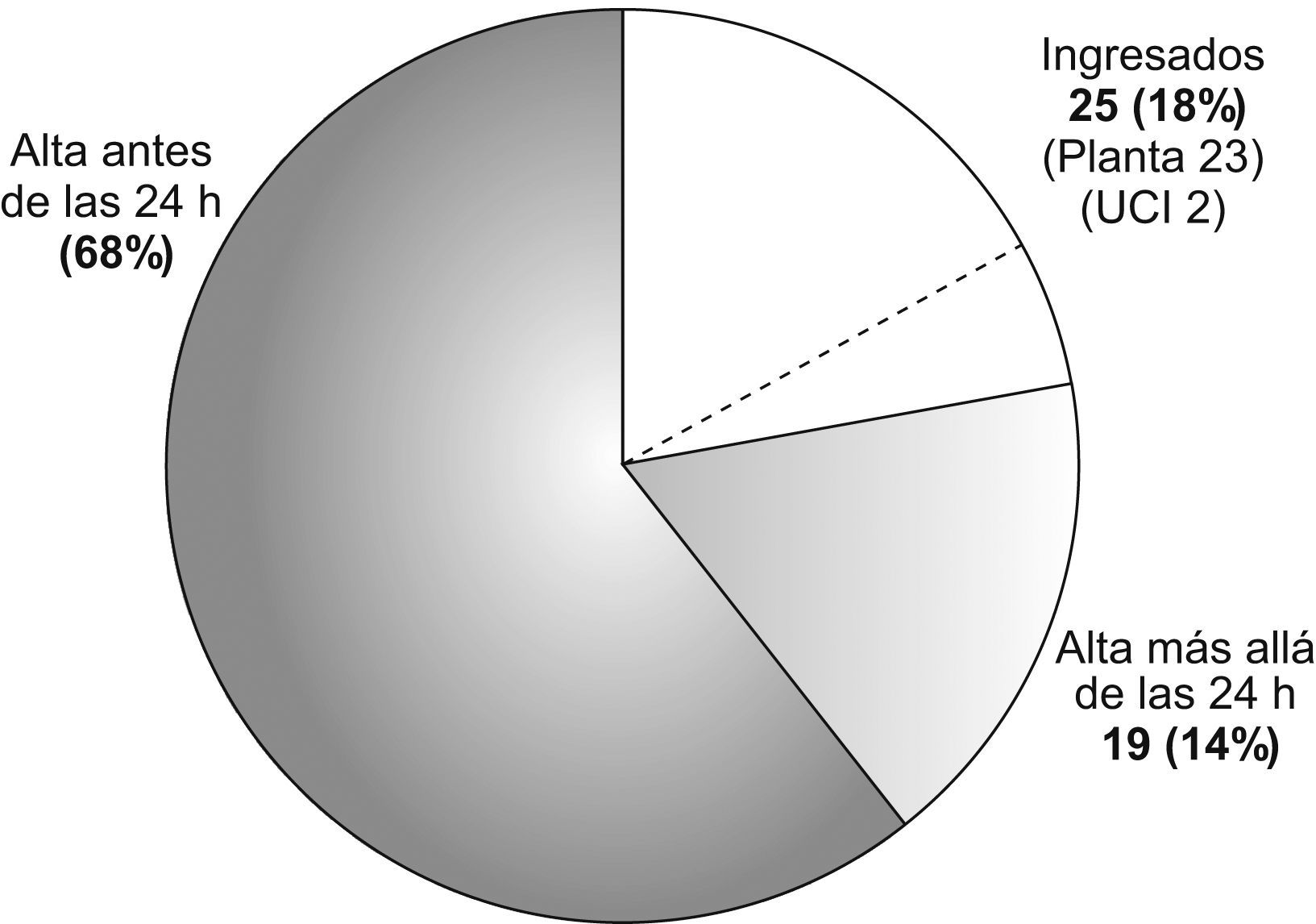
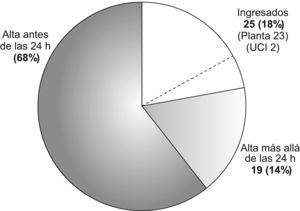
Destino tras el ingreso en el servicio de urgencias (fig. 4). Debieron ingresar 25/137 pacientes (18%), de ellos 23 en la planta de hospitalización y 2 en la unidad de cuidados intensivos. No recibieron el alta hasta transcurridas más de 24h 19 pacientes; sumados éstos a los 25 ingresados en planta, pueden considerarse ingresados 44/137 pacientes (32%). Así pues, 93/137 (68%) obtuvieron el alta antes de las 24h. El índice de comorbilidad de Charlson sumó 17 puntos en los pacientes considerados ingresados y 6 en los que fueron dados de alta antes de las 24h.
Tratamiento indicado al alta desde el servicio de urgencias. Los datos se muestran en la tabla 1.
DiscusiónLos datos del presente estudio muestran que la tasa de AA atendidas en los SUH y SEM fue de 0,37 AA/105 habitantes/día. Esta cifra es algo menor que la global que hallamos en el estudio realizado 2 años y medio antes (2001–2002) con la misma metodología, en el que la tasa obtenida entre los meses de noviembre y febrero fue de 0,50 AA/105 habitantes/día4. Sin embargo, la tasa obtenida en el mismo período de 56 días de los meses de octubre y noviembre de 2002 había sido de 0,3 AA/105 habitantes/día, diferencia que no es estadísticamente significativa (p>0,05).
Después de estos 2 estudios efectuados en nuestra ciudad, hemos de esperar que la frecuentación en estos 2 servicios de urgencias esté entre las 5 de promedio anual y entre las 3 y 3,7 AA/día en los meses de octubre y noviembre por cada millón de habitantes. Así pues, estas cifras podrán servir de base para poder deducir, en caso de aumentos puntuales, si el incremento eventualmente registrado en un día concreto es en realidad significativo y en este caso proceder a buscar la etiología. La causa puede residir en un fenómeno atmosférico14, una descarga de tipo alergénico en la atmósfera15 u otras etiologías como las infecciones víricas, especialmente los rinovirus16, etc.
Por lo que se refiere al inicio de la agudización, la mayoría de los episodios (59%) comenzó en el domicilio, y únicamente en un 3% la instauración fue súbita y en un 8% aguda; cifras todas ellas que guardan una correlación con las del anterior estudio4. Habida cuenta de las epidemias por descarga de soja en el puerto de Barcelona en los años 1981–198715, en el estudio previo (ASMAB I)4 se comprobó que los inicios agudos o súbitos no guardaban relación con una mayor sensibilización frente a los antígenos de la soja. Asimismo, se mantienen el mayor porcentaje de mujeres (60%) y el gran número de pacientes que manifestaron haber fumado recientemente, en este caso un alarmante 41%, aún superior al 31% del estudio anterior4.
Es conocido que la gran mayoría de las AA, también en los adultos, son inducidas por una infección vírica, especialmente rinovirus16,17. Puede guardar relación con esto el hallazgo de que un 63% de los pacientes refería haber presentado previamente un catarro nasal de instauración lenta, y que un 61% informó al llegar a urgencias de que el episodio se había iniciado más de 24h antes; asimismo, habla a favor de un eventual desencadenante vírico (o en general infeccioso) el hecho de que un 43% de los pacientes presentaba una temperatura superior a 36,5°C, y el 34% superior a 37°C. Por el contrario, únicamente un 21% refirió haber presentado rinitis y estornudos de instauración rápida que hiciesen pensar en un desencadenante de tipo alérgico, lo que puede relacionarse con la instauración de la AA en menos de 24h en el 27% de los pacientes. Debemos, en todo caso, tener en cuenta que el presente estudio se realizó en otoño, época en que son más frecuentes las infecciones víricas. El mayor porcentaje de mujeres, muchas de ellas amas de casa, posiblemente en contacto con productos de limpieza18, y la constatación de que el 13% de las AA se iniciaron en el trabajo podrían relacionarse con el efecto de un desencadenante de tipo ocupacional. Nueve pacientes (8%) reconocieron haber tomado un fármaco momentos antes de comenzar la AA. Dos de estos medicamentos eran antiinflamatorios no esteroideos y 4 ansiolíticos o antipsicóticos, lo que, además de una eventual idiosincrasia a los primeros, en el caso de los antipsicóticos probablemente tiene relación con el estado psíquico de los pacientes antes de la crisis.
En cuanto al tratamiento que seguían los pacientes antes de llegar al servicio de urgencias, ya hemos mencionado la cifra de corticoides inhalados que referían administrarse como tratamiento de base: un 40%, cifra que es superior al 31% del estudio anterior y que puede estar en el origen de un mejor control de los pacientes. En el estudio EAGLE19, realizado en España y Latinoamérica en pacientes ingresados por asma, se comprobó que un 61% consumía corticoides inhalados. Posiblemente en los casos leves de pacientes jóvenes que no ingresan, el consumo sea menor que en los casos moderados o graves que finalmente ingresan. Como en el estudio previo4, comprobamos que los pacientes no añadieron corticoides orales en las 12h previas al ingreso y que sólo un paciente lo hizo; esto demuestra una posible deficiente educación de los pacientes respecto al tratamiento que deben realizar en caso de agudización.
Por lo que se refiere a la atención en el servicio de urgencias, es de resaltar en primer lugar la buena sistemática exploratoria en cuanto a registro de la temperatura y la frecuencia respiratoria y cardíaca, así como en el registro sistemático del pico de flujo espiratorio.
La medicación administrada igualmente reflejó un buen seguimiento de las normativas ya que, en las primeras horas, casi la totalidad de los pacientes había recibido estimulantes adrenérgicos β2, que es el tratamiento de elección; muchos de ellos (52%) junto con bromuro de ipratropio, que, como es sabido, debe administrarse como coadyuvante, puesto que mejora el efecto de los adrenérgicos β29. También es digno de mención el gran porcentaje de pacientes que recibieron corticoides orales y/o intravenosos. Cabe resaltar además el alto porcentaje de pacientes (64%) tratados con corticoides inhalados, lo que demuestra un buen conocimiento y puesta en práctica de las recomendaciones más recientes20; en efecto, los corticoides inhalados han demostrado tener un efecto beneficioso en las AA, en especial cuando se administran en múltiples dosis en las fases iniciales de la atención en urgencias20. De modo inverso, el bajo índice de tratamientos con teofilina es también remarcable como buena conducta terapéutica en urgencias, ya que se sabe que, en la agudización, su adición a los adrenérgicos β2 no conduce a una mejora de la broncodilatación21.
Tras la atención dispensada en el servicio de urgencias, precisó hospitalización un 18% de los pacientes. Si a este porcentaje se suma el de que aquellos que debieron permanecer más de 24h en el área de 24h del servicio de urgencias —y que por lo tanto se consideraron ingresados—, la cifra total se eleva al 32%, muy similar a la obtenida en el estudio ASMAB I4. En el presente estudio la tasa de ingresos por asma, teniendo en cuenta toda la población atendida por AA, es decir, 262 AA en 56 días, fue de 0,3 ingresos por AA por cada 100.000 habitantes. Al igual que sucedió en el estudio anterior, los pacientes que finalmente requirieron ingreso hospitalario tenían más comorbilidad que los no ingresados, lo que de nuevo nos lleva a deducir que algunos pacientes acaban ingresando, además de por su afección asmática, por presentar dicha comorbilidad.
Tal como se observa en la tabla 1, el tratamiento indicado al alta, en el que se comprueba una muy elevada prescripción de adrenérgicos β2 y corticoides inhalados, se ajusta a las normativas, en especial en lo referente a la indicación de una tanda corta de corticoides orales durante 7–14 días9.
En el estudio ASMAB I comprobamos que el tratamiento que se había indicado al alta de urgencias difería entre los pacientes que posteriormente fueron readmitidos y los que no lo fueron; en efecto, a los readmitidos se les habían prescrito porcentualmente menos anticolinérgicos y menos antibióticos, con una diferencia que era significativa: p<0,0001 y p<0,001, respectivamente4. En el presente estudio tan sólo se observan diferencias en la prescripción de bromuro de ipratropio, que, al contrario de lo ocurrido en el estudio ASMAB I, se indicó a un porcentaje mayor de pacientes entre los que posteriormente tuvieron que reingresar. En todo caso, debemos tener en cuenta que el número de readmitidos es únicamente de 13, por lo que este dato debe interpretarse con la debida cautela, ya que además hablamos de un tratamiento indicado sin aleatorización previa.
Cabe insistir en la importancia de tratar correctamente, siguiendo las guías del asma22,23, a los pacientes que previamente han presentado una AA de riesgo vital, pues se ha demostrado que esta conducta reduce la mortalidad24.
En conclusión, en nuestra ciudad la tasa de AA atendidas diariamente por los SUH y SEM fue del 0,37/105 habitantes. La mayoría se inició en el propio domicilio y la agudización fue de instauración paulatina, es decir, con tiempo suficiente para actuar sobre ella y haber evitado su llegada a los servicios de urgencias. En este estudio, que tiene la limitación de haberse efectuado únicamente en otoño, una gran mayoría de las AA estuvieron precedidas de un catarro de instauración lenta, es decir, probablemente vírico. Los pacientes, aparte de los adrenérgicos β2 inhalados, no están educados para, en caso de presentar una agudización, refuercen el tratamiento con otras medicaciones de rescate y/o corticoides por vía oral. Una vez en los SUH se comprueba que un 11% de las agudizaciones son graves y un 1,3% de riesgo vital. La sistemática de las exploraciones y el tratamiento instaurado se ajustan a las normativas.
FinanciaciónEstudio financiado por la beca FIS 2001/1386 y por una beca del Institut d’Investigació en Atenció Primària Jordi Gol.
Los autores agradecen al Dr. Joan Martí su ayuda en la preparación del presente manuscrito.