Introducción
La VATS es actualmente la técnica de elección para en neumotórax espontáneo juvenil (NEP). Anualmente se diagnostican 1 mujer/100.000 habitantes y 7 hombres/100.000 habitantes1. El índice de recurrencia después del primer episodio es del 20%, de un 60% después del segundo episodio y de un 80% después del tercero2. El tratamiento inicial del NEP es el drenaje torácico, mientras que la cirugía queda reservada para los casos de recurrencias o fuga aérea persistente3. No obstante, en personas con profesiones de alto riesgo, como submarinistas, alpinistas o pilotos aéreos, la cirugía puede programarse desde el primer episodio con el propósito de evitar recurrencias4. Sin embargo, hay grupos que realizan VATS en el primer episodio, ya que argumentan una menor estancia hospitalaria, menor baja laboral, menores molestias por drenajes torácicos y, por tanto, un abaratamiento de los costes del tratamiento de esta enfermedad5. La introducción de la videotecnología ofrece una excelente visualización de la pleura y el pulmón, con accesos mínimamente invasivos y, por tanto, menor dolor postoperatorio y menor morbilidad. El éxito de la VATS está relacionado con un menor tiempo operatorio y con una disminución de las posibles complicaciones postoperatorias, pero parece que el nivel de recurrencias es ligeramente mayor que en cirugía abierta6,7. El objetivo de este estudio es valorar la eficacia y la morbilidad de la VATS con resección pulmonar de bullas y pleuroabrasión en el tratamiento del NEP sin otros métodos añadidos de actuación pleural, como pleurectomía o pleurodesis química.
Pacientes y métodos
Entre mayo de 1997 y septiembre de 2003 se realizaron en nuestro servicio 147 intervenciones en 127 pacientes por neumotórax espontáneo primario. Se revisaron retrospectivamente todos los historiales de los pacientes con la recolección de las variables necesarias. No se realizó tomografía computarizada (TC) torácica preoperatoria de forma sistemática. La enfermedad fue bilateral en 19 pacientes (12,9%). Fueron 102 hombres (80,5%) y 25 mujeres (19,5%). La edad media fue de 28,3 ± 11,6 años. Las indicaciones se recogen en la tabla I. Se realizó cirugía en primer episodio de forma no electiva en casos de fuga aérea persistente, cuando se acompañaba de neumotórax contralateral sincrónico o bien tenía antecedente de neumotórax recurrente en el lado contrario. En caso de primer episodio, la cirugía no se recomendó en ningún caso, pero ésta se realizó de forma electiva en situaciones especiales personales del paciente.
La intervención fue del lado derecho en 85 casos (57,8%) y del izquierdo en 62 (42,2%). El procedimiento fue bilateral en 16 casos (11,6%).
Descripción de la intervención
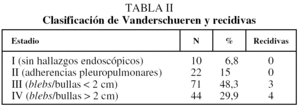
Todos los procedimientos se realizaron bajo anestesia general con tubo orotraqueal de doble luz. El paciente se coloca en decúbito lateral del lado contralateral al quirúrgico y se prepara igual que para toracotomía posterolateral. La ventilación unipulmonar comienza antes de la primera incisión de piel. El primer trocar se sitúa en el sexto espacio intercostal a 1-2 cm de la punta de la escápula. Se introduce una óptica de 0° por un trocar de 10 mm. Los dos siguientes canales de trabajo se disponen según la existencia o no de adherencias pleurales, habitualmente en el cuarto y séptimo espacios intercostales en anterior con o sin trocar, según las preferencias del cirujano. Se moviliza el vértice pulmonar con endograpas y se grapan las zonas de bullas o fibrosis con la posterior extirpación con endograpadora. Si no se localizan bullas o blebs después de una cuidadosa exploración, se extirpa el vértice pulmonar o la zona más patológica visible. Los hallazgos intraoperatorios se clasifican según Vanderschueren8 (tabla II).
Posteriormente se instila suero salino para comprobar la ausencia de fuga aérea y se extirpa la zona de pérdida si ésta existe. Posteriormente se realiza pleurodesis por abrasión vigorosa de pleura parietal sin pleurectomía, sobre todo en vértice de cavidad y zonas anterior y posterior y cara diafragmática sin irritación en cara mediastínica. No se realizó ningún procedimiento de pleurodesis química. Se coloca un drenaje 28F apical por incisión anterior y se comprueba la adecuada reexpansión del pulmón endoscópicamente. El drenaje torácico se conecta a 20 cm H2O de presión negativa. Se infiltran los canales de trabajo con bupivacaína al 2% sin bloqueo intrapleural. Sistemáticamente, las piezas quirúrgicas se envían al laboratorio de anatomía patológica.
Cuidado postoperatorio
El paciente se extuba en quirófano y se observa en la unidad de reanimación durante 3-6 h con realización de analítica postoperatoria y radiología torácica. El control en esta unidad comprende pulsioximetría y registro electrocardiográfico continuo. Posteriormente los pacientes se trasladan a la unidad de cirugía torácica. Todos los pacientes reciben la visita del fisioterapeuta y realizan ejercicios respiratorios con espirómetro incentivado. El drenaje torácico se retira cuando no hay fuga aérea, el drenado es menor de 150 cm3 al día y el pulmón está totalmente reexpandido. Se considera fuga aérea persistente una pérdida aérea durante más de 5 días.
En este período se usa analgesia balanceada intravenosa con antiinflamatorios no esteroideos (AINE) y pirazolonas hasta la retirada del drenaje y se mantiene medicación oral según los requerimientos de cada paciente. Al día siguiente de la retirada del drenaje y después de un control radiológico se valora el alta hospitalaria.
El seguimiento de los pacientes se realizó mediante consulta externa durante el primer año y consulta telefónica después. A todos los pacientes se les preguntó específicamente por la necesidad de tomar analgésicos orales diariamente. Se consideró dolor crónico a la sensación disestésica o dolorosa que obligó al paciente a tomar analgésicos ininterrumpidamente durante más de 30 días.
Análisis de datos
El análisis estadístico de los datos se realizó con SPSS v11 package. Las variables cualitativas se compararon con el test estadístico χ² o test exacto de Fisher cuando fue apropiado. El nivel de confianza se consideró p < 0,05. La probabilidad de recurrencia se calculó con el test de Kaplan Meier.
Resultados
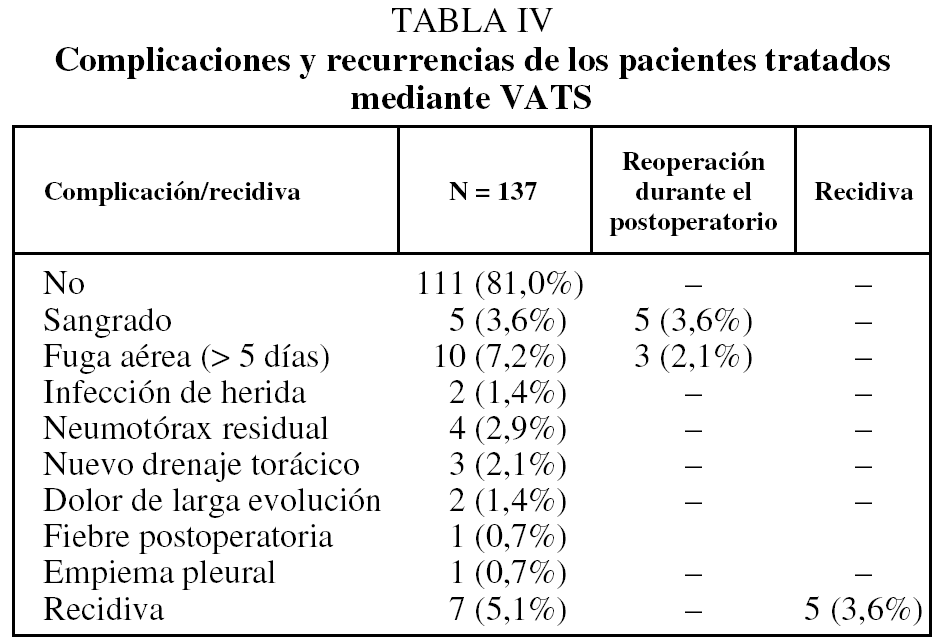
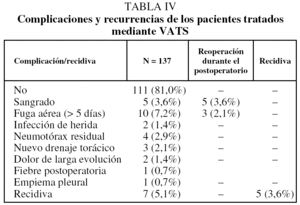
No hubo muertes postoperatorias. La estancia postoperatoria fue de 4,2 ± 4,6 días. El índice de reconversión (número de pacientes que necesitó cirugía abierta) fue del 6,8% (10 pacientes). La primera causa fueron las adherencias pleuropulmonares intensas (tabla III). El tiempo operatorio fue de 43,6 ± 12,3 min. El número de cargas de endograpadora por intervención fue de 3,4 ± 3,7. Se realizó pleuroabrasión en el 98% de los casos. Hubo 2 incidentes intraoperatorios por fallo de endograpadora, lo que obligó a una reconversión por imposibilidad de nueva sutura mecánica y sangrado parenquimatoso con realización de minitoracotomía axilar. No hubo lesiones vasculares intraoperatorias ni lesiones pulmonares por introducción de trocares. La media de días de drenaje torácico fue de 2,6 ± 3,2 días. En el 73,9% de los casos se retiró el drenaje al primer día postoperatorio. El índice de complicaciones postoperatorias fue del 13,7% (19 casos). Las complicaciones y recidivas se recogen en la tabla IV.
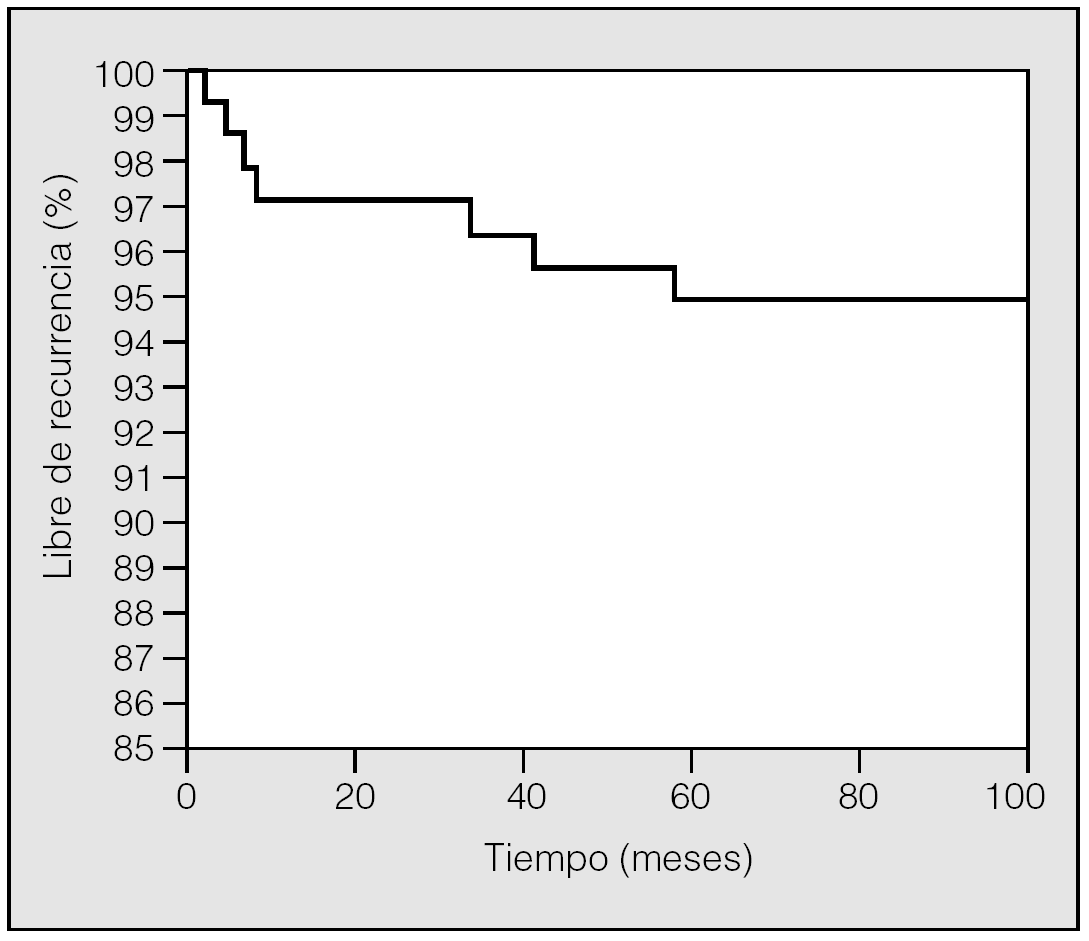
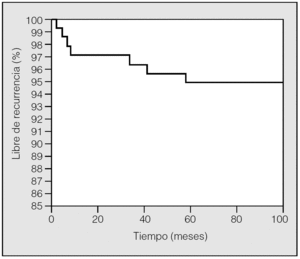
Se volvió a intervenir durante el ingreso a 5 pacientes por sangrado, 3 con VATS y 2 con minitoracotomía axilar. También se realizaron 3 minitoracotomías axilares por fuga aérea persistente. El seguimiento medio de los pacientes fue de 40,5 ± 22,3 meses. Las recurrencias se diagnosticaron a los 2, 4, 8, 41 y 59 meses después de la intervención. La ausencia de recurrencia se calculó y aparece en la figura 1. La recidiva fue independiente de la estancia, días de drenaje, estadificación de Vanderschueren, el carácter uni o bilateral, la edad, el hábito tabáquico, el sexo u otra variable estudiada (p > 0,05).
Fig. 1. Pacientes libres de recurrencia en seguimiento, calculada con el test de Kaplan-Meier.
Los 7 pacientes (5,1%) con recidiva se trataron con drenaje torácico si procedía y posteriormente con minitoracotomía axilar. Cinco casos se reintervinieron, mientras que los otros 2 pacientes no necesitaron ni tratamiento quirúrgico ni drenaje torácico.
Tan sólo 2 pacientes presentaron dolor crónico, si bien la necesidad de tomar analgésicos de forma continua inferior a 30 días ocurrió en 17 (12,2%). Dolor duradero y sensación de malestar se presentaron en 24 pacientes (17,4%) que no precisaron toma de analgésicos diarios, pero tuvieron molestias durante varias semanas.
Discusión
La VATS muestra resultados similares a la toracotomía en el tratamiento del NPE, con morbilidad similar, menor estancia hospitalaria y recuperación más temprana9. Sin embargo, el índice de recurrencia parece mayor6,10.
La indicación de cirugía se relaciona con el índice de recurrencia y se acepta sin duda en el tercer episodio11. En el primer episodio se acepta normalmente la colocación de drenaje torácico, que consigue una reexpansión pulmonar del 60-90% con aspiración muy superior que con aspiración a través de aguja fina12. Torresini et al5 presentaron un grupo de pacientes operados al primer episodio, apenas sin morbilidad y con un ahorro de recursos, con menor baja laboral y menor número de ingresos, lo que rentabilizaba incluso el gasto mayor de material endoscópico. En contra de esta tesis podría tenerse en cuenta la aparición de dolor postoperatorio en un porcentaje cercano al 30%, acompañado de disestesias, hipoestesias y dolor referenciado y el riesgo, aunque pequeño, de complicaciones graves13.
El índice de dolor crónico postoperatorio fue muy bajo, pero la presencia de dolor duradero y la sensación de malestar se dieron en un mayor porcentaje de pacientes que, aunque no necesitó toma de analgésicos diaria, tuvo molestias durante varias semanas. Parece que la existencia de dolor postoperatorio muy intenso podría predecir un dolor más duradero y crónico14. El postoperatorio de la VATS requiere menor aporte de analgésicos que la toracotomía7,15. El uso de trocares de introducción y su tipo (blandos o duros) no parece tener relevancia, aunque todavía no hay una evidencia sólida15. Tampoco hay evidencia sobre si la colocación de los canales de trabajo tiene relevancia en la existencia de dolor crónico postoperatorio, aunque parece que el canal más frecuentemente involucrado en estas situaciones suele ser el posterior, por lo que habitualmente no se usa en nuestro centro13. En todo caso, el dolor crónico es más frecuente en toracotomía que en VATS15.
Los días de drenaje torácico postoperatorio oscilan entre 1 y 5 ± 2 días en diferentes series comunica-das16,17. Esta diferencia suele deberse al número de drenajes usados. La retirada del drenaje en nuestra serie se realizó sin movilización previa y en un porcentaje muy alto (73,2%) se retiró al día siguiente de la cirugía. Todos los casos de recurrencias de esta serie se dieron en este grupo. La movilización de drenaje previa a la retirada y el mantenimiento de éste más de 4-5 días es frecuente en la escuela francesa, para la creación de adherencias más intensas18. Nuestra incidencia de fuga aérea persistente es similar a otras series4,5,9 con reintervenciones y hallazgos relacionados, con fallos de endograpadora en 2 casos, que no se detectaron durante la VATS.
El motivo de reintervención más frecuente en nuestra serie fue el sangrado posquirúrgico, que se relacionó en 4 de los 5 casos con adherencias intensas y amplias que obligaron a su liberación. La nueva realización de VATS se indicó en 3 casos para evacuación del hemotórax coagulado torácico y permitir una adecuada hemostasia. Las 2 minitoracotomías axilares se realizaron por dificultades de ventilación unipulmonar en esos pacientes, pero en nuestra opinión la actitud inicial en estos casos sería realizar de nuevo una VATS.
La elección de una técnica u otra para el tratamiento del NPE es frecuente en otros grupos que combinan la VATS con resección pulmonar de bullas con pleurectomía, ligaduras de bullas con o sin pleurectomía y el uso de talco según los hallazgos intraoperatorios3,4,9,16,19-21. En nuestro caso se realizó un tratamiento estándar con grapado de bullas y abrasión mecánica pleural que no demuestra tener más índice de recidiva, y que evita las complicaciones relacionadas con la extensa pleurectomía como mayor dolor postoperatorio, mayor riesgo de sangrado y síndrome de Horner transitorio2,22. El índice de recidivas de nuestra serie es parecido al de otras series comunicadas16,18 y no es mayor que en series en las que se realizó VATS y pleurectomía3,4. La pleurectomía puede ser eficaz, pero no es necesaria, en nuestra opinión, para el tratamiento de NEP. Aunque se utiliza mucho3,4,19, no asegura menor recurrencia20.
El seguimiento de los pacientes en nuestra serie es mayor al de otras series publicadas3,9,16, con registro de recidivas a los 41 y a los 59 meses. Nuestra opinión es que las recurrencias que aparecen en los 6 primeros meses pueden deberse a errores técnicos. En nuestra serie, al igual que en otras series publicadas, las recurrencias no dependieron del estadio de Vanderschueren9,19,23.
El abordaje por minitoracotomía axilar del NEP recidivado post-VATS ha sido nuestra actuación estándar. Landreneau et al reportan una índice de recidivas del 1% en toracotomía posterolateral, 3,6% en minitoracotomía axilar y cerca del 4% en VATS, pero también resaltan las virtudes propias de la VATS: menor dolor postoperatorio, menor necesidad de analgésicos en postoperatorio temprano y mejores resultados estéticos, entre otros15.
No somos partidarios de la pleurodesis química con talco ni con ningún otro agente. La distribución de partículas de talco por tejidos extrapleurales y la propia reacción granulomatosa pleural3,9, que dificultaría una futura toracotomía y que puede ocasionar la aparición de distrés respiratorio por este agente, nos hacen ser poco partidarios de su uso, salvo en pacientes mayores no candidatos a cirugía por alto riesgo. Algo parecido opinamos de otros agentes como la yodopovidona24.
La realización de TC torácica no se consideró imprescindible para planear el tratamiento quirúrgico en pacientes jóvenes con NEP, a diferencia de otros grupos de trabajo4,5. Así, sólo solicitamos TC torácica en pacientes con diagnóstico o sospecha de neumotórax espontáneo secundario3.
En conclusión, la VATS es un abordaje eficaz, poco invasivo y seguro para el tratamiento de la NEP. La realización de pleuroabrasion es un método menos invasivo que la pleurectomía o la pleurodesis con talco, con un porcentaje ligeramente mayor de recurrencias que la toracotomía. El dolor crónico relacionado con el procedimiento se observa en una minoría de pacientes, siempre menor que en cirugía abierta.
Recibido: 1-3-2005; aceptado para su publicación: 3-5-2005.
Correspondencia: Dr. A. Gómez-Caro.
Servicio de Cirugía Torácica.
Hospital Universitario 12 de Octubre.
Ctra. de Andalucía, km 5,4. 28041 Madrid. España.
Correo electrónico: abelitov@yahoo.es