Analizar los resultados conseguidos desde su creación hace 5 años en una consulta de diagnóstico rápido de cáncer de pulmón (CDR-CP) relacionados con el buen uso de la derivación, tiempos de demora diagnóstica y terapéutica, y días de estancia hospitalaria. Comparar las demoras diagnóstico-terapéuticas y estancias hospitalarias con las obtenidas en los pacientes evaluados mediante la sistemática habitual (NCDR-CP).
Pacientes y métodoSe ha incluido a todos los pacientes valorados en nuestra CDR-CP en los últimos 5 años. En los CP se han registrado las fechas de derivación al médico especialista, primera consulta, realización de pruebas diagnósticas, estadificación, inicio del tratamiento y días de hospitalización. Se han comparado estos mismos datos con los pacientes NCDR-CP diagnosticados en el periodo de octubre 2008 a octubre de 2010.
ResultadosSe evaluaron 179 pacientes remitidos a CDR-CP que representan el 26,7% de las consultas ofertadas, siendo 166 (92,7%) las remisiones correctas, de las que el 44,5% correspondieron a un CP; en el 75,6% de ellos se realizó todo el estudio de forma ambulatoria y más del 85% de los casos cumplían con las recomendaciones existentes relacionadas con las demoras diagnóstico-terapéuticas. Al comparar estos datos con el grupo NCDR-CP (n=151), se encontraron diferencias relacionadas con los datos de hospitalización: menor porcentaje de ingresados (p<0,0001) y menos días de estancia (p<0,0001) en el grupo CDR-CP. No existieron diferencias entre ambos grupos en las demoras diagnósticas y terapéuticas.
ConclusiónEn nuestro medio la consulta de diagnóstico rápido de cáncer de pulmón permite realizar, en un gran porcentaje de casos, todos los estudios de forma ambulatoria y en plazos de tiempo acordes con las recomendaciones existentes. Pese a ello, hemos detectado una acusada infrautilización de las mismas.
To analyze the results obtained in a lung cancer screening program since its inception five years ago regarding correct referrals, diagnostic and therapeutic delay times and days of hospitalization. To compare the diagnostic-therapeutic delays and hospital stays with those obtained in patients evaluated with the standard system.
Patients and methodsIncluded for study were all those patients evaluated in our Lung Cancer Screening Program (LCSP) in the last five years. For the cases with LC, we recorded the dates the patients were referred to a specialist, the first consultation, diagnostic tests, stage, start of treatment and days of hospitalization. We compared these same data with lung cancer patients who did not partake in the LCSP and were diagnosed between October 2008 and October 2010.
ResultsWe evaluated 179 patients remitted to the LCSP, which represented 26.7% of the consultations; 166 (92.7%) of the referrals were correct, out of which 44.5% were LC. In 75.6% of these, the entire study was completed in the outpatient setting, and more than 85% of the cases met the current recommendations related with diagnostic-therapeutic delays. When these results were compared with the non-LCSP group (n=151), differences were found in the data for hospitalizations: there was a lower percentage of hospitalizations (P<.0001) and shorter hospital stays (P<.0001) in the LCSP group. There were no differences between the two groups for diagnostic or therapeutic delays.
ConclusionIn our setting, lung cancer screening programs allow for cancer studies to be carried out in the outpatient consultations in a large percentage of cases, and within the time periods recommended by current guidelines. In spite of this fact, we have detected that these programs are underused.
En el año 2007 murieron en nuestro país 16.000 hombres y 2.500 mujeres por cáncer de pulmón (CP). En Estados Unidos ya es el tumor con mayor mortalidad entre las mujeres y, según datos del Instituto Nacional de Estadística, en España es aún el tercero, aunque el ritmo de defunciones crece anualmente un 6%. La gravedad de la enfermedad se traduce en las desalentadoras cifras de supervivencia global a los 5 años, que apenas alcanzan el 15%1–3.
La complejidad de la atención de los pacientes con CP ha aumentado en los últimos años a medida que se dispone de más opciones diagnósticas y terapéuticas, por lo que, para poder dar una adecuada respuesta sanitaria, se hace necesaria la existencia de una buena coordinación entre diversas especialidades médicas. La estrategia tradicional de derivar a los pacientes con sospecha de CP a urgencias o a la consulta de múltiples especialistas de manera secuencial suele determinar un tipo de asistencia que en muchas ocasiones es lenta, mal coordinada, distorsionante de la vida sociofamiliar del enfermo y generadora de mayores costes sanitarios4,5.
En 1998, la British Thoracic Society (BTS) publicó recomendaciones sobre los intervalos de tiempo máximos específicos para el diagnóstico y tratamiento de pacientes con CP6. En 2000, el UK National Health Service Cancer Plan estableció los objetivos para proporcionar una rápida atención a los pacientes con cualquier tipo de cáncer7. También ese año, la RAND Corporation publicó indicadores de calidad, centrándose en el tiempo trascurrido desde la primera radiografía anómala hasta el diagnóstico, y desde el diagnóstico hasta el tratamiento8. En 2003, el American College of Chest Physicians comunicó las recomendaciones para la organización práctica de la atención del cáncer de pulmón en Estados Unidos9. Recientemente, en nuestro país, el Servicio Catalán de Salud impulsó el establecimiento de programas de diagnóstico rápido del CP, del cáncer de mama y del colorrectal. El objetivo de estas ambiciosas iniciativas es conseguir que el tiempo, desde la primera consulta especializada del paciente con sospecha de cáncer hasta su tratamiento, no supere en la mayoría de los casos los 30 días10.
En los últimos años, algunos servicios de neumología han introducido en sus prestaciones sanitarias, como alternativa a la hospitalización, unidades o consultas de diagnóstico rápido de cáncer de pulmón (CDR-CP) con la finalidad de facilitar el acceso a las consultas especializadas, reducir el tiempo diagnóstico e iniciar antes los tratamientos10–14. Aunque casi todos los estudios concuerdan en señalar que los tiempos de demora diagnóstica y terapéutica no influyen en la supervivencia global del CP15,16, sin duda contribuyen a evitar la ansiedad y la angustia que, en ellos y en sus familiares, generan las demoras evidenciadas en distintos estudios internacionales y nacionales17–21.
El objetivo del presente trabajo es analizar los resultados conseguidos en nuestra CDR-CP desde su creación (relacionados con el buen uso de la derivación y utilización de las consultas, tiempos de demora diagnóstica y terapéutica y días de estancias hospitalaria) y compararlos con los obtenidos en un periodo de 2 años mediante el manejo asistencial de los CP siguiendo la sistemática habitual.
Pacientes y métodosHemos realizado un estudio observacional descriptivo de todos los pacientes valorados en nuestra CDR-CP desde enero de 2006 hasta octubre de 2010. Los enfermos procedían de atención primaria, urgencias y otros servicios de atención especializada distintos a neumología. Todos los servicios con posibilidad de remitir pacientes fueron informados de la existencia de la CDR-CP y del protocolo de la misma, que incluía como motivo único de derivación la sospecha de CP (estudio radiológico sospechoso, hemoptisis con o sin radiología patológica, derrame pleural o neumonía de evolución tórpida en paciente de riesgo).
Nuestro servicio, con una población de referencia de algo más de 200.000 personas de la comarca de Pamplona y del norte de Navarra, puso en marcha a finales del año 2005 la CDR-CP atendida por 3 neumólogos. Cada uno de ellos dispone de un hueco a la semana en sus consultas y, en caso de inexistencia de solicitud, la agenda se completa 48h antes con una petición de consulta de neumología ordinaria. Con la finalidad de poder disminuir los tiempos de demora diagnóstico-terapéutica y evitar al máximo los días de hospitalización, se acordaron protocolos de actuación con todos los servicios implicados, incluido el de medicina nuclear de un centro privado donde se realizan de forma concertada las tomografías de emisión de positrones (PET/TC).
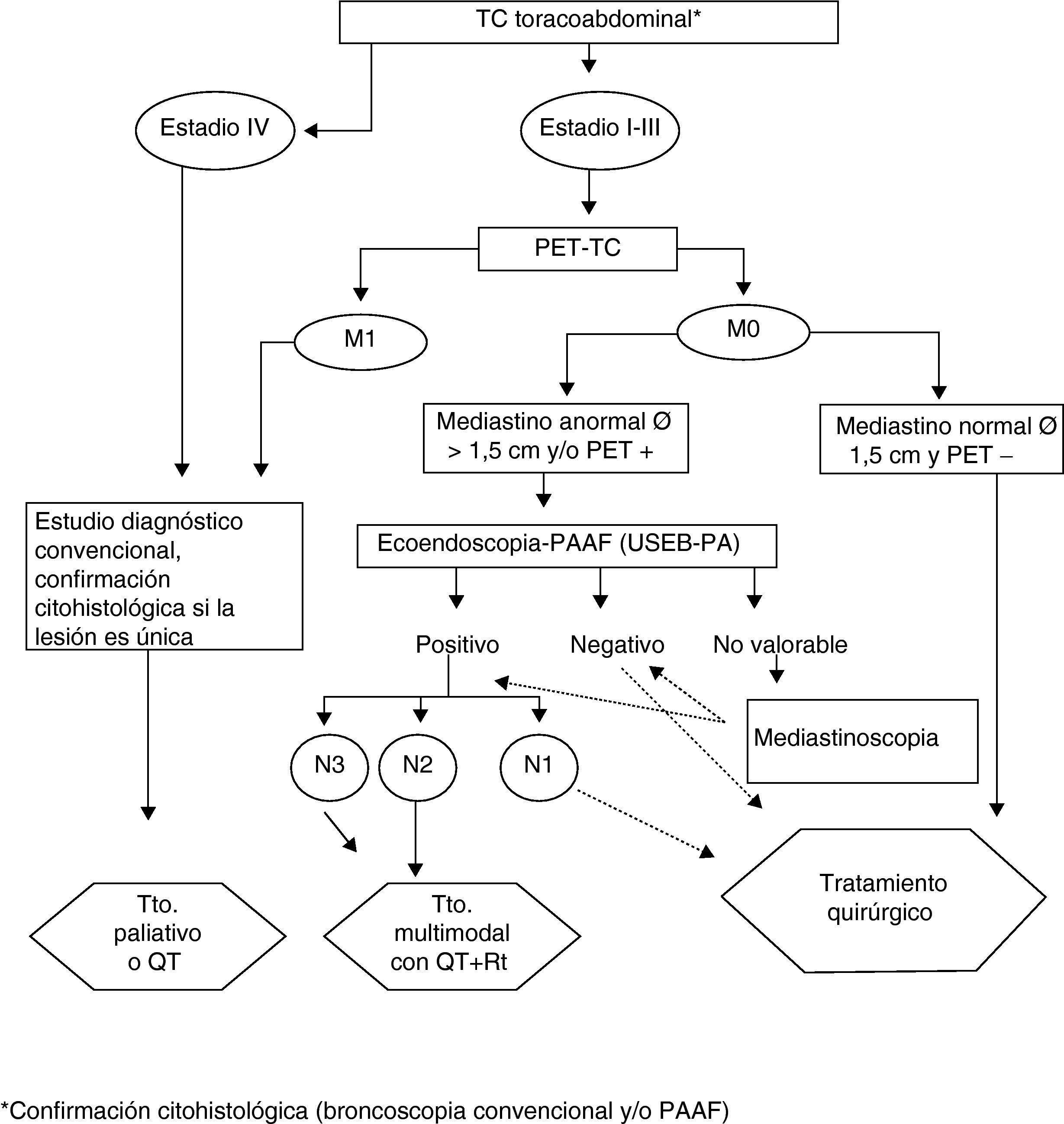
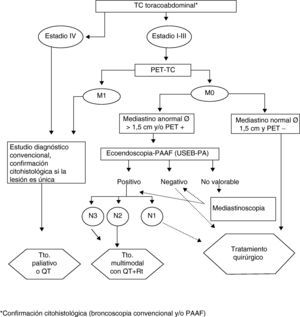
En la primera CDR-CP, si tras la anamnesis y valoración de la radiografía simple de tórax persiste la sospecha de CP, se solicitan en régimen de programación preferente las pruebas diagnósticas habituales y, si se confirma un CP, se prosigue según los algoritmos diagnóstico-terapéuticos de nuestro comité de CP, acordes con la normativa SEPAR22; en la figura 1 se muestra el utilizado para el cáncer de pulmón no célula pequeña. Hasta octubre del 2008, fecha de la incorporación en nuestro servicio de la ultrasonografía endobronquial con punción transbronquial aspirativa en tiempo real (USEB-PA), en todos los casos en los que se consideraba necesaria la estadificación ganglionar mediastínica se venía practicando la punción transbronquial sin control ultrasonográfico o, en casos necesarios, la mediastinoscopia.
Se diseñó una base de datos en la que se recogieron todas las características sociodemográficas de los pacientes, servicios remitentes, motivo de la consulta, adecuación de la misma y diagnóstico final. En los CP se registró el tipo histológico y estadificación clínica (TNMc), así como las demoras hasta la CDR-CP, exploraciones diagnósticas realizadas y tratamientos indicados; en los pacientes que ingresaron se evaluó el número de días de hospitalización.
Se pudieron obtener, en el periodo octubre 2008-octubre 2010, las mismas variables en la totalidad de los CP diagnosticados en nuestro servicio utilizando la sistemática habitual (NCDR-CP), es decir, sin acceso por CDR-CP (derivados a consultas ordinarias de neumología, ingresados por urgencias, o bien pacientes atendidos en otros servicios a los que se indicó traslado interno a neumología al existir sospecha de CP) y se compararon con las obtenidas en las CDR-CP. Para confirmar la validez de este planteamiento se comprobó en el grupo CDR-CP la ausencia de diferencias estadísticamente significativas, antes y después de octubre de 2008, tanto en las pruebas diagnósticas solicitadas (excepto la USEB-PA) como en las demoras diagnóstico-terapéuticas, y en los datos referentes a la hospitalización.
La clasificación histológica se realizó según las recomendaciones de la Organización Mundial de la Salud (OMS)23. Para el estudio de extensión tumoral (estadio), al haber sido diagnosticados los casos antes de la entrada en vigor de la séptima clasificación de Mountain, se siguió la sexta24.
Para el análisis estadístico se utilizó el paquete estadístico G-Stat 2.0. El grado de ajuste a la distribución normal de la muestra se comprobó mediante la prueba de Kolmogorov-Smirnov. Los datos cuantitativos se expresan como media y desviación estándar o como mediana y rango intercuartil, según la distribución se ajuste o no a la normalidad. Para el análisis comparativo se utilizó el test de Mann-Whitney en las variables cuantitativas y la χ2 cuando se compararon porcentajes. Un valor de p=0,05 se consideró el límite de significación.
ResultadosEl número de CDR-CP ofertadas en el periodo analizado fue de 670; se utilizaron 179 (26,7%), de las que 166 (92,7%) se consideraron derivaciones correctas. En la tabla 1 se exponen los diagnósticos finales de los pacientes correctamente derivados, correspondiendo el 44,5% a un CP. La procedencia de los pacientes fue en el 67,5% de los casos de atención primaria (AP), en el 31,2% de atención especializada y en el 1,3% de urgencias.
Diagnósticos finales en el total de casos remitidos correctamente a la CDR-CP
| Cáncer broncopulmonar | 74 (44,5) |
| Neumonías de evolución tórpida | 42 (25,3) |
| Lesiones benignas (hamartomas/granulomas) | 33 (19,8) |
| Metástasis pulmonares | 13 (7,8) |
| Hemoptisis de causa no neoplásica | 2 (1,2) |
| Derrame pleural | 2 (1,2) |
| Total | 166 (100) |
Desde octubre de 2008 a octubre del 2010 se diagnosticaron en nuestro servicio 151 casos de CP utilizando la sistemática habitual (NCDR-CP); su procedencia fue de AP en el 32,4%, de atención especializada en el 38,5% y de urgencias en el 29,1%. En ese intervalo de tiempo fueron 30 los CP diagnosticados mediante las CDR-CP.
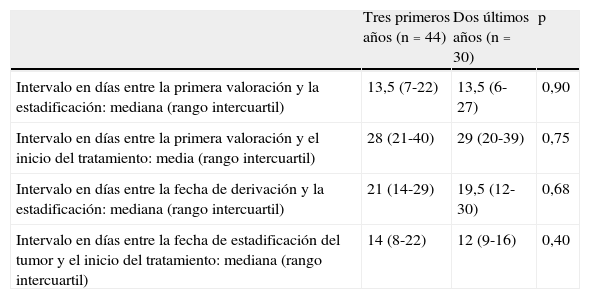
Se compararon en el grupo CDR-CP los CP evaluados durante los 3 primeros años respecto a los 2 últimos, comprobándose ausencia de diferencias estadísticamente significativas en las pruebas diagnósticas solicitadas (excepto la USEB-PA), en las demoras diagnóstico-terapéuticas y en los datos referentes a la hospitalización; la tabla 2 muestra la comparación de las demoras diagnóstico-terapéuticas en el grupo CDR-CP entre ambos periodos de tiempo.
Comparación de las demoras diagnóstico-terapéuticas en el grupo CDR-CP durante los 3 primeros años y los 2 últimos tras la incorporación de la USEB-PA
| Tres primeros años (n=44) | Dos últimos años (n=30) | p | |
| Intervalo en días entre la primera valoración y la estadificación: mediana (rango intercuartil) | 13,5 (7-22) | 13,5 (6-27) | 0,90 |
| Intervalo en días entre la primera valoración y el inicio del tratamiento: media (rango intercuartil) | 28 (21-40) | 29 (20-39) | 0,75 |
| Intervalo en días entre la fecha de derivación y la estadificación: mediana (rango intercuartil) | 21 (14-29) | 19,5 (12-30) | 0,68 |
| Intervalo en días entre la fecha de estadificación del tumor y el inicio del tratamiento: mediana (rango intercuartil) | 14 (8-22) | 12 (9-16) | 0,40 |
CDR-CP: pacientes evaluados en la consulta de diagnóstico rápido de cáncer de pulmón; USEB-PA: ultrasonografía endobronquial con punción transbronquial aspirativa en tiempo real.
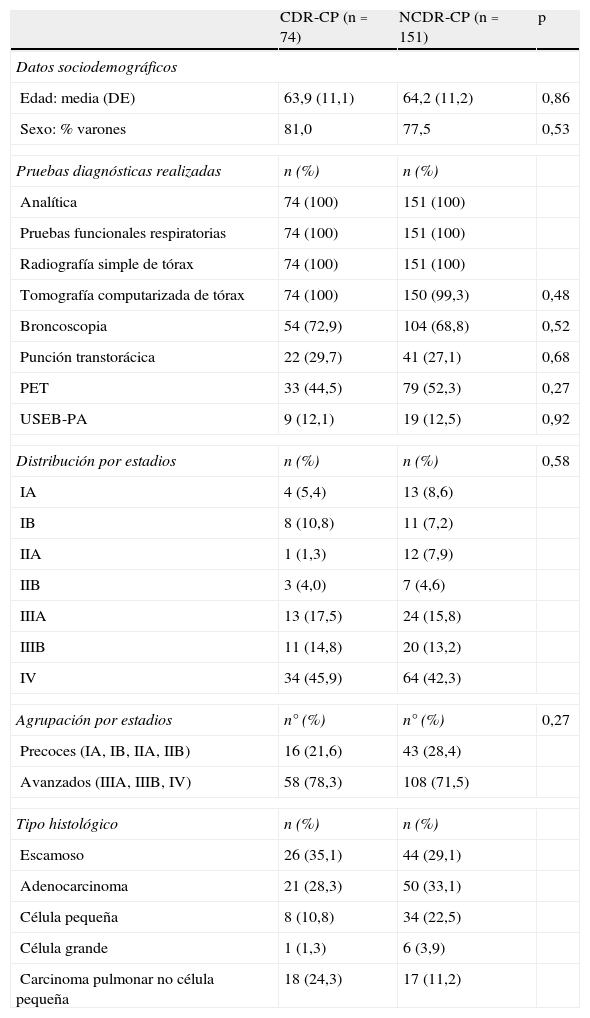
En la tabla 3 se exponen los datos sociodemográficos, las pruebas diagnósticas realizadas y la distribución por estadios y tipo histológico, en los cánceres diagnosticados en la CDR-CP y los NCDR-CP; se observa una ausencia de diferencias significativas entre ambos grupos y un elevado porcentaje de CP diagnosticados en fase avanzada (78,3% CDR-CP y 71,5% NCDR-CP).
Comparación de los datos sociodemográficos, pruebas diagnósticas realizadas, distribución por estadios y tipo histológico, entre CDR-CP y NCDR-CP
| CDR-CP (n=74) | NCDR-CP (n=151) | p | |
| Datos sociodemográficos | |||
| Edad: media (DE) | 63,9 (11,1) | 64,2 (11,2) | 0,86 |
| Sexo: % varones | 81,0 | 77,5 | 0,53 |
| Pruebas diagnósticas realizadas | n (%) | n (%) | |
| Analítica | 74 (100) | 151 (100) | |
| Pruebas funcionales respiratorias | 74 (100) | 151 (100) | |
| Radiografía simple de tórax | 74 (100) | 151 (100) | |
| Tomografía computarizada de tórax | 74 (100) | 150 (99,3) | 0,48 |
| Broncoscopia | 54 (72,9) | 104 (68,8) | 0,52 |
| Punción transtorácica | 22 (29,7) | 41 (27,1) | 0,68 |
| PET | 33 (44,5) | 79 (52,3) | 0,27 |
| USEB-PA | 9 (12,1) | 19 (12,5) | 0,92 |
| Distribución por estadios | n (%) | n (%) | 0,58 |
| IA | 4 (5,4) | 13 (8,6) | |
| IB | 8 (10,8) | 11 (7,2) | |
| IIA | 1 (1,3) | 12 (7,9) | |
| IIB | 3 (4,0) | 7 (4,6) | |
| IIIA | 13 (17,5) | 24 (15,8) | |
| IIIB | 11 (14,8) | 20 (13,2) | |
| IV | 34 (45,9) | 64 (42,3) | |
| Agrupación por estadios | n° (%) | n° (%) | 0,27 |
| Precoces (IA, IB, IIA, IIB) | 16 (21,6) | 43 (28,4) | |
| Avanzados (IIIA, IIIB, IV) | 58 (78,3) | 108 (71,5) | |
| Tipo histológico | n (%) | n (%) | |
| Escamoso | 26 (35,1) | 44 (29,1) | |
| Adenocarcinoma | 21 (28,3) | 50 (33,1) | |
| Célula pequeña | 8 (10,8) | 34 (22,5) | |
| Célula grande | 1 (1,3) | 6 (3,9) | |
| Carcinoma pulmonar no célula pequeña | 18 (24,3) | 17 (11,2) | |
CDR-CP: pacientes evaluados en la consulta de diagnóstico rápido de cáncer de pulmón; NCDR-CP: pacientes que no accedieron a través de la CDR-CP; DE: desviación estándar; PET: tomografía por emisión de positrones; USEB-PA: ultrasonografía endobronquial con punción transbronquial aspirativa en tiempo real.
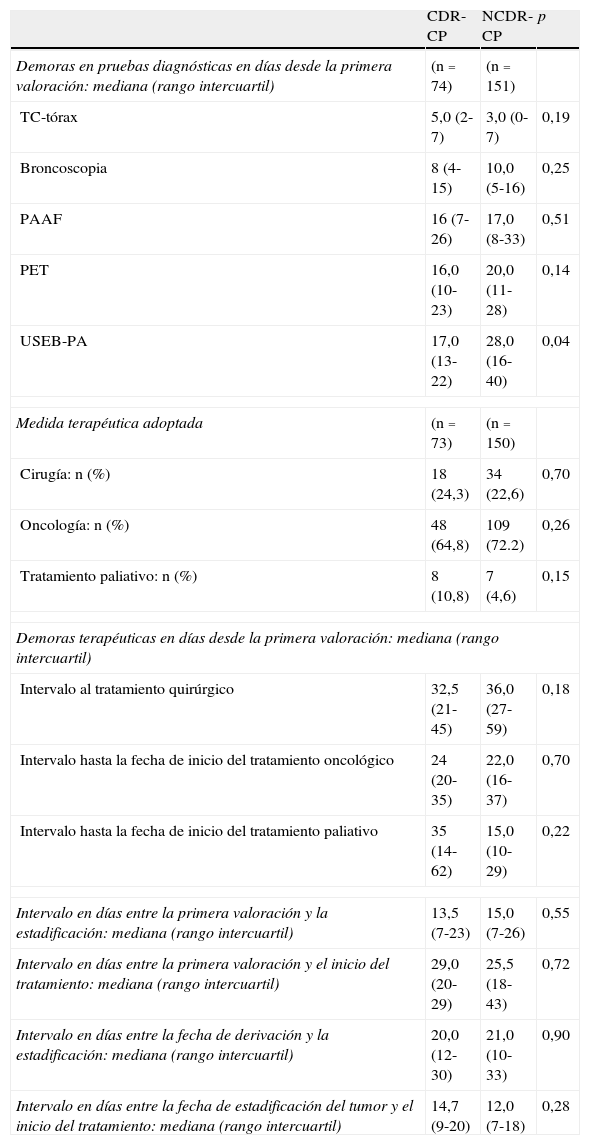
La comparación de las medidas terapéuticas adoptadas, así como de las demoras en diferentes intervalos diagnóstico-terapéuticos, se refleja en la tabla 4. En relación con las demoras en la realización de las diferentes pruebas diagnósticas, solo existieron diferencias a favor del grupo CDR-CP en la realización de la USEB-PA. No encontramos diferencias en las demoras terapéuticas, y la gran mayoría de pacientes recibieron tratamiento oncológico con quimioterapia sola o asociada con radioterapia (64,8 vs. 72%); menos de una cuarta parte de los pacientes en ambos grupos fueron sometidos a resección quirúrgica (24,3 vs. 22,3%) y, en cada uno de ellos, un paciente rechazó todo tipo de terapia. Tampoco existieron diferencias en los intervalos de tiempo transcurridos entre la fecha de la primera valoración y la estadificación TNMc del tumor, ni entre aquella y el inicio del tratamiento. El mismo resultado se obtuvo al comparar los intervalos entre la fecha de derivación y la estadificación TNMc, y entre esta y el inicio del tratamiento.
Medidas terapéuticas adoptadas en las CDR-CP y NCDR-CP y comparación entre ambos grupos de las demoras en diferentes intervalos diagnóstico-terapéuticos
| CDR-CP | NCDR-CP | p | |
| Demoras en pruebas diagnósticas en días desde la primera valoración: mediana (rango intercuartil) | (n=74) | (n=151) | |
| TC-tórax | 5,0 (2-7) | 3,0 (0-7) | 0,19 |
| Broncoscopia | 8 (4-15) | 10,0 (5-16) | 0,25 |
| PAAF | 16 (7-26) | 17,0 (8-33) | 0,51 |
| PET | 16,0 (10-23) | 20,0 (11-28) | 0,14 |
| USEB-PA | 17,0 (13-22) | 28,0 (16-40) | 0,04 |
| Medida terapéutica adoptada | (n=73) | (n=150) | |
| Cirugía: n (%) | 18 (24,3) | 34 (22,6) | 0,70 |
| Oncología: n (%) | 48 (64,8) | 109 (72.2) | 0,26 |
| Tratamiento paliativo: n (%) | 8 (10,8) | 7 (4,6) | 0,15 |
| Demoras terapéuticas en días desde la primera valoración: mediana (rango intercuartil) | |||
| Intervalo al tratamiento quirúrgico | 32,5 (21-45) | 36,0 (27-59) | 0,18 |
| Intervalo hasta la fecha de inicio del tratamiento oncológico | 24 (20-35) | 22,0 (16-37) | 0,70 |
| Intervalo hasta la fecha de inicio del tratamiento paliativo | 35 (14-62) | 15,0 (10-29) | 0,22 |
| Intervalo en días entre la primera valoración y la estadificación: mediana (rango intercuartil) | 13,5 (7-23) | 15,0 (7-26) | 0,55 |
| Intervalo en días entre la primera valoración y el inicio del tratamiento: mediana (rango intercuartil) | 29,0 (20-29) | 25,5 (18-43) | 0,72 |
| Intervalo en días entre la fecha de derivación y la estadificación: mediana (rango intercuartil) | 20,0 (12-30) | 21,0 (10-33) | 0,90 |
| Intervalo en días entre la fecha de estadificación del tumor y el inicio del tratamiento: mediana (rango intercuartil) | 14,7 (9-20) | 12,0 (7-18) | 0,28 |
CDR-CP: pacientes evaluados en la consulta de diagnóstico rápido de cáncer de pulmón; NCDR-CP: pacientes que no accedieron a través de la CDR-CP; TC-tórax: tomografía computarizada de tórax; PAAF: punción-aspiración transtorácica con aguja fina; PET: tomografía por emisión de positrones; USEB-PA: ultrasonografía endobronquial con punción transbronquial aspirativa en tiempo real.
El tiempo medio transcurrido desde la fecha de derivación a la CDR-CP fue de 6,2 días; por el contrario, la demora para una consulta ordinaria de neumología durante este tiempo superaba ligeramente los 14.
Por último, en la tabla 5 se comparan los resultados relacionados con los datos de hospitalización, así como los porcentajes de pacientes que cumplían con las recomendaciones de la Guía BTS6 y el NHS Cancer Plan7, relacionados con las demoras diagnóstico-terapéuticas. Respecto a la hospitalización, en 56 pacientes del grupo CDR-CP (75,6%) se realizó todo el estudio diagnóstico sin precisar ningún día de ingreso hospitalario, con diferencias significativas respecto al grupo NCDR-CP. Lo mismo ocurrió al comparar, en los pacientes con algún día de ingreso hospitalario, los días de estancia en neumología o los días totales de ingreso. En el grupo CDR-CP la mediana de días de ingreso hospitalario fue de 2 días, y el motivo del mismo fue, en la mayoría de estos casos, la realización de una punción-aspiración (PAAF) transtorácica bajo control de TC.
Comparación entre las CDR-CP y NCDR-CP de datos de hospitalización y cumplimiento de las recomendaciones en las demoras diagnóstico-terapéuticas
| CDR-CP (n=74) | NCDR-CP (n=151) | p | |
| Datos de hospitalización | |||
| Pacientes que ingresaron a lo largo del estudio: n (%) | 18 (24,3) | 89 (58,9) | <0,0001 |
| Días de ingreso en neumología: mediana (rango intercuartil) | 2 (2-3) | 5 (2-11) | 0,0005 |
| Días de ingreso totalesa: mediana (rango intercuartil) | 2 (2-3) | 8 (3-13) | <0,0001 |
| Evaluación de demoras según recomendaciones: n (%) | |||
| ≤7 días entre la derivación y la consulta AEb | 63 (85,1) | 117 (77,4) | 0,17 |
| ≤56 días entre la consulta AE y la cirugíab | 16 (88,8)d | 24 (70,5)d | 0,70 |
| ≤62 días entre la derivación y el inicio de cualquier terapiac | 69 (94,5) | 128 (85,3) | 0,04 |
CDR-CP: pacientes evaluados en la consulta de diagnóstico rápido de cáncer de pulmón; NCDR-CP: pacientes que no accedieron a través de la CDR-CP; Consulta AE: consulta en neumología o atención especializada.
Aunque un elevado porcentaje de casos de ambos grupos cumplían las recomendaciones para las demoras diagnóstico-terapéuticas, estos porcentajes fueron siempre más elevados en el grupo CDR-CP, en donde más del 85% lo hacían en su totalidad, comprobándose significatividad estadística en relación a la recomendación del Departamento de Salud Británico de iniciar el tratamiento antes de los 62 días.
DiscusiónPese al creciente interés en aumentar la prestación eficiente y rápida de la atención sanitaria en el CP, diversos estudios internacionales y nacionales han puesto de manifiesto que los tiempos transcurridos hasta el diagnóstico y tratamiento en esta enfermedad son más largos que los recomendados por las guías publicadas17–21. En nuestro país, este hecho fue motivo de la creación en diversos centros de consultas de atención rápida neumológica, en las que se podrían realizar estudios ambulatorios en tiempos similares a los de los pacientes ingresados, y cuyos resultados indican una notable reducción de las demoras10–14.
En nuestro medio hemos podido comprobar una acusada infrautilización de las CDR-CP, habiéndose utilizado únicamente el 26,7% de las consultas disponibles; sin embargo, en los pacientes citados a ellas se ha cumplido adecuadamente con el protocolo de derivación. Más de la mitad de los casos correspondieron a procesos neoplásicos y el 44,5% de las derivaciones correctas eran un CP, porcentaje similar al observado en un estudio reciente efectuado en nuestro país14. Fueron muy pocas las solicitudes injustificadas, y probablemente muchas de ellas están más en relación con errores por parte del servicio de citación de consultas que con derivaciones inadecuadas de los médicos. El mayor porcentaje de pacientes (67,5%) procedieron de AP, y solo el 1,3% se citó desde urgencias; por el contrario, en el grupo NCDR-CP el 29,1% de los casos ingresaron por urgencias. A diferencia de otros estudios, no existieron remisiones desde las consultas ordinarias de neumología, ya que consideramos que este hecho de duplicar consultas especializadas podría derivar en un incremento de las demoras. Como es lógico, la celeridad en la cita constituye una aportación importante de las CDR-CP respecto a las derivaciones a las consultas de neumología ordinaria; mientras la demora media en las primeras fue de 6,2 días, en las segundas rondó las 2 semanas.
Nuestro servicio diagnostica anualmente en torno al 30% de todos los CP de Navarra, y en los 2 últimos años analizados únicamente el 16,5% fueron evaluados en la CDR-CP. Por tanto, sigue siendo muy frecuente que pacientes con sospecha de CP sean remitidos a otro tipo de consultas o bien directamente a urgencias hospitalarias.
La media de edad (inferior a los 65 en ambos grupos) es más baja a la encontrada en trabajos nacionales de hace algunos años y, al igual que lo publicado en la revisión del CP en España efectuada por Sánchez de Cos3, comprobamos un aumento significativo de adenocarcinomas y una disminución de epidermoides respecto a lo observado en trabajos previos. Globalmente el porcentaje de pacientes sometidos a tratamiento quirúrgico es ligeramente superior al descrito en esas publicaciones y, por el contrario, es inferior el de pacientes que reciben únicamente medicación paliativa. Desgraciadamente, y como viene siendo habitual en otros estudios, la gran mayoría de los CP diagnosticados mediante las CDR-CP correspondieron a estadios avanzados (45,9% estadio IV) y solo el 21,6% se diagnosticaron en fases precoces, situación similar a la que se produce en el grupo NCDR-CP.
Evaluamos solo las demoras en las pruebas diagnósticas que pueden suponer retrasos en el estudio; el resto de exploraciones (analítica, estudio funcional respiratorio, etc.) habitualmente se realizan sin demora alguna tras la sospecha de CP. En todos los casos, en las CDR-CP se realizó una tomografía computarizada (TC) helicoidal de tórax y abdomen superior con contraste como primera prueba complementaria, siendo práctica habitual en nuestro grupo el disponer de la TC previamente a la exploración broncoscópica. Del total de pacientes evaluados en la CDR-CP, el 29,7% precisaron una PAAF, porcentaje similar al encontrado en el grupo NCDR-CP (29,7 vs. 27,1%) y, en alguno de estos casos, se requirió repetir la exploración por falta de muestra adecuada. En nuestro hospital venimos realizando la PAAF transtorácica en los CP en régimen de ingreso hospitalario, y esta fue la causa de la mayoría de las hospitalizaciones en el grupo CDR-CP. Aproximadamente la mitad de los enfermos estudiados disponían de PET/TC, y aunque en la comparación global no existiesen diferencias significativas, en los 2 últimos años la indicación de la USEB-PA ha sido mayor en el grupo CDR-CP.
A pesar de que la gran mayoría de las exploraciones diagnósticas en el CP pueden realizarse de forma ambulatoria, en nuestro país todavía sigue siendo relativamente frecuente justificar el ingreso hospitalario de pacientes con CP por las demoras existentes21. Aun admitiendo que puedan existir algunas diferencias entre centros, nuestros hallazgos (con realización, en la gran mayoría de los casos, de todas las pruebas diagnósticas en menos de 3 semanas) demuestran que es posible el estudio del CP de forma ambulatoria sin que ello implique retrasos inadecuados en el diagnóstico.
Como ya se ha comentado, son muchos los trabajos que han puesto en evidencia excesivas demoras en el diagnóstico y tratamiento del CP17,25; así, un estudio realizado en Finlandia evidenció que en la mitad de sus pacientes con CP no se cumplían las recomendaciones de la BTS, con un intervalo medio de 82 días entre la derivación del médico de AP y la instauración del tratamiento18. Recientemente, en nuestro país, Sanz et al.14, utilizando una unidad de diagnóstico rápido de cáncer de tórax, han conseguido resultados mucho mejores y acordes con los nuestros. Hemos podido comprobar que, en los 2 grupos analizados, los tiempos medios transcurridos hasta la estadificación clínica del CP y el tratamiento (incluida la cirugía) se sitúan en un elevado porcentaje de los casos por debajo de la mayoría de las recomendaciones existentes.
Algunos de los trabajos previamente citados hacen referencia al tiempo transcurrido hasta la confirmación anatomopatológica. En nuestro estudio, aun admitiendo que pueda ser un intervalo menos estandarizado y más dependiente del centro, hemos considerado las demoras hasta la estadificación TNMc ya que, al ser estas significativamente mayores y la TNMc la variable que finalmente va a condicionar la actitud terapéutica, creemos que pueden aportar datos útiles para mejorar la gestión clínica del CP. No obstante, compartimos plenamente la recomendación realizada en una reciente revisión sobre el tema que incide en la necesidad de adoptar definiciones estándar para cada intervalo de tiempo relevante17. La inclusión de la PET y la USEB-PA sin duda podría haber sido un condicionante para alargar el intervalo diagnóstico, pero en nuestro caso, gracias a los compromisos conseguidos con el centro privado concertado que realiza las PET y a la inexistencia de demoras importantes para la USEB-PA, este hecho no ha tenido trascendencia.
Puede sorprender la ausencia de diferencias significativas en las demoras diagnósticas entre ambos grupos. Este resultado podría tener varias explicaciones: en primer lugar, en el grupo NCDR-CP el porcentaje de ingresos por urgencias fue del 29,1 y, en estos casos, la fecha de derivación coincide con la del día de asistencia en urgencias; por el contrario, en el grupo CDR-CP este porcentaje fue solo del 1,3%, y ello podría compensar en parte la mayor demora de citación existente en las consultas ordinarias de neumología; por otro lado, los pacientes atendidos mediante NCDR-CP se han ido beneficiando de las ventajas obtenidas en su día con los compromisos adquiridos para las CDR; finalmente, también es posible que los recursos asistenciales disponibles en nuestra Comunidad puedan ser algo superiores a los existentes en algunas otras.
Desgraciadamente, el hecho de realizar los estudios diagnósticos e iniciar las distintas modalidades terapéuticas con celeridad no conlleva un aumento de supervivencia. A este respecto, en muchas de las publicaciones ya señaladas se da la circunstancia de que los enfermos que recibieron una atención más rápida presentaron peores tasas de supervivencia. En estos estudios, los pacientes con enfermedad avanzada en el momento de la presentación tienen una mayor probabilidad de tener síntomas y signos de CP; en consecuencia, el diagnóstico y el tratamiento paliativo se realiza con mayor rapidez debido a la derivación más precoz al especialista y a la necesidad de un menor número de pruebas diagnósticas para evaluar el tumor14,26. También es más probable que estos pacientes solo reciban un tratamiento de soporte y que fallezcan antes que los que presentan una enfermedad en fase inicial17.
Donde sí hemos comprobado importantes diferencias ha sido en el apartado de los ingresos hospitalarios. El 24,3% de los pacientes en el grupo CDR-CP precisó ingreso hospitalario, frente a cerca del 60% del otro grupo, y en los casos de CDR-CP en los que se consideró necesaria la hospitalización, la mediana de estancia fue solo de 2 días. Desde hace tiempo existe un amplio consenso en que una parte de los recursos hospitalarios empleados en el CP son inadecuados, y así fue señalado a finales de los noventa por algunos integrantes del Grupo Cooperativo de carcinoma broncogénico de SEPAR20. En esta línea, un estudio realizado en nuestro país comprobó que muchos de los pacientes ingresados por sospecha de CP se hallaban en situación estable en el momento de proceder a su ingreso y podrían haber sido evaluados de forma ambulatoria27.
Pese a la dificultad de sacar conclusiones al analizar los trabajos que han estudiado los costes derivados de la atención sanitaria en el CP, es evidente que la mayor parte de ellos corresponden a los generados por la hospitalización5. En nuestro país, Abal et al.4 encontraron que el coste medio del paciente estudiado de forma ambulatoria era un 62% inferior al generado por el ingresado. Una reciente publicación canadiense, en la que el 51% de los pacientes con CP se estudiaron de forma hospitalizada, puso de manifiesto el importante incremento en los costes sanitarios que supone esta manera de atender a esta enfermedad, comprobando que llega a ser unas 7 veces menor en los pacientes atendidos ambulatoriamente28.
Una limitación de nuestro estudio está relacionada con el hecho de que el grupo CDR-CP abarque 3 años más que el NCDR-CP. Aunque desde el punto de vista metodológico esta manera de proceder pueda ser cuestionable, comprobamos ausencia de diferencias significativas entre los casos de CDR-CP evaluados en los 3 primeros años y los 2 últimos, tanto en las pruebas diagnósticas solicitadas (excepto la USEB-PA) como en las demoras diagnóstico-terapéuticas o en los datos referentes a la hospitalización, por lo que consideramos que estos hallazgos validarían de alguna manera nuestro planteamiento y, de esta forma, pudimos disponer de un mayor número de casos. El hecho de no haber analizado los motivos de permanencia en el hospital en los pacientes del grupo NCDR-CP supone otra limitación; en este sentido, la ausencia de diferencias entre los 2 grupos en los datos sociodemográficos y distribución por estadios del CP nos hace pensar que, en muchos de ellos, se podría también haber evitado el ingreso hospitalario.
Para poder estudiar correctamente y de forma ambulatoria esta grave patología, es necesario que los comités de tumores de CP y los neumólogos con responsabilidades en la gestión se esfuercen en conseguir llegar a acuerdos sobre tiempos de demora máximos con las direcciones y con todos los servicios implicados en su diagnóstico y tratamiento y, entre todos ellos, diseñar estrategias adecuadas que se adapten a cada medio. Las CDR-CP, aunque probablemente no mejoren el pronóstico de la enfermedad, sin duda contribuyen de manera destacada a mejorar la calidad de vida y el bienestar emocional de los pacientes y ayudan a evitar ingresos innecesarios, con el consiguiente ahorro de costes sanitarios, algo de suma importancia teniendo en cuenta la situación económica que está viviendo nuestro país.
Como conclusión, podemos decir que en nuestro medio una consulta de diagnóstico rápido de CP permite realizar, en un gran porcentaje de casos, todos los estudios de forma ambulatoria y en plazos de tiempo acordes con las recomendaciones existentes. Sin embargo, hemos detectado una acusada infrautilización de estas, lo que nos obliga a mejorar la coordinación con los servicios que pueden derivar a estos pacientes, sobre todo con AP, que es la puerta de entrada para ellos, y con el servicio de urgencias, en donde sigue siendo muy frecuente ingresarlos aun cuando, en muchas ocasiones, podrían ser atendidos correctamente de forma ambulatoria. Con todos ellos debemos realizar un esfuerzo y explicar e insistir en las ventajas que aporta su utilización.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos el trabajo y dedicación de los profesionales de Anatomía Patológica, Cirugía Torácica, Oncología y Radiodiagnóstico del Complejo Hospitalario de Navarra.