Las infecciones fúngicas se han incrementado en las últimas décadas como consecuencia del frecuente uso de antibióticos de amplio espectro y la mayor presencia de pacientes inmunocomprometidos en nuestra práctica clínica y condicionado el cambio de los microorganismos saprófitos habituales. Aun así, los empiemas de origen fúngico son entidades infrecuentes con una mortalidad superior al 70%. La llegada del hongo a la cavidad pleural tiene su origen más común en infecciones pulmonares, complicación de empiemas crónicos preexistentes, presencia de fístulas esófago-bronquiales o toracocentesis reiteradas1, por lo que en estos pacientes con factores de riesgo habría que considerar la posible etiología fúngica del derrame.
Se presenta un análisis retrospectivo de los derrames pleurales de etiología exclusivamente fúngica diagnosticados en nuestro hospital entre 2005 y 2016. La extracción aséptica de los líquidos pleurales se realizó mediante toracocentesis o drenaje endotorácico; las muestras se sometieron a procesamiento microbiológico incluyendo cultivo, identificación mediante galerías bioquímicas y espectrómetro de masas, observación directa por microscopia en el caso de hongos filamentosos y posterior antifungigrama utilizando paneles comerciales Sensititre® YeastOne (Thermo Fisher Scientific, UK).
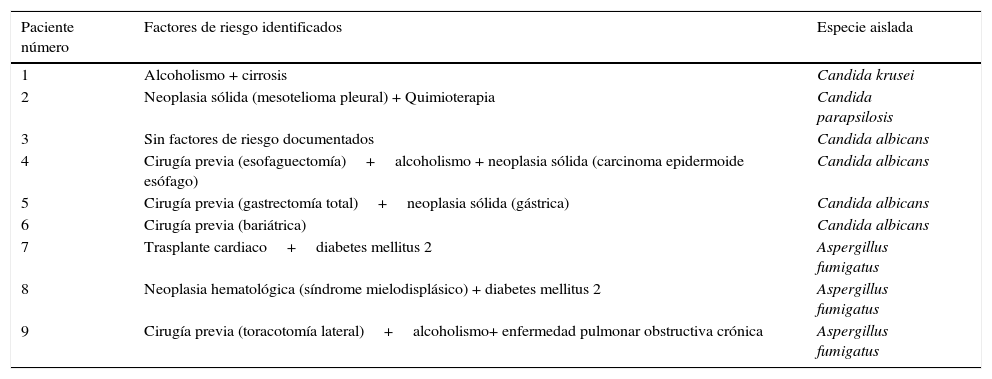
Se obtuvieron aislamientos fúngicos de 9 pacientes (8 varones, con edad media de 65±10 años) con sintomatología inespecífica (insuficiencia respiratoria y disnea), una tasa de mortalidad a las 5 semanas del 50% y elevadas estancias hospitalarias (47 días±24). Se aislaron 7 levaduras (2 de ellas Candida no albicans) y 3 Aspergillus fumigatus (A. fumigatus), no documentándose resistencias. La tasa total de tratamiento antimicótico fue del 55%, habiendo sido empleados de forma predominante derivados azólicos y con un uso minoritario de caspofungina o anfotericina B liposomal inhalada. Ninguno de los pacientes había recibido profilaxis antifúngica antes del episodio analizado. En la tabla 1 se reflejan los factores de riesgo identificados en cada paciente para desarrollar infección fúngica y la especie aislada en cada caso.
Factores de riesgo de los pacientes con derrame pleural fúngico y especies aisladas
| Paciente número | Factores de riesgo identificados | Especie aislada |
|---|---|---|
| 1 | Alcoholismo + cirrosis | Candida krusei |
| 2 | Neoplasia sólida (mesotelioma pleural) + Quimioterapia | Candida parapsilosis |
| 3 | Sin factores de riesgo documentados | Candida albicans |
| 4 | Cirugía previa (esofaguectomía)+alcoholismo + neoplasia sólida (carcinoma epidermoide esófago) | Candida albicans |
| 5 | Cirugía previa (gastrectomía total)+neoplasia sólida (gástrica) | Candida albicans |
| 6 | Cirugía previa (bariátrica) | Candida albicans |
| 7 | Trasplante cardiaco+diabetes mellitus 2 | Aspergillus fumigatus |
| 8 | Neoplasia hematológica (síndrome mielodisplásico) + diabetes mellitus 2 | Aspergillus fumigatus |
| 9 | Cirugía previa (toracotomía lateral)+alcoholismo+ enfermedad pulmonar obstructiva crónica | Aspergillus fumigatus |
Al igual que en otras series con mayor número de casos1,2, en nuestra serie Candida spp. seguido de A. fumigatus fueron los agentes etiológicos asociados a la presencia de empiema fúngico con una tasa de mortalidad discretamente inferior. Todos los pacientes salvo uno presentaban una o varias patologías previas que comprometían su sistema inmunitario según los estándares ya publicados1: enfermedad neoplásica, diabetes mellitus, tratamiento con esteroides de larga duración, cirrosis hepática, trasplante de órgano sólido, alcoholismo, infección por el virus de la inmunodeficiencia humana o cirugía en las 4 semanas previas al aislamiento fúngico.
La sospecha clínica, el drenaje de la cavidad torácica, el inicio temprano y el tratamiento de larga duración con antifúngicos se asocian a la reducción de la tasa de mortalidad1. Sin embargo, el tratamiento del empiema fúngico no está protocolizado y se pueden utilizar combinaciones que incluyen varios fármacos (voriconazol, anfotericina B y equinocandinas) debido a la variabilidad de penetrancia de los antifúngicos sistémicos a nivel pleural3,4. El porcentaje de pacientes tratados con antibioterapia de amplio espectro fue superior al de pacientes tratados con antimicóticos, a pesar de la demostración etiológica, sin desescalamiento posterior de aquellos.
La ausencia de un tratamiento antifúngico específico puede ser debida a la falta de consideración por parte del clínico de los hongos como patógenos verdaderos. Resulta necesario valorar su papel infeccioso y estudiar de forma individualizada cada caso con la finalidad de optimizar el tratamiento. Esto incluye la necesidad de profilaxis farmacológica en pacientes de alto riesgo para el desarrollo de empiema fúngico (hemodiálisis, reexploración quirúrgica postrasplante, colonización ambiental por Aspergillus o infección documentada por citomegalovirus)5.
No debería pasarse por alto la gravedad de esta entidad infravalorada y sus consecuencias devastadoras en los pacientes.